Жировой гепатоз общий анализ крови

Без грамотного и своевременного лечения жировой гепатоз приводит к воспалению в печени и разрушению ее клеток, что чревато тяжелыми осложнениями.
Чем опасен жировой гепатоз?
В борьбе с воспалением клеток печени (гепатоцитов) помогают препараты, содержащие глицирризиновую кислоту (ГК) и эссенциальные фосфолипиды (ЭФ).
Перейти к примеру…
Имеются противопоказания. Необходимо проконсультироваться со специалистом.
Имеются противопоказания. Необходимо проконсультироваться со специалистом.
Чтобы избежать лишних расходов при лечении, выбирайте препараты, обладающие фиксированной доступной ценой.
Ознакомиться с примером…
Большинство из нас имеет лишь общие представления о функциях печени и полагает, что главная ее роль – детоксикация, то есть очищение крови. Это, безусловно, важная задача, но только одна из многих. Печень активно участвует в обмене веществ и, в частности, в обмене жиров. Именно в этом органе происходит их расщепление с выделением энергии. К сожалению, клетки печени не только участвуют в метаболизме жира, но и накапливают его, что приводит к развитию серьезного заболевания – неалкогольной жировой болезни печени (НАЖБП), или жирового гепатоза.
Что такое жировой гепатоз?
Неалкогольная жировая болезнь печени (НАЖБП) – заболевание, имеющее множество названий: стеатоз, стеатогепатит, жировая дегенерация печени, жировая дистрофия печени, жировой гепатоз. Однако суть его остается неизменной: за счет накопления в гепатоцитах (клетках печени) жира в количестве, превышающем 5–10% от веса печени, начинается повышенное образование свободных кислородных радикалов, что может привести к разрушению клеточной оболочки. В результате в органе начинается воспаление (неалкогольный стеатогепатит) и, как следствие, могут развиваться цирроз и рак печени.
Выделяют 4 степени жирового гепатоза:
- 0 степень – в отдельных группах печеночных клеток содержатся мелкие частички жира;
- I степень – размеры капель жира в клетках увеличиваются, образуются отдельные очаги пораженных клеток (33% пораженных гепатоцитов в поле зрения);
- II степень – капли жира разных размеров содержатся в 33–66% клеток печени (мелкокапельное, среднекапельное, крупнокапельное внутриклеточное ожирение);
- III степень – жир «выходит» за пределы клеток, образуются внеклеточные жировые образования – кисты (диффузное крупнокапельное ожирение с внеклеточной локализацией) – более 66% пораженных гепатоцитов в поле зрения.
Медицинская статистика
По данным эпидемиологического исследования DIREG_L_01903, в России НАЖБП отмечается у 27% из 30 754 пациентов, обратившихся к терапевтам поликлиник с той или иной проблемой. В США при обследовании потенциальных доноров жировой гепатоз обнаруживается у 33% обследованных1, а в ходе ультразвукового исследования печени признаки заболевания выявляются у 12-16% пациентов2.
Причины заболевания
Первой и наиболее очевидной причиной развития жирового гепатоза является избыточная масса тела. Если индекс массы тела (показатель, который рассчитывается как масса тела в килограммах, поделенная на рост в квадратных метрах) превышает 30, то вероятность возникновения жирового гепатоза составляет до 40%. Также к факторам риска относятся:
- сахарный диабет 2 типа (от 15 до 60% пациентов, по разным данным, страдают от жирового гепатоза);
- гиперлипидемия (повышенный уровень липидов в крови);
- гиперхолестеринемия (повышенное содержание холестерина в крови);
Симптомы жирового гепатоза
На первоначальной стадии жировой гепатоз может протекать бессимптомно, что представляет для пациента дополнительную опасность: диагноз ставится тогда, когда в тканях печени уже начали происходить серьезные изменения. Пациенты, правда, могут отмечать у себя такие симптомы, как тяжесть, боль или дискомфорт в правом подреберье, где находится печень, ощущение горечи во рту, метеоризм, тошноту и т.д. Однако эти проявления сопровождают и другие заболевания печени, а также желудочно-кишечного тракта.
На последних стадиях возможно увеличение размера печени: с «выходом» за реберную дугу на расстояние до 5 см. Также пациенты отмечают признаки, характерные для печеночной недостаточности: отсутствие аппетита, апатию, общее ухудшение самочувствия. Могут возникать отеки, желтуха, серьезные нарушения обмена веществ. Однако обычно пациенты обращаются к врачу-гастроэнтерологу на более ранней стадии, когда симптомы еще не столь выражены и для диагностики жирового гепатоза нужно провести лабораторные и инструментальные исследования.
Диагностика
Пациентам с подозрением на жировой гепатоз назначается биохимический анализ крови. При этом заболевании в крови повышается уровень особых белков, участвующих в обмене веществ: аланинаминотрансферазы (АЛТ) и аспартатаминотрансферазы (АСТ). Их наличие в определенном количестве говорит о цитолизе – разрушении клеток и воспалении. При этом соотношение АСТ к АЛТ должно быть меньше единицы. Также в крови может повышаться содержание глюкозы, холестерина и особенно триглицеридов.
Для справки
Нормы содержания АСТ у мужчин составляют до 37 Ед/л, у женщин – до 31 Ед/ли, у детей – до 47 Ед/л. АЛТ в здоровом организме содержится в количестве до 41 Ед/л у мужчин, до 31 Ед/л и до 39 Ед/л у женщин и детей 6-12 лет соответственно. Для грудных младенцев и детей младше 6 лет норма показателей выше и снижается с возрастом.
В настоящее время в медицинской среде началприменяться неинвазивный метод идентификации фибротических изменений в печени – NAFLD fibrosis score. Это тест, который на основе анализа результатов биохимического исследования крови в автоматическом режиме определяет степень фиброза тканей печени. Отметим, что эта методика не учитывает множества косвенных факторов и симптомов, а потому не может быть принята в качестве эталонной, требуя подтверждения результатами дополнительных исследований.
УЗИ печени позволяет оценить увеличение ее размеров, а также неоднородность тканей, пораженных жировым гепатозом. К сожалению, на КТ- и МРТ-снимках очаги воспаления тканей печени видны плохо, поэтому если у врачей есть сомнения в диагнозе или если необходимо определить степень поражения печени, проводят биопсию. Это наиболее точное и информативное обследование.
К неинвазивным методам изучения структур печени можно отнести эластографию. Методика имеет целью изучение эластичности тканей печени с помощью ультразвука и позволяет оценить объем разрастания соединительной ткани.
Лечение жирового гепатоза
Если пациенту поставлен диагноз «жировой гепатоз», лечебные мероприятия должны проводиться по нескольким направлениям: медикаментозная терапия при одновременном пересмотре образа жизни и питания. Остановимся на отдельных моментах подробнее.
Под изменением образа жизни понимается пересмотр режима и состава питания, повышение уровня физической активности. Рекомендуется употреблять в пищу нежирную рыбу, кисломолочные продукты, орехи, овощи, особенно капусту. Следует ограничить употребление жирных продуктов. Необходимы отказ от алкоголя и анализ принимаемых медикаментозных препаратов на предмет их негативного влияния на печень (некоторые из таких препаратов мы перечисляли выше). Помните, что патология печени может быть вызвана работой на вредном производстве.
В литературе нередко описываются различные рецепты народной медицины или упоминаются гомеопатические препараты. Больным предлагается принимать травяные и ягодные отвары (их компонентами могут быть шиповник, рябина, крапива и другие растения). Однако важно помнить, что эффективность такого лечения клинически не доказана, и оно может оказать на организм вредное воздействие или же не дать никакого результата.
Медикаментозное лечение жирового гепатоза состоит в нормализации обмена веществ, защите и восстановлении клеток печени, создании условий для предотвращения образования свободных радикалов и воспаления. О конкретных лекарственных препаратах для лечения НАЖБП мы расскажем чуть ниже.
Препараты для лечения и профилактики гепатоза печени
Для лечения стеатоза (гепатоза) и неалкогольного стеатогепатита врачи назначают гепатопротекторы на основе глицирризиновой кислоты, эссенциальных фосфолипидов, аминокислот (адеметионина), урсодезоксихолевой кислоты, антиоксидантов и витаминов (групп В и Е), а также веществ природного происхождения (экстракта артишока, расторопши пятнистой и т.д.).
Стоит отметить, что препараты, включающие только эссенциальные фосфолипиды, следует отнести скорее к группе профилактических средств (они укрепляют мембраны клеток печени, улучшая биохимические показатели, функции железы, снижают жировую дистрофию и некроз гепатоцитов). Урсодезоксихолевая кислота затормаживает синтез холестерина в печени, оказывает желчегонный эффект. Витамины и аминокислоты снижают вредное действие свободных радикалов и поддерживают функции биомембран клеток. Препараты на основе натуральных экстрактов обладают желчегонными, защитными свойствами, нормализующими белковосинтетическую функцию. Также они стимулируют процесс восстановления клеток.
В отдельную группу можно вынести препараты на основе глицирризиновой кислоты в сочетании с эссенциальными фосфолипидами.
На сегодняшний день это сочетание лекарственных веществ является единственным из перечисленных выше, (согласно утвержденному Правительством РФ Перечню жизненно необходимых и важнейших лекарственных препаратов для медицинского применения) которое включено в раздел «Препараты для лечения заболеваний печени».
Отметим, что глицирризиновая кислота в сочетании с фосфолипидами входит в указанный Перечень уже более 5 лет, что еще раз подтверждает положительные результаты, полученные в ходе клинических исследований. Другим фактором в пользу этого лекарственного состава является то, что согласно исследованиям компании Synovate Comcon3, он занимает первое место по назначениям терапевтами препаратов для лечения заболеваний печени в крупнейших городах России.
Согласно данным клинических испытаний, глицирризиновая кислота оказывает противовоспалительное, антиоксидантное и антифибротическое действие, что крайне важно, исходя из особенностей протекания жирового гепатоза.
Сегодня в наиболее крупной базе медицинской информации PubMed размещено более 1400 публикаций, посвященных изучению свойств глицирризиновой кислотыСогласно проведенным клиническим исследованиям, глицирризиновая кислота в рамках лечения НАЖБП достоверно уменьшает степень воспаления в печени, снижая уровень АЛТ и АСТ в крови. Аналогичные результаты были получены в ходе клинических исследований по изучению влияния данного лекарственного вещества на алкогольное поражение печени. Фосфолипиды, входящие в данный состав, повышают биодоступность основного действующего вещества – глицирризиновой кислоты, тем самым увеличивая терапевтический эффект проводимого лечения.
Таким образом, сочетание фосфолипидов и глицирризиновой кислоты является наиболее действенной комбинацией для комплексного лечения и профилактики развития заболеваний печени.
________________________________________________________
1Browning J, Szczepaniak L, Dobbins R, Nuremberg P, Horton J, Cohen J, et al. Prevalence of hepatic steatosis in an urban population in the United States: impact of ethnicity. Hepatology 2004; 40:1387-95.
2Bellentani S, Saccoccio G , Masutti F, Croce LS, Brandi G, Sasso F, et al.Prevalence of and risk factors for hepatic steatosis in northern Italy. Ann Intern Med2000; 132:112-7.
3Настоящая информация основана на исследованиях, проводимых ООО «Синовейт Комкон», и действительна по состоянию на ноябрь 2014 года.
Источник
 Избыток жировых отложений в организме несёт множество неприятных последствий для организма. К наиболее опасным последствиям ожирения относится жировой гепатоз печени. Своевременная диагностика и лечение позволяют остановить липидное перерождение печени и восстановить нормальную функцию органа.
Избыток жировых отложений в организме несёт множество неприятных последствий для организма. К наиболее опасным последствиям ожирения относится жировой гепатоз печени. Своевременная диагностика и лечение позволяют остановить липидное перерождение печени и восстановить нормальную функцию органа.
Что такое жировой гепатоз
Печень выполняет сразу несколько жизненно важных функций, среди которых переработка, расщепление и обезвреживание опасных веществ. Любые вещества, поступившие в организм человека, проходят своеобразные «контроль качества» в печени, где они путём расщепления превращаются в простые липиды (жиры). Когда поток поступающих сложных жиров усиливается, печень не справляется со своей задачей и появляются липидные отложения. Следующей ступенью и становится развитие гепатоза.
Жировой гепатоз печени – это патологический не воспалительный процесс, суть которого заключена в перерождении тканей печени на фоне жировой дистрофии гепатоцитов. Глобальные изменения обусловлены накоплением жира между клетками органа и внутри них.
Возникновение гепатоза характерно как для алкозависимых людей, так и для людей с неалкогольной жировой болезнью органа. Когда течение жирового гепатоза протекает на фоне употребления алкоголя, болезнь вызывает необратимые изменения, ведущие к фиброзу, циррозу и летальному исходу.
Важно! Проблемой жирового гепатоза занимаются не только гастроэнтерологи, но и врачи интегральных направлений, так как патология тесно взаимосвязана с сердечно-сосудистой, эндокринной и иммунной системами.
Причины жирового гепатоза
 Жировой гепатоз печени проявляется в результате расстройства метаболизма и липидного обмена в организме на фоне предрасполагающих факторов. К таким факторам относятся:
Жировой гепатоз печени проявляется в результате расстройства метаболизма и липидного обмена в организме на фоне предрасполагающих факторов. К таким факторам относятся:
- Превышение нормы ИМТ, ожирение;
- Систематический приём алкоголя;
- Избыток в рационе жирной и сладкой пищи, трансжиров и белка животного происхождения;
- Длительное вегетарианство и веганство, которые приводят к нарушению углеводного обмена;
- Малоактивный образ жизни;
- Воздействие лекарств, наркотиков и токсинов;
- Сахарный диабет, атеросклероз, подагра;
- В редких случаях гепатоз может носить наследственный характер.
Нарушение обмена веществ в организме приводит к избыточному отложению жировых запасов в печени. Одновременно с этим снижается активность специальных ферментов, задача которых эти жировые запасы расщеплять. Постепенное накопление жира и приводит к развитию гепатоза.
Симптомы жирового гепатоза
Главная опасность гепатоза заключается в том, что до момента развития необратимого цирроза, обнаружить признаки патологии самостоятельно трудно. Первые симптомы жировой формы гепатоза легко спутать с признаками других, более лёгких заболеваний ЖКТ. На начальных этапах человек ощущает:
- Периодические неинтенсивные боли в области правого подреберья;
- Увеличение печени, которое можно выявить при пальпации;
- Расстройства процессов пищеварения: диарея или запоры, тошнота, рвота, изжога;
- Ухудшение состояния волос, ногтей и кожи;
- Обострение реакции организма на простудные заболевания и аллергии;
- Нарушение репродуктивной функции у мужчин и у женщин;
- Снижение показателей свёртываемости крови.
Симптомы начальной стадии малоинформативны и проявляются в течении длительного периода времени, притом не одновременно, а последовательно. Первыми признаками становятся болезненные ощущения и дискомфорт, а затем присоединяются последствия интоксикации организма.
Когда на начальной стадии развития заболевания выявить его не удалось и лечение не было начато вовремя, к указанным симптомам присоединяются новые признаки печёночной недостаточности. В зависимости от проявлений патологии определяется стадия гепатоза:
1 стадия:
- Общая слабость, сонливость, снижение работоспособности;
- Отвращение к еде, тошнота;
- Нарушение координации;
- Сильный зуд, усиливающийся в ночное время.
2 стадия:
- Желтуха, диатез, брюшная водянка;
- Отёчность;
- Несварение желудка.
3 стадия:
- Необратимые изменения обмена веществ и морфологии внутреннего органа;
- Истощение организма;
- Судороги, обмороки, впадение в кому.
Важно! Вовремя диагностировать жировой гепатоз и предотвратить развитие цирроза, назначив эффективную терапию может врач гастроэнтеролог.
Диагностика жирового гепатоза
Диагностика гепатоза важна не только для постановки диагноза, но и для определения стадии и формы заболевания. Обследования проводятся с использованием различных методов: от осмотра и сбора анамнеза до лабораторных и инструментальных анализов.
Сбор анамнеза
 Сбор анамнеза – это базовый приём диагностики любого заболевания. Беседа с пациентом позволяет выявить важную информацию, которую невозможно получить иными методами. Правильно собранный анамнез включает следующие данные:
Сбор анамнеза – это базовый приём диагностики любого заболевания. Беседа с пациентом позволяет выявить важную информацию, которую невозможно получить иными методами. Правильно собранный анамнез включает следующие данные:
- Жалобы пациента, его ощущения.
- Временные отметки начала проявления первых симптомов, ухудшения состояния.
- Наличие сопутствующих патологий, факторов риска.
- Информация о наследственных заболеваниях.
- Общая картина о рационе пациента.
Осмотр
Осмотр пациента позволяет выявить внешние признаки жирового гепатоза, такие как:
- Желтушность кожи и слизистых, наличие сыпи и следов расчёсывания.
- Увеличение печени, её болезненность (определяются пальпацией и перкуссией).
- Признаки алкоголизма (отёчность, тремор, запах).
- Измерение роста, объёма талии и веса позволяют выявить ИМТ.
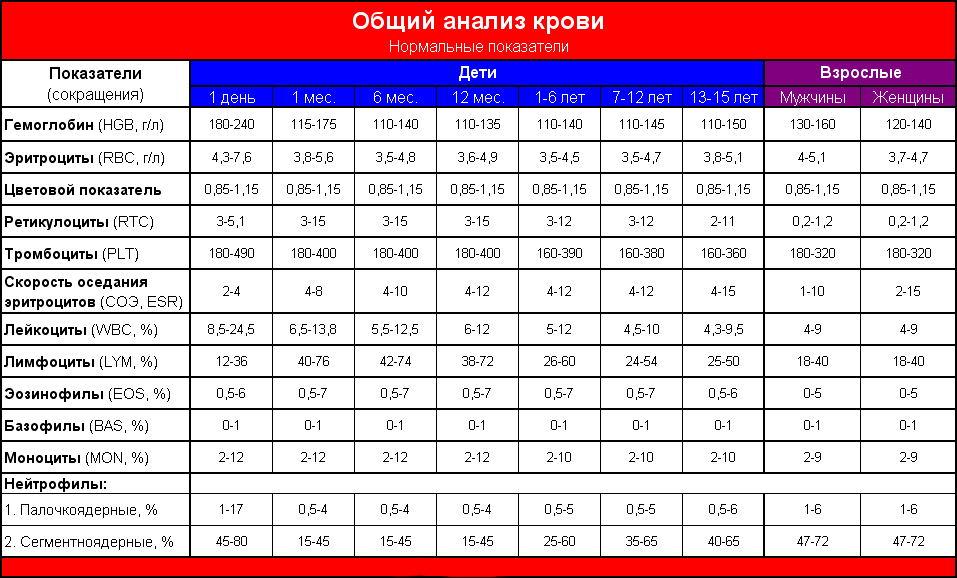
Общий анализ крови
Общий анализ крови назначается для выявления воспалительных процессов. Так как жировой гепатоз – это патология не воспалительного характера, данный анализ позволит обратить внимание на иные заболевания ЖКТ.
Биохимический анализ крови
Анализ крови на биохимию позволяет выявить следующие нарушения, свидетельствующие о развитии гепатоза:
- Повышенное значение трансаминаз АСТ и АЛТ говорит о запущенном процессе деструкции клеток печени.
- Дислипидемия говорит о повышенном холистерине «плохого» типа и сниженном «хорошего».
- Повышенный уровень сахара в крови свидетельствует о нарушении углеводного обмена.
- Снижение концентрации белка альбумина говорит о неспособности печени выполнять свои функции по производству белка и нарушении гемостаза.
Ультразвуковое исследование (УЗИ)
УЗИ печени позволяет выявить морфологические и структурные изменения органа, такие как:
- Гиперэхогенность – уплотнение тканей.
- Гепатомегалию – увеличение размеров печени.
- Жировую инфильтрацию – скопление веществ, которые в норме отсутствуют.
- Неоднородность плотности органа.
 В большинстве случаев этих исследований достаточно для постановки диагноза и определения степени и формы патологии. Однако, в редких случаях запущенного гепатоза или при осложнении заболеваниями интегральных систем, дополнительно назначают биопсию печени, МРТ или КТ.
В большинстве случаев этих исследований достаточно для постановки диагноза и определения степени и формы патологии. Однако, в редких случаях запущенного гепатоза или при осложнении заболеваниями интегральных систем, дополнительно назначают биопсию печени, МРТ или КТ.
Пациенты у которых был выявлен жировой гепатоз печени должны повторять диагностические процедуры по назначению лечащего врача не реже, чем 1 раз в месяц. Это позволит объективно судить об эффективности лечения, регенерирующей способности организма, а также позволит скорректировать план терапии при необходимости.
Лечение жирового гепатоза
Первое, что назначает врач пациентам с диагнозом жирового гепатоза – это изменение образа жизни и диета. Умеренные физические нагрузки, контроль жирности и калорийности пищи, снижение ИМТ — позволяют нормализовать обмен веществ.
Диета при жировом гепатозе
Контроль питания играет важную роль в терапии заболеваний ЖКТ и гепатоз не является исключением. Пациентам с нарушениями липидного обмена назначают лечебный стол №5, который характеризуется ограниченным количеством жиров, повышенным содержанием белка и введением в рацион продуктов, способствующих растворению жиров в печени (крупы, творог, тыква).
Пятый стол предполагает дробное питание маленькими порциями и обильное питьё (более 2 л в сутки). Основу рациона составляют белковые продукты (мясо, рыба и морепродукты) и овощи с желчегонными свойствами (капуста, морковь, свекла). Для улучшения пищеварения также добавляются нежирные кисломолочные продукты в виде ряженки, кефира и простокваши.
Диета категорически запрещает употреблять в пищу:
- Жирные молочные продукты (сыр, сливки, молоко);
- Алкоголь;
- Газированные напитки;
- Сахар и сладкие напитки;
- Макароны, хлеб и сдобу;
- Соусы и маргарин;
- Бройлерные курицы.
Медикаментозное лечение
 Помимо диеты и активного образа жизни в борьбе с жировым гепатозом необходимо обращаться к медикаментозной терапии. Пациентам назначают лекарственные препараты, улучшающие функции печени и витаминные комплексы:
Помимо диеты и активного образа жизни в борьбе с жировым гепатозом необходимо обращаться к медикаментозной терапии. Пациентам назначают лекарственные препараты, улучшающие функции печени и витаминные комплексы:
- Препараты фосфолипидной группы: Эссенциале Форте, Эссливер форте, Берлитион.
- Гепатопротекторы: ЛИВ-52, Экстракт Артишока, Карсил.
- Витамины группы В, селен и антиоксиданты в форме Ретинола и Токоферола.
- Лёгкие желчегонные препараты, например, Хофитол.
Важно! Зачастую пациенты сами обращаются к дополнительной помощи фитотерапии, принимая экстракты расторопши, куркумы и щавеля.
Заключение
При своевременной диагностике и адекватном лечении жировой гепатоз печени характеризуется благоприятными прогнозами. Первые результаты терапии становятся заметны через 2-3 месяца с начала приёма лекарственных препаратов. Если лечение было назначено на начальной или первой степени заболевания, то полное восстановление функций органа наступает раньше, чем через год.
Основа профилактики заболеваний печени, в том числе и жирового гепатоза, — это активный образ жизни, правильный рацион питания, контроль ИМТ и умеренное потребление алкогольных напитков.
Полезное видео
Несколько народных рецептов по лечению жирового гепатоза.
Источник