Вазопрессин анализ крови в инвитро
Аntidiuretic hormone (ADH, Vasopressin), quantitative analysis
Описание исследования
Подготовка к исследованию:
— за 2-4 недели, по согласованию с лечащим врачом, следует отменить прием препаратов, которые могут повлиять на результаты исследования (диуретики, гипотензивные (понижающие кровяное давление) препараты, оральные контрацептивы, препараты солодки);
— за 10-12 ч до выполнения анализа необходимо ограничить физическую активность и отказаться от приема пищи;
— перед взятием крови пациенту необходимо прилечь на 30 мин и расслабиться.
Исследуемый материал:
Взятие крови
Антидиуретический гормон (АДГ) или вазопрессин – это гормон, который выделяется гипофизом (центральный орган эндокринной системы, располагается на нижней поверхности головного мозга).
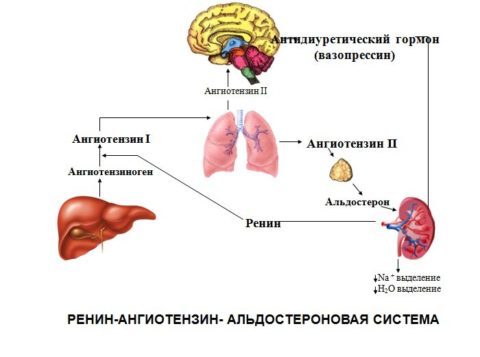
Основная его роль в организме сводится к регуляции водного обмена. Вазопрессин стимулирует обратный ток жидкости через мембраны почечных канальцев, т.е. осуществляет задержку воды в организме. Наряду с регуляцией водного обмена он контролирует осмотическое давление плазмы крови.
Недостаток антидиуретического гормона приводит к возникновению несахарного диабета — заболевания, характеризующегося выделением чрезвычайно больших количеств жидкости с мочой. Главными симптомами несахарного диабета являются полиурия (увеличенное мочеобразование) и полидипсия (патологически усиленная жажда).
Несахарный диабет развивается вследствие недостаточной выработки вазопрессина (центральная форма) или неспособности почек адекватно отвечать на циркулирующий в крови вазопрессин, вследствие нечувствительности почечных канальцев к этому гормону (почечная форма). При почечной форме несахарного диабета дефицит АДГ называют относительным, а его концентрация в плазме крови повышена или соответствует норме.
Несахарный диабет беременных (гестационный сахарный диабет) связан с повышением активности фермента плаценты — вазопрессиназы, который разрушает АДГ. Эта форма несахарного диабета носит временный характер и прекращается после родов.
При избыточной продукции вазопрессина гипоталамусом возникает синдром неадекватной продукции вазопрессина или синдром Пархона. Синдром Пархона – самый частый вариант нарушения выработки АДГ, характеризующийся снижением содержания натрия в крови, гипоосмолярностью плазмы, олигурией (уменьшение выделения мочи), отсутствием жажды, наличием общих отеков, нарастанием массы тела. Пациента беспокоят головная боль, отсутствие аппетита или его снижение, тошнота, рвота, слабость в мышцах, сонливость или бессонница, болезненные спазмы мышц, тремор (дрожание) конечностей. Такое состояние возникает при травмах черепа и головного мозга, нарушениях кровообращения, врожденных пороках развития, воспалительных заболеваниях центральной нервной системы, таких как менингит, энцефалит, полиомиелит и др.
Значительное увеличение содержания АДГ, способствующее развитию синдрома Пархона, также могут вызвать некоторые злокачественные опухоли, такие как рак легких, лимфосаркома, рак поджелудочной железы, лимфома Ходжкина, рак предстательной железы и др., которые сами способны синтезировать вазопрессин. Кроме того, к увеличению АДГ часто приводят и неопухолевые заболевания легких: пневмония, вызванная стафилококком, туберкулёз, абсцесс лёгкого, саркоидоз.
Анализ определяет концентрацию антидиуретического гормона (АДГ) в плазме крови (пг/мл или пмоль/л) и осмоляльность плазмы (мосм/кг или мосм/л).
Метод
Одним из самых высокочувствительных и высокоспецифичных методов определения гормонов в сыворотке крови является метод РИА (радиоиммунный анализ). Суть метода состоит в том, что на специальную связывающую систему (с ограниченным количеством связывающих мест) наносят сыворотку, содержащую искомое вещество (АДГ) и избыток этого же вещества (АДГ) в известной концентрации, меченный радионуклидами (радиоактивными изотопами). Избыток АДГ и АДГ из пробы (сыворотки крови) конкурентно связываются со связывающей системой, образуя специфические комплексы (меченные и немеченные). Количество меченных комплексов обратно пропорционально количеству немеченого (искомого) вещества в пробе и измеряется на специальных приборах — радиоспектрометрах.
Осмолярность плазмы крови можно определить методом криоскопии, т. е. по точке замерзания раствора. Единицы измерения — мосм/кг или мосм/л.
Референсные значения — норма
(Антидиуретический гормон (вазопрессин, АДГ), кровь)
Информация, касающаяся референсных значений показателей, а также
сам состав входящих в анализ показателей может несколько отличаться в зависимости от лаборатории!
Норма:
| Осмоляльность плазмы мосм/кг | АДГ плазмы пг/мл | пмоль/л |
| 270-280 | < 1,5 х 0,926 | <1,4 |
| 280-285 | < 2,5 | <2,3 |
| 285-290 | 1-5 | 0,9-4,6 |
| 290-295 | 2-7 | 1,9-6,5 |
| 295-300 | 4-12 | 3,7-11,1 |
Показания
— диагностика несахарного диабета;
— диагностика опухолей APUD-системы (эктопически продуцирующих вазопрессин).
Повышение значений (положительный результат)
Повышение секреции АДГ наблюдается при следующих состояниях:
— острая перемежающаяся порфирия;
— опухоль мозга (первичная или метастазы);
— пневмония;
— туберкулезный менингит;
— туберкулёз лёгких;
— почечный несахарный диабет.
— злокачественный бронхогенный рак легкого;
— лимфома Ходжкина;
— рак предстательной железы;
— злокачественные опухоли поджелудочной, вилочковой желез, двенадцатиперстной кишки.
Повышение концентрации АДГ также наблюдается в ночное время, при переходе в вертикальное положение, при болях, стрессе или физической нагрузке, при повышенной осмоляльности плазмы (например, при введении гипертонического раствора), при снижении эффективного объёма крови и гипотонии.
Понижение значений (отрицательный результат)
— центральный несахарный диабет;
— психогенная полидипсия;
— нефротический синдром.
Снижение концентрации АДГ наблюдается в лежачем положении, при гипоосмолярности (низкой осмолярности плазмы), увеличении объёма крови и гипертонии.
Где сдать анализ
Найдите этот анализ в другом населенном пункте
Источник
Cтоимость анализов указана без учета взятия биоматериала
Метод определения
Ион-селективный, ионселективные электроды (непрямой метод).
Исследуемый материал
Сыворотка крови
Калий (К+) — основной катион внутриклеточной жидкости.
Калий (К+) участвует в создании и поддержании электрического мембранного потенциала клеток. Регулирует внутриклеточное осмотическое давление, стимулирует активность ферментов гликолиза, участвует в метаболизме белков и гликогена, играет важную роль в формировании потенциала действия в нервных и мышечных клетках и проведении нервных импульсов, обладает иммуномодулирующей активностью.
Концентрация калия в плазме (сыворотке) зависит от равновесия следующих процессов: поступления калия извне, распределения в организме и выведения (почками, потовыми железами, через кишечник и т. п.). Депо калия в организме не существует. Поэтому даже при небольших изменениях концентрации калия внутри клеток, значительно изменяется его концентрация в плазме. Захват калия клетками стимулируется инсулином, также захват калия клетками усиливается под действием катехоламинов, альдостерона. Изменения рН крови приводят к изменению содержания К+ в клетках: при ацидозе — он выходит из клеток в плазму, при алкалозе поступает внутрь клеток. При гиперкалиемии отмечаются желудочковая тахикардия, фибрилляция желудочков и даже асистолия. При гипокалиемии развиваются мышечная слабость, снижение рефлексов, гипотония, нарушения в проводящей системе сердца, непроходимость кишечника, полиурия.
Натрий (Na+) — основной катион внеклеточного пространства.
Натрий (Na+) является важнейшим осмотически активным компонентом внеклеточного пространства, с которым связана регуляция объема внеклеточной жидкости. 96% общего количества натрия в организме содержится вне клеток. Он участвует в проведении возбуждения в нервных и мышечных клетках, в формировании щелочного резерва крови и транспорте ионов водорода.
Концентрация натрия в плазме (сыворотке) зависит от равновесия следующих процессов: поступления натрия, распределения его в организме и выведения почками, потовыми железами. Основными регуляторами обмена натрия в организме являются ренин-ангиотензин-альдостероновая система, АДГ (вазопрессин), предсердный натрийуретический гормон.
=»»>
Хлор (Сl-) — основной анион внеклеточной жидкости и желудочного сока.
Ионы хлора играют важную роль в поддержании кислотно-щелочного состояния, осмотического давления и баланса воды в организме. В биологических средах находится преимущественно в состоянии аниона-хлорида Cl-.
Содержится в плазме, лимфе, ликворе. Баланс ионов хлора в организме осуществляется наличием равновесия между процессами поступления хлора с пищей, распределением в организме и выведением его с мочой, потом и калом. Изменение концентрации ионов натрия ведет за собой изменение концентрации хлорид-аниона. При потере хлоридов развивается алкалоз, при избыточном потреблении — ацидоз.
=»»>
=»»>
=»»>
=»»>
Кровь рекомендуется сдавать утром (в период с 8 до 11 часов), натощак (не менее 8 и не более 14 часов голодания, воду пить можно). Накануне избегать пищевых перегрузок.
Калий
- Исследование функции почек при их патологии.
- Сердечно-сосудистая патология.
- Сердечные аритмии, артериальная гипертония.
- Надпочечниковая недостаточность.
- Контроль содержания калия в крови при назначении диуретиков, сердечных гликозидов.
Натрий
- Нарушения со стороны ЖКТ: рвота, диарея.
- Надпочечниковая недостаточность.
- Заболевания почек.
- Обезвоживание, усиленная потеря жидкости.
Хлор
- Мониторинг и динамическое наблюдение расстройств кислотно-основного состояния при различных заболеваниях.
- Заболевания почек.
- Несахарный диабет.
- Патология надпочечников.
Интерпретация результатов
Интерпретация результатов исследований содержит информацию для лечащего врача и не является диагнозом. Информацию из этого раздела нельзя использовать для самодиагностики и самолечения. Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований и т.д.
Калий
Единицы измерения в лаборатории ИНВИТРО: ммоль/л.
Референсные значения
| Возраст | Уровень калия, ммоль/л |
| 1 день — 4,3 недели | 3,7 — 5,9 |
| 4,3 недели — 24 месяца | 4,1 — 5,3 |
| 24 месяца — 14 лет | 3,4 — 4,7 |
| > 14 лет | 3,5 — 5,1 |
Повышение уровня калия (гиперкалиемия):
- избыточное поступление калия в организм: быстрое вливание растворов калия;
- выход К+ из клеток во внеклеточную жидкость: при массивном гемолизе, рабдомиолизе, распаде опухолей, тяжелых повреждениях тканей, глубоких ожогах, злокачественной гиперпирексии, ацидозе;
- сниженное выделение К+ почками: острая почечная недостаточность с олиго- и анурией, ацидозом, терминальная стадия хронической почечной недостаточности с олигурией, болезнь Аддисона, псевдогипоальдостеронизм, гипофункция ренин-ангиотензин-альдостероновой системы, шоковые состояния, ишемия тканей;
- уменьшение объема внеклеточной жидкости — дегидратация;
- приём таких лекарственных средств, как амилорид, спиронолактон, триамтерен, аминокапроновая кислота, противоопухолевые средства, дигоксин, нестероидные противовоспалительные препараты, триметоприм-сульфаметоксазол.
Понижение уровня калия (гипокалиемия):
- недостаточное поступление калия в организм: при хроническом голодании, диете, бедной калием;
- потеря калия организмом с кишечными секретами при частой рвоте, профузном поносе, аденоме ворсинок кишечника, кишечных свищах, отсасывании содержимого желудка через назогастральный зонд;
- потеря калия с мочой при почечном канальцевом ацидозе, почечной канальцевой недостаточности, синдроме Фанкони, синдроме Конна (первичном альдостеронизме), вторичном альдостеронизме, синдроме Кушинга, осмотическом диурезе (при сахарном диабете), алкалозе, введении АКТГ, кортизона, альдостерона;
- перераспределение калия в организме (усиленное поступление калия внутрь клеток): при лечении глюкозой и инсулином, семейном периодическом параличе, алкалозе;
- потеря с потом при муковисцидозе;
- лечение мегалобластической анемии витамином В12 или фолиевой кислотой;
- гипотермия;
- прием кортикостероидов, диуретиков (кроме калийсберегающих), бета-адреноблокаторов, антибиотиков;
- введение большого количества жидкости с низким содержанием калия;
- ВИПома (опухоль островковых клеток поджелудочной железы, секретирующая вазоактивный интестинальный полипептид — ВИП);
- Дефицит магния.
Натрий
Единицы измерения в лаборатории ИНВИТРО: ммоль/л.
Референсные значения
| Возраст | Уровень натрия, ммоль/л |
| 1 день — 4,3 недели | 133 — 146 |
| 4,3 недели — 24 месяца | 139 — 146 |
| 24 месяца — 14 лет | 138 — 145 |
| 14 — 90 лет | 136 — 145 |
| > 90 лет | 132 — 146 |
Повышение уровня натрия (гипернатриемия):
- гипертоническая дегидратация: а) потеря жидкости через кожу при сильной потливости, б) потеря жидкости через легкие при длительной одышке; в) потеря жидкости через ЖКТ при частой рвоте и тяжелой диарее; г) при высокой лихорадке (брюшной тиф, паратиф, сыпной тиф и т. п.);
- недостаточное поступление воды в организм;
- задержка натрия в почках (снижение выведения с мочой) при первичном и вторичном гиперальдостеронизме, синдроме Кушинга (избытке кортикостероидов);
- избыточное введение солей натрия, например, гипертонического раствора натрия хлорида;
- прием таких препаратов, как АКТГ, анаболические стероиды, андрогены, кортикостероиды, эстрогены, метилдопа, оральные контрацептивы, бикарбогат натрия.
Понижение уровня натрия (гипонатриемия):
- недостаточное поступление натрия в организм;
- потеря натрия при рвоте, диарее, сильной потливости при адекватном водном и неадекватном солевом замещении;
- передозировка диуретиков;
- недостаточность надпочечников;
- острая почечная недостаточность (полиурическая стадия);
- осмотический диурез;
- гипотоническая гипергидратация: а) избыточное парентеральное введение жидкости; б) сниженное выведение воды при почечной недостаточности, повышенной секреции вазопрессина, дефиците кортикостероидов;
- гипонатриемия разведения с отеками и асцитом при хронической сердечной недостаточности, циррозе печени, циррозе печени, печеночной недостаточности, нефротическом синдроме;
- приём таких препаратов, как фуросемид, аминогликозиды, гипертонический раствор глюкозы, нестероидные противовоспалительные препараты, амитриптилин, галоперидол;
- гипотиреоз.
Хлор
Единицы измерения в лаборатории ИНВИТРО: ммоль/л.
| Возраст | Уровень хлора, ммоль/л |
| 1 день — 4,3 недели | 98 — 113 |
| 4,3 недели — 90 лет | 101 — 110 |
| > 90 лет | 98 — 111 |
Повышение уровня хлора (гиперхлоремия):
- обезвоживание в связи с недостаточным поступлением воды в организм4
- острая почечная недостаточность (когда потребление хлоридов превышает их экскрецию при анурии, олигурии);
- несахарный диабет;
- терапия кортикостероидами;
- респираторный алкалоз;
- гиперфункция коры надпочечников.
Понижение уровня хлора (гипохлоремия):
- усиленное потоотделение (при секреторных дисфункциях и гормональном дисбалансе);
- передозировка диуретиков;
- респираторный и метаболический ацидоз;
- обезвоживание вследствие потерь жидкости при рвоте, диарее;
- альдостеронизм;
- полиурическая стадия почечной недостаточности;
- травмы головы;
- водная интоксикация с увеличением объема внеклеточной жидкости;
- приём слабительных.
Артикул:
39
Срок исполнения:
1 рабочий день ?
Указанный срок не включает день взятия биоматериала
Цена:
420 руб
Взятие крови из вены:
- + 220 руб
В этом разделе вы можете узнать, сколько стоит выполнение данного исследования в вашем городе, ознакомиться с описанием теста и таблицей интерпретации результатов. Выбирая, где сдать анализ «Калий (К+, Potassium), Натрий (Na+, Sodium), Хлор (Сl-, Chloride)» в Москве и других городах России, не забывайте, что цена анализа, стоимость процедуры взятия биоматериала, методы и сроки выполнения исследований в региональных медицинских офисах могут отличаться.
Источник
Функции антидиуретического гормона (АДГ)
Участник водно-солевого обмена — антидиуретический гормон
Антидиуретический гормон (АДГ, аргинин-вазопрессин) является маркером регуляции водного обмена. Выработка происходит в нейронах гипоталамуса, откуда гормон поступает в гипофиз.
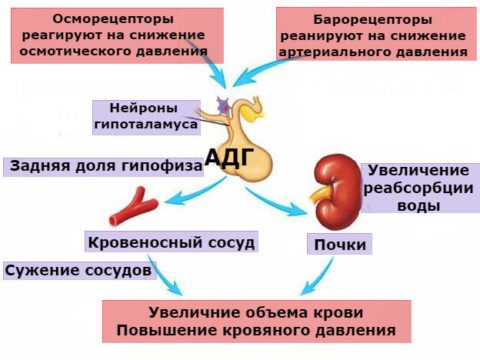
Основная функция АДГ заключается в контроле над количеством жидкости в организме. Для предотвращения обезвоживания гормон стимулирует обратное всасывания воды в собирательных канальцах почек, снижая количество выделяющейся мочи.
Удерживая воду, АДГ способствует увеличению объёма циркулирующей крови и снижению её осмолярности, тем самым регулируя осмотическое давление плазмы.
Способствует повышению артериального давления на 5-10 мм рт.ст., сужая артериолы и капилляры, а также увеличивая периферическое сосудистое сопротивление за счёт задержки воды в организме.
Влияет на устойчивость к стрессу, стимулируя секрецию адренокортикотропного гормона при возникновении шоковых состояний, стрессовых ситуаций.

Повышение порога чувствительности — одна из важных функций АДГ
Обладает анальгетическим эффектом, повышает порог чувствительности и меняет восприятие болевых ощущений, помогая организму справиться с болевым синдромом.
Участвует в регуляции системы гемостаза, увеличивая концентрацию фактора свёртывания VIII, активатора тканевого плазминогена и фактора фон Виллебранда.
Оказывает влияние на костный метаболизм, контролируя деятельность остеобластов и остеокластов.
Относится к классу гормонов, влияющих на социальное поведение — способствует упрочнению симпатии мужчины к женщине, формированию аффилиации представителей мужского пола к своим детям. Играет ключевую роль в умении приспосабливаться к различным условиям и реакции замирания (при стрессе), а также повышает способность к запоминанию.
Механизм действия АДГ

Участие АДГ в работе РААС
Синтез гормона преимущественно зависит от объёма циркулирующей крови, степени гидратации организма, уровня осмоляльности и артериального давления.
Сигналом для выработки служат несколько составляющих:
- Рост осмотического давления до пороговой отметки в 280 мосм/кг. При возрастании осмотического давления на 2% секреция АДГ повышается в 3-4 раза.
- Снижение уровня гидратации. Стимулом для повышения синтеза служит нехватка жидкости в вакуолях нейронов гипоталамуса, проявляющаяся сморщиванием вакуолей.
- Гиповолемия и артериальная гипотензия. Незначительное снижение объёма крови и артериального давления повышает концентрацию АДГ в небольшом количестве, при выраженной гиповолемии и гипотензии уровень АДГ возрастает в десятки раз.
Физиология АДГ
Гормон связывается с рецепторами V1A, V1B, V2, расположенными на клетках различной локализации: мембраны собирательных канальцев и трубочек почек, остеобластов и остеокластов, аденогипофиза, мозгового и коркового слоя надпочечников, гепатоцитов, мозга, жировой ткани, островков Лангерганса, альвеолярного эпителия, шейного отдела симпатического ствола, яичках.
Основная задача состоит в поддержании водного равновесия, что осуществляется при помощи стимуляции рецепторов, находящихся на эпителиальных клетках собирательных трубочек почек. АДГ способствует усилению синтеза гиалуронидазы, воздействующей на повышение проницаемости стенок канальцев. В результате происходит реабсорбция воды из первичной мочи в клетки почек.
Секреция АДГ возрастает в ночные часы. В горизонтальном положении синтез снижается, при переходе в вертикальное положение уровень гормона возрастает.
Причины повышения АДГ

Причина повышения АДГ — гипотония
Рост концентрации гормона:
- опухоли лёгкого, предстательной железы, мозга, поджелудочной железы;
- синдром Гийена-Барре;
- почечная форма несахарного диабета;
- туберкулёз;
- пневмония;
- астма;
- абсцесс лёгкого;
- острая перемежающаяся порфирия;
- гипотония;
- приём антидепрессантов, антипсихотических средств, опиатов, нестероидных противовоспалительных препаратов.
Причины низкого уровня АДГ

Тетрациклиновые антибиотики могут стать причиной снижения АДГ
Факторы, провоцирующие снижение гормона:
- центральный несахарный диабет;
- нефротический синдром;
- полидипсия нервная (дипсогенный несахарный диабет);
- гипертония;
- гестационный несахарный диабет (обычно после родов происходит самоизлечение);
- приём антибиотиков группы тетрациклинов, этилового спирта, противоэпилептических средств, препаратов с содержанием предсердного натрийуретического пептида.
Показания и подготовка к исследованию на АДГ
Отеки — возможное показание к анализу
Анализ назначается в качестве диагностики несахарного диабета, синдрома Пархона и опухолей, продуцирующих АДГ.
Показания для исследования:
- отёчность;
- полиурия;
- олигурия;
- пониженный уровень натрия в крови;
- повышенная и неконтролируемая жажда.
Подготовка к анализу.
- Последний приём пищи должен быть завершён за 8 — 12 часов до исследования.
- За сутки ограничиваются физические и эмоциональные нагрузки, исключаются препараты, оказывающие влияние на уровень АДГ.
- В течение 30 минут до процедуры изъятия крови необходимо посидеть/полежать в состоянии покоя.
- Все иные медицинские манипуляции и исследования проводятся после анализа.
- При тестировании показателя в динамике необходимо сдавать кровь в одном и том же положении (сидя, лёжа).
Расшифровка результатов

Только верная интерпретация позволяет поставить правильный диагноз
Повышение уровня гормона, не связанное с физиологическими стимулами, называется синдромом неадекватной секреции АДГ. Патология развивается при вышеперечисленных заболеваниях и обусловлена чрезмерной выработкой гормона или повышенным воздействием АДГ на почечные рецепторы.
В результате организм удерживает избыточное количество жидкости, что приводит к гипонатриемии, усилению экскреции мочевой кислоты, снижению осмолярности крови. Состояние может спровоцировать развитие тяжёлой формы дефицита ионов натрия в плазме, отёка головного мозга.
Понижение концентрации АДГ сопровождается мочеизнурением, чаще всего причиной является нарушение функций гипоталамуса либо гипофиза, в результате чего образуется несахарный диабет. К факторам, провоцирующим развитие центральной формы несахарного диабета, относятся: грипп, ветряная оспа, менингит, хронический тонзиллит и другие инфекционные заболевания, а также поражающие гипоталамо-гипофизарную область опухоли, лейкоз, ксантоматоз.
Повышенная потеря организмом воды сопровождается постоянной жаждой, сухостью кожных покровов, пониженным выделением слюны и пищеварительных соков. В зависимости от течения патологии количество выделяемой мочи составляет от 6 до 20 литров в сутки.
В отсутствии терапии патология может привести к острому обезвоживанию с нарушениями сознания, зрения, регуляции температуры тела, сердечно-сосудистой системы.
Коррекция уровня АДГ

Лечение зависит от основной причины
Цель лечения — нормализация осмолярности крови и водно-солевого баланса. В первую очередь необходимо найти причину, вызвавшую отклонение уровня АДГ.
Помимо устранения основного фактора при неадекватной продукции гормона применяются:
- ограничение поступающей жидкости;
- введение раствора NaCl;
- препараты, подавляющие продукцию АДГ;
- противосудорожные средства;
- средства, блокирующие воздействие гормона на собирательные канальцы;
- диуретики тиазидной группы;
- терапия мочевиной.
При пониженном уровне АДГ коррекция включает:
- ограничение соли в рационе;
- заместительную терапию синтетическим аналогом АДГ;
- гипогликемические средства, обладающие АДГ-активностью;
- лечебную гимнастику.
Источник

