Тромбоэмболия легочных артерий кровь на анализы
Диагностика тромбэмболии легочной артерии (ТЭЛА) осуществляется с учетом следующих обстоятельств.
- Внезапность появления вышеперечисленных синдромов: острой дыхательной недостаточности, острой сосудистой недостаточности, острого легочного сердца (с характерными ЭКГ-проявлениями), болевого синдрома, церебрального, абдоминального (болезненная застойная печень), повышения температуры тела, в дальнейшем появление инфаркта легкого и шума трения плевры.
- Наличие заболеваний, перечисленных в статье «Причина тромбэмболии легочной артерии (ТЭЛА)», а также предрасполагающих факторов.
- Данные инструментальных методов исследования, свидетельствующие в пользу ТЭЛА.
- Наличие признаков флеботромбоза конечностей:
- болезненность, локальное уплотнение, покраснение, местный жар, отечность;
- болезненность и уплотнение икроножных мышц, асимметричный отек стопы, голени (признаки глубокого венозного тромбоза голеней);
- выявление асимметрии окружности голени (на 1 см и более) и бедра на уровне 15 см над надколенником (на 1.5 см и более);
- положительный тест Ловенберга — появление болезненности икроножных мышц при давлении манжетой сфигмоманометра в диапазоне 150-160 мм рт.ст. (в норме болезненность появляется при давлении выше 180 мм рт.ст.);
- появление боли в икроножных мышцах при тыльном сгибании стопы (симптом Хоманса);
- выявление тромбоза глубоких вен нижних конечностей с помощью радиоиндикации с фибриногеном, меченым 125I и ультразвуковой биолокации;
- появление холодной зоны на теплограмме.
Программа обследования при тромбоэмболии легочной артерии
- Общие анализы крови, мочи.
- Биохимический анализ крови: определение содержания общего белка, белковых фракций, билирубина, аминотрансфераз, общей лактатдегидрогеназы и ее фракций, серомукоида, фибрина.
- ЭКГ в динамике.
- Рентгенологическое исследование легких.
- Вентиляционно-перфузионное сканирование легких.
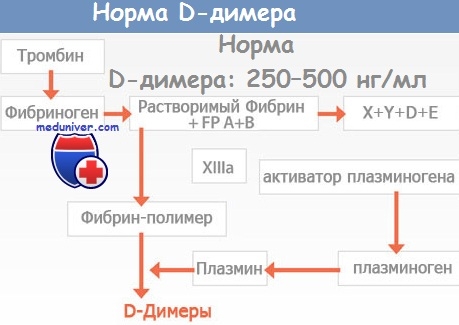
- Исследование коагулограммы и D-димера в плазме крови.
- Эхокардиография.
- Селективная ангиопульмонография.
- Инструментальная диагностика флеботромбозов нижних конечностей.
Лабораторные данные
- Общий анализ крови — нейтрофильный лейкоцитоз с палочкоадерным сдвигом, лимфопения, относительный моноцитоз, увеличение СОЭ;
- Биохимический анализ крови — повышение содержания лактатдегидрогеназы (особенно третьей фракции — ЛДГ1); возможна умеренная гипербилирубинемия; увеличение содержания серомукоида, гаптоглобина, фибрина; гиперкоагуляция;
- Иммунологические исследования — возможно появление в крови циркулирующих комплексов, что отражает развитие иммунологического синдрома;
- Повышение содержания D-димера в плазме крови, его определяют с помощью иммуноферментного метода (ELISA). У большинства больных венозным тромбозом наблюдается эндогенный (спонтанный) фибринолиз. Он совершенно недостаточен для предупреждения дальнейшего роста тромба, но вызывает расщепление отдельных сгустков фибрина с образованием D-димеров. Чувствительность повышения уровня D-димера в диагностике проксимального тромбоза глубоких вен или тромбоэмболии легочной артерии (ТЭЛА) превышает 90%. Нормальный уровень D-димера в плазме крови позволяет с точностью более 90% предсказать отсутствие проксимального тромбоза глубоких вен или ТЭЛА (при отсутствии инфаркта миокарда, сепсиса или каких-либо системных заболеваний).
Инструментальные исследования при тромбоэмболии легочной артерии
Электрокардиография
В острой стадии (3 суток — 1 неделя) наблюдаются глубокие зубцы S1 Q III; отклонение электрической оси сердца вправо; смещение переходной зоны к V4-V6, остроконечные высокие зубцы Р во II, III стандартных отведениях, а также в avF, V1; подъем сегмента ST кверху в III, avR, V1-V2 и смещение книзу в I, II, avL и V5-6, зубцы Т III, avF, V1-2 снижены или слабо отрицательны; высокий зубец R в отведении avR.
В подострой стадии (1-3 недели) зубцы Т II-III, avF, V1-3 постепенно становятся отрицательными.
Стадия обратного развития (до 1-3 мес.) характеризуется постепенным уменьшением и исчезновением отрицательного Т и возвращением ЭКГ к норме.
Изменения ЭКГ при ТЭЛА необходимо дифференцировать с ЭКГ-проявлениями инфаркта миокарда. Отличие ЭКГ изменений при ТЭЛА от изменений ЭКГ при инфаркте миокарда:
- при нижнедиафрагмальном инфаркте миокарда патологические зубцы Q появляются в отведениях II, III, avF; при ТЭЛА патологические Q не сопровождаются появлением патологических QIII, продолжительность зубца Q в отведениях III, avF не превышает 0.03 с; в этих же отведениях формируются терминальные зубцы R (r);
- изменения сегмента ST и зубца Т во II отведении при нижнедиафрагмальном инфаркте миокарда обычно имеют ту же картину, что и в отведениях III, avF; при ТЭЛА эти изменения во II отведении повторяют изменения I отведения;
- для инфаркта миокарда не характерен внезапный поворот электрической оси сердца вправо.
В некоторых случаях при ТЭЛА развивается блокада правой ножки пучка Гиса (полная или неполная), возможны нарушения сердечного ритма (мерцание и трепетание предсердий, предсердная и желудочковая экстрасистолия).
Селективная ангиопульмонография
Метод является «золотым стандартом» в диагностике ТЭЛА; характерны следующие ангиопульмонографические признаки:
- увеличение диаметра легочной артерии;
- полное (при окклюзии главной правой или левой ветви легочной артерии) или частичное (при окклюзии сегментарных артерий) отсутствие контрастирования сосудов легкого на стороне поражения;
- «размытый» или «пятнистый» характер контрастирования сосудов при множественной, но не полной обтурации долевых, а также сегментарных артерий;
- дефекты наполнения в просвете сосудов при наличии единичных пристеночных тромбов;
- деформация легочного рисунка в виде расширения и извитости сегментарных и долевых сосудов при множественном поражении мелких ветвей.
Ангиографичсское исследование в обязательном порядке должно включать как зондирование правых отделов сердца, так и ретроградную илиокавографию, позволяющую уточнить источники эмболии, которыми чаще всего являются флотирующие тромбы в подвздошной и нижней полой венах.
Проведение селективной ангиопульмонографии обеспечивает возможность подведения тромболитиков к месту окклюзии сосуда. Легочная артериография проводится пункцией подключичной вены или внутренней яремной вены.
Рентгенография грудной клетки
При отсутствии инфаркта легкого при тромбоэмболии легочной артерии (ТЭЛА) рентгенологические методы исследования могут быть недостаточно информативными. Наиболее характерными признаками тромбоэмболии легочной артерии (ТЭЛА) являются:
- выбухание легочного конуса (проявляется сглаживанием талии сердца или выступанием второй дуги за левый контур) и расширение тени сердца вправо за счет правого предсердия;
- увеличение контуров ветви легочной артерии с последующим обрывом хода сосуда (при массивной тромбоэмболии легочной артерии (ТЭЛА));
- резкое расширение корня легкого, его обрубленность, деформация;
- локальное просветление легочного поля на ограниченном участке (симптом Вестермарка);
- появление дисковидного ателектаза легкого на пораженной стороне;
- высокое стояние купола диафрагмы (в связи с рефлекторным сморщиванием легкого в ответ на эмболию) на стороне поражения;
- расширение тени верхней полой и непарной вен; верхняя полая вена считается расширенной при увеличении расстояния между линией остистых отростков и правым контуром средостения более 3 см;
- после появления инфаркта легкого выявляется инфильтрация легочной ткани (иногда в виде треугольной тени), чаще расположенная субплеврально. Типичная картина инфаркта легкого обнаруживается не ранее второго дня и лишь у 10% больных.
Вентиляционно-перфузионное сканирование легких
Вентиляционно-перфузионное сканирование легких предполагает последовательное выполнение перфузионного и вентиляционного сканирования с последующим сопоставлением результатов. Для тромбоэмболии легочной артерии (ТЭЛА) характерно наличие дефекта перфузии при сохраненной вентиляции пораженных сегментов легких.
Перфузионное сканирование легких позволяет сделать диагноз тромбоэмболии легочной артерии (ТЭЛА) более достоверным, определить объем эмболического поражения сосудов легких. Отсутствие дефектов перфузии легочной ткани практически исключает наличие тромбоэмболии легочной артерии (ТЭЛА). ТЭЛА на сканограмме проявляется дефектами накопления изотопа, соответствующими очагам олигемии, при этом необходимо учесть, что сходные сканограммы наблюдаются при других заболеваниях, нарушающих кровообращение в легких (эмфизема, бронхоэктазы, кисты, опухоли). Если после сканирования легких диагноз тромбоэмболии легочной артерии (ТЭЛА) остается сомнительным или выявлено значительное нарушение легочной перфузии, показано проведение контрастной ангиопульмонографии.
В зависимости от выраженности дефектов перфузии легочной ткани различают высокую (>80%), среднюю (20-79%) и низкую (
Для перфузионной сцинтиграфии легких применяется внутривенное введение макроагрегата альбумина с размерами частиц 50-100 мкм, меченого 99mTс, который не заполняет просвета непроходимых легочных артерий и артериол.
С помощью вентиляционной сцинтиграфии определяются локализация, форма и размер невентилируемых участков легких. Больной вдыхает смесь, содержащую инертный радиоактивный газ, например 133Хе, 127Хеили аэрозоль 99mТс.
Далее сопоставляют результаты перфузионной и вентиляционной сцинтиграфии легких. Для ТЭЛА специфично наличие большого сегментарного дефекта перфузии с нормальными показателями вентиляции.
Совпадение сегментарных и более крупных дефектов перфузии и вентиляции может наблюдаться при эмболии, осложненной инфаркт-пневмонией.
Инструментальная диагностика флеботромбозов нижних конечностей
Венозно-окклюзивная плетизмография
Метод основан на измерении скорости изменения объема голени после снятия внешнего давления, прерывавшего венозный отток крови. При нарушении проходимости глубоких вен уменьшение объема голени после распускания манжеты будет замедлено.
Ультразвуковая допплеровская флоуметрия
Метод основан на акустической оценке и регистрации изменения частоты (длины) ультразвуковой волны, излучаемой прибором в направлении исследуемой вены. Нарушение проходимости вены проявляется снижением скорости кровотока.
Радиометрия с фибриногеном, меченым радиоактивным йодом
Над областью тромба регистрируется повышенное излучение вследствие включения в тромб изотопа вместе с образующимся фибрином.
ЯМР-флебография
Позволяет надежно диагностировать тромбозы вен голени, таза, бедер.
Рентгеноконтрастная флебография
Один из наиболее информативных методов обнаружения флеботромбоза.
Прогноз при тромбоэмболии легочной артерии
При обширной ТЭЛА на фоне выраженных нарушений сердечно-сосудистой и дыхательной систем летальность может превышать 25%. При отсутствии выраженных нарушений этих систем и величине окклюзии легочной артерии не больше 50%, исход заболевания благоприятен.
Вероятность рецидивов ТЭЛА у больных, не получавших антикоагулянтную терапию, может составить около 50%, причем до половины рецидивов могут привести к летальному исходу. При своевременной правильно проведенной антикоагулянтной терапии частота рецидивов ТЭЛА может снижаться до 5%, причем летальные исходы наблюдаются лишь у 1/5 больных.
Источник
Лабораторная диагностика ТЭЛА. Анализ крови при ТЭЛА.
ТГВГ и ТЭЛА остаются более трудной диагностической задачей, чем их лечение и профилактика для врача, несмотря на внедрение новых технологий обследования. Для больных ТЭЛА наиболее опасный период, предшествующий постановке правильного диагноза. Задачи диагностики — подтвердить наличие эмболов и их локализацию; оценить объем эмболического поражения сосудистого русла и выраженность гемодинамических проявлений, а также установить источник эмболии. Высокая степень клинических подозрений на ТЭЛА весьма важна для последующей верификации диагноза. Как правило, клинического обследования не хватает для верификации ТЭЛА. Рутинные исследования в первые часы ТЭЛА также малоинформативны.
Выделяют две группы обследований:
• приближающие диагностику ТЭЛА — рентгенография грудной клетки, ЭКГ, ЭхоКГ, КЩС, УЗИ глубоких вен голеней, определение Д-димера;
• однозначно подтверждающие наличие ТЭЛА — ВПСЛ, ангиография легких и спиральная КТ легочных артерий (виазуализирующие сосудистое ложе легких) и транспищеводная ЭхоКГ.
Диагноз ТЭЛА трудный, его мало реально поставить только на основе клинической симптоматики, поэтому клинические подозрения на ТЭЛА должны быть подтверждены объективными тестами. Флебография и ангиография легочной артерии — «золотой» стандарт диагностики ТЭЛА и ТГВГ, но эти методы инвазивны и дорогостоящи. Чтобы уменьшить их применение при подозрении на ТЭЛА используют альтернативные неинвазивные методы: компрессионное УЗИ ног (диагностика ТГВГ), ВПСЛ и спиральную КТ.
Диагностику тромбофилии следует проводить у лиц моложе 50 лет с рецидивами ТЭЛА и у больных с верифицированным СВТЭ в семейном анамнезе. Диагностика скрытой опухоли показана только в плане идиопатического СВТЭ, когда имеется такое подозрение на основе клинических данных, рентгенографии грудной клетки и общего анализа крови.
Обычный и биохимический анализ крови (КФК, ЛДГ, ACT, АЛТ) мало помогают диагностике ТЭЛА (и не используются для этого), но полезны дня оценки состояния гемостаза и проведения дифференциального диагноза. При инфаркте легких необходим учет лейкоцитоза и нейтрофильного сдвига влево. Более информативна оценка продуктов деградации фибриногена в плазме, прежде всего Д-димера (гетерогенная группа молекул), поперечно «сшитых» продуктов деградации фибриногена — маркера перехода фибриногена в фибрин и формирования фибринового сгустка (высвобождающегося в системный кровоток при эндогенном фибринолизе организованного тромба). Уровень эндогенного фибринолиза у больных ТЭЛА не достаточен, чтобы предотвратить ее развитие, но при этом разрушаются сгустки фибрина и появляется Д-димер.
Его рост отмечен почти у 90% больных с доказанной ТЭЛА (по данным ангиографии легких), но также и при различных состояниях, не связанных с венозным тромбозом (т.е. Д-димер не может быть специфическим маркером наличия венозных тромбов) — ДВС-синдроме; в первую неделю после операции, родов или травм; ИМ; пожилом возрасте; сепсисе; онкологических заболеваниях; атеросклерозе; тромболитической терапии и почти при любой системной воспалительной патологии. Положительный тест на Д-димер у больных с малой вероятной ТЭЛА требует проведения УЗИ вен нижних конечностей. Определение Д-димера лучше использовать у больных с определенным подозрением на ТЭЛА (после предварительной оценки клинической вероятности ее наличия), но без сопутствующих заболеваний. Нормальный уровень (менее 0,5 мкг/л) Д-димера (в комплексе с другими тестами — дуплексной ультрасонографией или ВПСЛ) имеет высокое диагностическое значение.
Он с большой вероятностью исключает клинически значимую ТЭЛА и позволяет отказаться от антикоагулянтной терапии у больного (за ним только наблюдают). Тромбоз на фоне отрицательного теста на Д-димер — редкость и может быть обусловлен: малым размером тромбов, очень большим временным периодом между появлением клинических симптомов и забором крови. Если вероятность ТЭЛА высока, то Д-димер не определяют. Оценка Д-димера очень показана в амбулаторных условиях, у больных, которые не применяют антитромботические ЛС и имеют недолго сохраняющуюся симптоматику.
Учебное видео ЭКГ при миокардите, перикардите и ТЭЛА
— Читать далее «Анализ кислотно-щелочного состояния при ТЭЛА. Анализ ЭКГ при тромбоэмболии.»
Оглавление темы «Диагностика ТЭЛА. Диагностические признаки ТЭЛА.»:
1. Венозный стаз. Гиперкоагуляция.
2. Повреждение эндотелия сосудов. Патанатомия ТЭЛА.
3. Клиника ТЭЛА. Признаки ТЭЛА. Проявления ТЭЛА.
4. Дифференциальный диагноз ТЭЛА. Внезапная одышка. Инфаркт легких.
5. Острое легочное сердце. Варианты ТЭЛА. Синдромы ТЭЛА.
6. Физикальные данные ТЭЛА. Диагноз венозного тромбоза.
7. Лабораторная диагностика ТЭЛА. Анализ крови при ТЭЛА.
8. Анализ кислотно-щелочного состояния при ТЭЛА. Анализ ЭКГ при тромбоэмболии.
9. Рентгенография грудной клетки при ТЭЛА. Признаки инфаркта легкого.
10. ЭхоКГ при ТЭЛА. Вентиляционно-перфузионное сканирование легких при ТЭЛА.
Источник
Общая информация
Тромбоэмболия легочной артерии (ТЭЛА, легочная эмболия) — это закупорка одной или более легочных артерий тромбами любого происхождения, чаще всего образующихся в крупных венах ног или малого таза.
Факторами риска ТЭЛА являются патологические состояния, при которых имеется нарушенный возврат венозной крови, повреждение эндотелия сосудов или эндотелиальная дисфункция и гиперкоагуляционные нарушения.
Симптомы тромбоэмболии легочной артерии неспецифичны и включают в себя затрудненное дыхание, плевритическую боль, в более тяжелых случаях – головокружение, предобморочное состояние, синкопе, остановку сердца и дыхания. Симптомы ТЭЛА также неспецифичны и включают учащённое поверхностное дыхание, увеличение частоты сердечных сокращений, в более тяжелых случаях — снижение артериального давления (артериальную гипотензию).
Диагностика легочной эмболии осуществляется с использованием КТ-ангиографии, вентиляционно-перфузионной сцинтиграфии легких, иногда легочной артериографии.
Лечение тромбоэмболии легочной артерии проводится антикоагулянтами, иногда используют тромболитики или удаляют тромб хирургическим путем. В случаях, когда противопоказана лечение антикоагулянтами, в просвет нижней полой вены устанавливают кавальный фильтр (кава-фильтр).
Профилактические меры включают использование антикоагулянтов и/или механических компрессионных устройств, применяемых на голенях стационарных пациентов.
Симптомы тромбоэмболии легочной артерии

Легочная артерия играет важнейшую роль в доставке крови в легкие для пополнения кислородом, поэтому затруднение кровотока в этом кровеносном сосуде влияет на легкие и сердце и вызывает симптомы низкого содержания кислорода в остальной части тела.
В наиболее распространенных случаях наблюдаются следующие симптомы легочной эмболии:
- одышка, которая начинается внезапно, обычно в течение нескольких секунд после ТЭЛА;
- внезапная, сильная боль в груди;
- кашель;
- кашель с кровью;
- плевритная боль в груди, которая усиливается при вдохе;
- хрипы и свисты в легких (груди);
- низкое кровяное давление
- учащенное сердцебиение (тахикардия)
- учащенное дыхание (одышка);
- синий или бледный вид губ и пальцев (цианоз);
- сердечные аритмии (нарушения сердечного ритма), такие как мерцательная аритмия, и связанные с ними симптомы или серьезные последствия (например, спутанность сознания, потеря сознания);
- признаки или симптомы тромбоза глубоких вен в одной или обеих ногах.
Тяжесть тромбоэмболии легочной артерии обычно определяется размером обструкции. Если легочная эмболия является обширной, случай часто описывается как массивная ТЭЛА. Это может вызвать значительную закупорку легочной артерии, что приводит к серьезным сердечно-сосудистым расстройствам, опасному падению кровяного давления и серьезному падению содержания кислорода в крови или кислородному голоданию, которое влияет на головной мозг и остальную часть тела.
Меньшая легочная эмболия вызывает менее значимые симптомы, но все еще является неотложной медицинской ситуацией, которая может привести к летальному исходу, если ее не лечить. Меньшие сгустки крови обычно блокируют одну из более мелких ветвей легочной артерии и могут полностью закрывать небольшой легочный сосуд, что в конечном итоге приводит к легочному инфаркту, гибели части легочной ткани.
Причины тромбоэмболии легочной артерии
Сгустки крови, называемые тромбоэмболиями, которые провоцируют возникновение ТЭЛА, обычно возникают в результате тромбоза в глубоких венах (ТГВ) паха или бедер.
Тромбоз глубоких вен и эмболия легких.
По оценкам, у около 50 процентов людей с нелеченным ТГВ возникает легочная эмболия.
Эмболия легких обычно возникает в результате тромбоза глубоких вен, который может иметь различные причины. Если тромб (сгусток крови), образовавшийся в большой вене, разрывается (эмболизируется), проходит через правую часть сердца и оседает в легочной системе, он становится эмболой в легочной артерии.
Эмболия легочной артерии и тромбоз глубоких вен настолько тесно связаны между собой, что, если врач ставит диагноз или подозревает одно из этих состояний, он немедленно ищет доказательства наличия другого состояния.
Редкие причины.
Редко, болезни или состояние, отличительные от тромбоза глубоких вен, могут вызвать легочную эмболию, которая в свою очередь может вызвать тяжелые состояния или смерть. Однако это бывает и они включают в себя:
- Жировую эмболию. При повреждении или манипулировании жировой тканью может возникнуть жировая эмболия, в результате чего жировые клетки попадают в кровообращение, где потом могут попасть в легочную циркуляцию. Наиболее частой причиной жировой эмболии является перелом таза или длинных костей, в костном мозге которых содержится большое количество жира.
- Воздушную эмболию. Если воздух попадает в кровообращение, он может закрыть легочную артерию или другую артерию. Парадоксальная воздушная эмболия может быть результатом почти любого типа хирургического вмешательства или возникнуть у дайверов, которые поднимаются с глубин слишком быстро.
- Эмболию околоплодными водами. Редко, амниотическая жидкость может попасть в кровообращение во время сложных родов и вызвать острую легочную эмболию. Это событие, к счастью, очень необычное, чрезвычайно опасно для жизни.
- Эмболию раковыми клетками. Если раковые клетки попадают в кровообращение в большом количестве, они могут закупорить легочные сосуды. Это осложнение рака обычно наблюдается только у людей с почти терминальной стадией заболевания.
Факторы риска
Поскольку легочная эмболия почти всегда является результатом тромбоза глубоких вен, факторы риска для этих двух состояний практически идентичны.
К ним относятся факторы риска, связанные с образом жизни человека, в том числе:
- Нет физической активности. Обычно сидячий образ жизни способствует развитию венозной недостаточности, которая предрасполагает к образованию тромбов в главных венах.
- Избыточный вес. Слишком большой вес также способствует накоплению крови в венах нижних конечностей.
- Курение. Курение вызывает воспаление в кровеносных сосудах, что может привести к избыточной свертываемости. На самом деле, курение является особенно мощным фактором риска нарушения свертываемости крови.
В дополнение к этим хроническим факторам риска, связанным с образом жизни, существуют и другие состояния, которые могут значительно увеличить риск тромбоэмболии легочной артерии. Некоторые из этих рисков носят временный или ситуативный характер; другие создают более хронический, долгосрочный риск легочной эмболии:
- недавняя операция, госпитализация или травма, приводящая к длительной иммобилизации;
- длительные поездки, которые приводят к длительному сидению;
- травма, вызывающая повреждение тканей, что может привести к образованию тромбов;
- беременность;
- лекарственные препараты, особенно противозачаточные таблетки, заместительная гормональная терапия, добавки тестостерона, тамоксифен и антидепрессанты;
- хроническая болезнь печени;
- хроническое заболевание почек;
- сердечно-сосудистое заболевание, особенно сердечная недостаточность;
- наличие в прошлом тромбоза глубоких вен или тромбоэмболии легочной артерии;
- определенные генетические условия, они могут сделать кровь гиперкоагуляционной (склонной к свертыванию).
Любой с любым из этих условий должен приложить все усилия, чтобы уменьшить факторы риска, чтобы снизить вероятность развития венозного тромбоза и тромбоэмболии. Важно много заниматься спортом, держать вес под контролем и не курить.
Диагностика

Диагностика ТЭЛА начинается с клинической оценки врача, а затем может включать специализированные анализы, которые могут подтвердить или исключить диагноз.
Клиническая оценка.
Первым шагом в диагностике ТЭЛА является оценка врача того, высока или низка вероятность того, что у человека возможно ТЭЛА. Врач делает эту оценку, выполняя тщательный медицинский анамнез, оценивая факторы риска развития тромбоза в глубоких венах (ТГВ), проводит физическое обследование, измеряет концентрацию кислорода в крови и, возможно, проводит ультразвуковое исследование для выявления ТГВ.
Неинвазивные тесты
После клинической оценки врача могут потребоваться специальные анализы, такие как анализы крови или визуализационные исследования.
- Анализ на D-димер. Если считается, что вероятность тромбоэмболии низкая, врач может назначить анализ на D-димер. Анализ на D-димер — анализ крови, который измеряет наличие аномального уровня свертывающей активности в крови, что ожидается, если у человека ТГВ или ТЭЛА. Если клиническая вероятность ТЭЛА низкая и анализ на D-димер отрицателен, ТЭЛА можно исключить, и врач приступит к рассмотрению других возможных причин симптомов.
Если вероятность ТЭЛА оценивается как высокая, или если анализ на D-димер положительный, то обычно выполняется либо сканирование V/Q (сканирование вентиляции/ перфузии), либо компьютерная томография (КТ) грудной клетки.
- V/Q-сканирование: V/Q-сканирование — сканирование легких, при котором используется радиоактивный краситель, введенный в вену, для оценки потока крови в ткани легких. Если легочная артерия частично заблокирована эмболой, в соответствующую часть легочной ткани будет поступать меньшее количество радиоактивного красителя, что можно будет на экране.
- Компьютерная томография (КТ): КТ — неинвазивная компьютеризированная рентгеновская процедура, который позволяет врачу визуализировать легочные артерии, чтобы увидеть, нет ли обструкции, вызванной эмболией.
- Легочная ангиограмма: Легочная ангиограмма долгое время считалась золотым стандартом для выявления ТЭЛА. Если диагноз будет неясен после проведения вышеописанных тестов, врач может заказать легочную ангиографию.
Лечение тромбоэмболии легочной артерии

Как только диагноз легочной эмболии подтвержден, терапия начинается немедленно. Если есть очень высокая вероятность легочной эмболии, медицинская терапия может быть начата даже до подтверждения диагноза.
Растворители крови — антикоагулянты.
Основным средством лечения тромбоэмболии легочной артерии является использование антикоагулянтных препаратов, разжижающих кровь, для предотвращения дальнейшего свертывания крови.
Разжижители крови, обычно используемые для лечения ТЭЛА, представляют собой либо внутривенный гепарин, либо производное гепарина, которое можно вводить подкожной инъекцией, например Арикстра или Фондапаринукс.
Семейство препаратов гепарина обеспечивает немедленный антикоагулянтный эффект и помогает предотвратить дальнейшее образование тромбов.
Тромболитическая терапия.
Когда ТЭЛА тяжелой формы и вызывает сердечно-сосудистую нестабильность, антикоагулянтная терапия часто оказывается недостаточной. В этих ситуациях применяются мощные разрушающие сгусток агенты, называемые тромболитиками. Эти лекарственные препараты, включают фибринолитические агенты, такие как стрептокиназа, предназначеные для растворения сгустка крови, который закупоривает легочную артерию.
Тромболитическая терапия несет значительно больший риск, чем терапия антикоагулянтами, включая высокий риск серьезных осложнений. Если тромбоэмболия легочной артерии достаточно серьезна и опасна для жизни, потенциальная польза от этого лечения может перевесить побочные эффекты препаратов этой группы.
Хирургия.
Хирургия — метод, который может непосредственно удалить тромб. Наиболее распространенная хирургическая процедура, называемая хирургическая эмболэктомия, является довольно рискованной и не всегда эффективной, поэтому она предназначена для людей, которые имеют очень низкий шанс выживания без операции.
Профилактика
Предотвращение тромбоэмболии легочной артерии — это предотвращение тромбоза глубоких вен; потребность в ней зависит от рисков пациента, включающих:
- тип и продолжительность хирургического вмешательства;
- сопутствующие заболевания, включая раковые болезни и гиперкоагуляционные нарушения;
- наличие центрального венозного катетера;
- ТГВ или ТЭЛА в анамнезе.
Пациенты, прикованные к постели, и пациенты, подлежащие хирургическим, особенно, ортопедическим, операциям, имеют преимущество, и большинство таких пациентов можно выявить до того, как сформируется тромб. Профилактические рекомендации включают назначение нефракционированного гепарина в малых дозах, низкомолекулярных гепаринов, варфарина, фондапаринукса, пероральных антикоагулянтов (ривароксабана, апиксабана, дабигатрана), использование компрессионных приборов или эластических компрессионных чулков.
Выбор препарата или устройства зависит от различных факторов, в том числе от популяции пациентов, предполагаемого риска, противопоказаний (таких, как риск кровотечений), относительных затрат и от простоты использования.
Здоровые люди, которые просто хотят предостеречь себя от данного заболевания нужно проходить постоянную диагностику (1 раз каждые 6 месяцев), заниматься физическими упражнениями, держать вес под контролем и обязательно не курить.
Прогноз для жизни
Вероятность смерти от тромбоэмболии легочной артерии очень низкая, но массивная легочная эмболия может вызвать внезапную смерть. Большинство случаев летальных исходов происходят до того, как заболевание диагностируется, обычно в течение нескольких часов после эмболии. Важные факторы в определении прогноза жизни включают:
- размер окклюзии;
- размер закупоренных легочных артерий;
- количество закупоренных легочных артерий;
- влияние состояния на способность сердца перекачивать кровь;
- общее состояние здоровья человека.
Любой, у кого серьезная проблема с сердцем или легкими, подвержен повышенному риску смерти от легочной эмболии. Человек с нормальной функцией легких и сердца обычно выживает, если окклюзия не блокирует половину или более легочных артерий.
Источник


