Сколько стоит анализ крови на холестерин и сахар в крови
Метод определения
Энзиматический (CHOD-PAP).
Исследуемый материал
Сыворотка крови
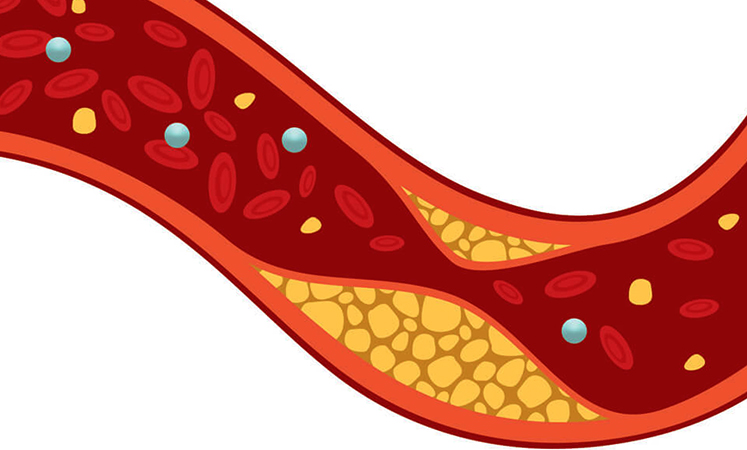
Около 80% всего холестерина синтезируется организмом человека (печенью, кишечником, почками, надпочечниками, половыми железами), остальные 20% поступают с пищей животного происхождения (мясо, сливочное масло, яйца). Холестерин нерастворим в воде, в крови он транспортируется в липопротеиновых комплексах. Выделяют фракции холестерина липопротеинов высокой плотности (ЛПВП), холестерина липопротеинов низкой плотности (ЛПНП), холестерина липопротеинов очень низкой плотности (ЛПОНП) и некоторые другие, различающиеся по составу и функциям. Общий холестерин включает в себя холестерин, содержащийся во всех видах циркулирующих липопротеинов, этерифицированный и свободный.
Содержание холестерина в крови в значительной степени зависит от возраста. Его уровень при рождении составляет менее 3,0 ммоль/л, затем постепенно возрастает. Появляющиеся различия в его концентрации связаны с половой принадлежностью. У мужчин концентрация холестерина в крови повышается в раннем и среднем возрасте и снижается в старости. У женщин уровень холестерина с возрастом увеличивается более медленно, вплоть до менопаузы; в дальнейшем может превышать показатели холестерина у мужчин. Описанные возрастные изменения содержания холестерина в крови связывают с действием половых гормонов: эстрогены снижают, а андрогены повышают уровень общего холестерина. Во время беременности наблюдается физиологическое увеличение уровня общего холестерина.
Определение холестерина используют преимущественно для оценки риска развития атеросклероза и в диагностике любого вида расстройств липидного обмена. Установлено, что повышенное содержание холестерина в крови способствует развитию атеросклероза сосудов и ишемической болезни сердца. Уровень общего холестерина в комплексе с данными об имеющихся заболеваниях, возрасте, поле, артериальном давлении, факте курения, учитывают при оценке индивидуального риска развития тяжелых осложнений сердечно-сосудистых заболеваний (инфаркта миокарда или инсульта) по шкале SCORE (Systematic COronary Risk Evaluation). Целесообразно исследовать холестерин в комплексе с определением триглицеридов (см. тест № 30), холестерина ЛПВП (см. тест № 32), расчетом холестерина не-ЛПВП (см. тест № NHDL) и холестерина ЛПНП (см. тест №33), поскольку для корректной оценки сердечно-сосудистых рисков важно понимать соотношение различных фракций липопротеинов. Так, высокое содержание холестерина ЛПВП указывает на низкий риск, а выявление повышенной концентрации триглицеридов, в комплексе со снижением ЛПВП, позволяет заподозрить определенные патологические состояния (в т. ч. метаболический синдром, инсулинорезистентность), которые сами по себе связаны с повышенным сердечно-сосудистым риском.
Изменением диеты можно снизить уровень холестерина в крови на 10-15%, хотя чувствительность к изменениям содержания холестерина в пище и влияние диеты на уровень холестерина могут быть выражены у разных людей по-разному. Для снижения риска осложнений сердечно-сосудистых заболеваний рекомендуется поддерживать концентрацию общего холестерина в крови ниже 5,0 ммоль/л. Терапевтической целью при проведении гиполипидемической терапии является снижение уровня холестерина ЛПНП.
Нарушения обмена холестерина, сопровождаемые повышением его содержания в крови, характерны для гипотиреоза. Вторичная гиперхолестеринемия наблюдается также при печеночном холестазе, нефротическом синдроме, хронической почечной недостаточности, подагре, диабете и других заболеваниях. До начала терапии гиполипидемическими препаратами следует исключить заболевания, приводящие к повышению уровня холестерина.
Уровень холестерина отражает активность процессов синтеза в печени. При тяжелых поражениях печени наблюдается существенное снижение концентрации холестерина в крови. Острое повреждение тканей также вызывает заметное падение уровня общего холестерина и холестерина ЛПНП. Оно начинается уже в течение первого дня после инфаркта, хирургического вмешательства или септицемии и может достигать 40% снижения от исходного уровня. Уровень липидов не возвращается к норме в период до трех месяцев. Поэтому не следует проводить исследование липидов для оценки риска атеросклероза в течение трех месяцев после острых состояний.
Более подробно с лабораторной оценкой параметров липидного обмена можно ознакомиться
здесь
.
Литература
- Бойцов С.А. и др. Кардиоваскулярная профилактика 2017. Российские национальные рекомендации. Российское кардиологическое общество, Национальное общество профилактической кардиологии, Российское общество профилактики неинфекционных заболеваний. Российский кардиологический журнал. 2018;23(6):118.
- Ежов М.В. и др. Диагностика и коррекция нарушений липидного обмена с целью профилактики и лечения атеросклероза. Российские рекомендации VI пересмотр. Атеросклероз и дислипидемии. 2017;3:5-22.
- Catapano A.L. et al. 2016 ESC/EAS guidelines for the management of dyslipidaemias. European heart journal. 2016;37(39):2999-3058.
- Tietz Clinical guide to laboratory tests. 4-th ed. Ed. Wu A.N.B. USA, W.B. Sounders Company. 2006:1798.
Источник
Плохой холестерин – одна из популярных «страшилок» современности. Холестерин играет важную роль в жизнедеятельности организма. Он попадает в кровь вместе с продуктами питания. Его недостаток, дополнительно синтезируется в теле. Для человека опасен как высокий, так и низкий холестерин. Чтобы узнать уровень этого органического соединения, необходимо сдать кровь из вены. В среднем такой анализ стоит от 100 до 1200 руб.
Зачем необходимо сдавать анализ?
Если уровень холестерина в крови выше или ниже нормы, это свидетельствует о наличии в организме серьезной патологии. Если не отрегулировать показатели, могут развиваться серьезные заболевания сердечно-сосудистой системы (инфаркт, инсульт, атеросклероз и пр.). У здорового человека холестерин не должен превышать 5,2 ммоль/л. Показатели выше допустимых норм, составляют группу риска по развитию ишемической болезни сердца (до 6,7 ммоль/л). При проведении анализа именно эти значения берутся во внимание. Если результаты пограничны с допустимыми, проводится расширенный анализ — липидный спектр.

Виды анализа на холестерин и их стоимость
Цена медицинской услуги зависит от местонахождения лаборатории, вида органического соединения, которое необходимо исследовать. На сегодняшний день в частных клиниках выполняют следующие виды исследований:
- Общий холестерин. Оценивается риски для сердечно-сосудистой системы, со стороны возможного нарушения липидного обмена, развития заболеваний. Цена колеблется от 100 до 300 руб.
- Липидный спектр (обширный анализ) – показывает в сыворотке крови цифры общего холестерина, триглицеридов, холестерина липопротеинов высокой и низкой плотности. Цифры этого теста покажут на наличие или отсутствие патологий в организме. Данное исследование стоит от 600 до 1200 руб.
- Холестерин липопротеинов высокой плотности. «Хороший» холестерин, который сдается для оценки кардиориска развития отклонений. Повышение его уровня считается менее опасным и не приводящим к развитию атеросклероза. Стоит от 250 до 500 руб.
- Холестерин липопротеинов низкой плотности. «Плохой» холестерин, приводящий к нарастанию бляшек в сосудах и развитию атеросклероза. Стоимость теста от 200 до 400 руб.
- ЛПОНП — очень низкая плотность. Наряду с предыдущим анализом приводит к нарушениям в работе сердечно-сосудистой системы. Цена от 300 до 700 руб.
Необходимый вид исследования сообщает лечащий врач. Он же выдает направление с уточнением анализа. Для того, чтобы сдать холестерин, вы предъявляете направление доктора. Несмотря на это, вы можете повторно сдать анализ, без направления. Это позволит, в любой момент отследить динамику изменения показателей холестерина в крови.
Где сдать анализ?
К сожалению, в государственных поликлиниках, нет возможности сдать анализ на все виды холестерина. Для проведения необходимого вам исследования необходимо обратиться в частную клинику или лабораторию. Многие медицинские учреждения публикуют на своих страницах в интернете прайсы цен. Так, вы отследите выгодное предложение, акции.
Цену и требования для сдачи теста можно уточнить по телефону. Обычно кровь берется утром натощак. Перерыв между забором крови и последним приемом пищи составляет от 9 до 14 часов. Разрешено выпить воды перед сдачей анализа. Запрещено пить сладкие напитки, курить. Клиники проводят исследование в течении суток. Некоторые клиники проводят срочный анализ, за который придется доплатить. При сдаче крови вы оплачиваете только стоимость услуги, вам не нужно брать с собой вату, спирт, шприц и прочие медицинские изделия.
Благодаря качественному, современному оборудованию частных клиник, пациенты получают точные данные исследований. Узнать результат теста, можно не выходя из дома, получив письмо от клиники на электронный адрес. Также, вы сможете забрать ответ в бумажном варианте с подписью должностного лица и печатью клиники. Это гарантирует качество и надежность, предоставляемых медицинских услуг. Уважаемая клиника всегда дорожит своей репутацией. Результат не содержит диагнозов и выводов, только «сухие» цифры. В дальнейшем, вы сможете расшифровать результаты у своего лечащего врача, получить схему лечения и рекомендации.
Источник
Информация об исследовании
Холестерин общий – основной липид крови, который, во-первых, поступает в организм с пищей, а во-вторых, синтезируется клетками печени. Количество общего холестерина является одним из самых важных показателей липидного (жирового) обмена и косвенно отражает риск развития атеросклероза. Доказана прямая связь между гиперхолестеринемией (повышенным уровнем холестерина в крови) и прогрессирующим образованием атеросклеротических бляшек в сосудах, особенно в коронарных артериях, что является причиной развития у человека ишемической болезни сердца. Поэтому контроль общего холестерина наряду с другими липидными фракциями (см. позиции «Триглицериды и ЛПОНП, ЛПНП, ЛПВП») в настоящее время считается обязательным не только пациентам с заболеваниями сердечно-сосудистой системы, но и практически здоровым людям для раннего выявления нарушений липидного обмена и риска развития у них атеросклероза и ИБС.
Повышение содержания общего холестерина в крови наиболее часто отмечается при атеросклерозе, наследственных и приобретенных нарушениях липидного обмена, сахарном диабете, заболеваниях почек с нефротическим синдромом. Причиной высокого уровня холестерина может быть гипотиреоз (снижение синтеза гормонов щитовидной железы), болезнь Иценко-Кушинга (патология надпочечников с повышенным выбросом гормонов), а также механическая желтуха, развивающаяся вследствие закупорки желчевыводящих путей камнем, сдавления их опухолями и т.д.
Снижение уровня общего холестерина обычно бывает следствием тяжелого заболевания печени с выраженной печеночной недостаточностью (гепатит, цирроз, рак печени, др.), болезней кишечника, общего истощения (кахексии), злокачественных опухолей. Кроме того, низкий уровень холестерина наблюдается при выраженном гипертиреозе, длительном приеме некоторых препаратов в больших дозах (холестеринснижающие средства, антибиотики тетрациклинового ряда).
Биологический материал: сыворотка крови
| Показатели | Норма (ммоль/л) |
| мужские показатели от 0 до 12 месяцев | 1,6-4,4 |
| мужские показатели от 1 до 9 лет | 2,9-4,4 |
| мужские показатели от 10 до 19 лет | 3,08-5,25 |
| мужские показатели от 20 до 90 лет | 3,2-5,6 |
| женские показатели от 0 до 12 месяцев | 1,6-4,4 |
| женские показатели от 1 до 9 лет | 2,9-4,4 |
| женские показатели от 10 до 19 лет | 3,08-5,25 |
| женские показатели от 20 до 90 лет | 3,2-5,6 |
| беременность от 1 до 40 недель | 3,2-5,6 |
Показания к назначению исследования
1. Оценка риска атеросклероза и связанных с ним заболеваний сердечно-сосудистой системы: ишемическая болезнь сердца, инфаркт миокарда, инсульт;
2. Диагностика дислипидемий;
3. Болезни печени и почек;
4. Эндокринная патология (гипотиреоз, сахарный диабет);
5. Скрининговые диспансерные обследования.
Подготовка к исследованию
1. Кровь следует сдавать в утренние часы (8.00-11.00) строго натощак, после 12-14 часового голодания
2. Накануне исследования (в течение 24 часов) исключить алкоголь, интенсивные физические нагрузки, прием лекарственных препаратов (по согласованию с врачом).
3. Исключить физическое напряжение (бег, быстрый подъем по лестнице), эмоциональное возбуждение. За 15 минут до сдачи крови рекомендуется отдохнуть, успокоиться.
4. Не следует сдавать кровь для лабораторного исследования сразу после физиотерапевтических процедур, инструментального обследования, рентгенологического и ультразвукового исследований, массажа и других медицинских процедур.
5. При контроле лабораторного показателя в динамике рекомендуется проводить повторные исследования в одинаковых условиях – в одной лаборатории, сдавать кровь в одинаковое время суток и пр.
6. Кровь для исследования нужно сдавать до начала приема лекарственных препаратов или не ранее, чем через 10–14 дней после их отмены. Для оценки контроля эффективности лечения любыми препаратами нужно проводить исследование спустя 7–14 дней после последнего приема препарата.
Если Вы принимаете лекарства, обязательно предупредите об этом лечащего врача.
Факторы, влияющие на результаты исследований
Концентрация холестерина время от времени может изменяться, это нормально. Единичное измерение не всегда отражает обычный уровень, поэтому иногда может потребоваться пересдать анализ через 1-3 месяца.
Повышают уровень общего холестерина:
1. беременность (тест на холестерин следует сдавать по меньшей мере через 6 недель после родов),
2. длительное голодание,
3. сдача крови в положении стоя,
4. анаболические стероиды, андрогены, кортикостероиды,
5. курение,
6. прием пищи, содержащей животные жиры.
Снижают уровень общего холестерина:
1. сдача крови в положении лежа,
2. аллопуринол, клофибрат, колхицин, противогрибковые препараты, статины, холестирамин, эритромицин, эстрогены,
3. интенсивная физическая нагрузка,
4. диета с высоким содержанием полиненасыщенных жирных кислот.
Интерпретация результата
Повышение значений (гиперхолестеринемия):
- Первичные гиперлипидемии:
1. Семейная или полигенная гиперлипопротеинемия (типы IIА, IIВ), семейная дис-бета-липопротеинемия (тип III), семейная комбинированная гиперлипидемия, гиперлипопротеинемия типов I, IV, V и гипер-aльфа-липопротеинемия.
- Вторичные гиперлипидемии:
1. Заболевания печени, внутри- и внепеченочный холестаз.
2. Гломерулонефрит, нефротический синдром, хроническая почечная недостаточность.
3. Злокачественные опухоли поджелудочной железы и простаты.
4. Гипотиреоз.
5. Подагра.
6. Ишемическая болезнь сердца.
7. Сахарный диабет.
8. Беременность.
9. Алкоголизм.
10. Изолированный дефицит соматотропного гормона (СТГ).
11. Пища, богатая холестерином и ненасыщенными жирными кислотами.
12. Применение таких препаратов, как андрогены, циклоспорин, диуретики, эргокальциферол (высокие дозы), глюкокортикостероиды, леводопа, амиодарон.
Понижение значений (гипохолестеринемия):
1. Кахексия, голодание.
2. Синдром мальабсорбции.
3. Обширные ожоги.
4. Тяжелые острые заболевания и инфекции.
5. Некроз гепатоцитов, терминальная стадия цирроза печени, гепатокарцинома.
6. Сепсис.
7. Гипертиреоз.
8. Гипо-α- и β-липопротеинемия.
9. Дефицит α-липопротеина.
10. Мегалобластическая анемия.
11. Талассемия.
12. Хронические обструктивные заболевания легких.
13. Ревматоидный артрит.
14. Умственная отсталость.
15. Лимфоангиоэктазия кишечника.
16. Прием препаратов, снижающих уровень холестерина.
17. Прием некоторых лекарственных препаратов (кломифена, эстрогенов, интерферона, неомицина, тироксина, кетоконазола).
18. Пища с низким содержанием холестерина и высоким содержанием полиненасыщенных кислот.
Синонимы русские
Холестерол общий; Холестерол
Синонимы английские
Blood cholesterol; Chol
Источник
Глюкоза — один из важнейших компонентов крови, который отражает состояние углеводного обмена. Уровень глюкозы в крови регулируется центральной нервной системой, гормональными факторами, работой печени и у здорового человека колеблется в пределах 4,0-6,4 ммоль/л.
Повышение содержания глюкозы в крови называется гипергликемией и наиболее часто встречается при:
Снижение уровня глюкозы в крови (гипогликемия) наиболее часто обусловлено передозировкой инсулина и сахароснижающих таблетированных препаратов (у больных сахарным диабетом).
Биологический материал: сыворотка крови
Метод измерения: ультрафиолетовое тестирование (Гексокиназа/G-6-PDH).
Глюкоза – это простой сахар, служащий организму основным источником энергии. Употребляемые человеком углеводы расщепляются на глюкозу и другие простые сахара, которые усваиваются тонким кишечником и поступают в кровь.
Больше половины энергии, расходуемой здоровым организмом, образуется за счёт окисления глюкозы. Глюкоза и её производные присутствуют в большинстве органов и тканей. Главные источники глюкозы:
- сахароза,
- крахмал,
- запасы гликогена в печени
- глюкоза, образующаяся в реакциях синтеза из аминокислот, лактата.
Организм может использовать глюкозу благодаря инсулину – гормону, вырабатываемому поджелудочной железой. Он регулирует движение глюкозы из крови в клетки организма, заставляя их накапливать избыток энергии в виде кратковременного резерва – гликогена либо в форме триглицеридов, откладывающихся в жировых клетках. Человек не может жить без глюкозы и без инсулина, содержание которых в крови должно быть сбалансировано.
Крайние формы гипер- и гипогликемии (избытка и недостатка глюкозы) могут угрожать жизни больного, вызывая нарушение работы органов, повреждение мозга и кому. Хронически повышенное содержание глюкозы в крови может привести к повреждению почек, глаз, сердца, кровеносных сосудов и нервной системы. Хроническая гипогликемия опасна поражением мозга и нервной системы.
Измерение глюкозы в крови является основным лабораторным тестом в диагностике диабета.
При сдаче крови на глюкозу (в дополнение к основным требованиям подготовки к анализам) нельзя чистить зубы и жевать резинку, пить чай/кофе (даже несладкий). Утренняя чашка кофе кардинально изменит показатели глюкозы. Также оказывают влияние контрацептивы, мочегонные средства и другие лекарства.
ОБЩИЕ ПРАВИЛА ПОДГОТОВКИ К ИССЛЕДОВАНИЯМ:
1. Для большинства исследований кровь рекомендуется сдавать утром, в период с 8 до 11 часов, натощак (между последним приемом пищи и взятием крови должно пройти не менее 8-ми часов, воду можно пить в обычном режиме), накануне исследования легкий ужин с ограничением приема жирной пищи. Для тестов на инфекции и экстренных исследований допустимо сдавать кровь через 4-6 часов после последнего приема пищи.
2. ВНИМАНИЕ! Специальные правила подготовки для ряда тестов: строго натощак, после 12-14 часового голодания, следует сдавать кровь на гастрин-17, липидный профиль (холестерин общий, холестерин-ЛПВП, холестерин-ЛПНП, холестерин-ЛПОНП, триглицериды, липопротеин (а), аполипо-протен А1, аполипопротеин В); глюкозотолерантный тест выполняется утром натощак после 12-16 часов голодания.
3. Накануне исследования (в течение 24 часов) исключить алкоголь, интенсивные физические нагрузки, прием лекарственных препаратов (по согласованию с врачом).
4. За 1-2 часа до сдачи крови воздержаться от курения, не употреблять сок, чай, кофе, можно пить негазированную воду. Исключить физическое напряжение (бег, быстрый подъем по лестнице), эмоциональное возбуждение. За 15 минут до сдачи крови рекомендуется отдохнуть, успокоиться.
5. Не следует сдавать кровь для лабораторного исследования сразу после физиотерапевтических процедур, инструментального обследования, рентгенологического и ультразвукового исследований, массажа и других медицинских процедур.
6. При контроле лабораторных показателей в динамике рекомендуется проводить повторные исследования в одинаковых условиях – в одной лаборатории, сдавать кровь в одинаковое время суток и пр.
7. Кровь для исследований нужно сдавать до начала приема лекарственных препаратов или не ранее, чем через 10–14 дней после их отмены. Для оценки контроля эффективности лечения любыми препаратами нужно проводить исследование спустя 7–14 дней после последнего приема препарата.
Если Вы принимаете лекарства, обязательно предупредите об этом лечащего врача.
Источник