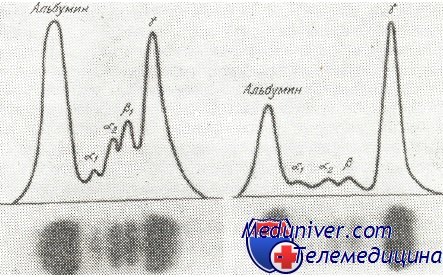
Показатели анализа крови при миеломе

Лабораторная диагностика множественной миеломы — анализыАнализ периферической крови показывает, у большинства больных с множественной миеломой, наличие анемии. Эта анемия, обычно умеренная, гипохромного типа может быть иногда сильно выраженной (менее 1 миллиона гематий/мм3). На мазке наблюдаются аспекты анизоцитоза и пойкилоцитоза. Гематии проявляют часто тенденцию располагаться в виде «монетных столбиков»,—явление, связанное с наличием миеломатозных протеинов в сыворотке и с их скоплением на поверхности гематий. Количество Гб также понижено. Число лейкоцитов, вариабильное, нормальное или повышенное. В развитых стадиях болезни можно наблюдать лейкопении, отягощаемые и применяемыми цитостатическими лечениями. Лейкоцитарная формула, обычно нехарактерная, может показывать иногда повышенное число плазмоцитарных элементов, подобных клеткам в костном мозге. Число тромбоцитов нормальное или умеренно пониженное. Исследование костного мозга при множественной миеломе имеет важнейшее значение для постановки диагноза. Костная пункция производится обычно в грудную кость или в подвздошный гребень, но ее можно производить и в другие затронутые кости: позвонки, пяточную кость, ключицу. Иногда проникание в кость происходит очень легко, костная ткань давая ощущение особой хрупкости. Для миеломы характерен численный рост плазмоцитарной серии, которая может составлять 90% клеточного населения костного мозга. Вообще, при 20% плазмоцитарных элементов ставится вопрос о существовании миеломы. Аномалийные плазмоцитарные элементы или так называемые «миеломатозные клетки», это клетки диаметром в 15—30(л, круглые или овальные. Ядро, диаметром в 5—7у., круглое, расположенное эксцентрично, содержит 1—2 нуклеоли. Нуклеарный хроматин менее комковатый и уже не представляет тот регулярный порядок, который наблюдается в нормальном плазмоците. Цитоплазма этих клеток интенсивно базофильная, становится яркосиней при окрашивании May-Grunwald-Giemsa (цветная вклейка III). В цитоплазме миеломатозных клеток можно встретить гиалиновые шарики (тела Russel), многочисленные вакуоли, придающие клетке вид ежевики (клетки Mott), или хрустальные азурофильные включения иногда подобные телам Auer при миелобластической лейкемии (протеиновые кристаллы) (цветная вклейка III). Вариабильное число клеток может иметь 3 или более ядер. Другие имеют сильно выраженные черты незрелости: они более крупных размеров (20—35u) с болыпдм, круглым ядром, с очень тонким хроматином, а цитоплазма интенсивно базофильная. Встречаются также и несколько зрелых плазмоцитарных клеток, с ядром в виде «колесной спицы » и ясной перинуклеарной зоной. Иногда плазмоциты могут иметь ацидофильную цитоплазму, так называемые «пламенистые клетки » (flaming cells) (цветная вклейка III). С цитохимической точки зрения, цитоплазма миеломатозных клеток является пероксидазо-отрицательной и окрашивается метахроматически с метиловой зеленью. Гиалиновые шарики (тела Russel) обычно PAS-положительные. Миеломатозные клетки преставляют множество нуклеоцитоплазматических асинхронизмов созревания. Согласно Bernier и Graham, степень этих асинхронизмов пропорциональна клиническому распространению заболевания.
Исследования при помощи электронного микроскопа показали наличие определенных аномалий на уровне клеточных органитов, аномалии тем более явные, чем менее дифференцирована миеломатозная клетка. Митохондрии численно увеличены и имеют патологические аспекты: удлиненные, кольцевидные, иногда с чертами миелиновой дегенерации; аппарат Гольджи везикулярнио трансформирован, центриоли имеют гигантский удлиненный вид, а число рибозомов может возрастать (Bessis). Наиболее интересный аспект представляет эргастоплазмический аппарат. В большинстве случаев он расширен и имеет везикулярный вид. Содержимое эргастоплазмических везикул состоит из протеина и имеет твердую консистенцию, принимая аспект тел Russel, либо в растворимой форме, flaming cells или тезауроцотив (Paraskevas и сотр.), либо в кристаллизованной форме. Протеиновые кристаллы бирефрингентные с периодичностью около 110 A (Bessis). В других случаях эргатоплазмический аппарат менее развит и представлен несколькими пластинками, а редко бывает плохо развитым, подобным лимфоидной клетке. На уровне ядра появляются аномалийные, гипертрофированные нуклеоли, а также и множество интрануклеарных вакуолей (Smetena и сотр.). Некоторые авторы описали наличие в ядре вирусных телец, в 15% случаев (Sorensen), тельца, которые Bessis нашел лишь в одном из 12 изученных им случаев. Иммунохимические и иммунофлюоресцентные исследования, с разными специфическими антисыворотками (IgG, IgA, IgM, IgD IgE, ламбда, каппа) показали наличие Ig в цитоплазме миеломатозных клеток. Они локализированы в особенности на уровне эргастоплазмического аппарата и рибозомов. Делались попытки установить связь между морфологическим аспектом клеток и типом секретированного Ig. Полученные до настоящего времени результаты неубедительны. Paraskevas и сотр. утверждают, что пламенистые клетки секретируют IgA. Цитогенетическое исследование множественной миеломы показало существование разных форм анейплоидии, но которые наблюдаются не во всех случаях. Кроме этого кыло описано и присутствие различных хромозомов маркеров. Вследствие внедрения метода бандирования, Liang и Rowley нашли хромозом 14р+ у 3 больных с множественной миеломой и 1 больного с плазмоцитарной лейкемией, из 22 изученных больных. Этот хромозом 14q+ был найден и при других лимфомах типа Б, а также, изредка, и при лимфомах non-Б. Следует отметить, что Croce и сотрудники установили, что структуральные гены для тяжелых цепей Ig локализированы у человека на хромозоме 14. Исследование протеинового обмена при множественной миеломе. Расстройства протеинового метаболизма составляют характерный аспект множественной миеломы. Злокачественно модифицированные плазмоциты сохраняют и усиливают способность синтетизировать цельные Ig или только определенные составные части глобулиновой молекулы. Изменения протеинового метаболизма проявляются в трех формах: В сыворотке большинства больных, общее количество протеинов повышено, достигая 23 г/100 мл. Среднее количество сывороточных протеинов у больных с миеломой равняется 9 г/100 мл. Этот рост происходит за счет глобулинов, точнее Ig. При электрофорезе на бумаге или в агаре наблюдается появление узкой и высокой полосы, с заметным сокращением остальных дуг. Это является изображением количественного роста гомогенного населения глобулинов. Пик находится обычно в зоне миграции у-глобулинов или b-глобулинов. Аномалийный протеин, находящийся в сыворотке больных с миеломой, получил название парапротеина, миеломатозного глобулина (М-глобулин) или компонента М. В рамках множественной миеломы может происходить: В настоящее время миеломы делятся по типу секретируемого Ig: миеломы IgG наиболее частые, встречающиеся в 60% случаев; миеломы IgA, в 20—25% случаев; IgD, в 2,1% случаев; и ограниченное число миелом IgE. Среди случаев множественной миеломы, 20% — с цепями L (миеломы Бенс-Джонса), причем некоторые без патологического протеина в сыворотке, так как он элиминируется через мочу. Очень малый процент заболеваний (1%) не представляет изменений протеинового метаболизма (несекретирующие миеломы). В рамках миелом IgG, наблюдается следующее распределение на субклассы (Schur): yG1 60—82%; yG2 10—18%; yG3 6—15%; yG4 1—8%. Сравнивая эти цифры с относительными концентрациями в нормальной сыворотке (гл. 7) можно утверждать, что моноклональные Ig типа yGl и yG3 встречаются чаще по сравнению с yG2. Характерной чертой миеломатозного Ig является его гомогенность: узкая зона электрофоретической миграции, индивидуальная антигенная специфичность и цепь L только одного типа (ламбда или каппа). При миеломах IgG и IgA преобладают случаи с цепями каппа (2/3 случаев) (Hobbs и Corbet); при миеломах IgD, цепи ламбда преобладают в 90% случаев, в то время как при миеломах Бенс-Джонса, цепи ламбда присутствуют приблизительно в 45% случаев (Jancelewicz и сотр.). До сих пор не удалось выявить физико-химические или иммунохимические различия между миеломатозными протеинами и соответствующими им нормальными Ig. Было доказано, что миеломатозные Ig обладают способностью связываться с другими веществами, следовательно действовать как антитела. Такая антителовая деятельность отмечалась по отношению к бактериальным соединениям (стрептолизин 0 или спрептококковая гиалу-ронидаза), к гематиям, к некоторым сывороточным протеинам, а также и к гаптенам (динитрофенол, 5-ацетоурацил, пуриновые и пиримидиновые нуклеотиды) (Osterland и сотр.). Способность миеломатозного протеина связываться с гематиями или сывороточными протеинами порождает определенные симптомы, как например агглютинация гематий в виде монетных столбиков, явления повышенной кровоточивости и пр. Значительная диспротеинемия в крови больных с множественной миеломой оказывает влияние на все пробы коллоидальной лабильности.
Реакции на формол-гелифицирование, сульфат кадмия, Вельтмана — положительные. Реакция Sia (помутнение сыворотки в дистилированной воде) — слабо или умеренно положительная. Тесты на коагуляцию модифицированы у некоторых больных. Патологические протеины в сыворотке могут интерферировать с различными фазами коагуляции, как например в трансформация фибриногена в фибрин, во взаимодействии с факторами II, V и VII. Функции тромбоцитов могут быть также модифицированными. Анализ мочи показывает наличие протеина Бенс-Джонса в 40—50% случаев, когда он детерминируется путем нагревания и в 61% случаев, когда он выявляется путем иммуноэлектрофореза. Он представлен выведением легких цепей. Протеин Бенс-Джонса преципитирует в моче нагретой до 50—60°, создавая беловатое облако, которое перерастворяется при кипячении. В случае ассоциированной альбуминурии, перерастворение является неполным и иногда оказывается неполным и без альбуминурии. В такой ситуации мочу можно сделать прозрачной путем добавления нескольких капель 5%-й уксусной кислоты. Физикохимическое исследование альбумина Бенс-Джонса показало, что он состоит из легких цепей, димеризованных дисульфидными связями. Постоянно легкая цепь в моче идентична с легкой цепью сывороточного миеломатозного протеина. В мочевом осадке могут появляться цилиндры, гематии, а в случаях почечного калкулеза появляются кристаллы фосфатов, уратов, а также гематии и лейкоциты. Гиперкальцемия встречается часто при множественной мизломе (20—53% случаев), достигая 12—16 мг/100 мл сыворотки. Этот рост связан в первую очередь с процессами костной деструкции, но и с гиперпаратиреоидизмом, как вторичное явление почечной недостаточности. Гиперкальцемия при множественной миеломе не сопровождается ростом фосфора в крови, а щелочные сывороточные фосфатазы находятся в нормальных пределах, что представляет ценные данные для дифференциальной диагностики по отношению к первичному гиперпаратиреоидизму. Сывороточная мочевая кислота бывает часто повышена, а в случаях, осложняющихся почечной недостаточностью, наблюдается рост креатинина и непротеинового азота. Патологоанатомическое исследование при множественной миеломе. Наиболее явные изменения встречаются на уровне скелета, особенно в черепных костях, позвонках, ключицах, ребрах, грудной кости, лопатке, тазовых костях. Длинные кости затронуты в меньшей мере. На срезе, кость оказывается мягкой, а нормальная ткань заменяется красноватой или серо-красноватой туморальной тканью. Иногда опухоль переходит за периост, инфильтрируя смежные участки.
Микроскопически, туморальная ткань состоит из пролиферации злокачественных плазмоцитоидных клеток, описанных при исследовании костного мозга. На срезе остеокласты и остеобласты немодифицированы. В редких случаях внекостных миелом можно обнаруживать плазмоцитарные опухоли в различных органах, причем характерные особенности пролиферированных клеток подобны тем, которые наблюдаются при костных опухолях. При множественной миеломе почка бывает часто затронута. Наиболее важные поражения встречаются на уровне канальцев. Дистальные канальцы расширены, с уплощенным эпителием и просветами заполненными эозинофильными и полихроматофильными цилиндрами. На периферии этих цилиндров встречаются многоядерные синцитин эпителиальных клеток. Цилиндры состоят из цельного миеломатозного Ig или из цепей L (протеин Бенс-Джонса). На электронном микроскопе, эти цилиндры имеют фибрилярную, амилоидную структуру (Abrahams и сотр.). Не удалось установить несомненную связь между наличием амилоида и протеинурией Бенс-Джонса. Несмотря на это, Glenner и сотр. показали in vitro образование амилоидных волокон путем протеолитической дигестии человеческого протеина Бенс-Джонса. Возможно, что подобный процесс происходит и на уровне почечных канальцев (Zlotnick). В тубулярных эпителиальных клетках часто встречаются отложения кальция. Также на уровне почечных канальцев было отмечено наличие кристаллов, находящихся как в просвете, так и в эпителии. Их химическая структура не была установлена. Почечные гломерулы бывают реже затронутыми при множественной миеломе. Отмечается утолщение базальной мембраны и мезангиомы, которое выступает с особенной ясностью на электронном микроскопе. Встречается также и гипертрофия эндотелиальных и эпителиальных клеток. В развитых фазах болезни появляются гиалиноз и склероз. Иногда в гломерулах можно найти отложения амилоида, что приводит к его гомогенизации. Почечная интерстициальная ткань представляет инфильтрационные поражения, либо благодаря миеломатозным клеткам, либо благодаря клеткам хронического воспаления. — Также рекомендуем «Клинические формы множественной миеломы — стадии» Оглавление темы «Миеломная болезнь»:
|
Источник
Миелолейкозом называют злокачественное перерождение стволовых клеток костного мозга, который отвечает за производство форменных элементов крови-красных и белых кровяных телец и тромбоцитов. При миелолейкозе (белокровии, лейкозе крови) костный мозг производит бластные, недозревшие клетки, которые, постепенно, вытесняют из кровяного русла нормальные форменные элементы.
Заболевание носит преимущественно хронический характер и поражает в основном, взрослых. Для постановки диагноза необходимо провести анализ крови на миелолейкоз. Поскольку на разных стадиях заболевания, происходят значительные изменения в составе крови, требуется проводить анализы несколько раз. При подозрении на миелолейкоз, врачи рекомендуют проводить регулярные обследования.
Причины
Миелолейкоз — это результат мутирования лейкоцитов крови в костном мозге. Аномальная клетка теряет способность нормально функционировать и начинает стихийно делиться. Раковые клетки, размножаясь, постепенно вытесняют здоровые. В результате возникают тяжелые кровотечения и анемии и организм теряет защиту от инфекций. Лейкозные клетки проникают в лимфоузлы, кооперируются в опухоли и провоцируют патологические процессы.
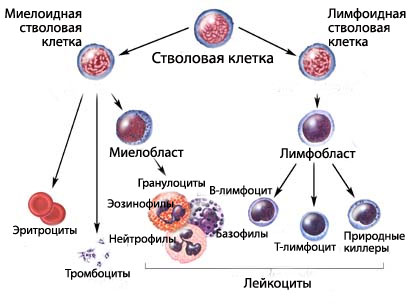 Механизм образования миелолейкоза
Механизм образования миелолейкоза
Причиной миеломной болезни может стать радиоактивное излучение или воздействие канцерогенов, среди которых имеются лекарственные препараты, растворители краски средства борьбы с грызунами и насекомыми.
Наследственные факторы при лейкозе, как и при других болезнях, имеют место. В семьях, где родственники заболевают миеломной болезнью, велика вероятность заболеваний среди потомков. Детям передаётся не сама болезнь, а предрасположенность к ней.
Существует гипотеза о инфекционной этиологии заболевания. В этом случае, имеет значение раса и место проживания человека.
Диагностика
Предварительный диагноз на миелолейкоз ставится на основании результатов общего анализа крови, стандартной диагностической процедуры при любом заболевании. Врача должно насторожить увеличение числа лейкоцитов.
Расшифровка анализа крови на миеломную болезнь , прежде всего, должна учитывать количество лейкоцитов и их соотношение с расчётом лейкоцитарной формулы. При подсчёте лейкоцитарной формулы наблюдается сдвиг влево, появление промиелоцитов. Растёт процент базофилов и эозинофилов, повышается СОЭ в крови. Число тромбоцитов в норме, или несколько повышено. Наблюдаются симптомы анемии в лёгкой форме.
Если миелолейкоз прогрессирует, результаты анализов крови меняются. Поэтому, необходимо повторять анализ крови на миелолейкоз через некоторое время. Результаты исследований выявляют сильную анемию, форменные элементы меняют размеры и деформируются, (анизоцитоз и пойкилоцитоз);число лейкоцитов многократно увеличивается в сравнении с прежними результатами. Количество бластных клеток достигает 15%. Содержание базофилов и эрзинофилов превышает норму. Блокируется действие щелочной фосфатазы в нейтрофилах.
Сопутствующими миелолейкозу симптомами являются проблемы с печенью, подтверждающиеся повышением активности сывороточных энзимов –аланинаминотрансферазы и щелочной фсфатазы.
Симптомы
Симптомы миелолейкоза являются:
- Боли в костях. Болят бедренные кости, позвоночник, таз, рёбра;
 Боли в костях и позвоночнике
Боли в костях и позвоночнике
- Патологические переломы;
- Гиперкальциемия. Проявляется рвотой, тошнотой, запорами, полиурией. Могут возникнуть мозговые нарушения, человек впадает в летаргию или кому;
- Заболевания почек. Нефропатия проявляется в виде повышения содержания кальция и мочевой кислоты в крови, появления белка в моче;
- Анемия нормохромная. Цветовой показатель крови в норме, резко вырастает СОЭ;
- Остеопороз;
- Сдавливание спинного мозга опухолями позвоночника. Проявляется в виде болей в спине, усиливающихся при кашле, чихании. Нарушается работа мочевого пузыря и кишок.;
- Беззащитность перед бактериальными инфекциями. Связана с ослаблением иммунитета;
- Геморрагии. Кровотечения из носа, матки, дёсен, подкожные кровоизлияния.
Подготовка к анализу
Правила сдачи крови на общий анализ не предусматривают специфических правил подготовки. Как сдавать анализ крови на хронический миелолейкоз, известно. Кровь сдают натощак, утром, чтобы избежать «помех», искажающих результаты. В день, перед сдачей крови не рекомендуют тяжёлые физические нагрузки. Крайне нежелательно, в течение трёх суток перед процедурой, употребление жирных и жареных продуктов. Если эти условия соблюдены, то диагностический анализ крови на миелолейкоз будет чрезвычайно информативен.
Делают забор крови из вены или пальца. Венозная кровь более концентрирована, чем капиллярная, поэтому некоторые врачи требуют именно такого отбора проб на анализ.
Расшифровка результатов миелолейкоза, занимает два дня, с момента принятия результатов в обработку. Если лаборатория перегружена работой, то результат может быть получен позднее.
Современные диагностики крови предусматривают взятие образцов костного мозга на цитогенетический анализ из бедренной кости. Пробы отбирают методом биопсии или аспирации. Изучают хромосомы. Поражённые клетки содержат аномальную 22 хромосому. С целью обнаружения аномальной хромосомы используют цепную полимеразную реакцию.
Лечение
Качество анализа является залогом успешной терапии. Выбор метода лечения и интенсивность рекомендуемых процедур зависят от фазы заболевания. У части больных миеломной болезнью наблюдают нарастающее прогрессирование процесса на протяжении многих лет, и не требующие противоопухолевого лечения.
У больных при наличии метастазов применяют локальную лучевую терапию. При медленном развитии миелолейкоза используют выжидательную тактику.
 Локальная лучевая терапия
Локальная лучевая терапия
Если нарастают боли, что свидетельствует о разрастании опухоли, назначают цитостатики. Сроки лечения, при условии наличия позитивных результатов продолжаются до двух лет.
Проводят лечение, профилактирующие осложнения. Для купирования гиперкальциемии применяют кортикостероиды на фоне обильного питья. Применяют лекарства для лечения заболеваний почек и остеопороза.
Прогноз
Миеломное заболевание в вялотекущей фазе не является показанием для немедленного лечения. Необходимостью для начала терапии является появление в крови парапротеина, сгущение крови или понижение вязкости, наличие кровотечений, болей в костях, переломах, гиперкальциемия, поражение почек, компрессия спинного мозга, инфекционные осложнения.
Сдавливание спинного мозга требует хирургического лечения, а также, местного облучения. Переломы костей требуют ортопедического фиксирования.
В ряде случаев, если не показана радиационная терапия, используют цитотоксическое лечение. В этом случае надо иметь ввиду, что побочным эффектом может стать вторичная миелолейкемия.
При отсутствии лечения больные миеломной болезнью живут до двух лет. Полное излечение миеломы-это дело будущего.
Современные методы лечения способны затормозить разрушительное действие заболевания на организм и бороться с её конкретными симптомами.
Источник