Общий анализ крови при абсцессе легких
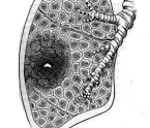

Абсцесс легкого – это неспецифическое воспаление легочной ткани, в результате которого происходит расплавление с образованием гнойно-некротических полостей. В период формирования гнойника отмечается лихорадка, торакалгии, сухой кашель, интоксикация; в период вскрытия абсцесса — кашель с обильным отхождением гнойной мокроты. Диагноз выставляется на основании совокупности клинических, лабораторных данных, рентгенологической картины. Лечение подразумевает проведение массивной противомикробной терапии, инфузионно-трансфузионной терапии, серии санационных бронхоскопий. Хирургическая тактика может включать дренирование абсцесса или резекцию легких.
Общие сведения
Абсцесс легкого входит в группу «инфекционных деструкций легких», или «деструктивных пневмонитов». Среди всех нагноительных процессов в легких на долю абсцесса приходится 25-40%. Абсцессы легочной ткани в 3-4 раза чаще регистрируются у мужчин. Типичный портрет пациента — мужчина среднего возраста (40-50 лет), социально неустроенный, злоупотребляющий алкоголем, с длительным стажем курильщика. Более половины абсцессов образуется в верхней доле правого легкого. Актуальность проблематики в современной пульмонологии обусловлена высокой частотой неудовлетворительных исходов.
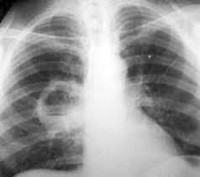
Абсцесс легкого
Причины
Золотистый стафилококк, грамотрицательные аэробные бактерии и неспорообразующие анаэробные микроорганизмы являются наиболее распространенной причиной абсцесса легких. Возбудители чаще всего проникают в полость легкого бронхогенным путем. В качестве провоцирующего фактора выступают:
- Поражения рта и ЛОР-органов. При наличии воспалительных процессов в полости рта и носоглотке (пародонтоз, тонзиллит, гингивит и др.) существует вероятность инфицирования легочной ткани.
- Аспирация. Аспирация рвотными массами, например, в бессознательном состоянии или в состоянии алкогольного опьянения, попадание инородных тел тоже может стать причиной абсцесса легких.
- Поражение сосудов легких. Вторичное бронхогенное инфицирование возможно при инфаркте легкого, который происходит из-за эмболии одной из ветвей легочной артерии.
- Сепсис. Варианты заражения гематогенным путем, когда инфекция попадает в легочные капилляры при бактериемии (сепсисе) встречаются редко.
- Травматические повреждения. Во время военных действий и террористических актов абсцесс легкого может образоваться вследствие прямого повреждения или ранения грудной клетки.
В группу риска входят люди с заболеваниями, при которых возрастает вероятность гнойного воспаления, например больные сахарным диабетом. При бронхоэктатической болезни появляется вероятность аспирации зараженной мокротой. При хроническом алкоголизме возможна аспирация рвотными массами, химически-агрессивная среда которых так же может спровоцировать абсцесс легкого.
Патогенез
Начальная стадия характеризуется ограниченной воспалительной инфильтрацией легочной ткани. Затем происходит гнойное расплавление инфильтрата от центра к периферии, в результате чего и возникает полость. Постепенно инфильтрация вокруг полости исчезает, а сама полость выстилается грануляционной тканью, в случае благоприятного течения абсцесса легкого происходит облитерация полости с образованием участка пневмосклероза. Если же в результате инфекционного процесса формируется полость с фиброзными стенками, то в ней гнойный процесс может самоподдерживаться неопределенно длительный период времени (хронический абсцесс легкого).
Классификация
По этиологии абсцессы легких классифицируют в зависимости от возбудителя на:
- пневмококковые;
- стафилококковые;
- коллибациллярные;
- анаэробные;
- вызванные другими возбудителями.
Патогенетическая классификация основана на том, каким образом произошло заражение (бронхогенным, гематогенным, травматическим и другими путями). По расположению в легочной ткани абсцессы бывают центральными и периферическими, кроме того они могут быть единичными и множественными, располагаться в одном легком или быть двусторонними. Некоторые авторы придерживаются мнения, что гангрена легкого — это следующая стадия абсцесса. По происхождению выделяют:
- Первичные абсцессы. Развиваются при отсутствии фоновой патологии у ранее здоровых лиц.
- Вторичные абсцессы. Формируются у лиц с иммуносупрессией (ВИЧ-инфицированных, перенесших трансплантацию органов).
Симптомы абсцесса легких
Болезнь протекает в два периода: период формирования абсцесса и период вскрытия гнойной полости. В период образования гнойной полости отмечаются боли в области грудной клетки, усиливающиеся при дыхании и кашле, лихорадка, порой гектического типа, сухой кашель, одышка, подъем температуры. Но в некоторых случаях клинические проявления могут быть слабо выраженными, например, при алкоголизме болей практически не наблюдается, а температура редко поднимается до субфебрильной.
С развитием болезни нарастают симптомы интоксикации: головная боль, потеря аппетита, тошнота, общая слабость. Первый период абсцесса легкого в среднем продолжается 7-10 дней, но возможно затяжное течение до 2-3 недель или же наоборот, развитие гнойной полости носит стремительный характер и тогда через 2-3 дня начинается второй период болезни.
Во время второго периода абсцесса легкого происходит вскрытие полости и отток гнойного содержимого через бронх. Внезапно, на фоне лихорадки, кашель становится влажным, и откашливание мокроты происходит «полным ртом». За сутки отходит до 1 литра и более гнойной мокроты, количество которой зависит от объема полости.
Симптомы лихорадки и интоксикации после отхождения мокроты начинают снижаться, самочувствие пациента улучшается, анализы крови так же подтверждают угасание инфекционного процесса. Но четкое разделение между периодами наблюдается не всегда, если дренирующий бронх небольшого диаметра, то отхождение мокроты может быть умеренным.
Если причиной абсцесса легкого является гнилостная микрофлора, то из-за зловонного запаха мокроты, пребывание пациента в общей палате невозможно. После длительного стояния в емкости происходит расслоение мокроты: нижний густой и плотный слой сероватого цвета с крошковидным тканевым детритом, средний слой состоит из жидкой гнойной мокроты и содержит большое количество слюны, а в верхних слоях находится пенистая серозная жидкость.
Осложнения
Если в процесс вовлекается плевральная полость и плевра, то абсцесс осложняется гнойным плевритом и пиопневмотораксом, при гнойном расплавлении стенок сосудов возникает легочное кровотечение. Также возможно распространение инфекции, с поражением здорового легкого и с образованием множественных абсцессов, а в случае распространения инфекции гематогенным путем – образование абсцессов в других органах и тканях, то есть генерализация инфекции и бактериемический шок. Примерно в 20% случаев острый гнойный процесс трансформируется в хронический.
Диагностика
Обследование осуществляет врач-пульмонолог. При визуальном осмотре часть грудной клетки с пораженным легким отстает во время дыхания, или же, если абсцесс легких носит двусторонний характер, движение грудной клетки асимметрично. Для уточнения диагноза назначаются следующие процедуры:
- Рентгенография легких. Является наиболее достоверным исследованием для постановки диагноза, а также для дифференциации абсцесса от других бронхолегочных заболеваний.
- Другие инструментальные методики. В сложных диагностических случаях проводят КТ или МРТ легких. ЭКГ, спирография и бронхоскопия назначаются для подтверждения или исключения осложнений абсцесса легкого. При подозрении на развитие плеврита осуществляется плевральная пункция.
- Анализы мокроты. Проводят общий анализ мокроты на присутствие эластических волокон, атипичных клеток, микобактерий туберкулеза, гематоидина и жирных кислот. Бактериоскопию с последующим бакпосевом мокроты выполняют для выявления возбудителя и определения его чувствительности к антибактериальным препаратам.
- Общее исследование крови. В крови ярко выраженный лейкоцитоз, палочкоядерный сдвиг лейкоцитарной формулы, токсичная зернистость нейтрофилов, повышенный уровень СОЭ. Во второй фазе абсцесса легкого анализы постепенно улучшаются. Если процесс хронизируется, то в уровень СОЭ увеличивается, но остается относительно стабильным, присутствуют признаки анемии.
- Биохимический анализ крови. Биохимические показатели крови изменяются – увеличивается количество сиаловых кислот, фибрина, серомукоида, гаптоглобинов и α2- и у-глобулинов; о хронизации процесса говорит снижение альбуминов в крови.
- Исследование мочи. В общем анализе мочи – цилиндрурия, микрогематурия и альбуминурия, степень выраженности изменений зависит от тяжести течения абсцесса легкого.
Лечение абсцесса легкого
Тяжесть течения заболевания определяет тактику его терапии. Возможно как хирургическое, так и консервативное лечение. В любом случае оно проводится в стационаре, в условиях специализированного отделения пульмонологии. Консервативная терапия включает в себя соблюдение постельного режима, придание пациенту дренирующего положения несколько раз в день на 10-30 минут для улучшения оттока мокроты.
Антибактериальная терапия назначается незамедлительно, после определения чувствительности микроорганизмов возможна коррекция антибиотикотерапии. Для реактивации иммунной системы проводят аутогемотрансфузию и переливание компонентов крови. Антистафилакокковый и гамма-глобулин назначается по показаниям. Если естественного дренирования не достаточно, то проводят бронхоскопию с активной аспирацией полостей и с промыванием их растворами антисептиков (бронхоальвеолярный лаваж).
Возможно также введение антибиотиков непосредственно в полость абсцесса легкого. Если абсцесс расположен периферически и имеет большой размер, то прибегают к трансторакальной пункции. Когда же консервативное лечение абсцесса легкого малоэффективно, а также в случаях осложнений показана резекция легкого.
Прогноз и профилактика
Благоприятное течение абсцесса легкого идет с постепенным рассасыванием инфильтрации вокруг гнойной полости; полость теряет свои правильные округлые очертания и перестает определяться. Если процесс не принимает затяжной или осложненный характер, то выздоровление наступает через 6-8 недель. Летальность при абсцессе легкого достаточно высока и на сегодняшний день составляет 5-10%.
Специфической профилактики абсцесса легкого нет. Неспецифической профилактикой является своевременное лечение пневмоний и бронхитов, санация очагов хронической инфекции и предупреждение аспирации дыхательных путей. Так же важным аспектом в снижении уровня заболеваемости является борьба с алкоголизмом.
Источник
Общие сведения
Абсцесс лёгкого — это неспецифическое поражение дыхательной системы. По мере прогрессирования воспалительного процесса в лёгком формируется тонкостенная полость с гнойным содержимым внутри. Абсцесс лёгкого чаще всего является результатом неправильного лечения пневмонии, когда происходит гнойное расплавление участка лёгочной ткани с последующей некротизацией.
Абсцесс лёгкого может развиться в результате закупорки бронха эмболом небольшого диаметра. В поражённом участке перекрывается доступ кислорода, ткани спадаются, что обеспечивает лёгкий доступ и размножение инфекционных агентов, происходит формирование абсцесса.
Крайне редко гнойная полость образуется при заносе инфекции в лёгочные ткани гематогенным путём из уже имеющегося в организме очага воспаления. Гнойные заболевания лёгких также могут стать причиной развития абсцесса.
Гнойные заболевания лёгких и плевры
Абсцесс и гангрена лёгкого относятся к тяжёлым деструктивным инфекционным лёгочным процессам. На долю гангрены в структуре деструктурных неспецифических заболеваний лёгких приходится 10-15%. Чаще всего гангрена лёгкого диагностируется у лиц мужского пола. Опасность гангрены кроется в высоком риске развития таких осложнений, как перикардит, флегмона грудной клетки, эмпиема плевры, полиорганная недостаточность и т.д.
Патогенез
На начальном этапе воспалительный процесс поражает только один участок, постепенно происходит инфильтрация этой зоны. По мере распространения гнойного процесса от центра к периферии происходит формирование гнойника в виде полости. После прорыва гной с мокротой выводится через бронхи из организма. Поражённый участок лёгочной ткани постепенно заполняется грануляционной тканью, формируя зону пневмосклероза. Гной в лёгких может долго существовать самостоятельно в результате формирования ограничивающей его полости с фиброзными стенками.
Классификация
По течению процесса заболевание подразделяют на 2 формы:
- острый абсцесс;
- хронический абсцесс.
В зависимости от механизма развития выделяют:
- Обтурационный абсцесс. Формируется в результате закупорки просвета бронха инородным телом или новообразованием.
- Гематогенно-эмболический абсцесс. Развивается на фоне гнойного тромбофлебита вен таза и конечностей, септического эндокардита. Может сформироваться на фоне абсцесса других тканей в организме человека.
- Постравматический абсцесс. Образуется в результате ушиба, сдавления грудной клетки, а также после ножевых и огнестрельных ранений.
Абсцессы в зависимости от путей развития подразделяются на:
- Бронхогенные. Воспалительный процесс распространяется в ткани лёгкого в результате разрушения стенки бронхоэктаза, происходит нагноение, некроз и образование абсцесса в виде полости. Бронхогенные абсцессы формируются в основном в результате аспирации у лиц, страдающих эпилепсией, наркоманией, алкоголизмом, а также после травматического повреждения головного мозга с последующей продолжительной потерей сознания.
- Постпневмонические (пневмониогенные). Такие абсцессы являются осложнением бактериальной пневмонии.
По расположению абсцесса в тканях лёгкого выделяют:
- периферический абсцесс;
- центральный абсцесс.
По количеству патологических полостей:
- единичный абсцесс;
- множественный абсцесс.
Причины
Грамотрицательные аэробные микроорганизмы, золотистый стафилококк, неспорообразующие анаэробные микроорганизмы являются самыми частыми возбудителями инфекционного гнойного процесса в лёгких. Патогенные агенты попадают в лёгочную полость в основном бронхогенным путём.
Провоцирующие факторы:
- Аспирация. У пациента в бессознательном или алкогольном состоянии может произойти аспирация рвотными массами. Попадающие в лёгочную систему инородные тела также могут стать причиной воспалительного процесса в дыхательной системе.
- Заболевания ротовой полости, ЛОР-органов. Воспалительные заболевания носоглотки и полости рта (тонзиллит, пародонтоз, гингивит и т.д.) являются источником и причиной инфицирования лёгочной ткани.
- Сепсис. Крайне редко при бактериемии происходит заброс инфекции в лёгочные капилляры гематогенным путём.
- Повреждение сосудов лёгких. Из-за эмболии одной ветви легочной артерии может произойти инфаркт лёгкого, в результате которого происходит вторичное бронхогенное инфицирование.
- Травмы грудной клетки. В результате травматического повреждения и ранения грудной клетки может сформироваться абсцесс лёгкого.
К группе риска относятся лица, страдающие сахарным диабетом, иммунодефицитными состояниями. Риск аспирации заражённой мокротой значительно возрастает при бронхоэктатической болезни.
Аспирация рвотными массами может произойти и при хроническом алкоголизме, в этом случае абсцесс лёгкого формируется в результате воздействия химически-агрессивной среды.
Симптомы абсцесса лёгкого
Клиническая картина абсцесса при прорыве отличается от симптоматики при образовании гнойника. Самочувствие пациента чаще всего значительно улучшается при прорыве абсцесса.
Симптомы при формировании абсцесса:
- выраженное потоотделение, озноб;
- резкое повышение температуры тела до 40°C;
- учащённое сердцебиение, тахикардия;
- сухой, непродуктивный кашель, выраженная одышка;
- болевой синдром в грудной клетке на стороне поражения;
- болезненные ощущения при надавливании на грудину;
- головные боли;
- выраженная слабость, апатия;
- отсутствие аппетита;
- влажные хрипы;
- ослабленное дыхание.
Симптомы абсцесса при прорыве гнойной полости:
- выделение большого количества гнойной мокроты при глубоком, обильном кашле (до 1 литра в сутки);
- снижение температуры тела;
- мокрота при абсцессе лёгкого имеет тёмный цвет и зловонный запах;
- выслушиваются влажные хрипы и бронхиальное дыхание;
- общее самочувствие пациента значительно улучшается.
Клиническая симптоматика абсцесса во многом зависит от формы патологии: острая или хроническая. Если на периферии лёгочной ткани формируется патологическая полость небольшого диаметра с гнойным содержимым, то специфические симптомы могут и не регистрироваться, значительно затрудняя диагностику. Несвоевременное выявление и лечение проводит к хронизации процесса.
Острый абсцесс лёгкого
Принято выделять 2 клинические стадии течения заболевания:
- период формирования гнойной полости с тонкими стенками;
- период самостоятельного вскрытия полости.
Во время формирования гнойника пациенты жалуются на:
- высокую температуру тела;
- признаки сильной интоксикации организма;
- полную потерю аппетита;
- головную боль;
- одышку;
- быстрое, стремительное ухудшение самочувствия;
- боли за грудиной различной интенсивности;
- кашель.
Выраженность симптоматики зависит от размеров и количества сформированных полостей, а также от инфекционного агента, который выступает возбудителем. Данный период длится до 10 дней. Иногда воспалительный процесс проходит стремительно за 2-3 дня, либо затягивается до 2-3 недель.
После этого происходит вскрытие полости. Острый абсцесс прорывается через свою оболочку, и гнойное содержимое попадает в бронхиальное дерево. В этот момент состояние пациента резко ухудшается, появляется внезапный, влажный кашель с выделением большого количества гнойной мокроты. Такое состояние клиницистами характеризуется как «отхаркивание мокроты полным ртом». Объём выделяемого гнойного содержимого может достигать 1 литр.
После прорыва гнойника состояние пациента постепенно улучшается. Выраженность симптомов интоксикации снижается, восстанавливается аппетит и нормализуется температура тела. Сохраняются только боль в грудине, слабость и одышка. Длительность процесса зависит от правильности подобранной терапии, состояния дренажа.
Хронический абсцесс лёгкого
Если острый период затянулся на 2 месяца, то говорят о хронизации процесса. Переходу острой формы в хроническую способствует плохое отхождение мокроты, большие размеры гнойника и его расположение в нижних отделах.
Хронический абсцесс лёгкого может развиться по разным причинам:
- неправильное и несвоевременное лечение острого процесса;
- наличие других хронических инфекций;
- снижение реактивности организма.
Симптомы хронического абсцесса:
- кашель с выделение зловонной мокроты;
- выраженная, но не прогрессирующая одышка;
- слабость;
- повышенная потливость;
- чередование периодов ухудшения самочувствия и стабилизации состояния;
- выраженное истощение.
Анализы и диагностика
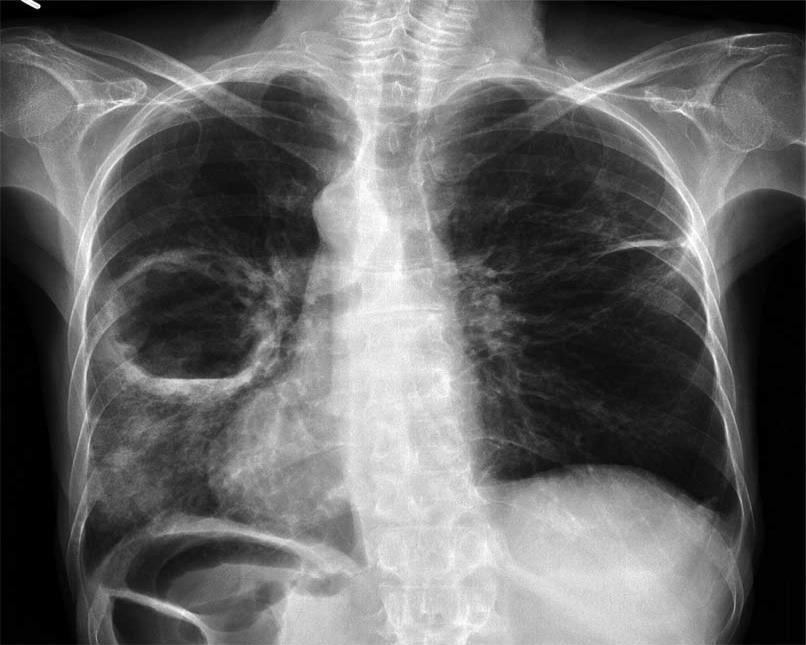
Рентген
Для диагностики абсцесса лёгкого используются следующие методы:
- Физикальный осмотр. При перкуссии и аускультации можно заподозрить абсцессы среднего и большого диаметра. Над дренированным абсцессом выслушивается амфорическое дыхание, а на недренированным – ослабленное бронхиальное. Перкуторно над опустошённым абсцессом выслушивается коробочный звук, а над абсцессом, заполненным гноем, определяется притупление звука. Полости маленького размера физикальными методами выявить невозможно.
- Лабораторные методы. По результатам общего анализа крови достоверно установить диагноз невозможно, однако изменение определённых показателей крови будет свидетельствовать о наличии очага воспаления в организме. При абсцессе лёгкого в крови регистрируется сдвиг лейкоцитарной формулы влево и повышение уровня нейтрофильных лейкоцитов. В запущенных случаях определяется анемия.
- Рентгенография органов грудной клетки. Картина обзорной R-графии зависит от стадии патологического процесса в лёгких. Дренированный абсцесс выглядит как округлая полость, в которой определяется горизонтальный уровень жидкости. Недренированный абсцесс представляется округлым затемнением с ровными чёткими контурами. Если стенки полости толстые, то процесс носит хронический характер, а если тонкие, то острый. Постепенно по мере прогрессирования заболевания вокруг полости появляются фиброзные изменения.
- Магнитно-резонансная томография или компьютерная томография. Данные методы исследования позволяют создать трёхмерную проекцию и послойно рассмотреть лёгочную ткань. МРТ и КТ дают чёткое представление о размерах полости и её локализации.
- Анализ мокроты. После сбора мокроты в стерильный контейнер производится специальное лабораторное исследование. По результатам микроскопии выявляется большое количество бактерий и нейтрофильных лейкоцитов. Бактериологическое исследование позволяет выявить возбудителя и определить его чувствительность к антибиотикам.
- Бронхоскопия. Проводится крайне редко и только в тех случаях, когда необходимо в кратчайшие сроки провести дифференциальную диагностику с заболеваниями бронхиального дерева, а также когда необходимо ускорить процесс дренирования полости.
Лечение абсцесса лёгкого
Терапия подбирается в зависимости от характера течения (острый/хронический), причины заболевания, инфекционного агента, ставшего причиной воспалительного процесса, чувствительности к антибиотикам и наличия сопутствующей патологии у пациента.
Доктора
Лекарства
- После проведения антиботикочувствительности назначается наиболее эффективный препарат: Левомицетин, Эритромицин, Морфоциклин, Олеандомицин и т.д.;
- Эффективно проведение бронхоскопии с удалением, отсасыванием гнойного содержимого из полости с последующим введением туда антибиотика, подобранного по антибиотикограмме.
- Хорошо себя зарекомендовала комбинация антибиотиков с сульфаниламидами (Сульфадимезин, Сульфадиметоксин, Норсульфазол). Применяются отхаркивающие средства. Важно обеспечить эффективный дренаж за счёт придания пациенту правильного положения тела.
- При центрально расположенных или множественных двусторонних абсцессах, осложнённых кровотечением дополнительно в лёгочную вену вводят антибактериальную инфузионную терапию. Основой для приготовления раствора выступает хлорид натрия, куда добавляют витамин С, гидрокортизон и гепарин. Инфузия проводится непрерывно капельно со скоростью 12-15 капель в минуту.
- Общеукрепляющее лечение, которое включает повторное переливание крови, соблюдение высококалорийной диеты и введение витаминов (А, С, группы В).
При отсутствии эффекта от консервативной терапии в течение 1,5-2-х месяцев поднимают вопрос о целесообразности проведения оперативного вмешательства.
Процедуры и операции
Хирургическое вмешательство проводится для полного удаления гноя и иссечения некротизированной ткани лёгкого. Операция может проводиться двумя методами:
- резекция лёгкого;
- дренирование абсцесса (торакотомия, торакоцентез, пневмотомия).
Поэтапный процесс операции
- При проведении обычной торакотомии пациенту дают интрахеальный наркоз; пациента кладут на валик на здоровый бок. Больному можно придать полубоковое положение, чтобы избежать затекания гнойного содержимого в здоровое лёгкое.
- Разрез производится по ходу рёберной дуги в заранее отмеченной точке. Поднадкостнично удаляется 1-2 ребра. В зависимости от давности процесса и размеров гнойной полости разрез может достигать 4-6 см. При большом диаметре абсцесса объём операции значительно увеличивается.
- После удаления межрёберных мышц и самих рёбер оценивают плевральную полость (свободна/заращена) по состоянию пристеночной плевры.
- Нормальная или малоизменённая плевра свидетельствует об отсутствии сращений с висцеральной плеврой, а утолщенная и плотная париетальная плевра указывает на срастание и вовлечение в воспалительный процесс висцеральной плевры. Иногда через тонкостенную париетальную плевру можно увидеть движущееся при дыхании лёгкое.
- Если плевральная полость свободна, то производится пневмотомия либо оперативное вмешательство разделяется на 2 этапа.
- При проведении одноэтапной операции плевральную полость вскрывают, лёгкое захватывается и фиксируется по всей окружности предполагаемой пневмотомии к париетальной плевре. Такая операция проводится, если есть неотложные показания из-за тяжёлого гангренозного, нагноительного процесса, когда потеря времени угрожает жизни пациента. Риск развития гнойного плеврита отходит на второй план.
- При проведении двухэтапной операции на обнажённую плевру накладывается тампон, рана наглухо зашивается. Через 8-10 дней проводят второй этап операции: швы снимаются, рана разводится, удаляются тампоны и производится пневмотомия.
При одно- и двухэтапной пневмотомии перед разрезом проводится пункция лёгкого при помощи толстой иглы для поиска полости. Вскрытие гнойника производится по ходу неизвлечённой иглы. При поверхностном или большом очаге операция считается простой, а при глубоком расположении небольшого абсцесса – сложной.
Профилактика
Профилактические меры, позволяющие избежать развития абсцесса лёгкого:
- своевременное лечение и грамотный подбор терапии заболеваний лёгочной системы (пневмония);
- избегать переохлаждений;
- укреплять иммунную систему организма;
- отказ от употребления алкогольсодержащих напитков и курения.
Последствия и осложнения
Осложнения диагностируются при своевременной и неправильной терапии. Необходимо при выявлении первых признаков заболевания провести тщательную диагностику и назначить соответствующую терапию (антибиотики и т.д.). Хронический абсцесс гораздо хуже поддаётся лечению, именно поэтому так важно начать своевременную терапию.
Осложнения абсцесса лёгкого:
- эмфизема;
- лёгочное кровотечение;
- пневмоторакс;
- плеврит;
- недостаточное поступление кислорода в организм;
- деформация бронхиального дерева;
- распространение инфекции по всему организму, на другие органы и системы;
- формирование новообразования.
Абсцесс лёгкого может стать причиной летального исхода при развитии осложнений.
Прогноз
Прогноз считается благоприятным при постепенном рассасывании инфильтрата вокруг гнойной полости. Абсцесс перестает определяться при потере своих правильных округлых очертаний. При грамотно подобранной терапии выздоровление наступает через 6-8 недель. При затяжном и осложнённом течении процесса формируется хронический абсцесс лёгкого. Показатель летальности достаточно высокий и достигает 5-10%.
Список источников
- Р.И. Семёнова, М.Т. Сейдуманов, Р.У. Мухамбетова, Л.П. Пюрова, Л.Т. Накипова «Диагностика и лечение острого абсцесса легкого», статья в журнале «Клиническая медицина», 2015.
- Гостищев В.К., Харитонов Ю.К. «Лечение острых абсцессов легких», статья в журнале РМЖ, 2011.
- Колесников И.С., Лыткин М.И., Лесницкий Л.С. «Гангрена легкого и пиопневмоторакс», Медицина, 1988.
Источник

