Юные 1 миелоцит 1 в анализе крови

Метамиелоциты – незрелые предшественники нейтрофильных лейкоцитов, которые находятся в костном мозге. В периферической крови здорового взрослого человека отсутствуют. Для определения их количества и состава необходимо выполнить пункцию грудины и изучить ткань костного мозга.
Метамиелоциты в крови у ребенка присутствуют в небольшом количестве, это норма, а исчезают после достижения 2-х недельного возраста и не являются признаком патологии. Наличие незрелых форм лейкоцитов в крови у старших детей и взрослых – результат напряженной работы иммунитета – требует детального обследования.
Для выявления наличия незрелых лейкоцитов в крови, достаточно общего анализа крови, который является обязательным при диагностических обследованиях. Важное значение имеет правильное проведение исследования.
Необходимо соблюдать следующие правила:
- анализ проводится утром, натощак;
- необходимо за сутки до обследования исключить из рациона жирную, мясную пищу, алкоголь;
- нельзя проводить исследование после рентгеновского облучения, физиотерапевтических процедур;
- временно отменить прием кортикостероидов, левомицетина, анальгетиков;
- перед процедурой надо избегать психоэмоциональных и физических нагрузок.
Метамиелоциты в крови – повод для биопсии костного мозга. Специальной иглой с ограничителем проводят пункцию грудины. Поршнем шприца создают отрицательное давление, аспирируют некоторое количество костномозгового вещества. Излишнюю кровь удаляют пипеткой. Возможно проведение биопсии тазовой, пяточной, большеберцовой кости. Исследование дает ценную информацию для изучения заболеваний системы кроветворения.
Цитогенетический анализ позволяет выявить нарушения численного состава хромосом клетки. Полимераз – цепная реакция – с большой точностью определяет последовательность полипептидной цепи в молекуле ДНК, выявляет генетические повреждения. Полученные данные позволяют проводить точную диагностику, служат основой для создания новых методов лечения заболеваний.
Незрелые клетки в норме присутствуют в крови детей до 2-х недельного возраста. Метамиелоциты в крови при беременности повышены – норма до 3%.
Данные приведены в таблице.
Возраст | Норма метамиелоцитов в процентах |
Новорожденные | 4 |
1 – 5 дней | 2,5 |
6 – 14 дней | 1,5 |
Старше 2-х недель | |
Беременные | 0-3 |
Взрослые |
Метамиелоциты — предшественники нейтрофилов, функция которых – уничтожение микроорганизмов и других вредоносных агентов. Норма в крови – 50-70% от общего числа белых кровяных телец. Наличие инфекции вызывает увеличение числа лейкоцитов до максимально возможного уровня. При продолжающейся микробной агрессии, в крови появляются предшественники нейтрофилов – метамиелоциты юные и еще более ранние формы – миелоциты.
Появление незрелых форм лейкоцитов – симптом мобилизации защитных сил организма – свидетельство тяжелого заболевания костного мозга или внутренних органов. Избыточное образование лейкоцитов в органах кроветворения – лейкоз, рак крови. Может быть двух видов — лимфоцитарный и миелобластный.
При всех лейкозах происходит бесконтрольное увеличение патологически измененных клеток, функционально неполноценных, неспособных сопротивляться инфекции. Угнетается образование других форменных элементов крови – эритроцитов и тромбоцитов.
Метамиелоциты в анализе крови из-за заболевания костного мозга – промиелоцитарный лейкоз, разновидность миелобластного.
Причины – общие для всех видов лейкемии:
- наследственность;
- ионизирующее излучение;
- токсическое воздействие химических факторов.
При заболеваниях внутренних органов число метамиелоцитов увеличивается вследствие:
- массивных гнойных инфекций – ангин, абсцессов легких, флегмон мягких тканей, остеомиелита;
- инфекционных заболеваний – туберкулеза, холеры, скарлатины;
- злокачественных опухолей;
- облучения или химиотерапии рака;
- отравления свинцом, бензолом, мышьяком.

Острый промиелоцитарный лейкоз
Клинические проявления промиелоцитарного лейкоза состоят из общих симптомов:
- слабость, недомогание;
- бледность кожных покровов и слизистых оболочек;
- плохой сон, раздражительность.
По течению патологии выделяют острый и хронический промиелоцитарный лейкоз. Точный диагноз могут поставить в специализированных учреждениях. При остром течении угнетается созревание эритроцитов: на первый план выходят симптомы анемии – бледность, головокружение, частые обмороки. Также характерны кровоточивость, нарушения свертывающей системы крови из-за развития синдрома, диссеминированного внутрисосудистого свертывания.
Также из-за низких резервов иммунной системы возникают частые простудные заболевания, конъюнктивиты, бронхиты, болезни ЛОР-органов. Появляются язвы на слизистой оболочке полости рта. Возможно развитие других бактериальных и инфекционных осложнений. Повышается температура тела.
Хронический миелоцитарный лейкоз – разновидность миелобластного – распространенное заболевание, которое составляет до 20% гемобластозов у взрослых. Отличается продолжительным течением, небольшой выраженностью клинических проявлений. Развивается чаще у мужчин пожилого возраста. На ранних стадиях протекает без симптомов, выявляется случайно или при профилактических осмотрах. Характерно значительное увеличение селезенки и печени. Геморрагический синдром отсутствует. В конечной стадии заболевания появляются сильные боли в костях и суставах.
Патогномоничным, надежным признаком миелобластного лейкоза является обнаружение филадельфийской хромосомы – генной мутации, выявление которой при цитогенетическом анализе делает диагноз абсолютно достоверным.
В целом симптомы лейкозов с метамиелоцитами в крови при заболеваниях внутренних органов зависят от основного заболевания. Необходимо тщательное обследование больного.
Терапию миелоцитарного лейкоза проводят в онкологических учреждениях. Назначают цитостатические препараты. Базовым средством является «Цитарабин», который применяют в комплексе с другими лекарствами этой группы: «Доксорубицин», «Циклофосфан», «Вепезид». Медикаменты имеют ряд побочных действий, поэтому необходим постоянный врачебный контроль. Дополняют лечение кортикостероидами, симптоматическими средствами. В терминальных стадиях заболевания необходима пересадка костного мозга.

Аллогенная пересадка костного мозга
При обнаружении миелоцитов и метамиелоцитов в крови больных с заболеваниями внутренних органов, необходимо установить причину болезни и назначить соответствующее лечение. При гнойных процессах назначают антибиотики. При инфекциях назначают этиотропную терапию, а кортикостероидные препараты используют при воспалении. Выздоровление основного заболевания обеспечит нормализацию показателей крови.
Миелоциты и метамиелоциты в крови – это проявление промиелоцитарного лейкоза или тяжелого течения патологии внутренних органов. В последние годы в лечении заболеваний крови достигнут прогресс. Использование таргетных препаратов и моноклональных антител при терапии миелобластной лейкемии («Озогамицин», «Децитабин») дают надежду на выздоровление этой тяжелой категории пациентов.
Источник

Появление миелоцитов и других созревающих клеток в периферической крови недопустимо. Нарушение процессов кроветворения свидетельствует о развитии опасных процессов в организме человека гематологического и негематологического характера.
Виды миелоцитов

Миелоцит в мазке периферической крови
Миелоцитами называются клетки-предшественницы зрелых гранулоцитов — одной из разновидностей лейкоцитов.
Образование миелоцитов — это промежуточный этап гранулоцитопоэза, который начинается с митотического деления стволовой клетки.
Для того, чтобы полностью было понятно, что такое миелоциты и какое место они занимают в гемопоэзе, необходимо указать все формы клеток гранулоцитарного ростка кроветворения:
- Миелобласты — это клетки, которые появляются вследствие деления колониеобразующей стволовой клетки. Миелобласты утрачивают полипотентность — способность дифференцироваться в любые другие виды клеток. Основная их задача — обеспечение нормального созревания гранулоцитов.
- Промиелоциты — самые большие по размеру клетки во всех стадиях образования гранулоцитов. Уже на этом этапе созревания в клетках появляются первичные гранулы, которые делят промиелоциты на эозинофильные, базофильные и нейтрофильные.
- Миелоциты — образуются после третьего деления промиелоцитов. На такой стадии созревания зернистость клеток (включения) становится строго специфичной (вторичной), что позволяет уже четко разделять будущие нейтрофилы, базофилы и эозинофилы. Миелоциты — активно делящиеся клетки. От полноценности созревания миелоцитов зависит физиологическая активность и функциональность гранулоцитов.
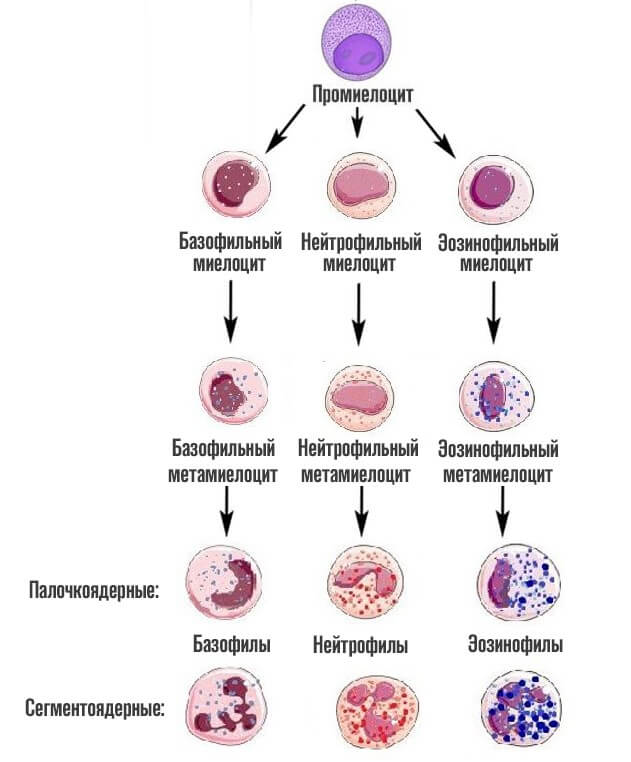
- Метамиелоциты (юные лейкоциты) — такие клетки обладают низкой способностью к делению. Благодаря им происходит завершающий этап созревания гранулоцитов. Ядро метамиелоцитов претерпевает изменения, деля клетки на две большие группы — сегментоядерные и палочкоядерные.
- Гранулоциты — итог гранулоцитопоэза. Такие клетки называются полиморфно-ядерными, так как от их зернистости зависит тип клеток.
Таким образом, миелоциты — это клетки, которые определяют полноценный рост зрелых гранулоцитов. Относятся к зернистым лейкоцитам и дифференцируются в три основных вида белых клеток крови:
- нейтрофилы,
- эозинофилы,
- базофилы.
Нормы показателя миелоцитов в костном мозге

Созревание клеток крови
Так как незрелые формы лейкоцитов должны проходить все этапы созревания в костном мозге, то и присутствовать они должны в норме только в костно-мозговом пунктате.
Если человек здоров, то причин, незрелым формам кровяных клеток поступать в системный кровоток, нет.
Для оценки состоятельности гранулоцитопоэза и всего кроветворения в целом применяется такой метод исследования, как костно-мозговая пункция (стернальная пункция, трепанобиопсия).
В норме гранулоцитарный (миелоцитарный) росток кроветворения даст следующие показатели при оценке миелограммы:
| Клеточный состав костного мозга (гранулоцитопоэз) | Количество, % |
|---|---|
| Недифференцированные бластные клетки | 0,1-1,1 |
| Миелобласты | 0,2-1,7 |
| Промиелоциты | 1,0-4,1 |
| Миелоциты | 6,9-12,2 |
| Метамиелоциты | 8,0-14,9 |
| Палочкоядерные | 12,8-23,7 |
| Сегментоядерные | 13,1-24,1 |
| Индекс созревания нейтрофилов | 0,5-0,9 |
| Все эозинофилы | 0,5-5,8 |
| Базофилы | 0-0,5 |
Причины появления в крови

Тяжелая инфекция может привести к появлению миелоцитов
У здорового человека ни миелоцитов, ни других незрелых клеток миелоцитарного ростка кроветворения в анализе крови быть не должно. Даже незначительные концентрации делящихся и созревающих клеток считаются вариантом патологического состояния.
Обнаружение юных форм гранулоцитов свидетельствует о том, что организм подвержен опасности и борется с одним из указанных ниже заболеваний или патологических процессов:
- острые бактериальные и вирусные инфекции, чаще всего осложняющиеся гнойным воспалением. Это могут быть гнойные ангины, прочие тяжелые инфекции ЛОР-органов, острые пиелонефриты, пневмонии, холера, сепсис, скарлатина, туберкулез, брюшной тиф, бруцеллез, паратиф, корь, краснуха паротит и пр.
- состояния после тяжелых инфекционно-воспалительных процессов;
- аппендицит и другая острая хирургическая патология;
- гангрена;
- ожоговая болезнь тяжелых форм;
- инсульты, инфаркты;
- острая кровопотеря любого генеза;
- метастазирование в костный мозг;
- синдром распада опухолей;
- последствия химиотерапевтического, лучевого лечения;
- длительный прием цитостатических, иммуносупрессивных медикаментозных средств;
- отравление свинцом;
- алкоголизм;
- все виды комы;
- ацидоз;
- шок;
- тяжелые и постоянные физические нагрузки;
- многие виды анемий;
- лейкозы;
- миелоидная лейкемия;
- дефицит цианокобаламина и/или фолиевой кислоты.

Бластный криз в мазке крови
Если концентрация бластных клеток в крови повышена незначительно — до 2% к общей лейкоцитарной массе, — то речь идет о хронических лейкозах.
Высокие значения бластов в крови являются признаком выраженных сбоев в деятельности костного мозга, что указывает на острый лейкоз.
Превышение количества бластных клеток в крови более 5% свидетельствует о развитии бластного криза у пациентов с хроническими миелолейкозами, а также о терминальном этапе при онкологической патологии.
Обнаружение миелоцитов, промиелоцитов и метамиелоцитов в крови не более 5% — не говорит и наличии гематологических заболеваний, но все же указывает на наличие определенных трудностей со здоровьем.
А вот значительный подъем от 10% и выше — весьма неблагоприятный показатель, является маркером миелопролиферативных заболеваний — хронических лейкозов, которые берут свое начало от молодых клеток миелоидного ростка кроветворения.
Самая частая причина обнаружения миелоцитов и других созревающих клеток лейкоцитопоэза — хронический миелолейкоз, субстратом которого являются преимущественно незрелые нейтрофильные миелоциты и другие юные формы.
На начальных этапах заболевания рост миелоцитов выражен не ярко. Прогрессирование миелолейкоза сопровождается значительным ростом миелоцитов в крови, а также зрелых эозинофилов и базофилов. Резкий рост незрелых нейтрофилов, т.е., нейтрофильных миелоцитов — крайне неблагоприятный признак, который ухудшает течение лейкоза и прогноз.
Миелоциты у детей и беременных женщин

Миелоциты могут появиться при снижении иммунной защиты у детей
Обнаружение в крови любой клетки, не закончившей полностью свою дифференцировку при гранулоцитопоэзе, указывает на то, что костный мозг активизировался в ответ на какие-либо патологические трансформации.
У здорового ребенка миелоциты, как и другие юные формы, определяться в крови не должны. Выход миелоцитов в кровь, а также других созревающих гранулоцитов, обусловлен такими же факторами, как и у взрослых. Также часто обнаружение незрелых клеток у малышей диагностируется при врожденных пороках сердца, неукротимой рвоты и обезвоживания. Очень часто обнаруживаются незрелые формы гранулоцитов у малышей со слабым иммунитетом.
Сильное физическое перенапряжение также повлечь за собой появление незначительного количества миелоцитов в крови у здоровых детей.
Что касается беременных женщин, то здесь допускаются колебания в картине крови. Процесс кроветворения при вынашивании ребенка усиливается для поддержания жизнедеятельности всего организма матери и малыша. Дополнительно появление миелоцитов и прочих молодых форм в крови может быть итогом обострения хронических заболеваний, например, синуситов, пиелонефрита и пр.
У будущих мам допускается концентрация миелоцитов в крови не более 2-3%. Но, в любом случае, такое явление требует дальнейшей диагностики, чтобы не пропустить развитие злокачественной патологии.
Как определить уровень миелоцитов

Точный уровень миелоцитов покажет миелограмма
Определение уровня миелоцитов, как и других компонентов костного мозга, проводится с помощью взятия костномозговой пункции. Полученная миелограмма покажет точный клеточный состав костного мозга.
Образцы костного мозга берутся из:
- грудины,
- гребня подвздошной кости,
- из пяточной кости (так производится пункция у маленьких детей).
После получения пунктата данные миелограммы обязательно сопоставляются с данными общего клинического анализа крови.
Лечение

Устранение причины приводит к нормализации картины крови
Так как миелоцитемия обусловлена развитием какого-либо заболевания, то лечения требует именно первопричина.
Только после уточнения причины патологического изменения состава крови, назначается лечение.
Причин для проникновения несозревших кровяных клеток, в частности, миелоцитов, немалое количество. Подавляющее большинство таких триггеров, к сожалению, опасные заболевания, которые могут быстро унести человеческую жизнь. При малейших трансформациях в составе крови необходимо срочное обращение к врачу, диагностика и назначение необходимых методов лечения.
Источник
Все клетки крови условно можно подразделить их на грануцлоциты и агранулоциты.
Первые имеют в структуре ядро, также некоторые другие включения. Вторые гомогенны по внутреннему строению, обеспечивают иные функции.
Миелоциты — это незрелые предшественники гранулоцитов. Чтобы лучше понять что к чему, стоит обратиться к микробиологическим знаниям.
Что такое миелоциты и их виды
Предшественником абсолютно любой клетки крови считается особая стволовая клетка. Она обладает двумя важными особенностями:
- Способна превратиться в любую другую цитологическую структуру. То есть дифференцироваться.
- Не погибает после некоторого числа делений. Как это случается с обыкновенной, функционально определенной клеткой.
В специальных структурах, известных как отростки костного мозга, происходит дифференциация цитологических единиц. Миелоциты в крови — это особые промежуточные клетки, уже не стволовые, но еще и не функционально активные. В норме в анализе их быть не должно.
Допустимы некоторые исключения. Например, при приеме препаратов, угнетающих гемопоэз. Но это скорее редкие возможные случаи, а не закономерные изменения и процессы.
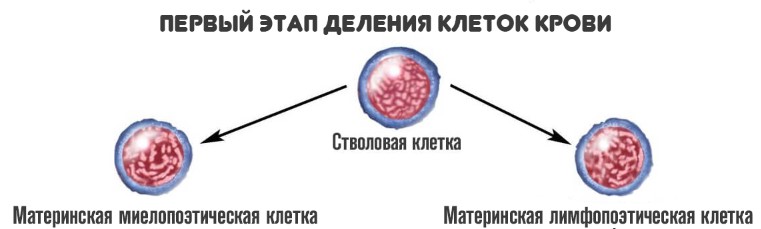
На первой стадии стволовые клетки дифференцируются на два вида:
- Материнские миелопоэтические. Из них образуются собственно сами гранулоциты, но не сразу. То есть клетки, которые в основном отвечают за иммунный ответ. Также из этих структур появляются эритро — и тромбоциты.
- Материнские лимфопоэтические. Как и следует из названия, в результате дальнейшего созревания образуются лимфоциты — агранулоцитарные разновидности иммунных клеток.
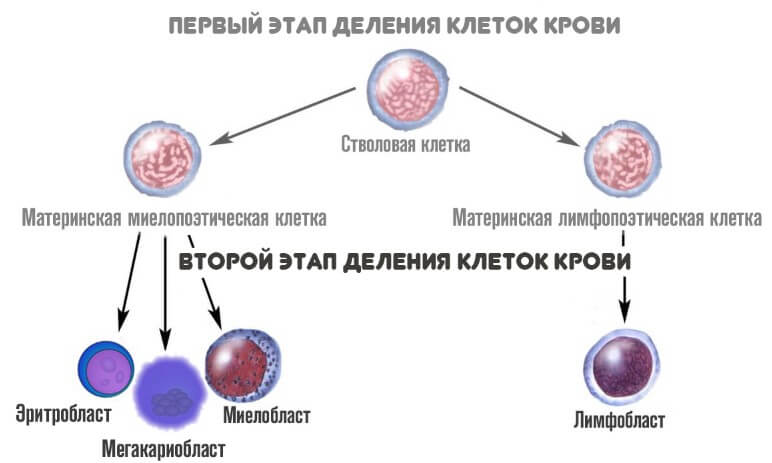
На второй стадии из миелопоэтической клетки появляется три новых вида более зрелых вариантов:
- Эритробласт. Из него формируются эритроциты.
- Мегакариобласт. Предшественник тромбоцитов.
- Миелобласт. Из него образуются все гранулоциты.
На третьем этапе из миелобласта появляется промиелоциты и затем миелоциты, о которых идет речь. Если рассматривать схему более подробно, то миелоцитов существует три типа: нейтрофильные, базофильные и эозинофильные.
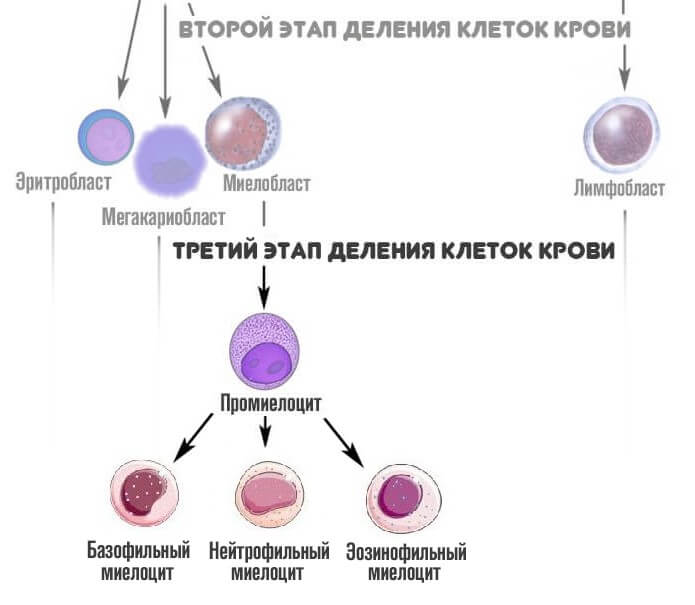
На следующей стадии, миелоциты делятся на метамиелоциты это предшественники гранулоцитов, особых клеток иммунной системы человека, которые участвуют в работе защитных сил тела.
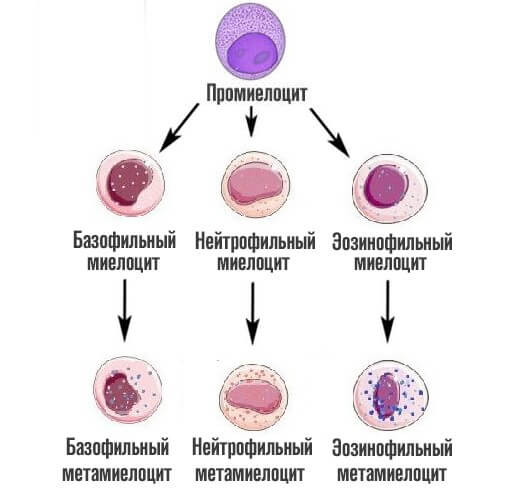
Как только заканчивается эта стадия, начинается финальная. Из предшественниц цитологических структур образуется 3 вида лейкоцитов — клеток миелоидного ряда.
Базофилы
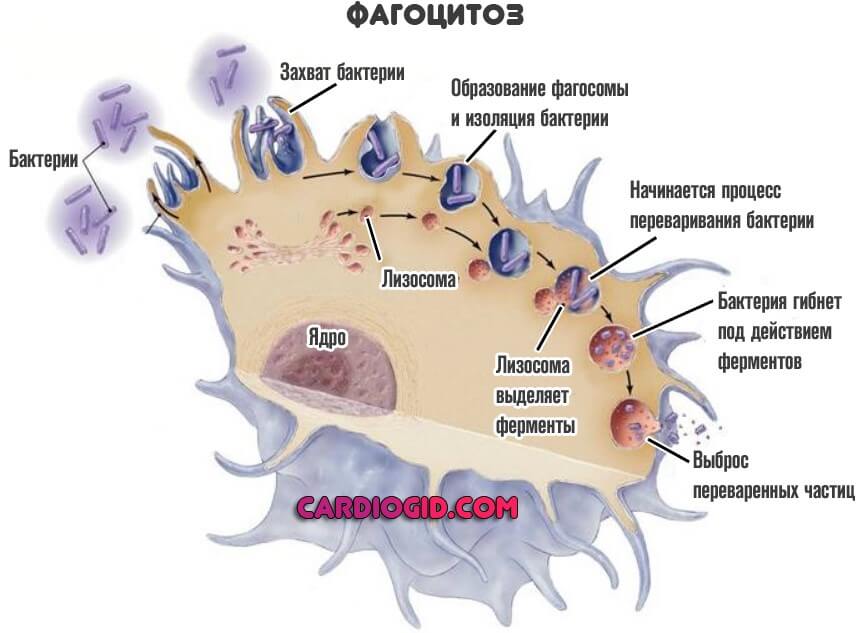
Наиболее крупные белые клетки крови. Намного больше прочих из названной группы. Обладает способностью инактивировать бактерии и вирусы. Это происходит благодаря особому строению клетки.
- С одной стороны, она способна к фагоцитозу. То есть поглощению инородного объекта.
- С другой — выделяет гистамин и прочие токсические вещества в окружающую среду для уничтожения инородных агентов.
- С третьей — несет на себе особые иммуноглобулины, которые подавляют развитие бактерий и вирусов.
Базофилы играют основную роль в аллергических реакциях. В крови всего около 1% от общей массы гранулоцитов.
Эозинофилы
Имеют округлую форму и сдвоенное ядро в виде перемычки. Как и названные выше клетки, обладает способностью к фагоцитозу. Однако основная функция эозинофила — противопаразитарная.
Благодаря особому строению наружной мембраны, цитологическая структура прилипает к личинкам гельминтов и растворяет их. Это главная задача, однако не единственная.
Как и базофилы, клетки способны бороться с вирусами и бактериями. Созревают они порядка 12 часов, после чего выходят в кровеносное русло. Это отличает их от предыдущих структур, которым нужно почти двое суток на «подготовку».
Эозинофилия также часто указывает на аллергию. Количество цитологических структур этого типа — почти 5%.
Нейтрофилы
Наиболее многочисленные. Составляют по разным оценкам, до 80% от общей массы гранулоцитов. Есть и другие выкладки. По всей видимости, разночтения связаны с динамикой процесса кроветворения, созревания клеток. Вариантов несколько.
Сами по себе нейтрофилы неоднородны. В кровеносном русле обнаруживаются их модификации. В том числе незрелые. Либо же сегментоядерные, палочкоядерные.
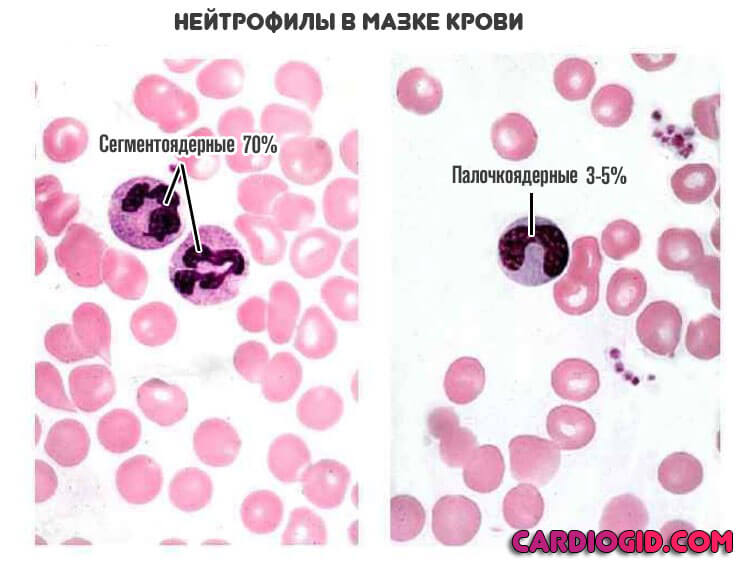
Они выполняют разные функции, но оба поглощают и переваривают чужеродные структуры. Это так называемый микрофагоцитоз.

Примерная продолжительность жизни нейтрофилов составляет 12 дней. Плюс-минус.
Подробнее о нормах и причинах отклонений концентрации нейтрофилов в крови читайте здесь.
Норма содержания миелоцитов в крови
Обычно миелоциты отсутствуют в организме человека. Их быть не должно. В крайнем случае возможны погрешности на уровне 0.3-0.5% от общей массы клеток. Но чаще всего отклонения связаны с патологическими процессами.
О нормах можно говорить скорее в отношении зрелых клеток. Нейтрофилов, базофилов, эозинофилов и гранулоцитов в общем.
Причины повышения
Факторов роста показателей может быть довольно много. Вот лишь некоторые из возможных виновников.
Острые инфекционные процессы
Не важно какого плана, бактериальные, вирусные или грибковые. Сопровождаются соответствующей симптоматикой. Иногда протекают без проявлений. Почему в этом случае растет концентрация предшественников, незрелых клеток?
Причина простая — организм стремится как можно быстрее справиться с нарушением. Локализовать участок, отграничить его от прочих и побороть инфекцию.
Для этих целей синтезируется много нейтрофилов и иных структур. Но при столь активной работе ткани дают сбой, часть незрелых цитологических единиц поступает в кровеносное русло.
Лечение. Нужна ли терапия именно этого процесса? Нет, по мере выздоровления кроветворение перейдет в нормальное состояние. Все вернется на круги своя.
Важно скорректировать основной патологический процесс — собственно инфекционное заболевание. Для этой цели применяются антибиотики, противовирусные.
Если всему виной грибковые агенты — то фунгициды. Также противовоспалительные нестероидного происхождения (глюкокортикоиды угнетают иммунитет), антипиретики, чтобы сбить жар. Например, Нурофен, Ибупрофен. Важно обратиться к врачу за назначением курса терапии.
Длительность коррекции — около 2 недель в среднем. Плюс-минус. Постепенно все придет в норму само. Специальной терапии чрезмерной выработки предшественников не требуется.
Опухоли
В основном злокачественные, с распадом тканей аномальной структуры. Как правило, речь идет о запущенных стадиях патологического процесса.
Раковые клетки крайне прожорливы. Питания на всех уже не хватает. В определенный момент начинается гибель цитологических структур от недоедания. Все токсины выходят в кровеносное русло.
Иммунитет направляет к месту поражения «уборщиков», которые поглощают аномальные мертвые клетки. Однако, по мере прогрессирования заболевания, количество цитологических структур становится все больше.
Отсюда необходимость направлять дополнительные силы на борьбу с этим «мусором».
Появление промиелоцитов и миелоцитов в крови — результат гиперфункции костного мозга, в определенный момент он просто перестает справляться и выпускает в кровеносное русло незрелые клетки.
Лечение. Как и в предыдущем случае, нужно скорректировать основной патологический процесс — раковую опухоль. Здесь есть несколько вариантов.
Золотой стандарт — хирургическое вмешательство. Врачи удаляют неоплазию. Затем, по потребности, назначают химио— и лучевую терапию. Не всегда они эффективны, потому вопрос решает онколог. На месте.
Некроз тканей
Проще говоря, отмирание клеток. Происходит примерно тот же процесс, что и при раке. Только на сей раз гибнут не аномальные злокачественные, а вполне нормальные клетки, например, при массивных ожогах, гангрене.
Организм в миг встречается с потребностью как можно скорее удалить «мусор» из кровеносного русла. Это задача нейтрофилов, базофилов — гранулоцитов. Однако их недостаточно, приходится в авральном порядке вырабатывать новые. Наступает общий сбой.
Лечение. Необходимо как можно быстрее удалить отмершие клетки.
- В случае с гангреной — хирургическим путем.
- При ожогах применяют специальные растворы и мази, чтобы быстрее справиться с нарушением.
После этого в течение нескольких дней концентрация миелоцитов в крови должна быть около нуля или чуть больше. Незначительные погрешности также допустимы.
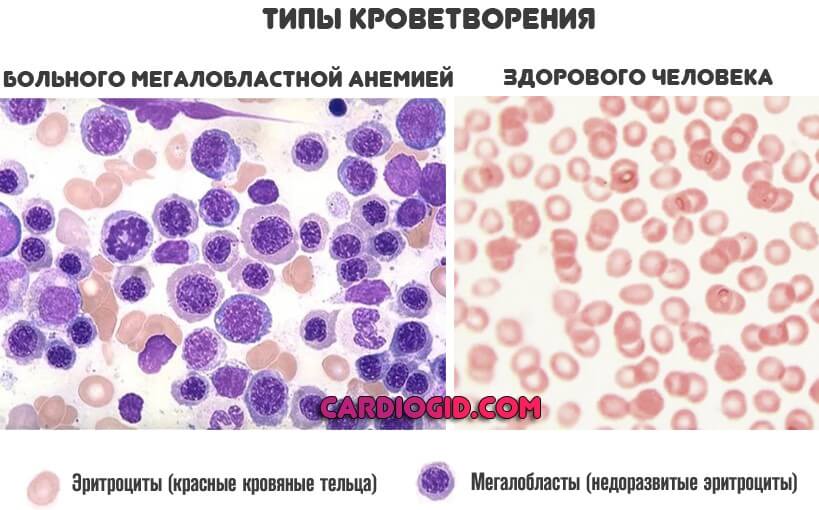
Анемия
Развивается при недостаточном поступлении железа, витаминов B9, B12. Последние две формы называются мегалобластными. Причина довольно простая. Чтобы клетки крови нормально созревали, им нужны эти вещества.
Если концентрация, поступление недостаточны, кроветворение сначала замедляется, а затем переходит в аномальный формат. Именно об этом и идет речь.
Мегалобласты или миелоциты составляют значительную часть от общей массы клеток. Такого быть, конечно же, не должно. Чем более запущен процесс, тем серьезнее обстоит дело с патологией.
Лечение. Показаны ударные дозы витаминов группы B. По крайней мере, в течение нескольких недель. Вопрос сложный.
Иногда расстройство сопровождает заболевания пищеварительного тракта. В таком случае нужно лечение основной болезни. Иначе, как только концентрация витаминов снизится или их перестанут вводить, заболевание вернется на круги своя. Полумер недостаточно.
Отравления
Как правило, речь идет о бытовых расстройствах. Например, интоксикации этанолом. Реже тот же эффект происходит после приема дозы наркотиков опиоидного и каннабиоидного ряда.
Опасны синтетические, кустарные психоактивные вещества. Серьезные изменения картины крови наблюдаются у пациентов с приличным стажем приема всякого химического непотребства. Но не только.
Изначально высокие показатели наблюдаются у детей и подростков, склонных к наркомании, алкоголизму.
Лечение простое. Достаточно отказаться от психоактивного вещества. Провести специальные детоксикационные мероприятия с инфузионными растворами и препаратами особой группы (Дисоль, Трисоль, специфический антидот Налоксон). Вопрос решают специалисты по наркологии.
Воздействие радиации на организм
Ионизирующее излучение крайне негативно сказывается на состоянии костного мозга. При этом достаточно даже небольшой дозы. В быту люди встречаются с таким опасным фактором, например, при проведении частых рентгенов или лечении рака.
Прочие возможные варианты — это работа на урановых приисках, атомной электростанции, особенно при нарушении техники безопасности. Возможны идентичные проблемы и у подводников.
Лечение заключается в том, чтобы быстрее устранить последствия облучения. Для этого используют препараты йода.
Также назначают специальную диету с высоким содержанием белка, жиров. Например, кисломолочные продукты. Необходимо устранить и сам фактор поражения.
Редкие, тяжелые инфекционные процессы
Стоят особняком среди прочих. Можно назвать такие патологии, как тиф, запущенные формы сифилиса, генитальные поражения, герпетического и иного планов. Сюда же относят расстройства вроде туберкулеза, ВИЧ, СПИДа.
Они вызывают длительно текущие, если не сказать перманентные (постоянные) изменения картины крови. Поскольку сами по себе эти патологии протекают тяжело с высоким показателями миелоцитов.
Чем запущеннее отклонение, тем хуже обстоит дело с концентрацией незрелых цитологических структур в организме. Потому нужно начинать лечение как можно раньше.
Незавершенные формы не способны выполнять функции гранулоцитов. То есть бороться с инфекцией. Значит серьезно снижается иммунитет. На фоне СПИДа — это фактический приговор.
Терапия зависит от самого заболевания. Назначают иммуномодуляторы, антибиотики широкого спектра действия. В случае с туберкулезом — речь идет о фторхинолонах.
Прием некоторых медикаментов
Таковых довольно много. Например, противовоспалительные нестероидного происхождения. Также гормональные лекарства типа Преднизолона и его более мощных «собратьев» по группе.
Негативно сказываются на состоянии крови иммуносупрессоры: обнаружение миелоцитов в анализах возможно после химиотерапии Метотрексатом и прочими препаратами.
Нужно ли в этом случае специальное лечение? Нет, как таковая терапия не требуется. Достаточно отказаться от конкретного фармацевтического средства и/или заменить его другим. Не столь опасным для иммунной системы.
Но вопрос этот должен решать врач, поскольку без квалифицированной оценки легко навредить себе. При покупке препаратов настоятельно рекомендуется проверить в аннотации, как лекарство влияет на кроветворную систему.
Беременность
Не патологический процесс, а вполне естественное явление. Тем не менее, от этого не становится легче. Проблема в том, что ближе к третьему триместру беременности, когда плод набирает силу, возможны нарушения работы кроветворной системы матери и появление миелоцитов и метамиелоцитов в анализах.
Это результат скрытых патологических процессов и проблем со здоровьем. Например, часто так сказывается недостаточное питание, неправильный рацион не обеспечивает организм витаминами B9, B12. Начинается мегалобластная анемия.
Вопрос лечения стоит обсудить с гинекологом, который ведет пациентку. В относительно легких случаях делать не нужно ничего.
В более опасных, когда на кону жизнь, необходимо применять препараты для стимуляции кроветворения. Возможно назначение витаминов курсом, чтобы поддержать организм.
Вопрос сложный, все зависит от ситуации. Золотое правило — главное, чтобы предполагаемая польза превышала возможный вред.
Повышенные физические нагрузки
Встречается рост миелобластов в крови у пациентов, которые занимаются интенсивными физическими нагрузками. Причина в этом случае — активное образование продуктов-метаболитов жизнедеятельности.
В подобной ситуации концентрация растут несущественно. Норма восстанавливается сама, в течение нескольких часов после физической нагрузки. Поэтому специального лечения не требуется.
Это не полный список причин. Лишь наиболее частые варианты. Появление метамиелоцитов в крови означает, что течет патологический процесс со стороны пищеварительного тракта, кроветворной системы, онкологического плана.
Вариантов может быть много. Вопр?

