Hdl в биохимическом анализе крови повышен

Мы привыкли к тому, что холестерин – зло. Почему? Потому что в средствах массовой информации встречается много материалов на тему вредных бляшек, инфаркта и инсульта, виной чему, конечно же, холестерин. При этом не все в курсе, что данное вещество необходимо для нормальной работы организма (проблемы возникают при его избытке), бывает условно «плохим» и «хорошим».
Но LDL в биохимическом анализе крови должен вас насторожить. Почему и что делать – читайте далее.
Основные типы холестерина и их особенности
Сам по себе холестерин – это обычный жирный спирт. Данный компонент выполняет роль строительного материала (из него состоят мембраны клеток) и принимает непосредственное участие в синтезе стероидных гормонов. Часть поступает вместе с пищей, другая вырабатывается организмом самостоятельно.
Определить содержание вещества в крови (и его избыток – если это необходимо) позволяет специальный анализ. При этом он показывает содержание общего, вредного и полезного вещества.

Итак, холестерин и его виды:
- Общий – это средний показатель. Он состоит из набора фракций и сам по себе не является достаточно информативным.
- Плохой LDL холестерин – что это? Это липопротеид низкой плотности, содержание которого не должно превышать 4 ммоль/л. Если фракция холестерина LDL повышена, данный компонент начнет скапливаться на внутренних артериальных и сосудистых стенках – а дальше появляются бляшки, происходит закупорка просветов, образуются тромбы, развивается атеросклероз. Опаснее всего высокий LDL холестерин для людей с сахарным диабетом. Сначала врачи назначают пациентам диету, а если она не помогает, то медикаментозное лечение. Затягивать с визитом к доктору не следует – высокий ЛДЛ является главной причиной инфарктов и инсультов. Показатель, напротив, слишком низкий? Это не страшно.
- HDL холестерин является хорошим, то есть полезным. Но он должен быть в норме – при пониженном уровне ЛПВП возрастают риски заболеваний сердца. HDL холестерин – что это? Это липопротеиновое вещество высокой плотности, отвечающее за переработку вредного холестерина. Понижается оно обычно при чрезмерных физических нагрузках и злоупотреблении алкоголем. Показатель 1 ммоль/л является критическим. Если человек уже переносил инфаркты и инсульты, критический показатель поднимается до 1,5 ммоль/л.
Отдельно измеряется уровень триглициридов – особой формы жиров, которая создается в организме. Их повышение обычно связано с недостаточной физической активностью, избыточной массой тела, высокоуглеводной диетой, курением, злоупотреблением алкоголя. Если у вас повышено содержание триглициридов крови, то, скорее всего, LDL c в биохимическом анализе крови будет слишком большим, а HDL – низким. - Липопротеин (сокращенно ЛП) – это генетическая вариация плохого холестерина. Учитывайте данный момент при поиске ответа на вопрос, что такое LDL в биохимическом анализе крови. Повышенный ЛП – главный фактор риска преждевременного появления жировых бляшек и, как результат, ишемической болезни сердца.
При этом хороший холестерин организм производит сам, а плохой дополнительно поступает с пищей. Чем больше вы употребляете животных жиров, чем меньше двигаетесь, тем выше риски образования бляшек. За массой тела тоже нужно следить – и это вопрос здоровья, а не эстетики.
Показания к сдаче анализов
Согласно разным данным, минимум 10% населения больны гиперхолестеринемией.
Каждый взрослый человек должен знать, что такое HDL холестерин и LDL в анализе крови, какие показатели являются нормой, и что нужно делать в случае их отклонения от заданных значений.
Делать анализ крови на холестерин рекомендуется в следующих случаях:
- Детям старше двух лет, если у их родителя повышен уровень данного вещества (то есть составляет 240мг/дл и более);
- Мужчинам в возрасте 20-35 лет и женщинам в возрасте 20-45 лет нужно проводить тексты каждые 5 лет или чаще, если для этого есть соответствующие показания;
- По назначению врача для определения эффективности диеты или медикаментозного лечения.
Данные анализа позволяют оценивать риски развития атеросклероза, синтетическую функцию печени и своевременно диагностировать проблемы липидного обмена.


Высокий и низкий холестерин: причины
Холестерин LDL – это вредное вещество, повышенное содержание которого приводит к развитию патологических состояний.
Причины его увеличения:
Если хорошего вещества мало, виной этому:
- Болезни печени;
- Гипертиреоз;
- Анемия;

- Плохое питание, недоедание;
- Сепсис;
- Цирроз;
- Опухолевые заболевания;
- Обструкция легких;
- Артриты.
То есть практически любое острое или хроническое заболевание может влиять на содержание жирного спирта в крови.
Высокий ЛДЛ – снижать или нет
LDL в биохимическом анализе крови – что это? В первую очередь риски развития серьезных патологий. Снижение его уровня позволяет:
- Остановить процесс формирования холестериновых бляшек;
- Расширить просветы артерий;
- Предотвратить разрыв холестериновых бляшек;
- Снизить риски возникновения сердечных приступов, инсультов, заболеваний периферических артерий;
- Сузить коронарные, сонные, мозговые, бедренные артерии.
Если ничего не делать, проблема будет прогрессировать, а о последствиях мы уже писали выше. Но самолечением заниматься не следует — терапию должен проводить врач.
Таким образом, холестерин – и друг, и враг одновременно. Если вредный ЛДЛ холестерин не повышен, а полезный холестерин HDL (это какой холестерин – мы писали выше) не понижен, человек здоров и прекрасно себя чувствует. Поскольку предотвратить заболевание всегда проще, чем лечить, относитесь внимательно к своему здоровью. А если проблема уже дала о себе знать, не медлите с лечением.
Источник
Что такое холестерин? Нужны ли наши тела?
Холестерин — это липидное (жирное) воскоподобное вещество, обнаруженное во всех тканях организма, включая кровь и нервы. Наши тела требуют этого, потому что это существенный структурный компонент всех мембран. Холестерин переносится липопротеинами (жир и белок, связанные вместе) в крови к клеткам организма. Существует два типа липопротеинов: липопротеины высокой плотности (ЛПВП, «хорошие») и липопротеины низкой плотности (ЛПНП, «плохое» «). Белковый компонент позволяет молекуле липида становиться более растворимой в водянистых жидкостях. ХЛЛ и холестерин ЛПНП играют значительную роль в сердечных заболеваниях.
Многие люди с трудом понимают, что означает их HDL (хороший) и LDL (плохой) уровень холестерина, и как их интерпретировать. Эта информация может помочь вам понять ваши номера холестерина.
В чем разница между HDL («хороший») и LDL («плохой») холестерин?
Холестерин с липопротеином-носителем называют либо холестерином ЛПВП, либо холестерином ЛПНП.
HDL холестерин, «хороший холестерин», кажется, действует как мусорщик и несет ЛПНП, «плохой холестерин» из артерий и обратно в печень. ЛПНП холестерина способствует накоплению жиров в артериях (атеросклероз), что приводит к отложениям холестерина, которые сужают артерии и повышают риск сердечного приступа, инсульта, других сердечных заболеваний и заболевания периферических артерий. Более того, триглицериды (общий тип жира) также находятся в крови. Триглицериды могут увеличить риск для этих заболеваний, если в крови низкий уровень ЛПВП и высокий уровень ЛПНП.
Что такое VLDL (липопротеины с очень низким уровнем денисти)?
VLDL (липопротеины с очень низкой плотностью) представляют собой соединения в плазме крови, состоящей из триглицеридов, небольших количеств холестерина, фосфолипидов, жирорастворимых витаминов и белка. VLDL переносит жиры (триглицериды) в основном из печени в периферические участки. К сожалению, VLDL был связан с развитием депозитов бляшек, которые могут ограничить кровоток, например, ЛПНП. Ограниченный поток кровотока в любую артерию, особенно коронарную артерию, может привести к повышенному кровяному давлению и другим серьезным сердечно-сосудистым проблемам.
Что означают номера HDL и LDL? Что лучше?
Количество холестерина в крови можно рассчитать с помощью анализа крови. Общий балл холестерина человека рассчитывается путем добавления их уровней ЛПВП и уровня ЛПНП, несущих холестерин, и 20% их уровня триглицеридов.
Общий уровень холестерина около 200 мг / дл увеличивает риск развития сердечных заболеваний, инсульта и заболеваний периферических сосудов. Чем выше общий уровень холестерина, тем выше риск.
Чем выше общий уровень холестерина, тем выше риск. Пациенты Поговорите со своим врачом или другим специалистом в области здравоохранения, чтобы понять, что означает ваши конкретные показатели холестерина. Если ваш общий уровень холестерина, ЛПНП, VLDL и триглицеридов повышен и / или ваш уровень холестерина ЛПВП низкий, ваш врач может рекомендовать изменения образа жизни, такие как здоровое питание и физические упражнения, а в некоторых случаях — снизить количество холестерина.
HDL («Хорошо») по сравнению с диаграммой LDL («Плохой»)
Сравнительная таблица HDL и LDL
Сравнительная таблица холестерина HDL (хороший) и LDL (плохой)
Менопауза влияет на уровни холестерина у женщин по-разному?
Да, менопауза влияет на женщин по-разному. Уровни холестерина у женщин зависят от уровня эстрогена. Уровни холестерина могут увеличиваться после менопаузы, потому что меньше эстрогена происходит после того, как женщина начинает менопаузу.
Как снизить уровень LDL (плохой) и увеличить уровень холестерина в HDL (хорошем)?
Эти советы помогут вам снизить уровень ЛПНП и повысить количество холестерина ЛПВП.
- Ешьте здоровые продукты сердца, такие как овсянка или отруби, фрукты, бобы и овощи.
- Оставайтесь активными, ежедневно увеличивая физическую активность до 30 минут упражнений каждый день.
- Регулярно спать спокойно.
- Избегать курения
- Худеть
- Избегайте употребления жирной пищи (особенно насыщенных жиров, содержащих продукты, такие как жирное красное мясо).
- Умеренное употребление алкоголя может помочь снизить «плохой холестерин или ЛПНП».
Некоторые люди с высоким уровнем холестерина могут потребовать лекарства для снижения уровня ЛПНП и повышения уровня ЛПВП.
Примеры препаратов, снижающих уровень холестерина, включают:
- Статины
- Торвастатин (Липитор)
- лувастатин (Lescol, Lescol XL)
- ловастатин (Мевакор, Алтопрев)
- Правостатин (Правачол)
- розувастатин (Crestor)
- симвастатин (Zocor)
- питавастатин (Livalo)
- Секвестранты желчных кислот
- холестирамин (Questran)
- colestipol (Colestid)
- colesevelam (Welchol)
- Ниацин
- Эзетимибе (Зетия)
- Ингибиторы PCSK9
- аликрокумаб (Praluent)
- evolocumab (Repatha)
Источник
Биохимический анализ крови является универсальным исследованием в медицинской практике, поскольку позволяет установить нарушение работы целого ряда систем (печень, почки, поджелудочная, водно-солевой обмен).
Значения hdl ldl в биохимическом анализе крови указывают на метаболические процессы, происходящие в печени и их возможные нарушения. Изменение данных значений ещё не говорит о наличии того или иного заболевания, но свидетельствует о возможных сдвигах в нормальной работе организма.
Анализ можно сделать как в государственных учреждениях по направлению терапевта или самостоятельно в частных медицинских центрах. Расшифровка анализа крови на ЛПВП и других фракций холестерина должна проводиться только специалистом с учётом всех жалоб, клинических проявлений.
Виды и биосинтез холестерина
Холестерин входит в структуру клеточной стенки и выполняет ряд важнейших функций:
- Обеспечивает клеточное дыхание;
- Участвует в делении клеточных структур;
- Контролирует активность различных рецепторных структур клеток и тем самым обеспечивает их проницаемость;
- Стабилизирует клеточную структуру.
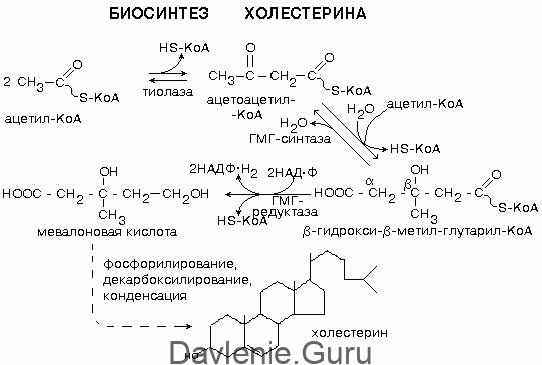
Холестерин поступает в организм двумя путями: эндогенным и экзогенным. С пищей поступает в сутки порядка 150-350 мг. Билиарный или эндогенный холестерин вырабатывается в печени и смешивается с экзогенным на уровне тонкого кишечника.
Общий пул холестерина составляет 1000 мг в среднем с преобладанием эндогенного типа. Порядка от 150 до 350 мг холестерина удаляется с фекалиями.
В кишечнике происходит всасывание холестерина в кровь, где он связывается со специфическими белками переносчиками, поскольку холестерин сам по себе не способен перемещаться в жидкой (кровяной) среде. В сыворотке крови в среднем содержится около 4,95 ± 0,90 ммоль/л общего холестерина.
Он может быть представлен тремя фракциями: липопротеидами высокой плотности (ЛПВП) – 30 % (1,49 ± 0,27 ммоль/л), низкой плотности (ЛПНП) – 60 % (2,97 ± 0,83 ммоль/л) и очень низкой плотности (ЛПОНП) – 8 % (0,39 ± 0,16 ммоль/л). Данные молекулы в своём составе содержат разное количество связанного холестерина (например, в ЛПВП содержится до 20% холестерина, В ЛПНП до 50 %, ЛПОНП содержат порядка 15 %, а остальное занято белками и фосфолипидами).
Соответственно можно разделить все липиды на категории в зависимости от преобладающих веществ внутри молекулы:
- ЛПВП относят к липопротеидам, богатыми фосфолипидами;
- ЛПНП относят к липопротеидам, богатыми холестерином;
- ЛПОНП относят к липопротеидам, богатыми триглицеридами.
Факторы, влияющие на уровень холестерина в крови:
- Всасывание (целостность кишечной стенки, отсутствие язв или других патологий);
- Работа ферментной системы печени;
- Скорость обратного всасывания и выведения.
После всасывания в кровяное русло и связывания с белками холестерин и его фракции преимущественно по воротной вене - частично по печёночной артерии - попадают в печень. Гепатоцитами (клетками печени) происходит захват липопротеидов из крови. Каждый из фракций связывается со своим специфическим рецептором (ЛПНП связываются с апо В/Е-рецепторами, ЛПВП – с SR-B1-рецепторами).
В клетках печени холестерин высвобождается и идёт на синтез целого ряда веществ:
- Образование первичных желчных кислот;
- Часть свободного холестерина участвует в образовании желчи;
- Образование гормонов надпочечников и половых гормонов;
- Биосинтез витамина Д3 в коже;
- Снижение уровня сахара в крови и участие в глюконеогенезе.

Предполагается, что большая часть несвязанного холестерина ЛПВП участвует в образовании печёночной желчи, а часть связанного холестерина ЛПНП идет на синтез желчных кислот (общая их концентрация составляет порядка 8,0 ± 2,5мкмоль/л).
К желчным кислотам относятся:
- Урсодезоксихолевая;
- Дезоксихолевая;
- Холиевая;
- Хенодезоксихолевая.
Желчные кислоты связываются или с липопротеидами или с альбуминами и попадают из печени в кровяное русло, а далее к различным органам и тканям. Через кровяное русло происходит их частичный обратный захват гепатоцитами (в большей степени холиевой кислоты).
Эндогенный холестерин, который формируется в печени как раз зависит не только от концентрации различных липопротеидов, но и от этих самых желчный кислот (этим и обусловлена необходимость обратного захвата этих соединений).
Пул эндогенного холестерина зависит от ряда факторов:
- Скорость захвата и разрушения ЛПВП, ЛПНП;
- Скорости образования первичных желчных кислот;
- Скорость этерификации свободного холестерина в гепатоцитах для вновь формирующихся ЛПОНП;
- Работа различных ферментных систем по разрушению и синтезу по типу микросомальной холестерин-7α-гидроксилазы.
В среднем на 1 мкмоль секретируемых желчных кислот формируется 10–30 мкл желчи. В печеночной желчи большая часть холестерина транспортируется в виде фосфолипидных везикул (порядка 70-80%), а меньшая часть в виде мицелл (комбинация из желчных кислот – лецитина – холестерина).
Общий холестерин
Общий холестерин — показатель, который первым указывает на изменения в работе печени или других смежных систем (нарушение всасывания в кишечнике). Показатель имеет мало информативности ввиду своей общности, но по его значению назначается более развёрнутый анализ с указанием различный фракций.
По химической природе холестерин относится к полициклическим липофильным спиртам. Нерастворим в воде, но растворим в жирах и органических растворителях. Связывается с белками, которые называются аполипопротеиды (вместе молекула имеет название липопротеидов).
Липопротеины низкой плотности
Ldl холестерин — это показатель, свидетельствующий о концентрации холестерина низкой плотности. Данный тип обеспечивает транспортировку холестерина в органы и ткани из печени. В среднем уровень его составляет порядка 4 ммоль/л (зависимость от возраста, пола, времени взятия).
В связи с большой концентрацией холестерина, внутри молекулы и слабой связью с белками переносчиками- связи легко разрушаются- способен разрушаться с высвобождением свободного холестерина непосредственно в кровяном русле. Этот холестерин, оседая на стенке сосуда, приводит к формированию холестериновой бляшки и развитию атеросклероза (по мере прогрессирования может вызвать тотальную закупорку протока или оторваться с развитием явлений тромбоза).
Когда говорят о хорошем и плохом холестерине в анализе крови, говорят как раз о данном значении.
Липопротеиды высокой плотности
Hdl в биохимическом анализе крови означает концентрацию хороших липопротеидов (липопротеидов высокой плотности). В своём составе содержит только 20 % холестерина, который плотно связан ковалентными связями с переносчиками (разрушается в печени). Показатель зависит от сопутствующей патологии (повышен после перенесённого инсульта или инфаркта).
Концентрация в крови незначительная. ЛПВП в биохимическом анализе крови указывают на обмен жиров, поскольку участвуют в обратной доставке холестерола из клеток в печень. В связи с тем, что данные молекулы формируются путём связывания свободного холестерина в сосудистом русле вместе с молекулами белков, данная фракция снижает риск образования атеросклеротических бляшек.
Триглицериды и ЛПОНП
Триглицериды или триацилглицериды — это специфические соединения из глицерина и жирных кислот, которые могут как синтезироваться в организме, так и поступать извне. Они являются главным пулом накопления жирных кислот и соответственно основным источником энергии. Локализуются в жировой ткани и по мере необходимости поступают в кровяное русло.
В качестве энергетического источника используются только не этарифицированные жирные кислоты, и по этой причине при проникновении в ткань изначально происходит разрушение клеток до исходных составляющих (процесс носит названия липолиза). Синтез триглицеридов происходит в печени и кишечнике.
ЛПОНП не относятся к типичным фракциям, поскольку это, по сути, транспортная форма триглицеридов (из печени в жировую ткань триглицериды транспортируются в сцепке с белками, а сама молекула называется ЛПОНП). В результате гидролиза способны переходить в ЛПНП.
Причины отклонения от нормы
Причины отклонения hdl в анализе крови или других фракций холестерина могут быть связаны с рядом факторов:
- Несоблюдение требований к подготовке. При сдаче крови на полный желудок или злоупотребление накануне жирной пищей, алкоголем может привести к сильному сдвигу в анализе крови. Анализ крови не требует особо тщательной подготовки, но для получения максимально достоверных данных следует придерживаться легкой диеты (исключение жирного, копчёного, солёного).
- Приём лекарственных препаратов длительное время (особенно влияющих на всасывание в кишечнике). Таким пациентам анализ делается по индивидуальным требованиям.
- Ожирение будет вызывать постоянный сдвиг нормальных значений холестерина, но без резких скачков (длительное течение).
- Застойные явления в печени или желчном пузыре, которые связаны с нарушением нормального оттока желчи, а соответственно нарушено и выведение желчи (нарушение одного из этапов в биосинтезе холестерина).
- Инфекционные или воспалительные заболевания кишечника и нарушение всасывания, как следствие.

К факторам, опосредованно влияющим на продукцию холестерина можно отнести:
- Гиподинамия;
- сахарный диабет;
- курение;
- наследственность;
- дисбактериоз.
Эти факторы указаны как опосредованные в связи с их косвенным, а не прямым влиянием назначения фракций и, в частности, лпвп в биохимии крови.
Некоторые причины, указывающие на повышение hdl в биохимическом анализе:
- Желчекаменная болезнь;
- Гипо/гипертиреоз;
- Сахарный диабет;
- Тромбоз;
- Ожирение.
Причины понижения hdl в биохимическом анализе крови:
- Инфекционные и неинфекционные поражения печени, почек;
- Нарушением обмена веществ;
- Гипотиреоз.
Причиной избытка ЛПНП может быть запущенный атеросклероз (важно полное обследование, поскольку у таких пациентов крайне высок риск инфарктов и инсультов). А также у пациентов с изменениями снижение/увеличения различных фракций холестерина требуется в первую очередь провести обследование сердечно-сосудистой и эндокринных систем.
При постановке диагноза важно учитывать конкретную клиническую картину, поскольку точную причину повышения или понижения установить крайне сложно (представлены наиболее актуальные).
Обозначение холестерина в биохимическом анализе крови
При расшифровке анализ крови на лпвп и ряд других фракций могут быть указаны следующие английские сокращения:
- Общий холестерин обозначен как «Chol» или «TC».
- Триглицериды обозначаются как «TG» или «TRIG».
- В анализе крови лпвп обозначаются как «HDL».
- ЛПОНП обозначаются сокращением «VLDL».
- ЛПНП обозначены как «LDL».
А также в анализе может присутствовать такой показатель как «IA» ─ коэффициент атерогенности. Он указывает на риск возникновения атеросклероза или на скорость его прогрессирования. В норме не должен превышать 3,5 ммол/л (+/-0,3).
ЛПВП в биохимическом анализе, это такое значение, которое может быть связано с рядов внешних факторов, и потому его вариабельность может привести к некорректно назначенному лечению (требуется повторить анализ с разбежкой в месяц и только потом назначать лечение).
Биохимический анализ с расшифровкой
В биохимическом анализе крови указаны не только липопротеиды высокой плотности и другие фракции холестерина, но и ряд других показателей (приведены только косвенно или напрямую связанные с уровнем холестерина):
- Гемоглобин. Концентрация у мужчин 130-150 г/л, у женщин 120-140 г/л. Основная функция заключена в транспортировке кислорода к тканям и она зависит от целостности липидной мембраны эритроцитов (может снижать при уменьшении количества холестерина и его фракций).
- Глюкоза 3,3-5,5 ммоль/л. Увеличение её значения свидетельствует о нарушении эндокринных функций и возможного развития сахарного диабета (при данном заболевании поднимается одновременно и уровень холестерина).
- Мочевина 2,5-7,3 ммоль/л указывает на работу почек (может падать одновременно с hdl в анализ крови, что свидетельствует о возможном воспалительном процессе).
- Креатинин рассматривается только в сочетании с мочевиной и указывает на работу мочевыделительной системы (фильтрационная способность почек). Норма креатинина — 44-105.
- Общий холестерин 3,6-6,0 ммоль/л. Оптимальное значение не должно превышать 5 (6 это верхний пороговый предел нормы, но он указывает на повышенный риск развития атеросклероза).
- Холестерин-ЛПНП (оценка, только при назначении липидограммы, поскольку в общем биохимическом анализе проставляются редко). Норма у мужчин — 2.0 — 4.7 ммоль/л, у женщин 1.9-4.5 ммоль/л.
- Холестерин-ЛПВП (оценка, только при назначении липидограммы, поскольку в общем биохимическом анализе проставляются редко). Норма у мужчин — 0.7 — 1.6 ммоль/л, у женщин 0.9-2.5 ммоль/л.
- Триглицериды в норме 1,7-2,2 ммоль/л. Анализ зависит от внешних факторов.
- Общий билирубин 8,5-20,0 мкмоль/л указывает на работу печени в целом, в том числе и на биосинтез холестерина.
- Общий белок 65-85 г/л указывает на возможную кахексию и нарушению метаболических процессов в организме.
- АЛТ и АСТ до 40 оба значения. Указывают на работу ферментативных систем печени. Их повышение может говорить о возможных ишемических процессах в сердце или сосудах.
- Показатели ионов (кальций 2,15-2,5 ммоль/л, калий 3,5-5,5 ммоль/л, натрий 135-145 ммоль/л, хлор 95-107 ммоль/л, железо 8,7-20,0 мкмоль/л) указывают на водно-электролитный обмен и нарушения экскреторной функции почек.
Приведённые значения связаны с работой органов и систем, которые напрямую или косвенно влияют с биосинтезом холестерина и его фракций.
Конкретные значения
Конкретные значения именно различных фракций холестерина и, в частности, лпвп в биохимическом анализе представлены в таблицах (с учётом возраста и пола).
Приведенные значения могут отличаться у разных клиник на 0,2-0,7 (+/-).
Методы измерения холестерина в сыворотке крови
Для анализа берётся только венозная кровь утром натощак. Полученная венозная кровь в герметичных пробирках доставляется в лабораторию. Основные методы исследования крови представлены в таблице с учётом определения всех фракций:
| Вид фракции | Характеристика |
| Оценка общего холестерина и липопротеидов. | Химический или ферментативный (энзиматического) анализ. Основан на спектрофотометрических измерениях. В основе всех реакций лежит способность специфических ферментов разрушать молекулы холестерина с образованием холестеринона и, как правило, перекиси водорода. |
| Оценка содержания триглицеридов. | Используют химические и ферментативные методы исследования. Связаны с высвобождением фосфолипидов на твёрдых сорбентах с последующей фиксацией высвобождаемого глицерина в триглицериды. |
| Оценка лпвп в биохимии. | Чаще всего используют метод иммуносепарации, в основе которого лежит образование иммунных комплексов со всеми липопротеидами за исключением ЛПВП. |
| Оценка лпнп в биохимии. | Вычисляются при помощи расчетов (формула Фридвальда): Холестерин ЛПНП (мг/дл)=общий холестерин–общий холестерин ЛПВП–триглицериды/5 (если надо произвести вычисления в моль/л, то делить надо не на 5, а на 2,2). Можно также измерять значение при помощи ультрацентрифугирования, электрофореза или селективным ферментным методом. |
Приведенные методы наиболее часто используются в клиниках, однако, существует и ряд других типов исследования. В зависимости от выбранного метода и конкретных реагентов будут несколько отличаться основные значения (по этой причине важно, чтобы расшифровку анализа производил специалист для постановки точного диагноза с учётом всех особенностей той или иной патологии).
Кто должен сдавать анализы на холестерин
Сдавать анализ крови на холестерин лпвп или другие фракции должны следующие категории населения:
- Люди, страдающие атеросклерозом. В этом случае в качестве лечения показан длительный приём статинов и для контроля их эффективности требуется проведение биохимического анализа (коррекция дозы или замена препарата). Особенно опасен атеросклероз сосудов головного мозга и сердца (при повышенном холестерине происходит дополнительное наслоение и рост атеросклеротических бляшек с полным закрытием просвета сосуда).
- Лица, перенесшие инфаркт миокарда, страдающие стенокардией или другими заболеваниями сердечно-сосудистой системы. При данных патологиях снижена нормальная циркуляция крови и нарушена целостность сосудистого русла (предрасполагающие состояния для дополнительного наслаивания холестерина на стенки сосуда и тотальная его закупорка).
- Лица, страдающие ожирением II-IV степени. У таких людей значения холестерина со всеми его фракциями находится на высокой отметке без видимых скачков.
- Люди с хроническими или острыми патологиями печени (желчекаменная болезнь). В этом случае нарушается нормальный метаболизм и синтез холестерина и его фракций в связи с нарушением нормальной структуры гепатоцитов.
- Люди, длительно принимающие НПВС, цитостатики, противозачаточные и ряд других препаратов, влияющих на метаболические процессы в печени.
- Люди с нарушением гормональной системы и, в частности, сахарным диабетом I типа. Возникает тотальное нарушение всех обменных процессов, в том числе и биосинтеза холестерина.
- Лица старше 50 лет в целях профилактического контроля (естественные возрастные изменения).

Перечисленные группы населения в зависимости от показаний должны делать биохимический анализ крови 2 раза в год. Для других категорий показан осмотр 1 раз в год (анализ является одной из составляющих профилактического осмотра).
Источник

