Биохимический анализ крови что такое холестерин
Даже тот, кто далек от медицины, знает, что повышенный холестерин – это плохо. Статьи в популярных журналах рассказывают, как сбалансированное питание помогает снизить уровень холестерина, мы называем фастфуд «холестериновой едой» и, пожалуй, каждый из нас слышал, как важно время от времени делать анализ крови на холестерин. Расскажем подробнее об этом веществе: зачем оно нужно нашему организму и чем опасно повышение или понижение его уровня?
Типы холестерина и показания к назначению анализа
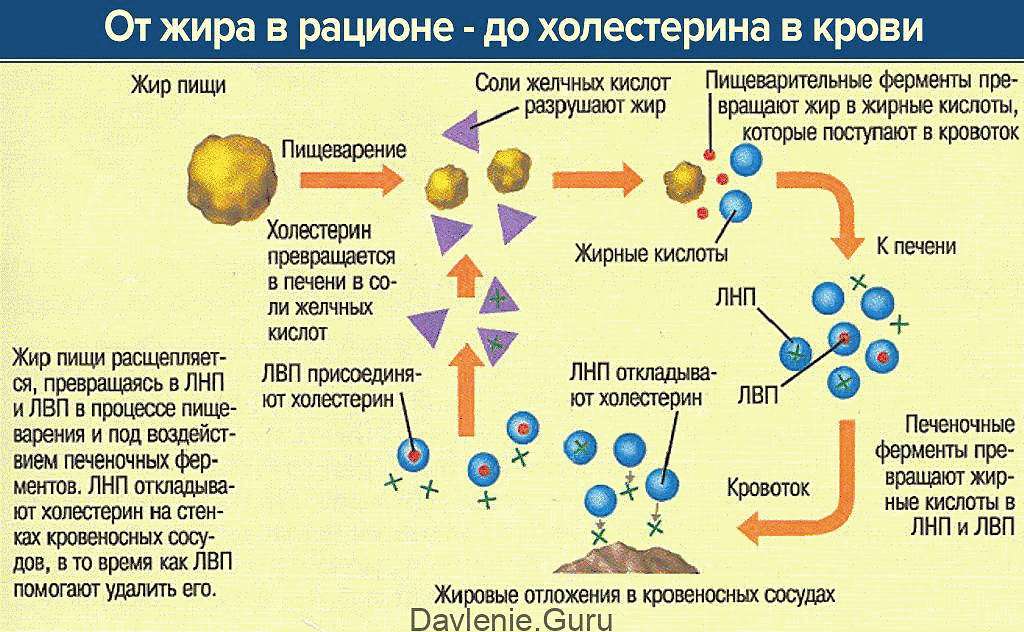
Холестерин, или холестерол, относится к липидам. Примерно 80% этого вещества производится в печени, остальное же поступает из продуктов питания. Холестерин – жизненно важный «компонент» нашего тела, это соединение активно участвует в синтезе некоторых половых гормонов и желчи, а также придает упругость и прочность клеточным мембранам.
Холестерин в организме присутствует в виде фракций – триглицеридов – липопротеинов высокой плотности (ЛПВП) и липопротеинов низкой плотности (ЛПНП).
- ЛПНП – это «плохой холестерин», однако такое название вовсе не означает, что он действительно так уж плох и опасен. Он, например, нейтрализуют опасные для организма токсины. Однако, если уровень этого соединения слишком велик, он действительно образует склеротические бляшки.
- Триглицериды, которые входят в состав липопротеинов очень низкой плотности (ЛПОНП), участвуют лишь в образовании холестериновых бляшек.
- ЛПВП иногда называют «хорошим холестерином», так как это вещество растворяет холестериновые бляшки на стенках сосудов. Функция ЛПВП – доставка холестерина с окраин организма обратно в печень для дальнейшей переработки. «Хороший холестерин» также участвует в строительстве клеточных мембран, обмене витамина D и синтезе ряда гормонов.
Холестерин – это один из основных показателей происходящего в нашем организме жирового обмена. Анализ крови на холестерин играет значительную роль в диагностике такого заболевания, как атеросклероз, и определении риска развития ишемической болезни сердца. Показаниями для проведения анализа являются также некоторые эндокринные патологии и заболевания печени и почек, ожирение, диабет. Исследование проводят для контроля эффективности терапии статинами и другими гиполипидемическими препаратами. И, наконец, даже здоровые люди должны время от времени делать такой анализ, чтобы вовремя заметить изменения в уровне этого соединения и скорректировать диету. Для получения полной картины необходимо измерять не только общий уровень холестерина, но и уровень всех его видов в отдельности. Соотношение ЛПНП, ЛПВП И ЛПОНП может сказать о состоянии здоровья больше, чем уровень холестерина в крови в целом.
Это интересно
Как холестерин попадает внутрь артерий? В процессе транспортировки это вещество иногда подвергается процессу окисления и превращается в неустойчивую молекулу, которая проникает внутрь стенок артерий. Именно поэтому для профилактики возникновения холестериновых бляшек врачи рекомендуют употреблять пищу, богатую антиоксидантами – веществами, препятствующими окислению. Самый известный антиоксидант – обычный витамин С, который содержится во фруктах и овощах. Витамины А и Е также являются мощными антиоксидантами.
Подготовка и проведение
Анализ крови на холестерин – очень распространенная процедура. Его можно сдать в любой медицинской лаборатории по предварительной записи. Поскольку он требует некоторой подготовки, лучше запланировать его заранее.
Подготовка
Современные технологии позволяют достичь исключительной точности результатов. Однако для того чтобы исключить возможность ошибки, сам пациент должен придерживаться некоторых правил. Еда, напитки, алкоголь и никотин, прием некоторых лекарств – все это может оказать влияние на результаты и исказить данные. Поэтому сдавать анализ крови нужно натощак (последний прием пищи – не менее чем за 12 часов до посещения лаборатории). За 2–3 дня до сдачи анализа нужно исключить из меню все жареное и жирное, отказаться от алкоголя и курения, перестать принимать биодобавки. Обязательно скажите врачу, пьете ли вы лекарства, какие и как часто. Антибиотики, витамины, гормоны, фибраты, статины, мочегонные и гипотензивные препараты, нестероидные противовоспалительные средства и многие другие медикаменты оказывают существенное влияние на уровень холестерина.
Как сдавать
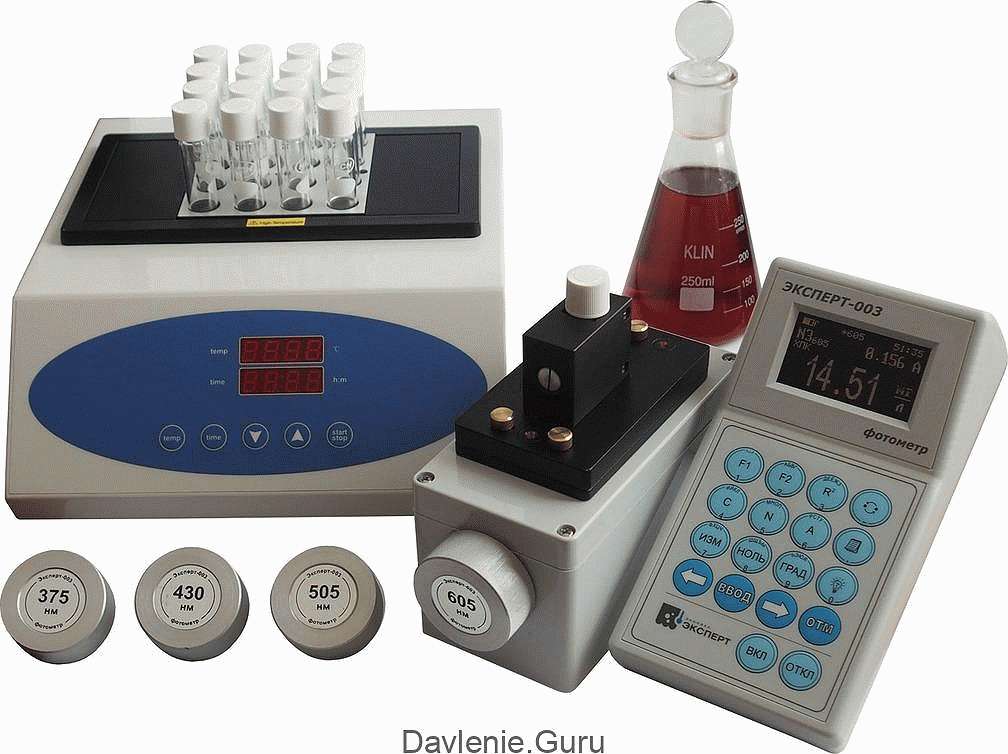
Для определения уровня холестерина исследуется кровь из вены. Для пациента вся процедура занимает считанные минуты, а результат можно забрать через несколько часов или на следующий день. В бланке будет указан уровень общего холестерина и его фракций. Обычно холестерин измеряется в ммоль/л либо мг/дл (для пересчета в мг/дл число в ммоль/л следует умножить на 38). Помимо результатов вашего анализа в бланке будет указано ориентировочное нормальное значение.
Методики исследования
Существует очень много методов для определения концентрации холестерина в крови как химических, так и ферментативных. Чаще всего анализы проводятся ферментативным методом. Химический же, несмотря на точность, весьма трудоемок.
Также сегодня в аптеке можно купить индивидуальные тест-системы для определения уровня холестерина в домашних условиях, но их точность совершенно несопоставима с точностью результатов, полученных в лаборатории. На действие этих тестов могут влиять многие факторы внешней среды – например, повышенная температура или влажность.
Расшифровка результатов
Как мы уже выяснили, нельзя утверждать, что холестерин – абсолютное зло, и чем ниже его уровень в крови, тем лучше. Более того, с медицинской точки зрения слишком низкий уровень холестерина несет даже больший риск для здоровья, чем слишком высокий. Показатели должны находиться в пределах нормы.
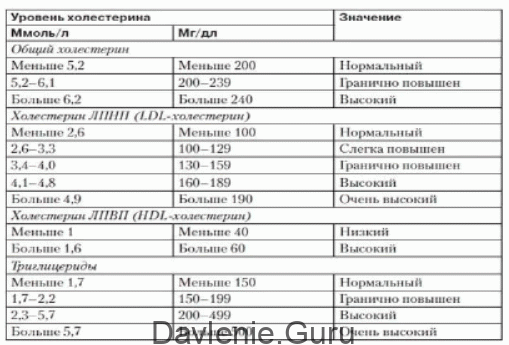
Норма содержания холестерина в крови
У здорового человека норма концентрации холестерина в анализе крови колеблется в пределах от 3,1 до 5 ммоль/л, содержание триглицеридов – от 0,14 до 1,82 ммоль/л, а уровень ЛПВП в среднем должен быть не менее 1 ммоль/л. Понятие нормы для женщин и мужчин несколько различается: для женщин нормальный уровень ЛПВП равняется 1,42 ммоль/л, а уровень ЛПНВ колеблется в пределах от 1,9 до 4,5 ммоль/л. Для мужчин нормальный уровень ЛПВП –1,68 ммоль/л, а уровень ЛПНВ колеблется в пределах от 2,2 до 4,8 ммоль/л.
Как бы там ни было, содержание этого соединения свыше 5,2 ммоль/л означает необходимость более тщательного и углубленного анализа липидного профиля пациента.
Холестерин повышен
Допустим, анализ показал, что уровень холестерина у вас выше нормы. Это характерно для таких болезней, как:
- врожденная гиперлипидемия;
- патологии гепатобилиарной системы;
- рак поджелудочной железы;
- сахарный диабет;
- гипотиреоз;
- патологии почек.
Иногда высокий уровень холестерола является следствием нездорового образа жизни – у людей, страдающих алкоголизмом и ожирением, а также у тех, кто слишком увлекается жирной едой, этот показатель приближается к верхней границе нормы и иногда даже пересекает ее.
И, наконец, при беременности также нередко отмечается незначительное повышение уровня холестерина.
Холестерин понижен
Если анализы показали пониженный холестерин, это также может быть признаком некоторых заболеваний:
- гиполипопротеинемия;
- гипертиреоз;
- рак печени;
- цирроз печени, особенно на поздних стадиях;
- хроническая анемия;
- патологии костного мозга;
- хроническая легочная патология.
Понижение концентрации холестерина характерно также для острых инфекций, сепсиса и обширных ожогов. Погрешности в диете тоже могут снизить этот показатель – у людей, чрезмерно увлекающихся голоданием и очень строгими диетами, а также у тех, кто употребляет слишком много жирных кислот (омега), часто наблюдается низкий уровень холестерола.
Неважно, что показал анализ крови – ни в коем случае не следует пытаться поднять или понизить уровень холестерина своими силами, без консультации с врачом. В абсолютном большинстве случаев у высокого или низкого содержания этого соединения есть совершенно конкретные причины – заболевания, которые надо лечить.
Источник
Общепринятое мнение о том, что холестерин – абсолютное зло, в корне не верно. Ведь на 80% этот компонент вырабатывается самим организмом. Опасность представляет не холестерол, а его завышенный уровень.
Виды холестерина в крови и зачем это знать
Верные суждения о холестерине дают знания о нем. Не весь холестерин причиняет вред, а лишь отдельные его фракции. И вред происходит не от того, что эти фракции присутствуют в организме, а из-за того, что уровень завышен.
Общий холестерин делится на:
- Липопротеины высокой плотности (ЛПВП). Это «хороший» холестерол. Он участвует в создании новых клеток, способствует лучшему всасыванию витаминов. Также играет важную роль в образовании гормонов и производстве желчи. Благодаря этой фракции, эластичность сосудов повышается, а количество отложений избыточного холестерина уменьшается.
- Липопротеины низкой плотности (ЛПНП). Это «плохой» холестерол. Из-за его чрезмерного количества увеличивается риск развития атеросклероза.
- Липопротеины очень низкой плотности (ЛПОНП). Это наиболее атерогенная фракция. Если этот показатель завышен, то в организме есть патологии.
- Липопротеины промежуточной плотности (ЛППП). Являются продуктом обращения ЛПОНП в ЛПНП. Выступают в роли триггеров в появлении заболеваний сердца и сосудов.
- Лишь первая фракция из этого списка является хорошей. Остальные же – «плохие». За этими показателями необходимо тщательно следить, не давая им выходить за пределы нормы. По суммарному значению всех пунктов из списка определяется общий уровень холестерола.
Функциональное состояние организма зависит от исследования всех фракций холестерина
по отдельности и от их суммарного значения.
Кому необходимо сдать тест на холестерин
Раньше считалось, что проходить исследование на уровень холестерина нужно всем людям один раз в пять лет. Затем было рекомендовано этот анализ проводить раз в три года.
В наше время темпы жизни ускорились. Это повлекло к неправильному питанию. Развилось ожирение и иные патологии. Поэтому сейчас тест на холестерол нужно проходить абсолютно всем один раз в год. Здоровые люди сдают этот анализ для профилактики.
Также прохождение теста рекомендуется:
- Беременным женщинам (часто из-за нарушений в питании, у них наблюдаются высокие показатели, и врач корректирует диету);
- Людям, старше сорока лет, с высокими рисками развития ишемической болезни сердца (им показан развернутый анализ с показателями всех фракций);
- Пациентам, имеющим болезни печени, почек и поджелудочной железы;
- Людям, страдающим ожирением;
- При терапии статинами.

Качество жизни определяется крепким здоровьем. Поэтому необходимо уделять себе время.
Надо вовремя обследовать собственный организм.
Подготовка к анализу
Для того, чтобы узнать уровень холестерина, врач отправляет пациента на липидограмму. Это наиболее развернутый анализ, позволяющий выявить показатели всех фракций и их соотношение.
Перед выполнением теста, пациенту даются общие рекомендации:
- В день анализа нельзя ничего есть, пить можно только воду. Тест проводится натощак, поэтому его делают утром.
- Накануне нельзя есть ничего жирного, острого и жаренного.
- Ужин накануне исследования должен быть не позднее 18:00.
- До анализа нельзя употреблять алкоголь.
- Если пациент употребляет определенные лекарства, то врач может их отменить до анализа.
- Курильщикам придется отказаться от сигарет накануне анализа.
- Чтобы уровень ЛПВП не повысился, надо исключить физические нагрузки.
Тестирование крови на холестерин
Век назад о состоянии пациента земские доктора судили по цвету мочи, или по окрасу мазков и мокроты. Сейчас же медицинские технологии развились, и все анализы проводятся в лабораториях. Результат их настолько точен, что погрешность составляет менее процента.
Врачи-лаборанты, специалисты с высшим медицинским или биологическим образованием выполняют свою работу с высокой эффективностью и точностью.
Но трактовка анализов, их связь с патологическими изменениями, продолжают изучаться и по сей день.
Для анализа берется кровь из вены, так как это позволяет получить более точные результаты. Забор крови осуществляется при помощи одноразового стерильного шприца. Далее кровь отправляют в лабораторию, где она исследуется на специальном аппарате-анализаторе. Результаты анализов можно получить через сутки.
Для получения быстрых результатов можно использовать экспресс тест. Также портативные экспресс анализаторы хороши для тех пациентов, которым необходимо постоянно следить за уровнем своего холестерина, выполняя тесты очень часто.

Погрешность экспресс тестов гораздо выше, чем тестирование в лаборатории. Это потому, что экспресс тест наиболее чувствителен к воздействию окружающей среды.
Людям из зоны риска необходимо время от времени сверять свои показатели портативного анализатора с лабораторными значениями.
Как определяется и меряется холестерин в крови
Холестерол является частью белково-жирового соединения, называемого липопротеидами. Он присутствует в составе каждой клетки, в неизменном чистом виде. А в сыворотке крови он находится в видоизмененном – эфирном состоянии. Полученную в ходе анализов кровь помещают в центрифугу для того, чтобы эритроциты быстрее осели.
Жидкость светлого цвета, которая образуется над осадком, и есть сыворотка. Именно из нее выявляют уровень холестерина. Далее происходит химическая реакция холестерола и смеси кислот, в результате которой образуется субстанция бурого или голубоватого цвета.
Обычно лаборатории используют ферментативный метод. Суть его в следующем: на эфирное соединение холестерола воздействуют с помощью определенного фермента. Далее добавляют специальный краситель.
Также есть и другие методики. Например, методика на процесс осаждения. Есть еще методика, основанная на фотометрировании.

Фотометрирование – это процесс сравнения цвета. Существует заданная норма, в которой находится нужное количество холестерина. Это нормированное соединение имеет определенный оттенок.
Оттенок, получившийся в результате тестирования, сравнивают с нормой. Делается это с помощью специального аппарата. Этот аппарат называется фотоэлектрокалориметр.
Другой способ называется нефелометрия. Он сравнивает не цвет, а степень мутности. При его использовании также существуют нормированные показатели, которые сопоставляют с данными, полученными при исследовании. Происходит все это, благодаря определенному прибору. Он называется нефелометром.

Расчет количества холестерина в тестируемом образце определяется анализаторами автоматически. Потом выдается результат.
Для обозначения результатов используются очень мелкие единицы, которые выражаются в миллиграммах или миллилитрах. В распечатке анализов пациент видит количество холестерина, выраженного в миллимолях на литр. Это означает то, какой молекулярный вес холестерола растворен в литре крови. Это стандарт является общепринятым во всем мире.
Правила проведения исследования
Холестерол производится печенью ночью. Утром, с помощью желчи, он доставляется в кишечник для того, чтобы обеспечить нормальный процесс пищеварения. Поэтому максимальная концентрация его наблюдается утром. Из-за этого анализ проводится утром натощак.
Пациент, перед проведением тестирования, должен соблюдать все рекомендации врача, которые подробно были указаны выше.
Результаты анализа зависят от ответственности пациента. Они будут верными, если пациент подготовился правильно. Несоблюдение же правил может повлечь неправильные результаты. Это приведет к некорректному лечению.
Результат исследования: норма и патология
Уровень холестерола изменяется, в зависимости от:
- Гендерного признака;
- Возраста;
- Метода тестирования.
Учитывая эти параметры, можно проследить нормальные показатели в следующей таблице:

Во второй таблице указаны нормы развернутого анализа. Данный анализ дает более полную картину, так как в нем отражается не только уровень общего холестерина, но и всех его фракций.
Третья таблица дает значение норм холестерина, учитывая возрастные показатели. В разный период времени меняются нормативные данные, так как с возрастом количество холестерина повышается.
У мужчин холестерин повышается на протяжение всей жизни. У женщин уровень холестерола начинает повышаться после наступления менопаузы.
Отклонением от нормы считаются как завышенные, так и заниженные показатели.

Факторы, провоцирующие завышенные значения, делятся на:
- Физиологические. К этим факторам относятся:
- Беременность;
- Избыточная полнота;
- Пожилой возраст;
- Генетическая предрасположенность;
- Низкая физическая активность;
- Переедание жирной, жаренной пищи;
- Частое употребление фастфуда;
- Прием некоторых медикаментов.
- Патологические. К патологиям относят:
- Сахарный диабет;
- Панкреатит;
- Алкоголизм;
- Гипофисные нарушения;
- Болезни эндокринной системы;
- Ожирение.

Низкие показатели тоже являются отклонением. Что же служит причиной заниженных значений?
Это:
- Туберкулез;
- Инфекционные заболевания;
- Витаминная недостаточность;
- Онкологические болезни;
- Частые диеты, основанные на голодании;
- Центральная кахексия.
После оценки результатов, при явных отклонениях от нормы, доктор проводит корректировку питания. Никогда сразу не назначаются медикаментозные средства, потому что, зачастую, достаточно изменить образ жизни, чтобы выровнять показатели.
Повторное определение уровня холестерола
Если у пациента выявлены отклонения от нормы, врач назначает специальную диету, при которой исключаются определенные продукты, провоцирующие повышение или понижение уровня холестерина.
Далее врач рекомендует сменить образ жизни. Назначается лечебная физкультура, рекомендуются длительные пешие прогулки на свежем воздухе или посещение бассейна.

Далее, спустя два месяца, назначается повторный анализ. Если показатели меняются, приближаясь к норме, то пациенту рекомендуется продолжать диету и упражнения. Если же нет, назначается дополнительная медикаментозная терапия. После этого этапа, через 6-8 недель снова назначается анализ.
Динамика ЛПВП и ЛПНП – показатели эффективности лечения. По результатам анализа врач оценивает состояние уровня холестерола, и либо оставляет план лечения неизменным, либо меняет его.
Где можно сделать анализ
Так как методика проведения теста на холестерин несложная, то сделать ее можно в обычной лаборатории при поликлинике, где приписан пациент. Врач выписывает назначение на анализ, предупреждая о том, что проводится он натощак.
Также доктор дает все необходимые рекомендации, которые нужно соблюсти перед процедурой забора крови. Далее пациент сдает кровь из вены, и на следующие сутки может получить результаты анализа.
Иногда некоторые пациенты весьма недоверчивы, поэтому обращаются в частные лаборатории или диагностические центры. Этот вариант тоже возможен.
Только нужно знать, что иногда цифровые значения не совпадают. Это происходит не от уровня точности аппаратов, а от разности методов. Так, частные лаборатории часто указывают в скобках свои нормативы.
Делается это для удобства врача. Потому что так легче сверить и проанализировать результаты тестирования.
Результаты анализов зависят от:
- Анализатора данных;
- Опыта лаборанта;
- Соблюдения правил подготовки к анализу;
- Соблюдения срока годности химических реактивов;
- Правильности технологии проведения теста.
Самый важный пункт — третий. Соблюдение правил подготовки к анализу очень важно.
Функции холестерина в организме
Холестерин – это жирный спирт, предшественник гормонов-стероидов. Его функции в организме существенны. Организму он необходим. В последнее время внимание врачей приковано к проблеме развития атеросклероза.
Холестерол играет в этом вопросе главную роль. Поддерживая его нормальный уровень, мы проводим профилактику развития этого опасного заболевания.
Помимо плохого влияния, холестерин решает и много задач. Основные его функции в следующем:
- Он участвует в создании клеток, обеспечивает регулировку их проницаемости, поддерживает их нормальную форму и работу мембран. Стабилизируя их функционирование, холестерол препятствует разрушительному воздействию свободных радикалов.
- Выступает в роли транспорта для полезных элементов. Например, доставляет мозгу кислород. Также перевозит и вредные вещества. Собирает по всему организму свою «вредную» фракцию, транспортируя ее в печень для дальнейшей переработки и утилизации.
- Поддерживает нормальный гормональный фон. Холестерол участвует в выработке таких важных половых гормонов, как эстроген, тестостерон и кортизол.
- Поддерживает нормальную работу органов желудочно-кишечного тракта, так как участвует в синтезирование желчи.
- Необходим в период вынашивания, так как участвует в создании новых клеток плода и поддерживает нормальное их функционирование. Молоко матери, богатое холестерином, помогает ее ребенку расти здоровым и крепким.
- Влияет на умственные способности, так как участвует в функционировании мозга, обеспечивая его нормальное питание кислородом и питательными веществами.
- Доказано, что холестерин препятствует возникновению болезни Альцгеймера.

Исходя из всех пунктов списка, становится ясно, что холестерин не может быть «абсолютным злом», каким его считаю многие люди.
Структура холестерина
Организм человека содержит от 140 до 350 грамм холестерола. Десять процентов этого компонента циркулирует в крови, остальные восемьдесят находятся в тканях. Холестерин не растворяется в воде, но в жире растворяется. Липопротеины разносят холестерин по всему организму.
Плотность разного уровня определяет структуру холестерина в организме. Весь холестерин делается на следующие фракции:
- ЛПВП – липопротеины высокой плотности – это «хороший» холестерин, который выполняет много положительных функций, его концентрация в организме – 20-24%;
- ЛПОНП – липопротеины очень низкой плотности – это «плохой» холестерин, повышающий риск развития склеротических бляшек, находится в организме в 9-10%;
- ЛПНП – липопротеины низкой плотности – это тоже «вредный» холестерол, находящийся в 70%.
Источником ЛПНП служат животные жиры. Эта фракция характеризуется негативными прозвищами – плохой, нехороший, вредный. Но этот вид холестерола организму необходим.
Он обеспечивает клетки организма нужным питанием, помогая усваивать им витамины. Также данный вид нейтрализует токсины. Но чрезмерное концентрация этой фракции ведет к развитию атеросклеротических бляшек.
Последствием этого негативного процесса могут быть:
- Ишемические атаки;
- Инфаркт;
- Инсульт;
- Заболевания артерий.
Строение ЛПВП отличается от строения ЛПНП. Они оказывают совершенно противоположное действие. Эти липопротеины собирают весь остаточный холестерин и транспортируют его в печень, чтобы дальше переработать и вывести из организма. От этого риск развития атеросклероза снижается.
Как и зачем вырабатывается холестерин в печени
Организм человека направлен на быстрое восстановление и сохранение здоровья. Тело, словно сложная машина. В нем ежедневно происходят миллионы процессов. Из общей информации статьи ясно, что 80 процентов холестерина генерируется нашей печенью, остальные 20 мы получаем с едой.
Казалось бы, если можно получить все через продукты питания, зачем тогда печени дополнительная нагрузка?
Дело в том, что основные продукты питания содержат холестерин низкой плотности (ЛПНП), и избыточное его количество приводит к образованию склеротических бляшек. Наша печень стоит на страже.
Для того, чтобы предотвратить развитие атеросклероза, ей приходится синтезировать другую фракцию липопротеинов. Это липопротеины высокой плотности (ЛПВП). Они нужны для предотвращения атеросклеротических бляшек.
С помощью ЛПВП печень отфильтровывает «нехороший» холестерин и выводит его из организма в виде желчи. Путь биосинтеза холестерола в организме очень сложный. Он проходит в несколько этапов.

Как организм использует вещество
Синтезированный холестерин выполняет множество положительных функций в организме: вырабатывает стероидные гормоны, участвует в производстве витамина D, выполняет роль транспорта, так как циркулирует в кровеносной системе по всему организму.
Много холестерина содержится в нашей коже, так как под влиянием ультрафиолета именно из холестерина вырабатывается витамин D. Этот витамин ответственен за усвоение организмом кальция, что очень важно для костей.
Молекулярные функции холестерола заключаются в процессе транспортировки. Питательные вещества, кислород, определенные группы коферментов не способны самостоятельно проникать в ткани. Холестерин помогает им «добраться» до «пункта назначения».
Выработка холестерина – сложный энергозатратный процесс, который печень человека выполняет каждый день.
Нарушение обмена
Если синтезирование холестерина нарушается, то происходят многие негативные процессы. Как избыточное содержание холестерола, так и недостаточное, имеют неприятные последствия.
Недостаток холестерола могут провоцировать следующие заболевания:
- Сахарный диабет;
- Нарушения эндокринной системы;
- Сердечная недостаточность.

Также этот процесс может провоцировать наследственность.
При этом организм вырабатывает недостаточно ЛПНП. Это ведет к появлению:
- Рахита;
- Недостатка веса или дистрофии;
- Преждевременного старения клеток.
- Болей в мышцах и сердце.
Недостаточность холестерола приводит к подавлению иммунитета. Также это способствует ухудшению общего состояния.
Если результаты анализов выдают недостаток холестерола, врач назначает необходимую диету. Она заключается в употреблении продуктов, содержащих полезный холестерин.
Это:
- Рыба;
- Растительные масла;
- Яйца;
- Молочная продукция;
- Нежирное мясо.

Помимо диеты, врач проводит дополнительные обследования для того, чтобы выявить наличие сопутствующих заболеваний печени, которые могли также повлиять и на синтезирование ею холестерина.
Избыток холестерина еще больше ставит здоровье пациента под угрозу.
Избыточность холестерола напрямую связана с нарушением в работе печени. Поэтому причиной избытка этого компонента являются такие заболевания печени, как гепатит и цирроз. Печень не может вовремя переработать излишки холестерина, из-за чего в желчном пузыре образуются камни.
Завышенные показатели могут быть из-за:
- Лишнего веса;
- Хронических воспалений;
- Нарушений жирового обмена.
Завышенные показатели холестерина считаются более опасными, потому что они ведут к развитию атеросклероза. Склеротические бляшки заполняют сосуды, сужая их просвет. Это может привести к инфаркту или инсульту, а значит, человек с повышенным холестерином имеет очень большие риски.
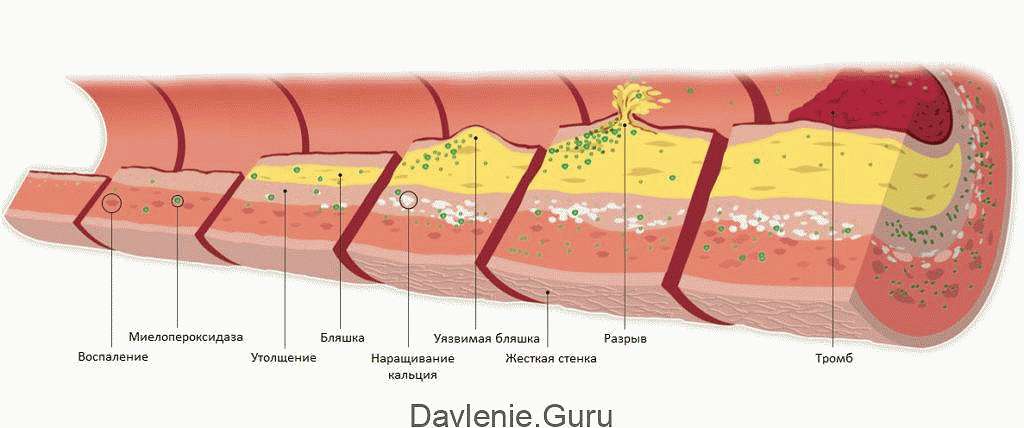
Для того, чтобы снизить уровень холестерина, врач сначала назначает диету, исключающую жирное, жареное. Значительно сокращается мучное и сладкое. В противовес этим продуктам, рацион пациента рекомендуется как можно больше обогатить фруктами, овощами и разной зеленью.
Также рекомендуется сменить образ жизни:
- Отказаться от курения;
- Ограничить, а лучше, исключить употребление алкоголя;
- Чаще гулять на свежем воздухе;
- Совершать в день не менее 10 000 шагов;
- Выполнять физические упражнения.

Через месяц такой терапии врач оценивает результаты с помощью повторного теста. Если не наблюдается никакой динамики в уровне липопротеинов высокой и низкой плотности, то назначается медикаментозная терапия.
Людям с гепатитом, циррозом, сахарным диабетом и прочим из зоны риска рекомендуется приобретение портативного экспресс анализатора. Это нужно для постоянного контроля над биохимическим процессом холестерина.
Источник


