Анализ крови в роддоме 4

Неонатальный скрининг включен согласно рекомендациям ВОЗ в перечень обязательных медицинских тестов для малышей.
Подробнее об услуге…
Неонатальный скрининг обычно проводится в первые 10 дней жизни ребенка, но точная дата может существенно меняться в зависимости от обстоятельств.
Узнать цену услуги…
Скрининг наследственно обусловленных заболеваний обмена — медицинская услуга, которой можно воспользоваться в том числе без направления педиатра.
Где можно сделать скрининг?
Контроль качества лабораторных исследований, осуществляемый по международным стандартам, повышает вероятность получения точных и достоверных результатов анализов.
Что стоит учесть при выборе лаборатории?
Существенно сэкономить на медицинских диагностических услугах помогут акции и специальные предложения клиник.
Акции и скидки…
Главный вопрос, который волнует родителей новорожденного малыша, — здоровье ребенка. Многие врожденные болезни коварны и никак себя не проявляют на первом году жизни. Именно по этой причине был разработан метод исследования, известный как скрининг новорожденных. Это несложный тест, позволяющий выявить наличие многих врожденных заболеваний в первые дни жизни ребенка.
Что такое скрининг новорожденных
Скрининг новорожденных — это анализ крови, позволяющий провести раннюю диагностику как минимум 50 врожденных заболеваний. Метод является самым точным на сегодняшний день способом ранней диагностики генетически обусловленных патологий. По рекомендации ВОЗ скрининг новорожденных включен в перечень обязательных медицинских тестов для малышей.
На заметку
В России многие мамы называют скрининг новорожденных «пяточным тестом», поскольку кровь для него берут из пяточки малыша.
Следует знать, что положительный результат далеко не всегда означает, что у ребенка действительно есть то или иное заболевание. Для полной уверенности родителям выдадут направление на дополнительное обследование у соответствующего специалиста.
Когда проводится неонатальный скрининг у новорожденных
Это исследование проводится в первые 10 дней жизни ребенка, но точная дата может существенно меняться в зависимости от обстоятельств.
Скрининг новорожденных не рекомендуется делать в первые 2–3 дня жизни, поскольку при исследовании, проведенном так рано, есть риск ошибки — результат может быть ложноотрицательным или ложноположительным.
Обычно кровь на анализ у малышей, родившихся в срок, берут в роддоме на 4-ые сутки жизни. Недоношенным детям тест проводят на 7-ой день. Если мама с младенцем к этому времени уже выписалась из родильного отделения, кровь для скрининга берут на дому или в поликлинике.
Такие ранние сроки проведения анализа объясняются тем, что некоторые генетически обусловленные болезни проявляются в первые же недели жизни и крайне важно вовремя диагностировать их, чтобы начать терапию. Однако расширенный тест, включающий диагностику большего количества заболеваний, можно проводить и позже. Начиная с трехмесячного возраста кровь для анализа берут уже не из пятки, а из пальца.
Какие исследования входят в обязательную программу скрининга на наследственные заболевания
Поскольку болезней, которые могут быть выявлены посредством этого исследования, очень много, список патологий при обязательном скрининге сокращен до пяти самых распространенных:
- Гипотиреоз. Патология щитовидной железы, которая может привести к отставанию в физическом и психическом развитии. На сегодняшний день своевременно диагностированный гипотиреоз хорошо поддается гормональной терапии. Распространенность заболевания — 1 случай из 5 тысяч.
- Андрогенитальный синдром. Патология коры надпочечников, при которой нарушается нормальная выработка гормона кортизола. Может проявиться в виде задержки развития половой системы, проблем с сосудами и сердцем. Полному излечению этот синдром не поддается, но его можно держать под контролем при помощи гормональной терапии. Распространенность заболевания — 1 случай из 15 тысяч.
- Муковисцидоз. Заболевание проявляется заметным сгущением секрета в пищеварительном тракте и легких, что приводит к поражениям печени, ЖКТ, дыхательной системы и других органов. Поддается лечению. Распространенность заболевания — 1 случай из 3 тысяч.
- Фенилкетонурия. Заболевание, которое характеризуется нарушением выработки определенных ферментов. Последствия достаточно тяжелые. В первую очередь к ним относятся поражения ЦНС. Однако их можно избежать при помощи специальной диеты. Распространенность заболевания — 1 случай из 15 тысяч.
- Галактоземия. Так называют недостаток фермента, расщепляющего галактозу — один из сахаров, который содержится в лактозе и иных веществах. Последствия нехватки этого фермента проявляются через несколько недель жизни. У ребенка начинается желтуха, рвота, потеря аппетита. Со временем развиваются тяжелые патологии печени, замедляется умственное и физическое развитие, ухудшается зрение. Эта врожденная патология опасна, при этом встречается достаточно редко. Распространенность — 1 случай из 30 тысяч.
Данные заболевания были выбраны еще и потому, что при ранней диагностике их возможно вылечить или, по крайней мере, значительно облегчить последствия. Однако список патологий, которые можно определить при скрининге, намного шире, и при желании родители могут провести дополнительные тесты. В некоторых странах скрининг новорожденных включает диагностику большего количества заболеваний, например, в США — 40, а в Германии — 14.
Как подготовить малыша к исследованию
Чтобы результаты были максимально точными, кровь следует сдавать натощак, через 3 часа после последнего кормления. Анализ обычно проводят как минимум спустя 4 дня после начала грудного вскармливания. Подготовка к скринингу новорожденных очень проста. Перед забором крови ножку ребенка моют с мылом, протирают спиртом и насухо вытирают стерильной салфеткой — этим подготовительные меры и ограничиваются.
Как проводится забор крови
Эта процедура представляет собой довольно простой комплекс действий. На пяточке ребенка делается маленький прокол. Первая капля крови снимается стерильной салфеткой. Затем медсестра слегка сдавливает пяточку малыша и наносит полученную кровь на специальный бумажный тестовый бланк так, чтобы кровь пропитала пористую бумагу насквозь. В него вносится вся информация о новорожденном, а также об учреждении, где проводился забор крови. Бланк высушивается при комнатной температуре в течение 2–4 часов, помещается в конверт и отправляется в лабораторию или медико-генетический центр.
Интерпретация результатов анализа
На обработку образцов уходит 10–14 дней, после чего родители получают заключение генетической экспертизы. Результаты может интерпретировать только специалист. Помните, что результаты скрининга новорожденных — это еще не диагноз. Заключение может дать только врач соответствующего профиля на основании дополнительных исследований.
Несмотря на то, что скрининг новорожденных довольно точен, иногда он дает ложноположительные или ложноотрицательные результаты (чаще всего это связано с нарушением техники забора крови). Если результат анализа на какую-то болезнь положительный, родителям предлагают провести повторный тест. В случае повторного положительного результата малыш направляется на детальное обследование.
Полезная информация
Чаще всего ложноположительный результат при скрининге новорожденных дает тест на муковисцидоз.
Что такое расширенный неонатальный генетический скрининг методом ТМС?
Несмотря на то, что в программу обязательного скрининга новорожденных входит лишь пять заболеваний, генетически обусловленных болезней гораздо больше — около 500. К счастью, большинство врожденных патологий — большая редкость. Однако многие сознательные родители хотят получить как можно более полную информацию о здоровье ребенка и проходят расширенный неонатальный скрининг. Он позволяет выявить врожденные нарушения метаболизма в первые же недели жизни малыша.
Такой скрининг проводится методом тандемной масс-спектрометрии (ТМС) и дает возможность протестировать ребенка на 37 генетических заболеваний, среди которых — лейциноз, метилмалоновая ацидемия, недостаточность биотинидазы, аргининемия и множество других болезней. Из обязательного списка в такое исследование входит только фенилкетонурия.
Техника забора крови для расширенного скрининга ничем не отличается от порядка действий при плановом исследовании. Результаты анализа можно получить через 2–3 недели.
Расширенный неонатальный скрининг выявляет изменение концентрации метаболитов в ту или иную сторону, то есть повышенное или пониженное содержание этих веществ может говорить о наличии генетического заболевания. Например, при фенилкетонурии повышен фенилаланин.
Как и при обязательном скрининге, при серьезных отклонениях от нормы врач направляет малыша к узким специалистам для проведения дополнительных исследований и разработки схемы лечения, если диагноз подтвердится.
Генетический скрининг новорожденных особенно необходим, если раньше в семье были случаи наследственных заболеваний, пусть и в отдаленном прошлом. Довольно часто здоровые родители все же являются носителями дефектных генов и могут передать их потомству. Но даже если в вашей семье никто не страдал от генетических болезней, такой расширенный скрининг новорожденных сделать все равно стоит, поскольку риск наличия данных патологий у ребенка все равно есть.
Источник
Появился на свет малыш, уже в первый день в родильном доме грудничка ждут обследования, различные манипуляции на предмет выявления заболеваний. Если данные в норме, то младенца с мамой уже на третьи или пятые сутки ждет выписка домой. В случае выявления патологии кроха может пробыть в отделении несколько месяцев. Какие анализы берут у новорожденных в роддоме и можно ли от них отказаться, рассмотрено в этой статье.
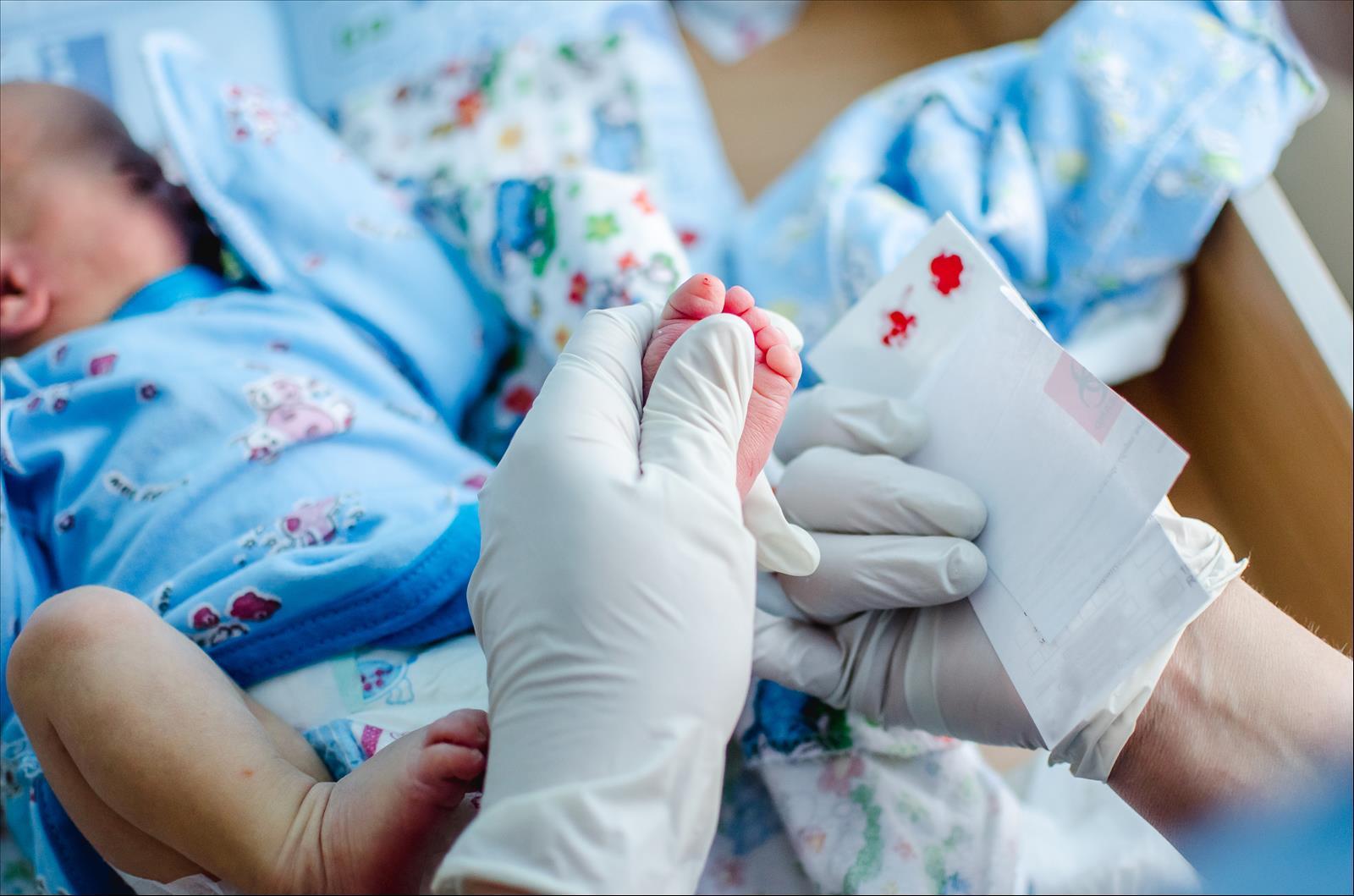
Анализ крови из пяточки новорожденного в роддоме
Первые дни новорожденного
Каждая мама хочет знать, здоров ли ее ребенок. Грудничок после рождения оценивается неонатологами, ему выставляется отметка по шкале Апгар.
Важно! Шкала включает в себя 5 жизненно важных показателей состояния малыша. 8-10 баллов характеризуют здорового младенца. Если отметка ниже 8, то есть проблемы, возможно, гестоз у мамы вызвал гипоксию плода. Если оценка ниже 5, это наличие тяжелой асфиксии.
Шкала Апгар включает оценку:
- цвета кожных покровов;
- наличия мышечных рефлексов;
- какое дыхание у ребенка;
- кричит ли грудничок, и какой у него крик;
- как сокращается сердце.
Врожденных рефлексов у новорожденного насчитывается 15 разновидностей. Самые основные, которые отслеживают после рождения, – это хватательный и сосательный, поскольку они отвечают за жизнь и адаптацию младенца в окружающем мире. Хватательный рефлекс говорит сам за себя – грудничок старается ухватиться за пальцы взрослого и пытается потянуть их.

Проявление сосательного рефлекса
Как только кроха появляется на свет, его должны приложить к груди. Малыш начинает вытягивать губки и искать грудь мамы – это и есть сосательный рефлекс.
Анализы в роддоме у новорожденного проводятся по определенному протоколу. В случае, если малыш здоров, то ему проводят главный анализ на выявление патологии. Другие обследования, как правило, не делаются, поскольку для них нет показаний.
Дополнительная информация. У малыша могут взять анализ на выявление группы крови, чтобы определить, нет ли гемолитической болезни младенца. Если обнаружено подозрение на данное заболевание, то у ребенка берут кровь из пятки, когда проводится скрининг новорожденных на определение количества билирубина. Данный анализ подскажет, может ли мама кормить грудью ребенка.
Многие мамы задают вопрос, зачем берут кровь из головы у новорожденных. Такое обследование поможет выявить наличие генетических заболеваний.
Обратите внимание! От анализов можно отказаться. Именно генетические нарушения проявляют себя не сразу после рождения, а в первый-второй год жизни. В этот момент возможно наличие осложнений, а состояние трудно стабилизировать.
Если у роженицы есть ВИЧ, у малыша также берется анализ крови на выявление данного заболевания.
Скрининг новорожденного
Неонатальный срининг выявляет наличие тяжелых генетических заболеваний у грудничка, когда они еще не проявили себя.
Это 5 серьезных болезней:
- фенилкетонурия;
- муковисцидоз;
- врожденный гипотиреоз;
- адреногенитальный синдром;
- галактоземия.
Если лечение начать своевременно, то благоприятный исход заболевания очень высок.
Сроки и условия проведения скрининга
На четвертый день проводится «пяточный тест». Если малыш родился недоношенным, то на седьмые сутки.
Важно! Если малыша выписали на третий день, то забор крови проводят в поликлинике.
Анализ крови берут натощак либо через 3 часа после последнего приема пищи. Важно проводить данное обследование не ранее четвертых суток, иначе результаты будут ложноположительными или ложноотрицательными.
Прокол обработанного антисептиком места проводят не глубже 2 мм, кровь должна пропитать подготовленную бумагу тест-бланка. Анализ делается в течение 10 дней.
Обязательные анализы
Какие обязательные анализы берут у ребенка при рождении в роддоме:
- Сразу после появления на свет из пупочной вены берут кровь на выявление ВИЧ-инфекции, сифилиса, гепатита.
- Если обнаружена желтушка, то проводится тест на печеночный трансаминаз.
- Во 2-3 день выявляют анемию, недостаточную функцию щитовидной железы и фенилкетонурию.
- Забор крови также берут для выявления генетических патологий, антител к цитомегаловирусу, герпесу, токсо,- и микоплазме, хламидиям.
- Детки, попавшие в зону риска, подвергаются дополнительным обследованиям: забору мочи и дополнительному тестированию крови.
Анализы новорожденного важно провести, чтобы выявить наличие серьезных заболеваний грудничка.
Дополнительно проводят обследования:
- Проверяют слух;
- Ультразвуковые исследования;
- Закапывают глазки Альбуцидом;
- Гениталии девочек также обрабатываются Альбуцидом.
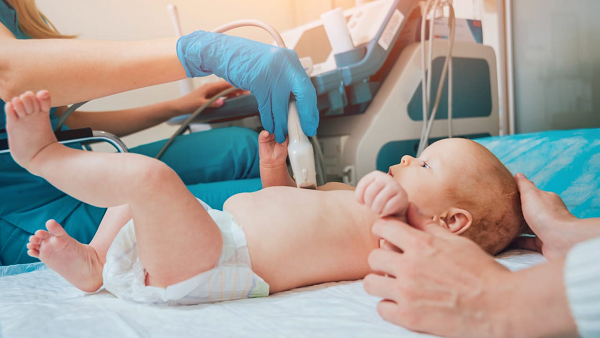
Узи сердца у грудничка
В роддоме проводят вакцинацию, это:
- Прививка БЦЖ;
- прививка от гепатита С.
Персонально врач может назначить питание с глюкозой и инъекцию витамина К.
Можно ли отказаться от анализов
Мама может подписать отказ в роддоме. Однако следует помнить, что все манипуляции и обследования в родильном доме рекомендованы и согласованы с Министерством Здравоохранения после тщательных исследований их воздействия на организм младенца. Методики проведения анализов разработаны квалифицированными специалистами данной сферы.
В случае отказа от генетического обследования всю ответственность за здоровье малыша берут на себя родители. Прежде, чем сделать выбор в сторону отказа, следует оценить все плюсы и минусы данного решения.
Когда переводят в отделение патологии
Если у крохи плохие анализы крови, которую берут с головы новорожденного, то его могут перевести в отделение патологии.
Патологии новорожденных делятся на два вида:
- Генетические;
- Приобретенные.
Дополнительная информация. Кроху могут перевести в отделение патологии также в случае тяжелых родов, когда он получил родовые травмы: вывихи плеча, тазобедренного сустава, гематомы.
К генетическим патологиям относят:
- Синдром Дауна;
- Болезнь Шеревского-Тернера. Диагностируется только у девочек в возрасте 10-12 лет, в будущем девочка будет бесплодная и умственно отсталая.
- Болезнь Клейнфелтера. Мужское заболевание, характеризующееся высоким ростом и бесплодием.
Приобретенные патологии:
- Нарушение в формировании органов. Страдать могут почки, легкие, сердце, глаза, могут быть лишние пальчики или наоборот.
- Перинатальная мозговая возбудимость. Возникает в случае гипоксии плода или родовых травм. Характеризуется низким тонусом мышц, вялостью малыша, сонливостью, он практически не плачет или кричит подолгу. Ребенок может излечиться за несколько лет.
- Гипертензионно-гидроцефальный синдром. Возникает ввиду повышенного внутричерепного давления. Детки рождаются с большим объемом головы и выпирающим родничком.

Гипертензионно-гидроцефальный синдром
Согласно информации от родильных домов, в последние годы отделение патологии никогда не пустует. Сейчас встречаются такие заболевания, которые еще некоторое время назад были не известны.
Каждой маме следует следить за своим состоянием в период беременности, а затем – за здоровьем малыша. В случае, если она обнаружит какие-то отклонения в поведении, самочувствии, необходимо сразу обращаться за консультацией к врачу.
Видео
Источник
Официальный сайт родильного дома № 4 – www.roddom4.ru
Договоры на проведение родоразрешения, в том числе персональным врачом – заключаются в отделении платных медицинских услуг родильного дома № 4. Договор заключается с 36 недель беременности, после консультации врача акушера-гинеколога родильного дома.
Договор заключается на родоразрешение дежурной бригадой или на родоразрешение персональным врачом.
Любой вид договора на роды предусматривает присутствие мужа на родах, размещение в одноместной палате, посещение в послеродовой палате мужа или родственников (в будние дни с 17:00 до 19:00 час., в сб. и вск. дополнительно с 12:00 до 14:00 час.).
Договор на проведение родов персональным врачом позволяет Вам иметь непосредственный контакт с вашим врачом круглосуточно. Он же в любое время дня и ночи приедет на роды и будет непосредственно рядом с вами в течение всех периодов родов. По этой программе имеется возможность проведения первого периода родов в воде (ванна «джакузи»).
Врачи, с которыми заключается договор по программе «Проведение родов персональным врачом» – лучшие специалисты роддома, с большим стажем работы, профессиональными навыками. Это врачи, владеющие всеми видами акушерских и гинекологических операций, всеми методами родоразрешения: традиционные, вертикальные.
Договор предусматривает также послеродовое наблюдение в течение 42 дней в отделении платных медицинских услуг с проведением консультации врача акушера-гинеколога, проведении УЗ-послеродовой матки, анализов крови и мочи, а также одну консультацию ребенка врачом неонатологом (если вы поступаете по полису ДМС, данная услуга предоставляется при условии оплаты страховой компанией. Обращайте на это внимание при покупке полиса ДМС на роды).
Врачи отделения платных медицинских услуг могут принимать личное участие в родах и проводить операции кесарева сечения, только при заключении договора на проведение родов персональным врачом.
Договор на роды с 36 недель беременности предусматривает и дородовое наблюдение, которое оплачивается отдельно (только за фактически оказанные услуги). Перечень необходимых услуг индивидуален для каждой женщины, но ориентировочно предусматривает:
- консультацию врача акушера-гинеколога – 2-3 раза;
- КТГ плода;
- УЗ-исследование (кол-во по показаниям);
- клинические анализы крови и мочи.
Заключение договора на роды (кесарево сечение) производится при наличии у пациентки следующих исследований, выполненных в сроке 36 недель беременности (приказ главного врача от 12.01.2012 № 38):
1. Консультации врача-терапевта.
2. Консультации врача-анестезиолога.
3. Консультации врача-офтальмолога.
4. Консультации психолога.
5. Консультации врача-стоматолога.
6. Клинического анализа крови и мочи.
7. Биохимического исследования крови (АСТ, АЛТ, щелочная фосфатаза, общий и прямой билирубин, глюкоза крови, мочевина крови, белок в сыворотке крови).
8. Микроскопического исследования отделяемого влагалища.
9. Группы крови и резус-фактора. При резус-отрицательной принадлежности крови – анализ крови на резус и групповые иммунные антитела.
10. Анализа крови на ВИЧ, сифилис, гепатиты В и С.
11. ЭКГ исследования.
12. КТГ исследования плода.
13. Бактериального посева из цервикального канала (при оперативном родоразрешении, осложненных акушерско-гинекологическом и соматическом анамнезах).
При заключении договора Вам будет дано направление на госпитализацию, которое подтверждает готовность роддома принять Вас на родоразрешение (даже если роддом закрыт, т.к. для Вас будет зарезервировано койко-место).
Для присутствия мужа на родах, ему необходимо предъявить анализы на ВИЧ, сифилис, гепатиты В и С не более месячной давности и флюорографию не более годичной давности. На основании этих документов мужу выдается пропуск для прохождения в родильный блок. Для присутствия на родах мужу необходимо иметь тапочки (моющиеся), легкие штаны, футболку. В приемном отделении для присутствующих предусмотрены индивидуальные шкафчики для переодевания.
Если Вы рожаете «бесплатно», присутствие мужа на родах возможно, но только при наличии свободных индивидуальных боксов.
С началом родовой деятельности (излитие околоплодных вод, схватки с промежутками не менее 10 минут, кровянистые выделения из половых путей), вы должны вызвать машину скорой медицинской помощи и предъявить врачу направление на госпитализацию, которое гарантирует, что Вас примут именно в роддоме № 4. Машиной скорой помощи Вас доставят в роддом. Приехать в роддом Вы можете и самостоятельно. Роддом работает круглосуточно!
При поступлении на РОДЫ нужно взять с собой:
- паспорт;
- полис ОМС (если есть);
- обменную карту;
- родовой сертификат (если есть);
- ксерокопию листка нетрудоспособности (дородовый отпуск);
- направление из женской консультации или контракт на роды;
- компрессионные чулки;
- тапочки (моющиеся);
- из еды можете взять только воду, шоколад, йогурт;
- мобильный телефон;
- для малыша носочки и шапочку-колпачок.
В родильном доме проводится родоразрешение как в естественной позиции роженицы, так и в вертикальной позиции. Роды в вертикальной позиции составляют не менее 55% от всех родов.
Многие беременные женщины в наше время хотят рожать вертикально. Вертикальные роды – это и вертикальные схватки, и вертикальный период опускания головки малыша, и сам процесс рождения ребенка. Метод ведения и позиция в родах (вертикальная, горизонтальная) не зависит от формы оплаты!!!
Чем же хороша вертикальная позиция? Основная польза в том, что ребенок, при нахождении рожающей в вертикальном положении, лучше продвигается по родовым путям, лучше опускается головка ребенка, так как активно помогает сила тяжести. Как правило, опускание головки происходит не быстро, от 30 минут до 2-х часов. На кресло женщину переводят лишь тогда, когда головка малыша уже опустилась и видна из половой щели, а это последние 5-10 минут родов.
Более подробно мы рассказываем и знакомим женщин с вертикальными родами на курсах психопрофилактической подготовки, которые начинаются каждый вторник недели в 14:00 час.
Различают три периода родов: первый – период раскрытия, второй – период изгнания, третий – последовый.
Продолжительность родов зависит от разных причин, большей частью от характера родовых сил. Продолжительность первых родов обычно больше, чем повторных. В среднем у первородящих продолжительность родового акта составляет 10-14 час., у повторнородящих – до 8 час.
После родов женщина в течение 2-х часов вместе со своим ребенком и мужем находится в родовом боксе, после чего переводится в послеродовое отделение.
В роддоме послеродовое отделение – это отделение совместного пребывания матери и ребенка, уход за новорожденным осуществляет сама мама. Конечно, если женщина после операции кесарева сечения или ее состояние не позволяет уделить ребенку должного внимания, на помощь придут детские сестры.
Роддом приветствует и не возражает, если для своего малыша Вы заранее приготовите и принесете вещи из дома.
Часы работы отделения платных медицинских услуг:
понедельник–пятница: с 08:00 до 19:00 час.
суббота: с 09:00 до 15:00 час.
Телефоны отделения платных услуг: +7 (495) 936-1401;
+7 (495) 936-1403; +7 (495) 935-6755
Источник: www.woman13.ru
Источник


