Анализ крови при узловатой эритеме
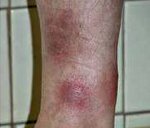
Узловатая эритема
Является общей реакцией гиперчувствительности кожного покрова, состоящей из эритематозных, чувствительных узелков, наиболее часто расположенных на голенях, но также наблюдающихся на бедрах, верхних конечностях, задней части голени, ягодицах и лице. Также может наблюдаться лихорадка и артралгия.
Поражения возникают как одиночные чувствительные пятна, так и в виде скоплений, а затем в течение нескольких дней перерастают в болезненные узлы.
В отдельных случаях эти узлы связаны с пропотеванием крови, что приводит к возникновению пурпуры. Эти экхимотические области постепенно превращаются в различно пигментированные пятна перед разрешением. Поскольку новые массы узлов могут образовываться через несколько недель после начального проявления, могут сосуществовать поражения на разных стадиях разрешения. Микроскопическое исследование этих поражений демонстрирует септальный панникулит без васкулита.
Этиология
К узловатой эритеме могут приводить различные иммунологические триггерные факторы. Признание различных этиологических факторов повысилось со второй половины 19-го века, когда «ревматизм» считался основной причиной, а туберкулез был вторым по распространенности. В первой половине 20-го века туберкулез являлся причиной заболевания у более 90% пациентов. Во второй половине 20-го века приписываемая этиология расширилась: болезнь Бехчета, кокцидиоидомикоз и медикаменты были признаны потенциальными причинами. Сегодня наиболее распространенной идентифицируемой причиной является стрептококковая инфекция, а узловатая эритема является наиболее распространенным кожным проявлением воспалительного заболевания кишечника.
Поскольку узловатая эритема также связана с различными системными микозами, ключевыми факторами являются географическая локализация пациента и путешествия в анамнезе. Узловатая эритема, связанная с гистоплазмозом, наблюдается главным образом в южной и среднезападной части США, долине Миссисипи, Центральной Америке и частях Южной Америки, тогда как кокцидиоидомикоз преобладает в западных и юго-западных районах США. Бластомикоз может быть причиной возникновения заболевания в долинах реки Миссисипи и Огайо, среднезападной части США и в некоторых частях Канады. В тропических странах основной причиной является туберкулез, а болезнь Бехчета является важным фактором в Турции и в районах вдоль побережья Средиземного моря. Бруцеллез наблюдается у рабочих и фермеров молочных ферм, а орнитоз четко связан с контактом с птицами.
Патофизиология
Независимо от причины, поражения аналогичны по своему явному и микроскопическому внешнему виду, что указывает на общий, но неясный патогенез. Наблюдается активация макрофагов в сыворотке и отложение иммунных комплексов в подкожном жире. Развитие поражений может быть вторичным эффектом первичной реакции клеток.
У пациентов с туберкулезом и кокцидиоидомикозом эти поражения не развиваются до тех пор, пока кожные пробы у них не станут положительными. Антиген Фрея провоцирует подобные поражения у пациентов с венерической лимфогранулемой. При саркоидозе поражения связаны с HLA-DRB1*0301 и HLA-DQB1*0201.
Классификация
Типы узловатой эритемы
- Бактериальная
- Стрептококковая инфекция
- Туберкулез
- Лепра
- Туляремия
- Yersinia enterocolitica
- Микоплазменная пневмония
- Лептоспироз
- Бруцеллез
- Грибковая
- Кокцидиоидомикоз
- Гистоплазмоз
- Бластомикоз
- Дерматомикоз.
- Вирусные и хламидийные возбудители
- Орнитоз
- Венерическая лимфогранулема
- Инфекционный мононуклеоз
- Болезнь кошачьих царапин
- Гепатит В
- Ложная коровья оспа.
- Вызванная лекарственными средствами
- Сульфаниламидные препараты
- Оральные контрацептивы
- Бромиды и йодиды.
- Язвенные заболевания желудочно-кишечного тракта
- Болезнь Крона
- Язвенный колит
- Болезнь Бехчета
- Злокачественные заболевания
- Лимфома
- Лейкемия
- Паранеопластика, связанная с внутренней карциномой.
- Другое
- Саркоидоз
- Синдром Уипла
- Синдром Свита.
Варианты узловатой эритемы
Мигрирующая узловатая эритема, хроническая узловатая эритема и нодозная эритема являются редкими вариантами узловатой эритемы, которые составляют очень низкий процент от всех случаев узловатой эритемы.
Мигрирующая узелковая эритема, также называемая подострым мигрирующим узелковым панникулитом, состоит из нескольких меньших узелков, которые мигрируют центробежно и проявляют области соединений.
Тогда как хроническая узелковая эритема относится к клинически типичным, но постоянным поражениям, нодозная эритема относится к тем поражениям, которые имеют атипичную клиническую картину.
Диагностика
Узловатая эритема преимущественно поражает женщин в возрасте от 20 до 40 лет. Диагноз является клиническим, но может быть подтвержден биопсией и должен сопровождаться выяснением первопричины. Первоначальные исследования проводятся для выявления наиболее распространенных и важных причин, в частности стрептококковых инфекций, саркоидоза и туберкулеза, а также любых дополнительных заболеваний, преобладающих в географическом районе. Однако у 60% пациентов с узловатой эритемой не обнаружено никаких причин.
Поражения кожи и физикальное обследование
Поражения, как правило, красные, чувствительные, не язвенные, неподвижные узелки на голенях, как правило, рассасываются в течение восьми недель после проявления.
Поражения могут также возникать в других частях, кроме голени, хотя таковые являются менее распространенными.
Наблюдаются покраснение кожи в области суставов, отечность и боль. В идиопатических случаях результаты обследования органов грудной клетки, сердечно-сосудистой системы, брюшной полости и других физикальных обследований являются нормальными. Пациенты с бруцеллезом или гистоплазмозом могут иметь увеличенную селезенку и отклонения от нормы при осмотре сетчатки.
Первоочередные тесты
Титры ОАК, СОЭ и антистрептолизин О (АСО) должны быть определены при проявлении заболевания и через 2–4 недели. Также первоначально для всех пациентов назначаются рентгенография органов грудной клетки и туберкулиновая проба. Воспаление горла и миндалин может указывать на стрептококковую инфекцию, даже при отсутствии повышенных значений титров АСО.
Дальнейшие исследования
Дальнейшее исследование основано на клиническом подозрении отдельных первичных заболеваний на основе рентгенографии органов грудной клетки и результатов других исследований и различных характерных признаков анамнеза и физикального осмотра:
- На рентгенографии органов грудной клетки типично выявляется двусторонняя прикорневая лимфаденопатия при саркоидозе и одностороннее увеличение прикорневых лимфатических узлов при туберкулезе, кокцидиоидомикозе и бруцеллезе. При орнитозной пневмонии на рентгене органов грудной клетки проявляется пневмонический инфильтрат в нижних долях.
- При саркоидозе диагноз может быть поставлен клинически. Синдром Лефгрена относится к проявлениям увеита, артралгии и лихорадки с узелками узловатой эритемы (ЭУ). АПФ сыворотки повышен примерно у 60% пациентов с саркоидозом.
- Если результат теста с применением туберкулина или QuantiFERON®gold является отрицательным и туберкулез больше не подозревается, одностороннее увеличение прикорневых лимфатических узлов на рентгенографии органов грудной клетки может побудить к дальнейшему исследованию ряда возможных этиологий в зависимости от дополнительных характерных признаков анамнеза, географического расположения и физикального осмотра. Могут быть назначены кожные пробы с кокцидиоидином или гистоплазмином, серологический анализ на бластомикоз, бруцеллез или орнитоз.
- Сопутствующие желудочно-кишечные симптомы вызывают подозрение на первичное воспалительное заболевание кишечника, болезнь Бехчета или иерсиниоз. Воспалительное заболевание кишечника можно исследовать при помощи эндоскопии. Уровень иммуноглобулина D сыворотки высок при болезни Бехчета. Агглютинины сыворотки и бактериологическое исследование являются положительными при иерсиниозе.
- Наличие симптомов или признаков со стороны суставов может указывать на ревматологическое заболевание как первопричину. Может быть дополнительно исследовано с помощью рентгенографии пораженных суставов, анализа крови на РФ или другого исследования, как указано клинической картиной.
- Рак является еще одной возможной этиологией УЭ. Для определения дальнейших исследований на наличие возможного первичного злокачественного новообразования должны использоваться анамнез и результаты физикального осмотра пациента.
Биопсия кожи
Узловая эритема — это прежде всего клинический диагноз, но при атипичных поражениях, таких, при которых проявляется изъязвление или которые имеют атипичную локализацию, может быть назначена биопсия. В этих случаях биопсия может помочь отличить узловатую эритему от других заболеваний, характеризующихся лобулярным панникулитом, таких, как экзематозный панникулит, панкреатический жировой некроз, узелковый васкулит, болезнь Вебера–Кристиана, поверхностный тромбофлебит, симулятивное заболевание и дефицит альфа-1-антитрипсина.
Необходимо отметить, что важно иметь удовлетворительные образцы подкожного жира и это может быть достигнуто в большинстве случаев при помощи щипковой биопсии; однако, если результаты неопределенны, может потребоваться небольшая инцизионная биопсия.
Факторы риска
- Стрептококковая инфекция
- Большинство случаев приходится на первую половину года, что отражает более высокий уровень стрептококковой инфекции в этот период.
- Саркоидоз
- Наблюдается при двусторонней прикорневой лимфаденопатии, чаще всего в Северной Европе.
- Туберкулез
- Факторы риска различны, в том числе контакт с источником заражения, пребывание в специальных учреждениях (в США), сопутствующая ВИЧ-инфекция.
- Кокцидиоидомикоз
- Наиболее распространена в районе долины Сан-Хоакин в Калифорнии и среди пациентов, отдыхавших в палатках в пустыне, или занимавшихся земляными работами в анамнезе.
- Гистоплазмоз
- Наиболее распространено в южной части США, Центральной Америке и некоторых частях Южной Америки.
- Бластомикоз (см.ссылка)
- Эндемичные регионы включают бассейны реки Миссисипи и Огайо, среднезападную часть США и районы Канады вдоль реки Святого Лаврентия и Великих озер. Также регистрируется в Африке.
- Болезнь Бехчета
- Наиболее распространено в Турции и средиземноморском регионе.
- Оральные контрацептивы
- Малораспространенная причина, поскольку концентрация гормонов является низкой.
- Лепра
- Наиболее распространено в тропических странах, Индии.
Дифференциальная диагностика
| Заболевание | Дифференциальные признаки/симптомы | Дифференциальные обследования |
|
|
|
|
|
|
|
|
|
Лечение
Поражения редко нуждаются в лечении. Основная задача лечащего врача – выявить и лечить первичную причину. Молодые пациенты выздоравливают после множества поражений спонтанно через 1–2 месяца.
Легкие и умеренно выраженные симптомы
У пациентов с лихорадкой и болезненной артралгией симптомы могут контролироваться постельным режимом, размещением ног на возвышении и приемом нестероидных противовоспалительных препаратов (НПВП). При необходимости следует оценить риск возникновения тромбоза глубоких вен (ТГВ) и носить компрессионные чулки, если это необходимо.
Тяжелые и рефрактерные симптомы
В более тяжелых или неподдающихся лечению случаях успешно применяется йодид калия орально. Хотя механизм действия иодида калия неизвестен, можно предположить, что он влияет на хемотаксис или хемотоксичность нейтрофилов.
При постоянных болезненных поражениях полезными могут быть внутривенные инъекции кортикостероидов, но их применение ограничено дискомфортом. При тяжелых или не поддающихся лечению симптомах может потребоваться применение системных кортикостероидов, но необходимо избегать их приема до установления первопричины, а затем применять курсами с постепенным снижением дозы в течение нескольких недель. Кортикостероиды могут не только реактивировать туберкулез и грибковые заболевания, но также и привести к сепсису, если не учитывается первичная бактериальная инфекция.
Лечение первичных заболеваний
У людей старше 35 лет узловатая эритема может быть хронической, и может быть вызванной более серьезным первичным заболеванием, таким как ревматоидный артрит или язвенный колит.
Пациенты с туберкулезом, бруцеллезом или другими первичными инфекциями, должны пройти соответствующую терапию. Пациенты с саркоидозом, у которых развивается узловатая эритема, имеют хороший прогноз и обычно нет необходимости в приеме кортикостероидов, но им необходимо проводить частый контроль для оценивания течения заболевания.
Список источников
- Velho P, Cintra M, Uthida-Tanaka A, et al. What do we (not) know about the human bartonelloses? Braz J Infect Dis. 2003;7:1-6.
- Thrash B, Patel M, Shah KR, et al. Cutaneous manifestations of gastrointestinal disease: part II. J Am Acad Dermatol. 2013;68:211.
- Sterling JB, Heymann WR. Potassium iodide in dermatology: a 19th century drug for the 21st centuryuses, pharmacology, adverse effects, and contraindications. J Am Acad Dermatol. 2000;43:691-697.
- Schultz E, Whiting D. Treatment of erythema nodosum and nodular vasculitis with potassium iodides. Br J Dermatol. 1976;94:75-78.
- Van Veen NH, Lockwood DN, van Brakel WH, et al. Interventions for erythema nodosum leprosum. Cochrane Database Syst Rev. 2009;(3):CD006949.
- Wu JJ, Huang DP, Pang KR, et al. Thalidomide: dermatological indications, mechanisms of action and side-effects. Br J Dermatol. 2005;153:254-273.
- Verma KK, Srivastava P, Minza A, et al. Role of azathioprine in preventing recurrences in a patient of recurrent erythema nodosum leprosum. Lepr Rev. 2006;77:225-229.
- Meggitt SJ, Anstey AV, Mohd Mustapa MF, et al. British Association of Dermatologists’ guidelines for the safe and effective prescribing of azathioprine 2011. Br J Dermatol. 2011;165:711-734.
- BMJ
Источник

Узловатая эритема — воспалительное поражение кожных и подкожных сосудов, имеющее аллергический генез и проявляющееся образованием плотных болезненных полушаровидных воспалительных узлов различного размера. Наиболее часто процесс локализуется на симметричных участках нижних конечностей. Диагностика узловатой эритемы основана на данных дерматологического осмотра, лабораторных исследований, рентгенографии легких, заключении пульмонолога, ревматолога и других специалистов. Терапия узловатой эритемы включает ликвидацию очагов инфекции, антибиотикотерапию, общую и местную противовоспалительную терапию, экстракорпоральную гемокоррекцию, применение ВЛОК и физиотерапии.
Общие сведения
Название «узловая эритема» было введено британским дерматологом Робертом Вилланом в 1807г. Долгое время заболевание считалось специфической нозологической единицей. Позже в дерматологии были проведены исследования, которые доказали, что узловая эритема является одним из вариантов аллергического васкулита. В отличие от системных васкулитов узловая эритема характеризуется локальным поражением сосудов, ограниченным преимущественно нижними конечностями.
Заболеванию узловой эритемы подвержены люди любой возрастной категории, но наиболее часто она наблюдается у пациентов в возрасте 20-30 лет. До пубертатного периода распространенность узловой эритемы одинакова среди мужчин и женщин, после периода полового созревания заболеваемость у женщин в 3-6 раз выше, чем у мужчин. Характерен рост случаев узловатой эритемы в зимне-весенний период.
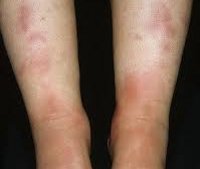
Узловатая эритема
Причины узловатой эритемы
Основной причиной сенсибилизации организма с развитием узловатой эритемы являются различные инфекционные процессы в организме. В первую очередь это стрептококковые инфекции (ангина, скарлатина, острый фарингит, стрептодермия, рожа, отит, цистит, ревматоидный артрит и др.) и туберкулез, менее часто — иерсиниоз, кокцидиомикоз, трихофития, паховый лимфогранулематоз. Заболевание может возникать и по причине медикаментозной сенсибилизации. Наиболее опасными в этом плане лекарствами являются салицилаты, сульфаниламиды, йодиды, бромиды, антибиотики и вакцины.
Нередко узловая эритема сопутствует саркоидозу. К более редким неинфекционным причинам ее развития относят болезнь Бехчета, язвенный колит, воспалительные заболевания кишечника (болезнь Крона, колит, парапроктит), онкологическая патология, беременность. Наблюдаются семейные случаи узловатой эритемы, связанные с наследственной предрасположенностью к сенсибилизации организма инфекционными или другими агентами. К развитию узловой эритемы с хроническим течением предрасположены пациенты с сосудистыми нарушениями (варикоз, атеросклероз сосудов нижних конечностей), аллергическими заболеваниями (поллиноз, бронхиальная астма, атопический дерматит) или очагами хронической инфекции (тонзиллит, синусит, пиелонефрит).
Симптомы узловатой эритемы
Типичным проявлением узловатой эритемы являются плотные узлы, расположенные в нижних отделах дермы или в подкожной клетчатке. Диаметр узлов варьирует от 5 мм до 5 см. Кожа над ними гладкая и окрашена в красный цвет. Элементы узловатой эритемы несколько возвышаются над общим уровнем кожи, их границы размыты из-за отечности окружающих тканей. Быстро вырастая до определенного размера, узлы перестают увеличиваться. Болевой синдром у пациентов с узловатой эритемой может иметь различную выраженность и отмечается не только при пальпации узлов, но и спонтанно. Зуд отсутствует. Уже через 3-5 дней начинается разрешение узлов, которое проявляется их уплотнением и не сопровождается распадом. Характерным для узловатой эритемы является изменение окраски кожи над узлами, что напоминает процесс разрешения синяка. Первоначально красная она становиться бурой, а затем синюшной, зеленоватой и желтой.
Наиболее типичная локализация узлов при узловатой эритеме — это передняя поверхность голеней. Чаще наблюдается симметричность поражения, но возможен односторонний или единичный характер высыпаний. Элементы узловатой эритемы могут встречаться везде, где есть подкожная жировая клетчатка: на бедрах, икрах, ягодицах, предплечьях, лице и даже эписклере глазного яблока.
В большинстве случаев узловая эритема имеет острое начало и сопровождается лихорадкой, анорексией, общим недомоганием, ознобами. Примерно у 2/3 пациентов отмечаются артропатии: боли в суставах (артралгии), болезненность при прощупывании, скованность по утрам. У 1/3 больных узловатой эритемой субъективные симптомы сопровождаются объективными признаками воспаления в суставе (артрита): отечность и покраснение кожи в области сустава, повышение местной температуры, наличие внутрисуставного выпота. Суставной синдром при узловатой эритеме характеризуется симметричным поражением крупных суставов. Возможна отечность мелких суставов стоп и кистей. Общая симптоматика и артропатии могут на несколько дней опережать появление кожных элементов.
Как правило, в течение 2-3 недель происходит полное разрешение узлов узловатой эритемы. На их месте может наблюдаться временная гиперпигментация и шелушение. Одновременно с кожной симптоматикой проходит и суставной синдром. В общей сложности острая форма узловатой эритемы длится около 1 месяца.
Значительно реже узловатая эритема имеет упорно рецидивирующее хроническое течение. Обострения заболевания проявляются появлением небольшого количества единичных синюшно-розовых узлов плотной консистенции, которые сохраняются в течение нескольких месяцев. Кожные проявления могут сопровождаться хронической артропатией, протекающей без деформации суставов.
Диагностика узловатой эритемы
Изменения в данных лабораторных исследований при узловатой эритеме носят неспецифический характер. Однако они позволяют дифференцировать заболевание от других нарушений, выявить его причину и сопутствующую патологию. В клиническом анализе крови в остром периоде или при рецидиве хронической узловатой эритемы наблюдается нейтрофильный лейкоцитоз и повышенное СОЭ. Бакпосев из носоглотки часто выявляет наличие стрептококковой инфекции. При подозрении на иерсиниоз производят бакпосев кала, для исключения туберкулеза — туберкулинодиагностику. Выраженный суставной синдром является показанием к консультации ревматолога и исследованию крови на ревматоидный фактор.
В затруднительных случаях для подтверждения диагноза узловатой эритемы дерматолог назначает биопсию одного из узловых образований. Гистологическое изучение полученного материала выявляет наличие воспалительного процесса в стенках мелких артерий и вен, в междольковых перегородках на границе дермы и подкожной клетчатки.
Определение этиологического фактора узловатой эритемы, сопутствующих очагов хронической инфекции или сосудистых нарушений может потребовать консультации пульмонолога, инфекциониста, отоларинголога, сосудистого хирурга, флеболога и др. специалистов. С этой же целью при диагностике узловатой эритемы могут быть назначены: риноскопия и фарингоскопия, КТ и рентгенография легких, реовазография нижних конечностей, УЗДГ вен нижних конечностей и т. п. Проведение рентгенографии легких направлено на выявление сопутствующего саркоидоза, туберкулеза или иного процесса в легких. При этом часто встречающимся, но не обязательным рентгенологическим спутником узловатой эритемы является одно- или двустороннее увеличение лимфатических узлов корня легкого.
Дифдиагностику узловатой эритемы проводят с индуративной эритемой при кожном туберкулезе, мигрирующим тромбофлебитом, панникулитом, узелковым васкулитом, образующимися при сифилисе гуммами.
Лечение узловатой эритемы
Эффективность терапии узловатой эритемы во многом зависит от результатов лечения причинной или сопутствующей патологии. Производится санация хронических очагов инфекции, системная антибиотикотерапия, десенсибилизирующая терапия. Для купирования воспалительных явлений и снятия болевого синдрома при узловатой эритеме назначают нестероидные противовоспалительные: диклофенак, ибупрофен и др. Применение методов экстракорпоральной гемокоррекции (криоафереза, плазмафереза, гемосорбции) и лазерного облучения крови (ВЛОК) способствует скорейшему регрессу симптомов узловатой эритемы.
Местно применяют противовоспалительные и кортикостероидные мази, на область воспаленных суставов накладывают повязки с димексидом. Из физиотерапевтических методов хорошим эффектом при узловатой эритеме обладают УФО в эритемных дозах, магнитотерапия, лазеротерапия, фонофорез с гидрокортизоном на область воспалительных узлов или пораженных суставов.
Наибольшие трудности в лечении возникают при развитии узловатой эритемы на фоне беременности, так как в этот период многие лекарственные средства противопоказаны.
Источник


