Анализ крови при сердечной астме
Общие сведения, что такое астма сердца?
Сердечная астма — это клинический синдром, для которого характерны внезапные приступы инспираторной одышки, переходящие в удушье. Кардиальная астма относится к тяжёлым проявлениям острой левожелудочковой сердечной недостаточности, которая является осложнением заболеваний сердечно-сосудистой и других систем.
Для сердечной астмы характерно резкое снижение насосной функции миокарда и застойные явления в малом круге кровообращения, что ведёт к острым нарушениям дыхания и кровоснабжения. Нередко кардиальная астма развивается перед альвеолярным отёком лёгких, для которого характерно молниеносное течение и летальный исход.
Патогенез
Механизм развития патологии связан с затруднением внутрисердечной гемодинамики в левых камерах сердца, что ведёт к избыточному наполнению лёгочных вен и капилляров. Всё это провоцирует повышение гидростатического давления в малом круге кровообращения. Из-за увеличения проницаемости стенок капилляров плазма активно выходит в ткани лёгких (особенно в перибронхиальное и периваскулярное пространство), вызывая интерстициальный отёк лёгких. Вследствие чего нарушается вентиляция в лёгочной системе и ухудшается газообмен между кровеносной системой и альвеолами.
Большое значение в формировании клинической симптоматики сердечной астмы имеют нейрорефлекторные звенья, регулирующие дыхание, а также состояние кровообращения головного мозга. Вегетативная симптоматика, которая сопровождает приступ сердечной астмы, формируется при возбуждении дыхательного центра рефлекторно либо в результате нарушения кровообращения в ответ на импульсы из разных участков возбуждения (в том числе с корня аорты).
Причины
Сердечная астма может развиваться на фоне кардиогенных и некардиогенных заболеваний. Причиной развития сердечной астмы может быть первичная острая левожелудочковая недостаточность либо хроническая форма в стадии обострения. Кардиальная астма может осложнять течение таких заболеваний, как:
- ИБС (в том числе нестабильная стенокардия, острый инфаркт миокарда);
- аневризмы сердца;
- послеродовой кардиомиопатии;
- острого миокардита;
- атеросклеротического кардиосклероза;
- постинфарктного кардиосклероза.
Потенциально опасными заболеваниями в плане развития сердечной астмы являются:
- артериальная гипертония с застойными явлениями;
- фибрилляция предсердий (мерцательная аритмия).
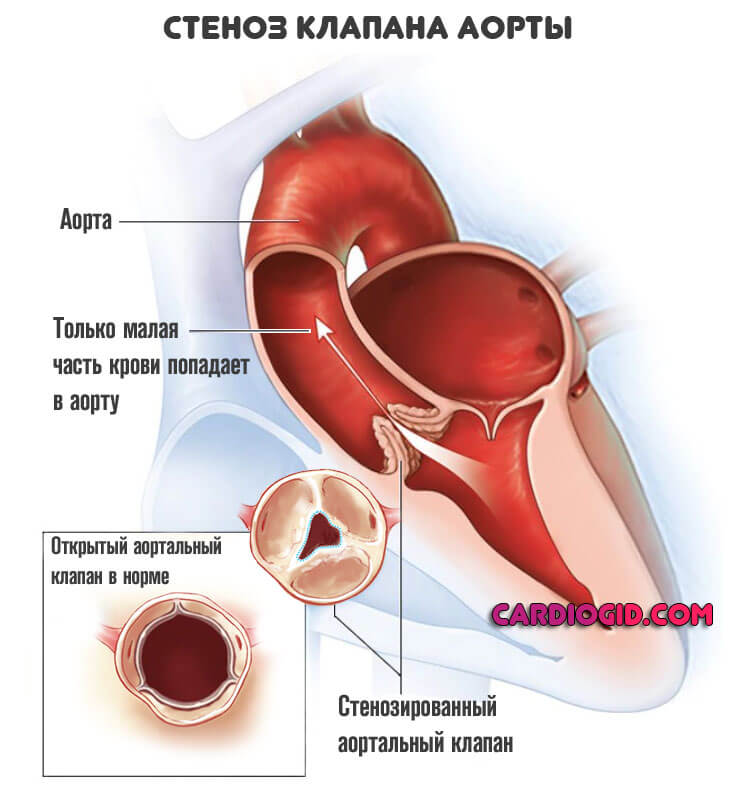
Астма может развиться на фоне декомпенсированных сердечных пороков митрального и аортального клапанов (стеноз, недостаточность), что связано с затруднением при оттоке крови. Изменениям кровоснабжения в левых отделах сердца могут способствовать внутриполостные новообразования сердца – миксомы, а также наличие крупного по диаметру внутрипредсердного тромба.
Сердечная астма может развиться и на фоне острого нарушения мозгового кровообращения, поражения почечной системы (острый гломерулонефрит), инфекционных заболеваний (пневмония).
Факторы, которые могут спровоцировать приступ сердечной астмы:
- сильная эмоциональная перегрузка;
- неадекватная физическая активность;
- обильное употребление пищи и жидкости перед сном;
- гиперволемия (при беременности, лихорадке, задержке жидкости либо при внутривенном введении большого объёма жидкости).
Симптомы сердечной астмы
Предвестниками будущего приступа сердечной астмы могут быть следующие симптомы:
- одышка;
- чувство стеснения в грудной клетке;
- кашель при перемене положения тела из вертикального в горизонтальное;
- покашливание при минимальной физической активности.
Чаще всего приступы регистрируются в ночное время суток, что связано с ослаблением адренергической регуляции во время сна и увеличением притока крови в малый круг кровообращения при горизонтальном положении тела. В дневное время сердечную астму провоцирует нервно-психическое или физическое перенапряжение.
Приступ развивается молниеносно, заставляя пациента просыпаться от резкого ощущения нехватки воздуха и нарастания одышки, которая быстро переходит в удушье с надсадным сухим кашлем (возможно отхождение небольшого количества прозрачной мокроты).
Во время приступа пациент принимает вынужденное положение – сидя или стоя, т.к ему трудно лежать. Ноги обычно опущены вниз (ортопноэ), дыхание осуществляется через рот, поэтому пациент не может говорить. Во время приступа состояние у пациента возбуждённое, беспокойное и сопровождается непреодолимым чувством страха смерти. При осмотре обращает на себя внимание цианоз в области носогубного треугольника, посинение ногтевых фаланг, повышение диастолического кровяного давления и учащённое сердцебиение. При прослушивании отмечаются скудные, сухие мелкопузырчатые хрипы, по большей части в нижних отделах.
По длительности приступ может длиться от нескольких минут до нескольких часов; особенности и частота проявления приступа во многом зависят от специфики основной патологии. Крайне редко приступы наблюдаются при стенозе митрального клапана, т.к. рефлекторное сужение просвета лёгочных артериол препятствует застою в венозном русле малого круга кровообращения и капиллярах (рефлекс Китаева).
Приступы могут полностью исчезнуть при развитии сердечной недостаточности по правому типу. В некоторых случаях кардиальная астма сопровождается рефлекторным бронхоспазмом с нарушением бронхиальной проводимости, что затрудняет дифференциальную диагностику с заболеваниями дыхательной системы (бронхиальная астма).
Продолжительный тяжёлый приступ приводит к:
- «серому» цианозу;
- набуханию шейных вен;
- холодному поту;
- снижению кровяного давления;
- быстрому упадку сил;
- нитевидному пульсу.
Переход сердечной астмы в альвеолярный отёк лёгких может произойти молниеносно либо развиваться по мере нарастания тяжести основного заболевания с появлением обильной пенистой мокроты (возможна примесь крови), тяжёлого ортопноэ, наличия мелко и среднепузырчатых хрипов над всей лёгочной поверхностью.
Анализы и диагностика
Правильно организованная дифференциальная диагностика сердечной астмы с одышкой при уремии, остром стенозом гортани, приступом удушья при бронхиальной астме, истерическом припадке и медиастинальном синдроме позволяет оказать своевременную и качественную медицинскую помощь. Данные объективного осмотра, оценка клинических проявлений, результаты ЭКГ и рентгенографии органов грудной клетки позволяют установить точный диагноз.
Во время приступа кардиальной астмы аускультация затруднена из-за обилия хрипов и дыхательных шумов. Тем не менее, удаётся выявить ритм галопа, приглушённость сердечных тонов, акцент второго тона над лёгочным стволом и основные признаки заболевания (несостоятельность клапанного аппарата сердца, нарушения ритма и т.д.). Регистрируется повышение, а затем понижение кровяного давления, пульс становится частым и имеет слабое наполнение. При аускультации лёгких обращает на себя внимание наличие единичных, рассеянных сухих или влажных хрипов.
При проведении рентгенографии регистрируются признаки полнокровия и венозного застоя в малом круге кровообращения, нерезкость или расширение корней лёгких, снижение прозрачности лёгочных полей, появление специфических линий Керли, которые свидетельствуют об интерстициальном отёке лёгких.
Во время приступа на ЭКГ регистрируется снижение амплитуды зубцов, уменьшение интервала ST, возможно появление признаков коронарной недостаточности и нарушения ритма.
При кардиальной астме, которая протекает с рефлекторным бронхоспазмом, повышенной секрецией мокроты, обилием свистящих хрипов для дифференциальной диагностики с бронхиальной астмой оценивают наличие хронической патологии дыхательной системы у пациента, время появления первых симптомов, отсутствие у пациента аллергологического анамнеза, наличие острой или хронически протекающей сердечно-сосудистой патологии.
Лечение сердечной астмы
Приступ кардиальной астмы может купироваться самостоятельно, однако ввиду высокого риска развития отёка лёгких и опасности летального исхода требуется оказание экстренной медицинской помощи. Рекомендуемые терапевтические манипуляции должны быть направлены на подавление нейрорефлекторного возбуждения дыхательного центра, разгрузку малого круга кровообращения и снижение эмоционального напряжения пациента.
Для облегчения состояния больного рекомендуется обеспечить полный покой, помочь принять удобное полусидячее положении с опущенными ногами, подготовить горячую ножную ванну и подготовить пациента к применению медикаментов.
Доктора
Лекарства
Для купирования приступа показан сублингвальный приём Нитроглицерина с повтором через 5-10 минут. При отсутствии нитратов показан приём Нифедипина с обязательным контролем кровяного давления до полного купирования приступа и облегчения состояния больного.
При выраженной одышке и болевом синдроме рекомендовано применение наркотических анальгетиков. При бронхоспазме, угнетении дыхания, отёке мозга, хроническом лёгочном сердце анальгетики можно заменить нейролептанальгетиками, например, Дроперидолом.
Во время приступа проводится коррекция уровня кровяного давления посредством гипотензивных и мочегонных средств (Фуросемид). В большинстве случаев внутривенно вводятся растворы сердечных гликозидов: Дигоксин или Строфантин. При смешанной форме астмы и при митральном стенозе эффективно применение Эуфиллина. При приступе, который сопровождается нарушениями ритма, проводится электроимпульсная терапия (дефибрилляция). После купирования приступа проводится лечение основного заболевания.
Процедуры и операции
Для срочной разгрузки малого круга кровообращения при повышенном кровяном давлении и венозном застое рекомендовано кровопускание (300-500 мл). Допускается наложение жгутов на конечности для сдавливания вен и создания искусственного венозного застоя на периферии (под контролем пульса, длительность не более получаса). При сердечной астме рекомендуются длительные повторные ингаляции через этиловый спирт при помощи маски либо носовых катетеров, а при отёке лёгких – с помощью ИВЛ. Данные манипуляции способствуют уменьшению отёчности лёгочной ткани.
Первая помощь при приступе сердечной астмы
- придать пациенты полусидячее положение;
- обеспечить покой;
- вызвать бригаду скорой медицинской помощи;
- освободить ворот, обеспечить приток свежего воздуха;
- измерить кровяное давление и пульс;
- брызнуть «Нитроспрей» под язык либо дать 1 таблетку Нитроглицерина.
Методика наложения венозных жгутов
Пациенту необходимо постоять 10 минут, после чего приступают к наложению жгутов на обе ноги и одну руку. В качестве жгутов могут быть использованы любые подходящие подручные средства: повязки, колготки и т.д. На нижние конечности жгуты нужно накладывать на расстоянии 20 см от паховой складки. Подложите под резины одежду больного либо полотенце. На верхние конечности жгут накладывается в верхней трети плеча, не забывая про подкладку. Сила натяжения определяется сохранностью пульса на артериях. Каждые 20 минут положение жгутов на руках и ногах меняют по часовой стрелке. Нужно внимательно следить за состоянием кожи под жгутом: если кожные покровы стали бледными или синюшными, то нужно ослабить натяжение резины.
Прогноз и профилактика
Исход патологии определяется основным заболеванием, которое провоцирует приступы удушья. Чаще всего прогноз при сердечной астме неблагоприятный. В некоторых случаях строгое соблюдение ограничительного режима и комплексное лечение основного заболевания позволяет предупредить развитие повторных приступов и сохранить работоспособность на протяжении долгих лет. Профилактика приступов основывается на своевременной и грамотной терапии артериальной гипертонии, ИБС с явлениями сердечной недостаточности, соблюдении пациентом водно-солевого режима и предупреждении развития инфекционных заболеваний.
Список источников
- Долецкий А.А., Щекочихин Д.Ю., Максимов М.Л., статья в журнале РМЖ «Дифференциальный диагноз одышки в клинической практике», 2014 (№6)
- Чучалин А.Г. «Одышка: патофизиологические и клинические аспекты», Пульмонология: научно-практический журнал, 2004
- Зайцев А.А, статья в журнале РМЖ «Бронхиальная астма у взрослых: ключевые вопросы диагностики и фармакотерапии», 2015 (№18)
Источник
Сердечная астма — это неотложное состояние, сопровождаемое острым нарушением процесса дыхания и газообмена по причине скопления в окололегочных тканях выпота. Самостоятельной нозологической единицей не считается. Речь о клиническом синдроме.
Симптоматика процесса нетипична, что не дает вовремя среагировать и уносит ценные дни, а то и часы при остром течении.
Явление сопровождается выраженной дыхательной недостаточностью, отеками, болями в грудной клетке. Необходима госпитализация и срочная медицинская помощь.
Перспективы смерти определяются в 20%. Риски могут быть выше при тяжелом основном диагнозе. Восстановительный период составляет от 2 недель до 2 месяцев.
В последующем пациенты с астматическим эпизодом регулярно наблюдаются у кардиолога.
Механизм развития
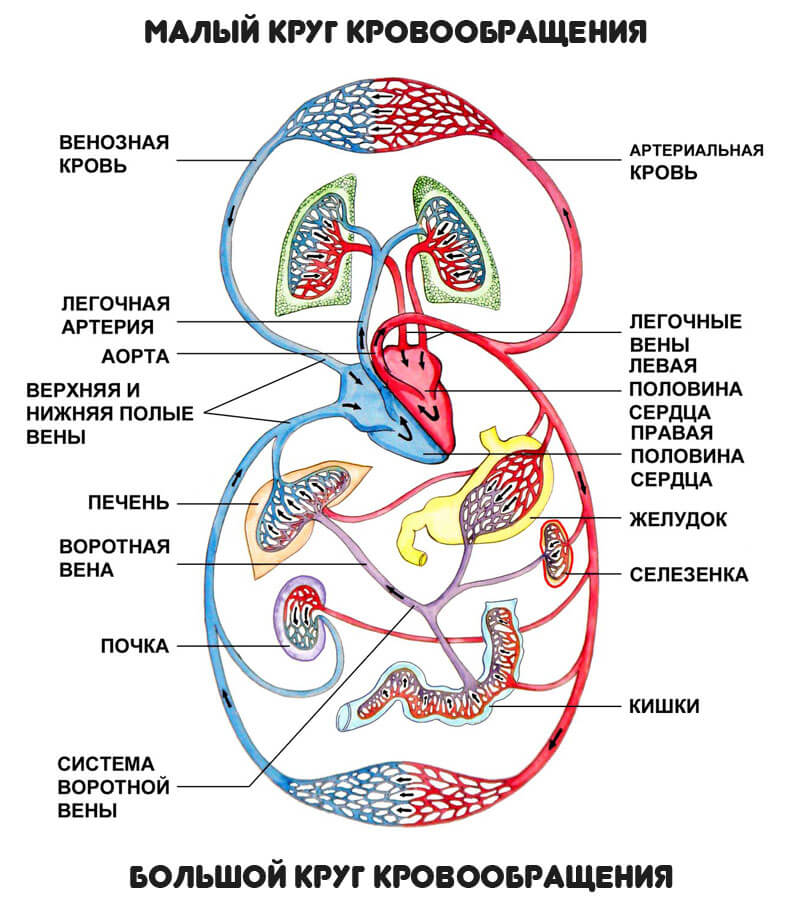
Понимание требует некоторого анатомического разъяснения. Сердце — это мышечный орган, призванный перекачивать кровь по телу. По сути это крупный насос.
Он разделен на половины: левую и правую. Каждая включает в себя две камеры: предсердие и желудочек. Итого анатомических полостей четыре.
Локальная гемодинамика предполагает движение с правой стороны, от легочных структур к левому желудочку. Откуда жидкая соединительная ткань выбрасывается в аорту и движения по большому кругу, достигая отдаленных систем.
В результате кардиальных патологий того или иного рода, кровь остается в камерах. Подобное явление приводит к постепенному расслоению жидкости на фракции.
Плазма проникает сквозь ткани и остается в интерстициальной области легких (окружает бронхиальное дерево и альвеолы).
Выпот компрессирует (сжимает) дыхательные структуры, не позволяя проходить нормальному газообмену. По мере роста локального давления, усиливаются явления дыхательной недостаточности. Пик неотложного состояния — асфиксия. За ней следует смерть больного.
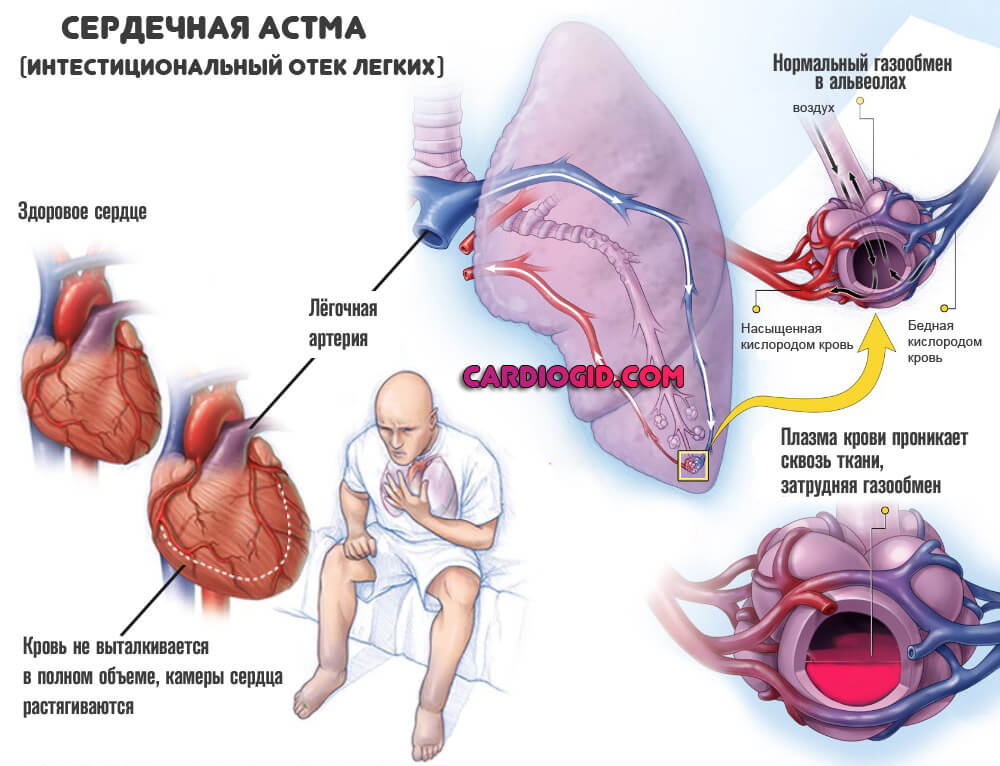
Тем самым, сердечная астма, иначе называемая интерстициальным отеком легких — смешанный процесс. Механизм можно представить в качестве трех компонентов:
- Нарушение сократимости миокарда. Когда кровь не выталкивается в полном объеме. То же самое возможно при нарушении работы аортального клапана.
- Ослабление оттока жидкой соединительной ткани из левого желудочка в результате органических отклонений.
- Перерастяжении камер сердца большим количеством крови.
Контролю подобное явление на поздних стадиях основных заболеваний практически не подлежит.
Причины
Факторы развития кардиальные и внесердечные. Особенно распространены среди пациентов следующие диагнозы:
- Острая и хроническая почечная недостаточность. В результате нарушения эвакуации жидкости из организма, объем циркулирующей крови увеличивается. Насколько — зависит от интенсивности течения патологического процесса. Сердце, тем более, если присутствуют кардиальные проблемы, не способно справиться с нарастающим количеством жидкой соединительной ткани. Отсюда развитие застой, образование выпота и становление астматических состояний. Пациенты без грамотного лечения подвергаются особому риску.
- Аритмии различных типов. От простой синусовой тахикардии до фибрилляции предсердий. Относительно редкая причина. Характеризуется нарушением адекватной циркуляции крови за один кардиальный цикл. Возникает застой, давление в левом желудочке растет, но выброса не происходит. Отсюда быстрое расслоение крови на фракции и пропотевание жидкой части в легочные структуры. Восстановление должно проводиться на ранних стадиях. Кардинальным образом повлиять на состояние пациента, когда аритмия достигла неконтролируемого типа, почти невозможно.
- Стеноз митрального клапана. Сужение или полное заращение просвета. В данном случае кровь застаивается в левом предсердии, поскольку не может транспортироваться в соответствующий желудочек. Помощь незамедлительная, оперативная. Шансы на успех достаточные для того, чтобы пойти на риск. Вероятность летального исхода — 15-20%, без медицинского вмешательства — порядка 70%. Не только на фоне астмы, но как итог длительного нарушения работы кардиальных структур.
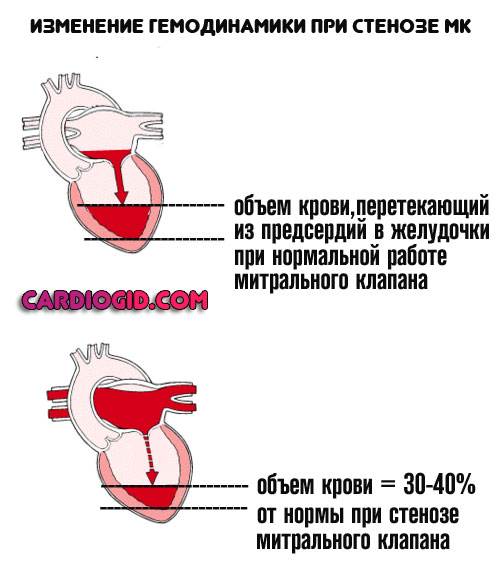
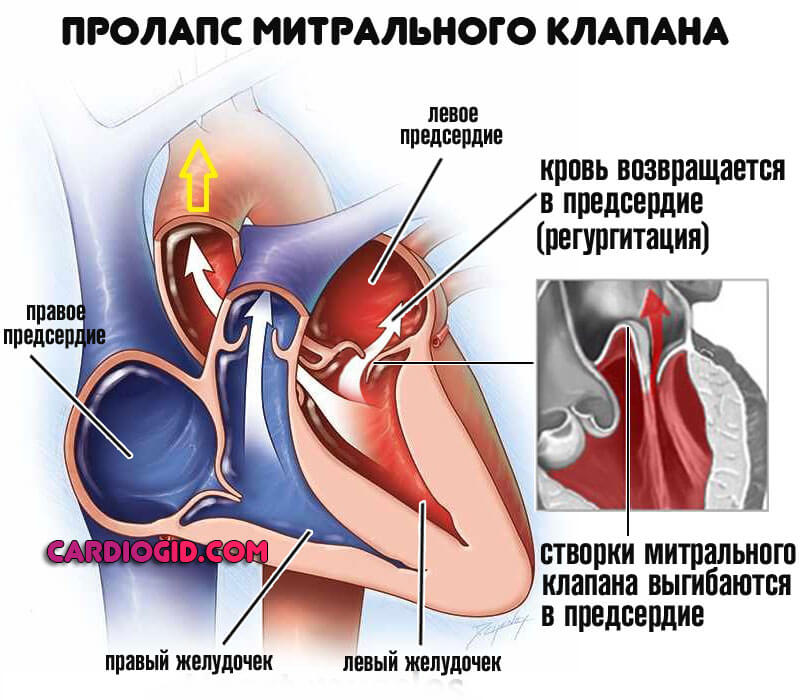
- Прочие отклонения в функционировании митрального клапана. В таком случае речь идет о пролапсе МК или иных состояниях, не исключающих нормальный отток от левого предсердия к желудочку. Механизм несколько отличен. Застой выражен, растет диастолическое давление.
- Гипертоническая болезнь. Особенно в некомпенсированной фазе. Сердечная астма — итог длительного течения патологического процесса. При этом в дело вступает группа механизмов. Гипертрофия левого желудочка по умолчанию снижает качество и силу выброса крови в аорту, возникает избыточное давление в левом желудочке, стеноз главной артерии организма приводит к невозможности адекватной гемодинамики, отсюда высокая вероятность кардиальной астмы. В какие сроки возникнет неотложное состояние — сказать не сможет даже опытный врач. Требуется длительный период наблюдения.
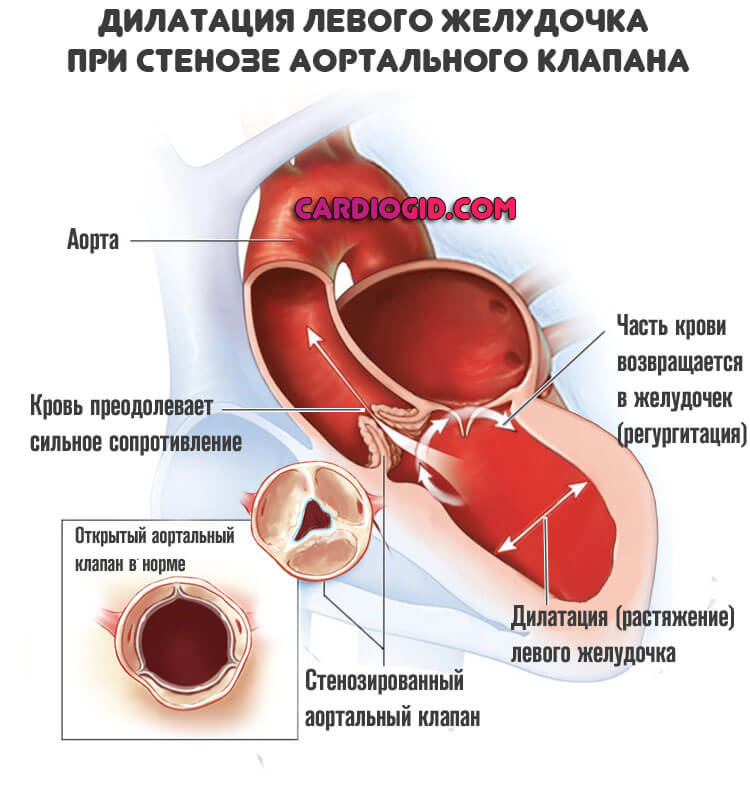
- Стеноз аортального клапана. Приобретенный порок сосудистой системы. Суть заключается в сужении просвета и невозможности выброса крови. Итогом оказывается необходимость интенсификации сердечной деятельности. Левый желудочек работает на пределе возможностей, что рано или поздно влечет слабость сократительной способности миокарда. Астма — один из вариантов. Перегрузки нередко заканчиваются инфарктом или остановкой работы сердца.

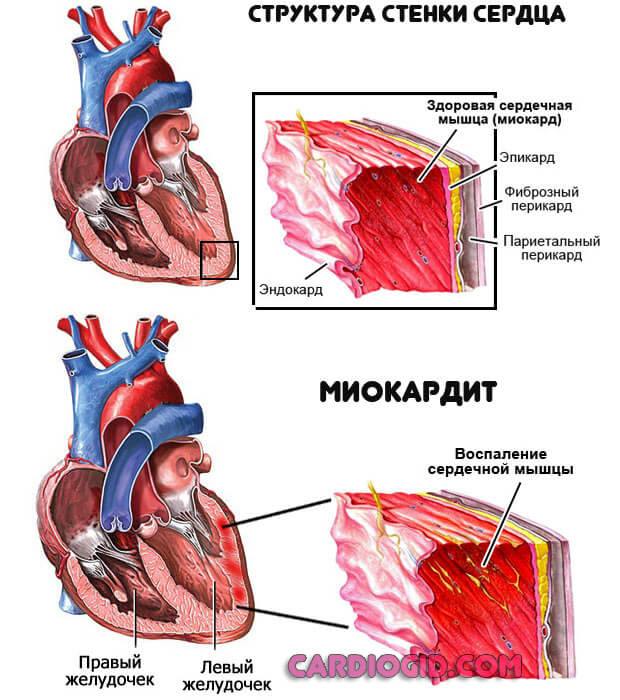
- Воспаление мышечного слоя органа. Часто инфекционного характера. Реже аутоиммунного. Процесс крайне агрессивен, особенно, если провокаторами состояния выступают стафилококки золотистого типа или иные представители пиогенной флоры. Лечение срочное, под контролем специалистов, в стационаре. Причина собственно астмы — это деструкция кардиальных структур, склерозирование тканей (заращение рубцовыми клетками). Без лечения, если наступили анатомические дефекты, вероятно ослабление сократимости миокарда.
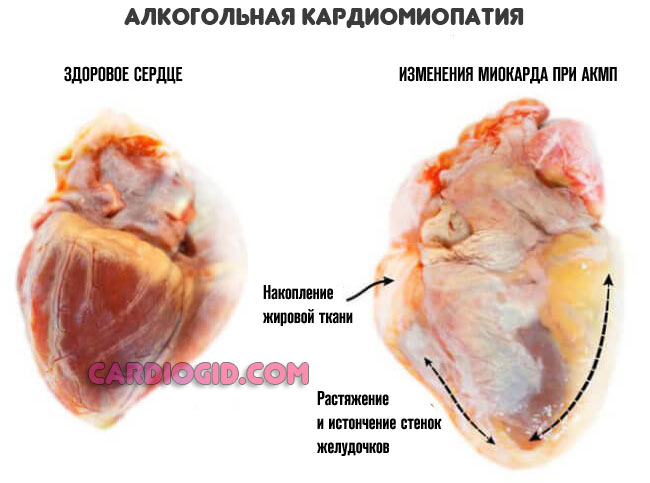
- Алкогольная кардиомиопатия. Нарушение нормальной функциональной активности мышечного слоя. Восстановлению практически не подлежит. Развивается в течение длительного срока. Одно из условий грамотной терапии — полный отказ от спиртного, то маловероятно в случае с тяжелым пациентом.
- Перенесенный инфаркт. Суть заключается в остром отмирании (некрозе) функциональной активных клеток-кардиомиоцитов и замещении последних рубцовыми структурами. Сократительная способность миокарда падает, количество выбрасываемой крови в один цикл снижается. Полное излечение невозможно, требуется пожизненная медикаментозная поддержка. Чем больше объемы поражения, тем существеннее проявления астмы. Вероятны рецидивы. Подробнее о поствинфарктном кардиосклерозе читайте в этой статье.
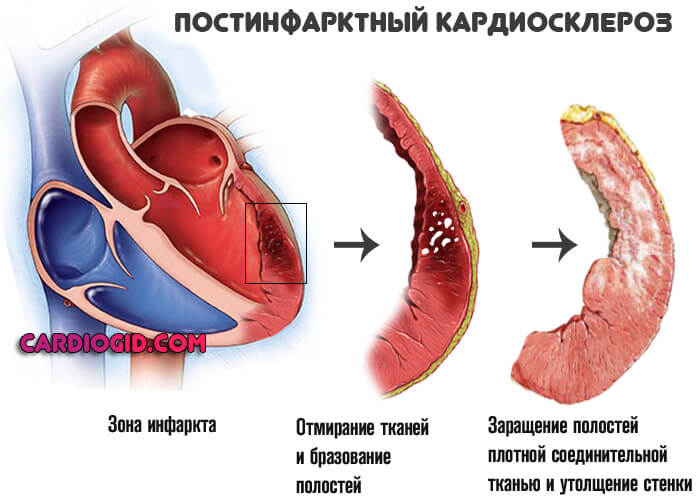
Это собственно этиологические причины. Они анатомически обуславливают начало процесса.
Триггерные факторы
Запускается приступ астмы всегда триггерными факторами.
Среди таковых:
- Аллергическая реакция. Провоцирует иммунный ответ, усиление кардиальной деятельности. Интенсификация работы сердца заканчивается нарушением кровяного выброса. Дальше все понятно.
- Переедание. Пациенты с патологиями сердца вообще не должны обильно питаться.
- Иммобилизация на длительной основе. Сердце недополучает адекватной нагрузки и начинает работать медленнее. Сократительная способность миокарда в норме, но интенсивность кровяного выброса падает. Это временное явление. Оно сходит на нет по возвращении к нормальному образу жизни.
- Парентеральное введение препаратов в больших количествах. Увеличивает объем жидкости в организме, а значит и нагрузку на почки.
Регулируемые триггерные факторы:
- Злоупотребление солью накануне.
- Перебор с жидкостью. Больше двух литров в сутки пить не рекомендуется. Гипертоникам, сердечникам еще меньше.
- Потребление спиртного.
- Курение. Явления возникают после нескольких затяжек.
- Стрессовая ситуация.
- Избыточная физическая активность.
Чем опасно состояние?
Осложнения развиваются не сразу. На становлении полной клинической картины уходит от нескольких часов до трех суток.
При этом даже развитый процесс не гарантирует специфических симптомов, потому пациент может находиться в благодатном неведении относительно собственно состояния, в то время как кардиальные и легочные структуры подвергаются фатальным изменениям.
Среди возможных последствий без оказания медицинской помощи:
- Остановка сердца. В результате перегрузки.
- Легочная недостаточность острого типа с асфиксией и существенным нарушением газообмена. Влечет за собой смерть почти всегда. Восстановление нормальной трофики тканей возможно только в первый момент.
- Инфаркт. Так как происходит гипоксия, коронарные сосуды обеспечивают сердце необогащенной кислородом кровью. Отсюда снижение интенсивности сердечного выброса, разрушение тканей, некроз. На фоне запущенной астмы происходят обширные по площади поражения.
- Инсульт.
- Терминальная почечная недостаточность.
При оказании помощи шансы выше.
Симптоматика
Как было сказано, на развитие приступа требуется много времени. Острые ситуации встречаются исключительно редко, не более 5% от общего количества выявленных случаев.
- За двое суток появляются первые симптомы сердечной астмы: возникает интенсивная одышка даже в состоянии покоя. Усиливается при физической нагрузке вплоть до невозможности набрать достаточно воздуха. Появляется непродуктивный кашель. Возможны обмороки кратковременного характера.
- Развивается выраженная тахикардия, частота сердечных сокращений достигает 120-150 ударов в минуту. Возможны дополнительные аритмии по типу фибрилляции или экстрасистолии. Их характер зависит от основного кардиологического диагноза.
- Удушье — еще один характерный признак кардиальной астмы. Отличается невозможностью набрать воздух.
- Паническая атака. Сопровождается сильным страхом, ощущением надвигающейся угрозы. Длится от пары минут до нескольких часов. Купируется транквилизаторами по мере необходимости.
- Повышенно потоотделение (гипергидроз), особенно в ночное время.
- Бледность кожных покровов.
- Цианоз носогубного треугольника.
- Набухание сосудов шеи, что указывает на рост давления в венах.
- Вынужденное положение тела.
Острый период длится порядка суток, бывает больше. На ранних стадиях возможен спонтанный регресс. Летальный исход — не абсолютно вероятен.
Последующие эпизоды переносятся тяжелее. В светлые периоды ремиссий наблюдаются хронические симптомы сердечной астмы:
- Сухой кашель без видимых причин.
- Постоянная одышка. Усиливается даже при минимальной физической активности.
- Также возможны кардиальные проявления.
Неотложная помощь при приступе
Действовать нужно быстро. Существует прямая угроза жизни больного.
Алгоритм неотложной помощи при сердечной астме такой:
- Вызвать скорую медицинскую помощь. Состояния слишком опасно для самостоятельного восстановления.
- Открыть окно или форточку для обеспечения нормальной вентиляции помещения. Это абсолютно необходимая мера, поскольку восстанавливается газообмен, снижается риск летальных последствий и обморока.
- Принять удобное положение тела. Наилучший вариант — положить под спину валик из подручных материалов, опустить руки и неподвижно сидеть. Ноги тоже стоит свесить.
- В случае острого нарушения дыхательной функции, требуется применение кортикостероидов. Подойдет Преднизолон в таблетках.
- Приложить к нижним конечностям теплую грелку для обеспечения периферического кровотока.
- Измерить артериальное давление и частоту сердечных сокращений.
Больше до прибытия врачей не нужно делать ничего. Может стать лишь хуже.
Первая доврачебная помощь при приступе сердечной астмы направлена на стабилизацию, а не на лечение и снятие приступа.
Диагностика
Острые состояния требуют быстрых мер. Потому перечень мероприятий минимален. Раннее обследование проводится под контролем кардиолога.
Программа-минимум:
- Устный опрос больного, если тот находится в сознанию. Для объективизации симптоматики.
- Измерение артериального давления и ЧСС.
- Эхокардиография. Визуальная методика оценки структур.
- Электрокардиография. Функциональные нарушения подлежат выявлению.
- Рентген легких.
- Выслушивание сердечного звука (аускультация).
Объективные признаки обнаруживаются практически сразу: тахикардия, повышенное артериальное давление, глухие, неправильные тона при аускультации.
После купирования острого состояния можно заняться основательной диагностикой, для выявления процесса, составляющего суть приступов.
Могут привлекаться сторонние специалисты. Лучшим вариантом станет временная госпитализация для уточнения характера явления.
Терапия
Лечение сердечной астмы проводится в две стадии. На первой устраняется приступ, затем назначается этиотропное и симптоматическое воздействие.
Снятие острого состояния осуществляют медикаментозным путем:
- Анальгетики, наркотические (при сильном болевом синдроме) и прочие (в ординарных случаях).
- Транквилизаторы. Снимают ощущение паники и тревоги. Успокаивают пациента.
- Ингаляции кислорода.
- Препараты, купирующие удушье. Эуфиллин и аналоги (так называемые ингибиторы фосфодиэстеразы).
- Кортикостероиды по мере необходимости.
- Сердечные гликозиды.
- Также антигипертензивные средства.
Первичные мероприятия проводятся бригадой скорой помощи.
В рамках этиотропного лечения устраняется основная причина развития кардиальной астмы.
Здесь существует множество вариантов. От медикаментозной поддерживающей терапии, как при инфаркте, инсульте, склеротических изменениях и прочих, до оперативных методик, на фоне течения пороков развития сердца и хронических аритмий.
Симптоматическая курация заключается в применении кортикостероидов, Эуфиллина, антигипертензивных на длительной основе или курсами. В период ремиссии для предотвращения рецидивов.
Особенно важен этот момент при невозможности радикальной помощи, гарантирующей отсутствие повторных эпизодов.
В обязательном порядке пациенту показан отказ от курения, алкоголя, наркотиков. Изменение режима питания (не переедать, не есть за 2-3 часа до сна), минимизация объемов потребления соли до 5-7 граммов сутки, грамотный питьевой режим 1.8 литра жидкости в день, не более, физическая активность в индивидуальных количествах (легкие прогулки или ЛФК, по возможности).
Прогноз
Летальный исход на фоне чисто сердечной астмы составляет 20% или около того.
Сопутствующие патологии кардиального профиля, бронхолегочной системы увеличивают риски в разы. Потому сказать что-либо конкретное может только ведущий пациента врач, после диагностики и некоторого периода наблюдений, если речь о хронической форме патологического процесса.
Перспективы восстановление трудоспособности также относительно неблагоприятны. Всему виной сильная одышка, которая ставит крест даже на минимальной физической активности.
При механическом характере профессиональной деятельности показана смена сферы реализации трудовых навыков.
Улучшить прогноз может радикальное лечение или хотя бы строгое следование всем рекомендациям специалиста.
В заключение
Кардиальная астма представляет собой разновидность осложнения течения сердечных заболеваний. Каких именно — выясняют в процессе диагностики.
Лечение срочное, в стационаре. После стабилизации показан длительный терапевтический поддерживающий курс. По возможности проводится радикальная коррекция этиотропного фактора.
Прогнозы туманны, исход зависит от массы моментов: качество здоровья и семейного анамнеза, до развитости основного заболевания и возраста человека.
Источник


