Забор крови из пуповины для анализа днк
решила написать, как я проходила процедуру кордоцентеза. может кому пригодится, может кому предстоит сделать. я прошла через это в 20 недель беременности и могу написать, как это происходит. женщинам после 35 лет, особенно, если есть риск по крови или УЗИ, предлагают сделать кордоцентез – забор крови из пуповины для проведения генетического анализа. но вы в праве отказаться, решение принимаете ТОЛЬКО ВЫ. вас предупреждают обо всех последствиях, а вы решаете. есть риск выкидыша 1-2%., это зависит от профессионализма врачей, их навыков в проведении этой процедуры, от особенностей протекания беременности у женщины. и если вы решили, что будете рожать в любом случае, даже если ребенок с синдромом Дауна, то делать кордоцентез не стоит. я для себя всегда знала, что такого ребенка я воспитывать не смогу, да простят меня сторонники обратного, которые считают, какой бы ни был, это мой ребенок, приму его любого. это мое мнение и я его никому не навязываю. так вот о кордоцентезе. я ездила на кордоцентез в соседний город за 200км, сама за рулем, одна, т.к. мужа с работы не отпустили. приехала, пришлось немного подождать, потом меня пригласили в кабинет. кабинет у них для этого отдельный, стерильный. меня уложили, накрыли стерильной пеленкой с вырезом для живота. процедура эта — это прокол живота с целью забора крови из пуповины. мне делали прокол чуть ниже пупка слева, но это, как я понимаю, зависит от расположения плода. все это делается под контролем УЗИ. врач сначала смотрит, где плод, где пуповина, находит место, где можно сделать прокол. живот обрабатывается, игла не длинная, никакого обезболивания, т.к. это не больнее обычного укола. врачу помогает медсестра, все четко, быстро, отработано. для них это рядовая процедура. длилось все не более 3х минут. потом место прокола обработали, заклеили бактерицидным лейкопластырем, сказали, что дома можно будет снять, попросили сразу не уезжать, посидеть в коридоре минут 10. я посидела, чувствовала себя хорошо. уехала сама за рулем. в моем случае все прошло хорошо. пару дней болело место прокола, ну все-таки ранка, если палец порежешь, тоже болит. результат был готов через 10 дней. если у вас нет сомнений, что с малышом все в порядке по генетике, не надо делать эту процедуру. а если есть сомнения, сделайте, не так уж это страшно. анализ показывает наличие лишних хромосом, т.е. 100% определяет болезнь Дауна и многие другие генетические отклонения. если у вас плохие анализы (кровь, моча, мазок), если вы больны, простужены, если есть угроза прерывания беременности, никто вам эту процедуру делать не будет. но это мой случай. не исключаю, что бывает хуже. хотя у меня таких знакомых нет. конечно мне повезло, что результат анализа был хороший, потому что делать аборт на таких сроках, а вернее это уже медицинское прерывание беременности, это ужасно. я когда думала об этом, что вдруг придется это сделать, у меня слезы градом катились. поэтому в следующую беременность, а я еще хочу доченьку, сделаю такой анализ на самых ранних сроках, как только будет возможно, по моему это делается в 8 недель и называется амниоцентез, чтобы с самого начала быть уверенной в здоровье малыша.
знаю, что моя запись вызовет у некоторых возмущение и негодование, можете комментарии не оставлять. пишу для тех, кому это действительно нужно.
Источник
ДНК (дезоксирибонуклеиновая кислота) – это молекула, которая располагается в ядре клетки. Она несет в себе генетическую информацию каждого живого существа. Молекула ДНК состоит наполовину из данных полученных от биологической матери, и наполовину от отца. Поэтому если возникают сомнения по поводу отцовства, то анализ ДНК на сегодняшний день остается наиболее точным методом установление родства. Однако, несмотря на его точность и возможность проводить на ранних сроках, он имеет ряд противопоказаний и возможных рисков, связанных с благополучным протеканием беременности. Обо всем этом мы расскажем далее.
Для того чтобы провести тест ДНК на установление отцовства необязательно дожидаться рождения малыша, его можно сделать на этапе нахождения ребенка в утробе матери, то есть в период вынашивания плода. Но учитывая множество противопоказаний, а также прямую угрозу будущему ребенку, мать может отказаться от такой затеи, если, конечно, у отца нет на то веских оснований, например, судебные тяжбы о разводе или разделе имущества. Если вы все-таки решили провести экспертизу в период вынашивания ребенка, то узнайте, как сократить риски подобного вмешательства, а также какие существуют альтернативные методы решения вопроса.
Процедура проведения анализа ДНК
Процедура проведения теста на отцовство происходит только в специализированных клиниках, при участии опытных специалистов. Для проведения теста ДНК, с целью установления отцовства, берут биологический материал от матери, ребенка и отца. При совпадении всех фрагментов отца и ребенка, тест выдает информацию о 99,9% сходства предполагаемых родственников. Если программа выдает результат несовпадения хотя бы двух фрагментов, то вероятность отцовства сводится к нулю.
Методика забора генетического материала ребенка
Методика забора биологических данных с целью проведения теста ДНК на установление отцовства имеет два способа: инвазивный и неинвазивный. Каждый из них имеет свои плюсы и минусы, рассмотрим их по отдельности.
Инвазивный метод
Инвазивный способ подразумевает получение генетического материала непосредственно у ребенка, то есть взятие его крови, а также пробы околоплодных вод. Так как ребенок находится внутри матери, врач осуществляет прокол брюшной стенки, далее матки, а после околоплодного пузыря и набирает необходимые материалы для исследования. Во время процедуры беременная женщина находится в положении лежа, обезболивающее ей никакого не делают, так как особого дискомфорта, кроме личных переживаний, она не испытывает. Место прокола устанавливается при помощи УЗИ.
Инвазивный метод забора генетического материала имеет несколько видов:
- Биопсия ворсин хориона. Такой тест можно проводить в первом триместре начиная с 8 недели, но лучше немного повременить хотя бы до 14 недели, для точности результатов. Это главное преимущество данного метода, а что касаемо недостатков, то риск осложнений такого инвазивного вмешательства составляет 3%, что является самым высоким показателем по сравнению с другими методиками. Забор биологической пробы проводится под тщательным наблюдением УЗИ, чтобы не допустить травмы плода при помощи специального катетера или биопсионного шприца. Данный инструмент вводят или через влагалище или через брюшную стенку, а после чего попадает в матку, все зависит от того как расположен плод. Для проведения анализа достаточно всего 10 мг забора, который после еще очищают от материнской крови. Полученные ворсинки хориона ничем не отличаются генетически от тканей плода.
- Кордоцентез. Такой вид инвазивного теста можно проводить с 18-й недели беременности (второй триместр). При данном способе производят взятие крови плода, при помощи прокола венозных или артериальных сосудов пуповины. Здесь также матери вводят иглу через брюшную стенку и матку, после чего набирают необходимое количество материала под пристальным контролем УЗИ. Риск осложнений после проведения кордоцентеза составляет не более 2%.
- Амниоцентез. Данный способ очень схож с предыдущим. Здесь также производят прокол длинной иглой передней брюшной стенки и матки под наблююдением УЗИ, однако, берут не кровь из просвета сосудов, а необходимый объем околоплодной жидкости. Риск прокола амниотической оболочки, в которой находится будущий ребенок, составляет от 1 до 2%. Данный тест также проводят во втором триместре начиная с 14-й недели.
Несмотря на небольшой процент риска проведения теста ДНК в период вынашивания ребенка, все равно, врачи настоятельно рекомендуют отложить эту процедуру, если в этом нет острой необходимости.
Более точные результаты по взятым пробам для проведения теста на отцовство лучше всего делать после 20 недели. На более ранних сроках такая процедура хоть и нечасто, но может привести к патологическим процессам беременности, угрозе выкидыша или инфицированию околоплодной жидкости. Конечный результат, после забора крови или жидкости проводится с помощью микроматриц при участии специальных компьютерных программ и большого количества генетических маркеров. На все этапы исследования обычно уходит от 4 до 7 дней.
Неинвазивный метод
Этот метод считается более безопасным по сравнению с инвазивным ввиду отсутствия прокола околоплодной оболочки во время вынашивания беременности. Неинвазивный способ проходит только при участии анализов матери и отца. На основе забора венозной крови матери, из нее выделяют ДНК будущего ребенка в виде фрагментов и сравнивают их с забором крови отца. Если программа показала высокий процент совпадения, то это означает, что ребенок и отец имеют одинаковые генетические маркеры, которые абсолютно не схожи с другими индивидуумами. Если беременная женщина вынашивает мальчика, то сравнивают Y хромосомы, которые передаются исключительно от отца к зародышу. А если ожидается девочка, то сравнению подлежат обе Х-хромосомы, с целью обнаружения полного совпадения с маркерами отца.
Неинвазивный способ можно проводить на сроках от 9 до 16 недель. Он является полностью безопасным и не несет угрозы для будущего ребенка или матери. Вероятность результатов такого метода определения отцовства составляет 99,9%. Забор крови у матери и отца можно брать как непосредственно в самой клинике, где будет проводиться тест, так и в другой лаборатории, с последующим перенаправлением в специализированную лабораторию. Единственной преградой для осуществления такого безопасного способа анализа ДНК, является его небольшая распространенность. На сегодняшний день не во всех городах имеются квалифицированные медики в этой сфере и необходимое высокотехнологичное оборудование. Кроме того, неинвазивный метод определения отцовства может быть неэффективным, если за полгода или ранее до проведения теста у одного из потенциальных отцов было переливание крови или пересадка костного мозга. Во всех остальных случаях он не уступает по результативности инвазивному методу, однако, является абсолютно безопасным.
Материалы отца для анализа
Если инициативу для установления отцовства проявил мужчина, то в такой ситуации в клинике обычно берут соскоб с внутренней стороны щек. Но иногда сама мать сомневается в потенциальном отце своего ребенка и не хочет выдавать свои сомнения, поэтому ищет другие пути для предоставления материала на исследование. В этой ситуации помогут:
- волосы с луковицей;
- сперма;
- кусочек ногтя;
- окурки;
- засохшая кровь на одежде;
- жевательная резинка;
- ушная сера;
- зубная щетка с остатками слюны.
Перед тем как передать один из вышеописанных пунктов на пробу без участия отца, посоветуйтесь с врачом клиники как правильно и в чем предоставлять материал для анализа. Процедура тестирования на отцовство проводится только в стенах специализированной клиники. Кроме проведения анализа ДНК на отцовство можно исследовать будущего ребенка на потенциальные генетические заболевания, что также немаловажно. Под этим предлогом, многие беременные и уговаривают мужчину на сдачу необходимых анализов, если не хотят оповещать их о своих сомнениях.
Благоприятный период для проведения теста
Несмотря на то что каждая из методик забора генетического материала предоставляет возможность проведения теста начиная с 8-й недели, врачи все же рекомендуют повременить и проводить анализ во втором или третьем триместре, то есть хотя бы с 12-й недели беременности. После 12-и недель не только повышается эффективность и достоверность результатов, но и существенно снижается риск осложнений. На более поздних сроках, даже при инвазивном методе забора материала очень сложно повредить околоплодную оболочку, так как она хорошо визуализируется, не говоря уже о самом ребенке. Процедура практически во всех случаях проходит без травм и осложнений и никак не угрожает жизни ребенку, если, конечно, только не нарушены правила проведения процедуры.
Противопоказания и риски
Если перед вами, как перед будущими родителями стал вопрос подтверждения отцовства, то перед проведением теста ДНК, специалист в клинике обязательно потребует разрешение от лечащего врача беременной женщины, на предмет того, что ей не противопоказана такая процедура и нет угрозы ее здоровью. Среди противопоказаний для проведения анализа, а именно инвазивного способа забора материала, могут быть следующие факты протекания беременности:
- маточное кровотечение;
- тонус матки;
- хронические заболевания, которые на данный момент протекают в острой форме;
- инфекционное поражение кожных покровов в области живота;
- спайки органов малого таза;
- миома матки;
- недоступность для проведения биопсии;
- истмико-цервикальная недостаточность.
При вышеописанных диагнозах, единственно верным решением остается дождаться появления на свет ребенка и провести тест без угрозы для здоровья матери и малыша. Однако, если вы все-таки решили провести анализ ДНК на отцовство в период вынашивания ребенка, то вы должны знать с какими рисками вы сможете столкнуть при инвазивном способе забора материала, несмотря на 1–2% вероятность неблагоприятного исхода.
- Угроза выкидыша. Если делать прокол через брюшную стенку, то угроза выкидыша, как мы отмечали, составляет до 2%, а вот если забор анализов длинной иглой осуществляют через шейку матки, то риск увеличивается до 14%.
- Брадикардия. Это патологическое снижение ритма сердцебиения, которое в 10% случаев может привести к остановке сердца у ребенка, но такое часто диагностируется на ранних сроках проведения инвазивного теста.
- Кровотечение. Это одно из наиболее частых неблагоприятных исходов взятия забора материала в период беременности. Такое встречается в половине случаев, однако, уже через короткое время, на протяжении нескольких минут, кровотечение останавливается. Чтобы избежать таких последствий забор крови необходимо брать из пуповины, которая протекает по венозным сосудам.
- Хориамнионит. Это инфекционное воспаление, которое возникает в результате инвазивной методики забора материала, а именно биопсии ворсин хориона. Риск таких последствий составляет не более 3%, а лечение при инфекционном заражении подразумевает прием антибиотиков.
- Боль. Некоторые матери отмечают неприятные ощущения во время проведения процедуры. Однако, специалисты утверждают, что по большей части они вызваны повышенной нервозностью.
Учитывая множество побочных эффектов после проведения такого рода теста ДНК, вы должны ответственно подойти к данному вопросу и решить, что для вас важнее. Женщина вправе отказаться от такой рискованной процедуры, пообещав потенциальному отцу провести необходимые анализы после рождения ребенка. Мужчина может помешать этому желанию, если у него на руках имеется судебное заключение, которое требует подтверждения отцовства. Но опять-таки, судебное решение отойдет на второй план, если у матери имеются вышеописанные противопоказания для проведения теста ДНК во время беременности.
Результаты анализа
Любой из выбранных методов проведения теста на определение отцовства дает точность до 99,9%. Погрешность результатов может быть только в том случае, если специалисты допустили ошибку во время проведения исследований, например, сравнили генетический материал ребенка не с отцовским, а с материнским. Но такое встречается крайне редко в 0,4% случаев. После сбора всех необходимых данных, результат можно уже получить через 5–10 дней. При необходимости полученные результаты можно заверить у нотариуса и использовать в качестве доказательств в суде.
Точность теста ДНК
- 16 локусов ДНК — минимум 99.9999%: подтверждение; 100%: опровержение;
- 20 локусов ДНК — минимум 99.99999%: подтверждение; 100%: опровержение;
- 25 локусов ДНК — минимум 99.999999%: подтверждение; 100%: опровержение.
Исходя из международных требований, принятых на Втором международном симпозиуме по идентификации человека в 1991 году, величина вероятности исключения (РЕ — Power of Exlusion) не должна быть меньше 99,99% для системы маркеров, применяемых во время установления отцовства.
По классификации K. Hummel
- 99,75-99,99% — отцовство практически доказано;
- 99,00-99,70% — отцовство в высшей степени вероятно;
- 95,00-98,50% — отцовство весьма вероятно;
- 90,00-94,50% — отцовство вероятно;
- 80,00-88,00% — некоторое указание на отцовство;
- 70,00-79,00% — лишь формальное указание на отцовство;
- 55,00-69,00% — зона неопределенности с тенденцией к вероятности;
- 46,00-54,00% — зона неопределенности.
Определить отцовство по сроку беременности и дате зачатия
Некоторые женщины для определения отцовства прибегают к методу высчитывания даты беременности и возможного полового акта с одним из партнеров в этот период. Для этого обычно высчитывают приблизительную дату овуляции +/- 2 дня от середины менструального цикла и сопоставляют ее с теми днями, когда у женщины был незащищенный половой акт. Если у женщины было несколько половых партнеров, то данный метод абсолютно не работает и не дает никакой достоверной информации. Тем более необходимо принимать во внимание тот факт, что сперма мужчины может сохраняться в щелочной среде матки до 3 суток и сама овуляция может наступать раньше или позже по ряду причин. Поэтому единственным правдивым методом установления отцовства является тест ДНК, который на сегодняшний день полностью научно обоснованный и подтвержденный.
При помощи самостоятельных расчетов нельзя быть абсолютно уверенной, что овуляция наступила четко в определенный день, этого нельзя сделать даже при помощи УЗИ. Все равно существует небольшая погрешность.
Таким образом, проведение теста ДНК остается пока единственным способом установления отцовства с вероятность до 99,9%. Здесь главное доверить дело опытным специалистам, которые работают не первый год в этой сфере. Перед проведением инвазивного метода забора генетического материала еще раз взвесьте все за и против, и если нет серьезных оснований для проведения такого теста, то лучше отложить его до момента рождения ребенка.
Источник
Во время генетического анализа специалисты-генетики изучают гены, которые отвечают за передачу наследственных данных от родителей ребенку. Они рассчитывают вероятный результат зачатия, определяют доминантные признаки плода, а также возможные заболевания с пороками развития.
Идеальным вариантом считается обращение к генетику на этапе планирования беременности.
Что показывает генетический анализ при беременности
Анализ на генетику при беременности проводится, чтобы вы могли узнать информацию:
- обладают ли будущие родители генетической совместимостью;
- риск наследственной предрасположенности малыша к определенным болезням;
- имеются ли у матери и ребенка инфекционные возбудители;
- генетический паспорт лица, где находится комбинированный анализ ДНК, отражающий сведения о неповторимости конкретного лица.
Перечисленные данные помогут предупредить нарушения со здоровьем малыша.
Отдельное внимание следует уделить генетическому обследованию при замершей беременности. Иногда именно из-за врожденной тромбофилии случается многократное невынашивание ребенка. Повторные случаи неразвивающегося плодного яйца у женщины – повод отправить материал на определение кариотипа с хромосомным набором эмбриона. Специалист может исследовать содержание у беременной ИЛ-4: при замирании плода уровень цитокинов снижен.
Зачем и на каком сроке сдавать анализ
После возникновения хромосомной мутации изменяется структура молекулы ДНК, формируется плод с тяжелейшими аномалиями. Чтобы предотвратить патологию, врачи рекомендуют планировать беременность с проведением генетических тестов, демонстрирующих почти 100% точность подтверждения нарушений развития плода.
Для оценки внутриутробного развития специалисты проводят ультразвуковую диагностику и биохимический тест. Они не представляют никакой угрозы для здоровья или жизни малыша. Первое УЗИ беременная проходит на сроке 10-14 недель, второе – 20-24 недели. Врач обнаруживает даже незначительные дефекты крохи. На 10-13 и 16-20 недель будущие мамы сдают генетическую двойку: так называется анализ крови на ХГЧ и РАРР-А.
Если после применения перечисленных методов специалист выявляет патологию развития, назначаются инвазивные тесты.
Они выполняются в следующие периоды гестации:
- Биопсия хориона: на сроке 10-12 недель.
- Амниоцентез: 15-18 недель.
- Плацентоцентез: 16-20 недель.
- Кордоцентез: по завершении 18 недель.
Показания к проведению анализа
Выполнение генетического теста обязательно, если беременная включается в группу риска:
- будущая мама превышает 35-летний возраст;
- у будущей мамы уже рождались дети с врожденными аномалиями или отклонениями;
- в предыдущей беременности женщина перенесла опасные инфекции;
- наличие продолжительного времени алкогольной или наркотической зависимости перед наступлением оплодотворения;
- наличие случаев самопроизвольного выкидыша или мертворождения.
Группа повышенного риска
Существует определенная категория дам, которым показана обязательная консультация генетика:
- Будущая мама не достигла 18 лет или возраст превысил 35 лет.
- Наличие болезней наследственного характера.
- Женщины, родившие ребенка с аномалиями развития.
- Имеющие в прошлом или нынешнее время любой вид зависимости – алкогольной, наркотический, табачной.
- Пары, страдающие опасными инфекциями – ВИЧ, гепатит, беременные перенесшие краснуху, ветрянку, герпес на начальных сроках гестации.
- Будущая мама, которая принимала лекарственные средства, нежелательные для применения во время вынашивания ребенка.
- Получившие дозу облучения в начале гестации из-за прохождения флюорографии или рентгенологического обследования.
- Занимавшиеся в молодые годы экстремальным спортом женщины.
- Будущие мамы, принявшие высокую дозу УФ-облучения.
Иногда женщина не знает о произошедшем зачатии, подвергаясь действию неблагоприятных факторов. Поэтому риск попадания в группу риска появляется у многих беременных.
Подготовительные меры
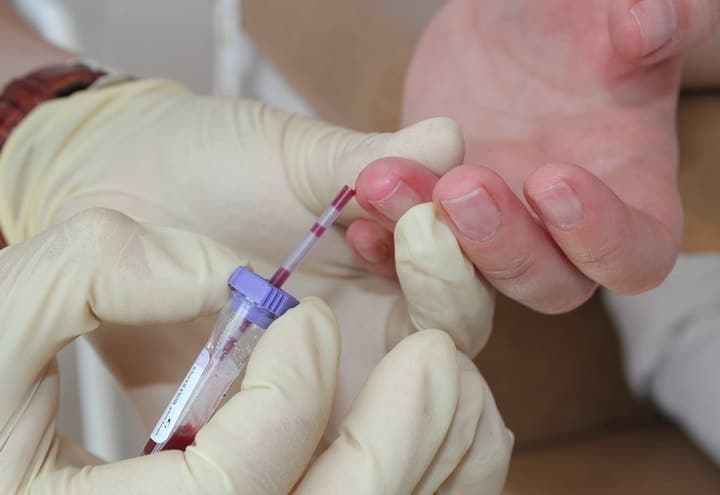
Как подготовиться? Перед сдачей крови постарайтесь с утра не есть или пройдите тест по прошествии 5 часов после еды.
Для подготовки к УЗИ абдоминальным методом за 30 минут до исследования выпейте пол-литра обычной воды, чтобы наполнить мочевой пузырь. За 1-2 дня придерживайтесь диеты. Откажитесь от употребления продуктов, вызывающих брожение: капуста, виноград, черный хлеб, газированные напитки. Если потребуется провести вагинальное обследование, заранее примите душ, а перед процедурой опорожните мочевой пузырь.
Как делают генетический анализ — методы проведения исследований
Генетик подробно изучает родословную будущих родителей, оценивает риск наследственных заболеваний. Специалист учитывает профессиональную сферу, экологические условия, влияние лекарственных средств, принимаемых незадолго до визита к доктору.
Врач проводит исследование кариотипа, который необходим для будущей мамы с отягощенным анамнезом. Оно дает возможность проанализировать качественный и количественный хромосомный состав женщины. Если родители – близкие кровные родственники или случалось невынашивание беременности, необходимо провести HLA-типирование.
Генетик проводит неинвазивные методы диагностики врожденных аномалий развития плода – УЗИ и тесты на биохимические маркеры.
К последним относятся:
- определение содержания ХГЧ;
- анализ крови на РАРР-А.
Американской компанией был запатентован еще 1 тест. На 9 неделе будущая мама сдает венозную кровь, где содержится наследственная информация – ДНК ребенка. Специалисты подсчитывают число хромосом, а при наличии патологии выявляются ряд синдромов – Дауна, Эдварса, Патау, Тернера, Ангельмана.
Если неинвазивные исследования обнаруживают аномалии, специалист проводит инвазивное обследование. С их помощью осуществляют забор материала, определяют с высокой точностью кариотип малыша для исключения наследственной патологии – синдрома Дауна, Эдварда.
К таким методам относятся:
- Биопсия хориона. Врач проводит прокол передней брюшной стенки, а затем берет клетки формирующейся плаценты.
- Амниоцентез. Берут пункцию амниотической жидкости, оценивают ее цвет, прозрачность, клеточный и биохимический состав, объем, уровень гормонов. Процедура считается наиболее безопасной из инвазивных диагностических методов, но требует немало времени для получения заключения. Обследование выявляет аномалии, появившиеся во время беременности, оценивает уровень развития плода.
- Кордоцентез. Исследование заключается в проведении пункции пуповины с забором крови ребенка. Метод является точным, а результаты становятся известны через несколько дней.
- Плацентоцентез. Осуществляется анализ плацентарных клеток.
В результате проведенных тестов специалист составляет для родителей генетический прогноз. На его основании можно предугадать вероятность появления врожденных патологий у малыша, наследственных заболеваний. Врач разрабатывает рекомендации, помогающие планировать нормальную беременность, а если зачатие уже произошло, определяет, стоит ли ее сохранять.
АзбукаРодов советуют: Подписывайтесь на наш канал
Понравилась статья?
◄◄ Поставьте лайк и поделитесь ей в соцсетях
Источник