Увеличены лимфоузлы подчелюстные анализ крови в норме
Все когда-либо сталкиваются с такой проблемой, как увеличение лимфатических узлов. Причиной данной патологии может быть огромное количество болезней, от простой инфекции до онкологии. Главной задачей является своевременное выявление причины и ее устранение, а для этого необходимо провести дополнительные исследования. Обязательным и первостепенным является анализ крови при увеличенных лимфоузлах, благодаря которому можно определить дальнейшую тактику.
Общие симптомы болезни
При первых симптомах любого инфекционного заболевания, будь то ОРВИ или ангина, больной часто обнаруживает увеличенные лимфоузлы, носящие воспалительный характер. Они могут быть болезненные, с изменением цвета кожи над ними. Данный процесс называется лимфаденит – воспаление лимфатических узлов. Чаще всего заболевание протекает как осложнение первичного инфекционного очага (фурункул, гнойная рана, ангина, туберкулез, сифилис и др.).
Симптомы лимфаденита:
- общая слабость, недомогание;
- повышение температуры, лихорадка;
- лимфоузлы увеличиваются (чаще на шее, под мышкой);
- на ощупь болезненные, горячие, плотные;
- кожа над ними красная, красно – фиолетовая.
Лимфатические узлы воспаляются регионально, то есть ближе к очагу первичной инфекции. Так, например, при мастите – подмышечные, при туберкулезе – надключичные, при тонзиллите и пародонтите наблюдается воспаление лимфоузлов на шее. При отсутствии своевременного лечения могут развиться менингит, сепсис.
Когда лимфатические узлы увеличены, можно заподозрить онкологическое заболевание, чаще это лимфома. Она развивается из лимфатических клеток и лимфоидной ткани, с дальнейшим распространением на другие органы. При этом заболевании лимфоузлы на шее плотные, в отличии от лимфаденита, безболезненны, кожа над ними не меняется. При антибиотикотерапии лимфоузел не уменьшается, а со временем наоборот увеличивается.
Симптомы лимфомы:
- частые беспричинные повышения температуры;
- высокая утомляемость, слабость, сонливость;
- резкая потеря веса, более 10% за 6 месяцев;
- проливной пот в ночное время;
- кожный зуд, при отсутствии сыпи;
- нарушение функции пораженного органа.
Роль анализа крови при диагностике
Выявление клинических симптомов служит основанием для проведения гематологического обследования, благодаря которому можно подтвердить или опровергнуть наличие того или иного заболевания, классифицировать его, определить степень тяжести и стадию заболевания.
Показатели в общем анализе крови
Общий анализ крови является первостепенным в диагностике любого заболевания. Так, при воспалении лимфоузлов в крови, определяется увеличение лейкоцитов, которые при сепсисе достигают высоких цифр, палочкоядерных нейтрофилов, ускорение СОЭ. При длительном и/или тяжелом течении может отмечаться снижение эритроцитов и гемоглобина.
При лимфоме, на фоне вышеуказанных симптомов, в процессе обследования крови, обнаруживают признаки анемии, с понижением количества гемоглобина, эритроцитов и цветного показателя. Увеличивается СОЭ свыше 15-20 мм/час, при поражении костного мозга со снижением защитной функции уменьшаются лейкоциты. Количество лимфоцитов может быть повышено или снижено – это зависит от вида опухоли, моноциты и эозинофилы возрастают, а тромбоциты уменьшаются.
Для интерпретации результатов необходима консультация врача, который определяет: какие анализы нужно сдать в дальнейшем для постановки диагноза.
На что указывает биохимический анализ?
Проведение биохимического анализа крови помогает поставить правильный диагноз, определить насколько поврежден любой орган. Для получения более точных результатов понадобится выполнение определенных правил перед сдачей анализа. Рекомендуется сдавать кровь утром, натощак; ужин перед сдачей анализов должен легким, не позднее 7 часов вечера. Рекомендовано ограничение физической нагрузки, запрещено употребление алкоголя, по возможности желательно отказаться от приема лекарственных препаратов, которые могут повлиять на точность результата.
При лимфадените происходит снижение количества альбумина и глобулина; при первичном инфекционном очаге в печени повышается билирубин, АлАТ и АсАТ; положительный С-реактивный белок и тимоловая проба.
Для лимфомы характерно снижение общего белка, альбумина, глюкозы, повышение мочевины, креатинина и мочевой кислоты. При вовлечении в процесс печени повышается билирубин и печеночные ферменты (АлАТ и АсАТ). Положительная проба на С-реактивный протеин (белок); повышение фракции глобулинов и гаптоглобина, сиаловых кислот.
Онкомаркеры
После проведения ряда анализов, которые косвенно указывают на наличие онкологического процесса, приходит время для обследования на онкомаркеры. Онкомаркеры – это вещества, производимые опухолью или здоровыми тканями, как ответ на агрессивное действие раковых клеток. Количественный показатель этого анализа указывает не только на наличие опухоли, но и может определить стадию процесса и эффективность лечения.
Онкомаркер для лимфомы — микроглобулин бета – 2(β2-микроглобулин), он находится в лимфоцитах и поэтому его количество возрастает с увеличением активности опухоли, что является плохим прогностическим признаком. В дальнейшем этот анализ проводится регулярно для контроля динамики. В связи с чем рекомендуется сдавать его в одно и то же время, уменьшив накануне количество физических нагрузок и исключив алкоголь.
Иммунологическое исследование
Для иммунологического анализа сдают кровь, по результатам определяют состояние иммунной системы, количество защитных клеток. При лимфоме этот анализ определяет стадию заболевания. В результатах наблюдается изменение количества В-лимфоцитов и Т-лимфоцитов, наличие атипичных клеток.
В постановке диагноза обязательно проведение дополнительных методов обследования. Одним из них является проведение эксцизионной биопсии лимфоузла с определением моноклональных антител, которое может помочь в установлении вида лимфомы. Различные методы визуальной диагностики (КТ, СКТ, МРТ) с обязательным обследованием всех зон с лимфатической тканью (шея, грудная и брюшная полость, конечности) помогут в определении стадии заболевания. При подозрении на поражение ЖКТ показаны эндоскопические методы (ФГДС, колоноскопия). Для исключения вовлечения в онкопроцессы костного мозга проводят пункционную или трепанобиопсию костного мозга.
Источник
Если увеличиваются и воспаляются лимфоузлы, это сигнализирует о воспалительном процессе, протекающем в каком-либо органе или системе. В любом случае человек должен пройти полное обследование, которое позволит определиться с источником воспаления и дальнейшим лечением последнего. Одним из методов диагностики выступает анализ крови.
Причины увеличения лимфоузлов
Прежде чем рассмотреть особенности проведения такого анализа, стоит выделить основные причины лимфаденита, устранив которые, данная диагностика может и не понадобиться.
В большинстве случае воспаление лимфоузлов на шее или в иной области возникает на фоне развития в организме инфекционной патологии. Именно увеличение узлов часто выступает первым симптомом в таких случаях. В поражение может быть вовлечен как один узел, так и несколько одновременно. Это может происходить как на фоне банального ОРЗ, так и на фоне более серьезных болезней, например, при лейкемии или лимфоме.
Наиболее часто диагностируют лимфаденит в детском возрасте. Увеличенные лимфоузлы, которые находятся на шее и у основания черепа – нормальное явление. Это не считается патологией, а лишь индивидуальной особенностью. Если же воспалительный процесс развивается в подростковом возрасте, это уже не нормально и требует всесторонней диагностики.
Итак, лимфоузлы на шее или в иной области могут увеличиваться по таким причинам:
- Локальное проникновение инфекции.
- Общее инфицирование организма.
- Протекающие патологии соединительной ткани (артрит, красная волчанка и др.)
- Сопутствующее онкологическое заболевание (лейкемия и др.).
- Гиперчувствительность организма к определенным раздражителям (например, к определенным лекарствам).
- Развитие гранулематоза.
Локальное инфицирование организма может вызвано:
- бактериями (например, это может быть стафилококк или стрептококк);
- вирусами (например, это может быть сопутствующее развитие краснухи, болезни кошачьей царапины и др.);
- простейшими организмами, грибками.
Общее инфицирование организма может быть вызвано:
- бактериями (развитием таких бактериальных патологий, как туберкулез, тиф и др.);
- вирусами (цитомегаловирусом, ветрянкой, краснухой, инфекционным мононуклеозом);
- спирохетами, одноклеточными микроорганизмами.
Анализ крови, как одна из эффективных методик диагностирования лимфаденита
В первую очередь при воспалении лимфоузлов (их увеличении) нужно сдать общий анализ крови. Именно такое диагностическое мероприятие позволяет вынести предварительный диагноз. Также благодаря анализу врач определяет выраженность воспалительного процесса, а если имеет место генерализированная инфекция, — выясняет, какой возбудитель поспособствовал его развитию.
Если действительно воспалился лимфоузел, общий анализ крови покажет такие изменения:
- увеличено число лейкоцитов в крови, что прямо указывает на развитие инфекционного процесса;
- будет увеличено число нейтрофилов, что сигнализирует о бактериальном поражении организма;
- увеличено число моноцитов, что указывает на вирусное или грибковое поражение организма, туберкулез или сифилис;
- будет увеличено число эозинофилов, что указывает на развитие паразитарного, вирусного или бактериального заболевания в организме;
- может быть уменьшено число эозинофилов и моноцитов, что говорит о том, что в организме протекает выраженный гнойный процесс;
- может быть увеличена скорость оседания эритроцитов, что также указывает на какой-либо воспалительный процесс.
Виды анализов крови
Также назначается биохимический анализ крови, анализ на онкомаркеры, а также иммунологический анализ.
По результатам биохимического анализа крови врач может определить состояние всех органических систем в организме. Так, с помощью него определяют состояние таких органов, как печень и почки, выявляют воспалительные процессы и обменные нарушения. Также биохимический анализ крови всегда сдавали для определения стадии онкологического процесса.
Анализ крови на онкомаркеры назначают для того, чтобы подтвердить лимфатическую опухоль, развивающуюся в организме. Существуют определенные белковые соединения, которые своим присутствием в крови всегда сигнализируют о развитии лимфоопухоли. В зависимости от того, каков уровень содержания такого соединения, можно определить, на какой стадии протекает воспалительный процесс.
Во время прогрессии онкологического заболевания лимфоузла уровень маркеров будет постепенно возрастать. При снижении их содержания, особенно на фоне химиотерапии или лучевой терапии, можно говорить о высокой эффективности такого лечения. Именно по этой причине анализ на онкомаркеры часто проводят для контроля проводимой терапии.
Иммунологический анализ крови проводят, чтобы определить, на какой стадии протекает онкологический процесс. В данном случае можно выявить изменение количественного состава В- и Т-лимфоцитов, что происходит при развитии опухолевого процесса в лимфатических узлах.
Иные методы диагностики
Анализ крови при воспаленных и увеличенных лимфоузлах – не единственная эффективная методика диагностики заболевания. Обязательно необходимо проведение и других мероприятий, которые позволяют поставить окончательный диагноз. К ним можно отнести:
- УЗИ (ультразвуковое исследование). Данная методика исследования лимфоузлов позволяет выявить раковую опухоль в данной области. Как таковая специфическая подготовка к диагностике не требуется.
- Рентгенологическое исследование. Такой метод диагностики лимфатических узлов используют, если иные способы оказались неинформативными или же, если узлы расположены очень глубоко.
- КТ (компьютерная томография). Достаточно информативная методика выявления воспалительного процесса в лимфатическом узле. Если сравнивать компьютерную томографию с ренгтенологическим исследованием, первая считается более безопасной для организма человека. Но, все же, можно выделить и некоторые противопоказания к проведению исследования, а это: период беременности, дети в возрасте до 12 лет, патологии щитовидной железы, предрасположенность к возникновению аллергической реакции, патологии сердца и сосудов.
- Биопсия лимфоузла с последующим проведением гистологического исследования. Если диагноз подтвердился в ходе проведения иных диагностических мероприятий, биопсию не назначают. Если же есть подозрение на развитие онкологического процесса в лимфоузле или на развитие специфического лимфаденита, биопсия будет незаменимой. К противопоказаниям можно отнести наличие гнойного процесса в области проведения, коагулопатия и др.
Чтобы точно узнать, почему увеличивается лимфоузел, лучше обратиться к специалисту, ведь, чем раньше диагностировано заболевание, тем благоприятнее прогноз.
Источник
Подчелюстные лимфоузлы – это овальные, круглые, чаще бобовидные образования. Нормальные размеры не превышают 1,2 см. Состоят лимфоузлы из лимфоидной дифференцированной ткани серо-розового цвета. Поверхность покрыта капсулой из соединительной ткани, от которой вглубь узла идут балки-трабекулы. Трабекулы составляют строму – «скелет» лимфоузла из ретикулярной соединительной ткани и макрофагов-фагоцитов. Строма пронизывает тело узла трёхмерной сеткой. Сюда же крепятся приводящие лимфатические сосуды и выводящий кровеносный. Под капсулой находится корковое вещество, где расположены лимфатические фолликулы-клубочки, синтезирующие лимфоциты. Глубже – мозговое вещество (медулла) и паракортикальная зона. Здесь находятся В-лимфоциты, происходит их разделение на профили и формирование антител.
Постоянные стрессы, экология, маленькая двигательная активность, нарушения режима сна и бодрствования, недостаток витаминов ослабляют иммунитет и ставят его под угрозу. На фоне ослабления иммунитета возникает масса заболеваний, в том числе и воспаление подчелюстных лимфоузлов. Чтобы распознать и ликвидировать болезнь, следует понимать причины её появления.
Строение и расположение подчелюстных лимфатических узлов
Любой узел имеет три-четыре сосуда меньшего диаметра на входе и один-два большего диаметра на выходе. Присоединены лимфатические сосуды к венам и нервным волокнам.
Как правило, лимфоузлы находятся вдоль крупных кровеносных сосудов поодиночке либо группами. Анатомия подчелюстных узлов делит их на небольшие группы, одинарных узлов под челюстью 6-8 штук. Слюнные железы находятся сзади группы лимфоузлов. Также узлы расположены в толще ткани железы и обрамляют лицевую вену.
Подчелюстные лимфатические узлы собирают лимфу и обеспечивают безопасную работу органов и тканей. Список включает:
- подъязычные лимфоузлы и язык;
- поднижнечелюстные лимфоузлы;
- слюнные железы;
- шея;
- дёсны, зубы, нёбо;
- нос – внешняя его часть и внутренние пазухи;
- подбородок и щёки;
- кожные покровы верхней и нижней губ.
В анатомической норме:
- не видны невооруженному глазу, не влияют на натяжение кожи;
- не прощупываются;
- при нажатии узлы не вызывают боли;
- не мешают и не чувствуются при опускании головы на грудь;
- температура кожного покрова над узлом такая же, как и по организму в целом;
- нормальный лимфоузел в размере не превышает диаметр 1,2 см.
Функции подчелюстных лимфатических узлов
Лимфатический узел – это биологический фильтр, который пропускает через себя лимфатическую жидкость, как дренаж задерживает крупные неусвоенные или чужеродные белки, микроорганизмы и бактерии. Действует как крупный хаб на перекрёстке двух систем – иммунной и кровеносной.
Занимаются узлы фильтрацией лимфатической жидкости, образующейся из тканевой жидкости, которая стекается из подконтрольной территории. Собственного «насоса», который выполнял бы аналогичные функции, что сердце в кровеносной системе, у лимфатической системы нет.
Вместе с защитной функцией лимфатические узлы в указанной области помогают очищать организм от продуктов жизнедеятельности и продуктов распада тканей и клеток, своего рода мусора. Так лимфатическая система участвует в процессе обмена веществ.
Если чужеродный объект небольшой либо их немного, лимфоузел справляется сам с помощью В-лимфоцитов и макрофагов. Если лимфоузел не справляется с угрозой самостоятельно, он вынужден увеличивать производство антител и лимфоцитов, из-за чего воспаляется и растёт в размерах.
Кроме чужеродных белков деятельность лимфатических узлов может быть направлена на противодействие собственным клеткам организма. Это происходит если в органах верхних дыхательных путей, горле, языке, слюнных железах появляются очаги с клетками-аномалиями онкологического характера.
Причины воспаления и увеличения подчелюстных лимфатических узлов
Изменение и увеличение формы лимфоузлов часто говорит о том, что организм уже не справляется с инфекцией вирусного либо бактериологического характера. Расположение увеличенных узлов скажет о том, какой орган или группа органов нуждаются в помощи. Группы лимфатических узлов строго специализированны. Само воспаление тоже симптом более масштабной проблемы в организме.
Причины воспаления подчелюстных лимфатических узлов могут говорить о наличии недомоганий:
- Заболевания респираторного характера – ринит, ларингит, гайморит, фарингит.
- Заболевание, которое затрагивает кости и суставы черепа – воспаление костных структур нижней челюсти, воспалительные процессы височно-нижнечелюстного сустава либо суставной сумки.
- Болезни стоматологического происхождения и ротовой полости – гингивит, пульпит, воспаление слюнных желёз, пародонтит, стоматит, флюс, альвеолит, запущенный продолжительный кариес с очагами повреждения слизистой оболочки ротовой полости недалеко от узла, воспалительный процесс под коронками.
- Болезни, вызванные инфекциями – корь, тонзиллит – воспаление миндалин, воспаление среднего уха, гнойная ангина. Также болезни, чаще всего проявляющиеся у детей – ветряная оспа «ветрянка», паротит «свинка». Увеличение лимфоузлов при этих заболеваниях появляется через несколько дней после проявления основных симптомов.
- Специфические инфекционные заболевания – туберкулёз, токсоплазмоз, половые гонорея и сифилис.
- Аутоиммунные болезни – связаны с нарушениями в работе иммунной системы. При таких заболеваниях лимфоциты принимают здоровые клетки своего организма за чужеродные или больные. Это ревматический артрит, подагра, саркоидоз, красная волчанка, сывороточная болезнь.
- Болезни онкологического характера – лимфатическая система одинаково реагирует на злокачественные и доброкачественные образования. Это опухоли языка, гортани, трахеи, слюнных желёз, липомы и кисты.
- Болезни щитовидной железы – гипертиреоз.
Режутся зубы у малыша
У ребёнка грудного возраста могут воспаляться лимфатические узлы, когда начинают прорезываться первые зубы. Одновременно возможно повышение температуры тела. Такая лимфаденопатия проходит сама.
При этом следует различать лимфаденопатию – увеличение лимфоузлов и лимфаденит – воспаление лимфатических узлов. Если лимфоузлы увеличены, это ещё не говорит о начале воспалительного процесса. Часто это сигнал, что организм испытывает:
- нервное истощение;
- влияние постороннего аллергена;
- переохлаждение;
- перебор с алкоголем;
- межсезонное ослабление иммунитета и авитаминоз – переход между зимой и весной.
Симптомы воспаления
Воспаление лимфатических узлов называется лимфаденитом. Патология имеет три стадии развития и если не принимать меры, одна стадия может резко перейти в другую:
- Первая стадия – узлы увеличиваются, вначале незначительно, начинают болеть при прикосновении. Повышается температура тела, нарушается сон, появляется головная боль и беспричинная усталость. Першение и боль в горле. Ломота в теле. Гнойный насморк. Может проявляться только с одной стороны головы. Особенно касается случаев, когда причиной воспаления становится вирусная инфекция.
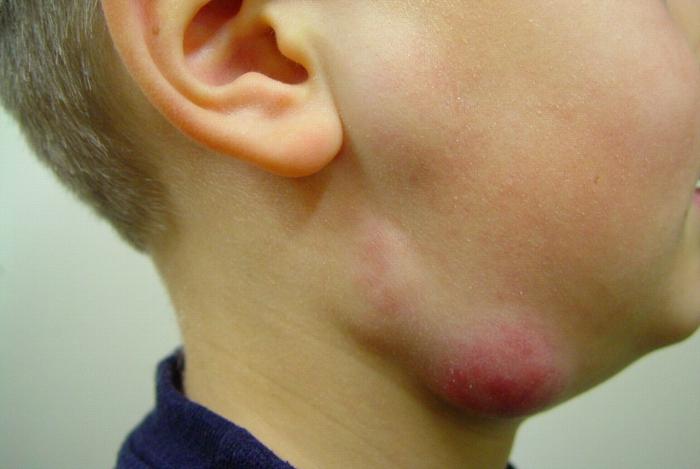
- Вторая стадия – собственно острый лимфаденит. Лимфатический узел увеличивается до такой степени, что его уже можно различить визуально. В размерах доходит до 3 см и более. Движение головой вниз затруднено, ограничивается движение челюстью. Сопровождается процесс сильной болью, повышенной температурой, формированием нагноения. Боль отдает в ухо. Чаще всего встречается у взрослых.
- Третья стадия – гнойный лимфаденит. Болевой синдром распространяется на соседние части тела – горло, голова, подмышечные впадины, ключица, дельтовидные мышцы. Воспаляются нервные окончания, в том числе зубов и шеи. Образуется гной, состоящий из омертвевших нейтрофилов и поражённых клеток. Если вовремя не обратиться к врачу, гной может попасть в кровь. В более тяжёлых случаях, при таких как туберкулёз, поражённый лимфоузел переходит в стадию казеозного лимфаденита. Стадия характеризуется тем, что начинает разрушаться та лимфоидная ткань, из которой состоит лимфатический узел, и отмирают соседние ткани.
Лимфаденит у ребёнка
Следует учитывать также симптомы:
- Меняется окрас кожных покровов в области расположения лимфоузла – сначала краснота, которая со временем густеет, а потом приобретает синюшный оттенок.
- Узел становится твёрдым и плотным, при пальпации неподвижен.
- Локальная гипертермия того участка кожи, который находится над воспалённым лимфатическим узлом.
- Отёчность в районе нижней челюсти.
Кроме инфекционных и бактериальных возбудителей воспаление лимфатических узлов могут вызвать укусы клещей и царапины, нанесённые животными. Укус клеща может спровоцировать болезнь Лайма или боррелиоз. Может вызвать появление гнойного лимфаденита в обход предыдущих стадий. Если лечение вовремя не поступило, то болезнь переходит в хроническую форму, которая трудно лечится и заканчивается инвалидностью больного или его смертью.
Диагностика
Лимфаденит подчелюстных лимфатических узлов по симптоматике похож на воспаление слюнных желёз, абсцесс, флегмону и опухоль. Поэтому точный диагноз должен установить квалифицированный специалист. Если воспалился один лимфоузел или несколько, при этом они болят при прикосновении либо без него, следует обратиться к терапевту. После осмотра и назначения клинических анализов он может направить к другому специалисту узкого профиля.
Диагностика подчелюстного лимфаденита включает в себя следующие исследования:
- Пальпация поражённых узлов и визуальный осмотр.
- Общий клинический анализ крови и мочи – показывает наличие самого воспалительного процесса и его природу – вирусную или бактериальную.
- Анализ крови на биохимию.
- УЗИ – ультразвуковое исследование. Если присутствуют гной в тканях, то на УЗИ такие участки будут отмечены как зона с отсутствием кровотока. Определяет, насколько ткань лимфоузла сопряжена с соседними тканями, срослись ли узлы в группе между собой.
- Компьютерная томография – позволяет определить или исключить опухолевую природу происхождения лимфаденита.
- Гистологическое исследование или биопсия. Исследование кусочка ткани поражённого лимфатического узла на определение злокачественных новообразований.
- Пункция – нужна для того, чтобы исследовать жидкость лимфоузла на предмет чувствительности к противомикробным препаратам.
- Пробы на реактивный белок.
Анализы позволяют составить правильную картину заболевания и выбрать верную стратегию лечения. При этом могут понадобиться дополнительные консультации хирурга, стоматолога, отоларинголога, пульмонолога, инфекциониста, гематолога и онколога.
Если по каким-то причинам терапия отсутствует либо не доведена до конца, то:
- Воспаление перекинется на соседние ткани, вызвав абсцесс, переаденит или аденофлегмону.
- Неправильно проведённая операция, неправильное установление границ воспаления или опухоли может привести к попаданию инфекции в кровь, кровотечение, выходу раковых клеток за область опухоли, инфицированию других участков тела или заражению крови.
- При гнойном лимфадените, если он находится в зоне дыхательных путей, возможен выход гноя из поражённых лимфоузлов. Это может привести к появлению свища в пищеводе или бронхиального свища.
Лечение
В зависимости от клинической картины заболевания и своевременного обращения пациента за помощью, предлагают следующие варианты лечения:
- Полоскание ротовой полости раствором соды с добавлением соли. Советуют при хроническом тонзиллите.
- Санация рта раствором Бурова, разбавленным водой в соотношении 1 к 10 или 1 к 20. Активный компонент раствора – 8% ацетат алюминия. Возможно использование раствора в качестве примочки и компресса.
- Использование мазей местного назначения – мазь Вишневского, гепариновая мазь и другие. Носит характер вспомогательной терапии.
- Медикаментозное лечение:
- Антибактериальные лекарства – назначение обосновано при профилактике осложнений, вызванных бактериальными инфекциями, а также при наличии гнойной жидкости. Выбор препаратов зависит от возраста пациента, стадии развития болезни и общей клинической картины.
- Противовирусные препараты – назначаются при установленной вирусной природе патогена. Останавливает размножение вирусов, стимулирует выработку организмом собственного интерферона.
- Противоонкологические препараты – блокируют развитие онкологических клеток.
- Иммуносупрессоры – назначают при заболеваниях аутоиммунного происхождения. Угнетают работу иммунной системы организма, как бы «выключают» её.
При осложнениях, гнойном лимфадените, абсцессе или онкологическом заболевании может быть показано хирургическое вмешательство. После удаления проблемной зоны требуется чистка полости от гноя. В случае, если его количество велико, устанавливают специальный дренаж, который позволяет вывести содержимое раны. После операции назначается комплекс физических процедур и курс антибиотиков. При онкологии узлы могут быть направлены на дополнительное гистологическое исследование.
Как вспомогательное лечение можно использовать рецепты из народной медицины. Это примочки с компрессами из цикория и свежего сока одуванчика. Травяные сборы и отвары противовоспалительного характера – чабрец, полынь, берёза, зверобой, иголки сосны.
Высказываются запреты на проведение самостоятельного лечения:
- Нельзя нагревать воспалённый лимфоузел. При нагревании инфекция станет развиваться быстрее, что усилит воспалительный процесс.
- Нельзя прикладывать холод. Переохлаждение ухудшит состояние пациента.
- Самостоятельно подбирать лекарства для лечения. Антибиотики уничтожат полезную флору организма, а если заболевание вирусного порядка, то они не помогут. Нельзя начинать лечение, если не определена причина болезни. Таким образом, человек может себе только навредить.
Чтобы лимфатические узлы выполняли свою защитную функцию, необходимо:
- Укреплять иммунитет: употреблять в пищу овощи и фрукты, богатые витаминами, в межсезонье (зима – весна) пропивать витаминные комплексы.
- Избегать застоя лимфы – больше двигаться. Как минимум – уделять 5-7 минут утренней зарядке, максимум – посещение тренажёрного зала или спортивных комплексов. С помощью лимфы организм вымывает из клеток не переработанный мусор.
- Придерживаться правил личной гигиены.
- В периоды сезонных заболеваний избегать многолюдных мест.
Выберите город, желаемую дату, нажмите кнопку «найти» и запишитесь на приём без очереди:
Источник

