Скарлатина у детей анализ крови

Скарлатина – это инфекционное заболевание, которое характеризуется воспалением слизистой глотки, болью в горле, лихорадкой и характерной сыпью. Вызывается бактерией – бета-гемолитическим стрептококком группы А.
Синонимы английские
Scarletfever, Scarlatina.
Симптомы
Симптомы скарлатины появляются обычно спустя 1-4 дня после заражения. Заболевание чаще всего начинается внезапно и остро, наблюдаются следующие проявления:
- Лихорадка (повышение температуры тела). Температура достигает 39-40 градусов. Часто сопровождается тошнотой, рвотой.
- Увеличение и отечность нёбных миндалин.
- Боль в горле, затрудненное глотание. При этом наблюдается выраженное алое покраснение горла, отечность зева, появление на нёбе мелких красных бугорков. Язык неравномерно окрашен красным и покрыт белым налетом («малиновый язык»).
- Боли в животе, в мышцах.
- Увеличение шейных лимфатических узлов.
- Недомогание, головная боль, потеря аппетита.
- Характерная сыпь появляется на первый, реже на второй день заболевания. Сыпь представляет собой покрасневшие, грубые, сухие участки, по текстуре похожие на наждачную бумагу. Сыпь состоит из очень мелких пятнышек. Она появляется на верхней части тела, груди, подмышечных впадинах, затем распространяется по всему телу. На лице наблюдается покраснение, «горящие» щеки и губы, причем носогубный треугольник при этом остается бледным и свободным от поражений. Чаще всего поражения в виде более ярких полосок появляются в различных складках – на подмышках, на внутренней поверхности локтей, коленей, на складках шеи, в паховых складках. Сыпь обычно не вызывает боли, иногда возникает небольшой зуд.
- Сыпи и покраснение лица наблюдаются около недели. Через 4-5 дней высыпания начинают постепенно проходить, кожа при этом часто отслаивается слоями, особенно на пальцах рук и ног.
Скарлатина заразна для окружающих с первых часов заболевания и в течение 3 недель после появления первых симптомов.
Общая информация о заболевании
Скарлатина – это инфекционное заболевание, которое чаще всего встречается у детей и характеризуется воспалением слизистой глотки, болью в горле, лихорадкой и характерной сыпью.
Заболевание широко распространено, особенно среди детей от 5 до 15 лет. Оно редко встречается у детей до 2 лет, потому что матери, имеющие иммунитет к скарлатине, передают его своему ребенку. К 10 годам у 80 % детей в крови обнаруживаются защитные антитела против стрептококкового токсина. Заболевание с одинаковой частотой встречается у обоих полов.
Скарлатина также может наблюдаться у взрослых людей, хотя с возрастом чувствительность к возбудителю значительно уменьшается. Вспышки скарлатины обычно наблюдаются в осенне-зимнее время и весной, в детских коллективах – школах, детских садах.
Скарлатину вызывает бета-гемолитический стрептококк группы А. Возбудитель скарлатины устойчив во внешней среде, выдерживает кипячение в течение 15 минут, воздействие многих дезинфицирующих средств. Заражение чаще всего происходит воздушно-капельным путем (при кашле, чихании, крике, разговоре), реже бытовым путем (через полотенца, посуду, одежду, мебель, игрушки, постельное белье и др.). Переносчиком возбудителя скарлатины является только человек.
При попадании в глотку бактерии прикрепляются к слизистой и начинают вырабатывать токсин (токсин Диков, токсин сыпи), вызывающий большинство симптомов скарлатины, в том числе повышение температуры тела и характерную сыпь. В ответ на выработку токсина иммунная система человека вырабатывает антитоксические антитела. Действие токсина вызывает расширение мелких кровеносных сосудов в тканях организма, в том числе сосудов кожи и слизистых покровов. Кроме того, бактерии вызывают аллергическую реакцию организма, вызванную продуктами их жизнедеятельности.
Без лечения скарлатина может приводить к развитию различных осложнений, связанных с распространением стрептококковой инфекции по организму или с нарушениями работы иммунной системы организма.
Осложнения из-за распространения стрептококковой инфекции:
- Отит – воспаление уха.
- Синусит – воспаление придаточных пазух носа.
- Пневмония – воспаление легких.
- Менингит – воспаление оболочек головного и спинного мозга.
- Паратонзиллярный (околоминдалинный) абсцесс. Это крупный гнойник, возникающий в тканях, окружающих миндалины. Требуется хирургическое вскрытие абсцесса.
- Сепсис (заражение крови) – состояние, угрожающее жизни.
Осложнения, вызванные нарушением функционирования иммунной системы больного. При этом антитела, выработанные организмом к токсину и другим белкам стрептококка, образуют с ними комплексы, которые оседают в тканях сердца и почек, вызывая воспаление и повреждая эти органы. Кроме того, иммунная система организма может принимать собственные ткани за чужеродные. Это происходит из-за того, что белки стрептококка имеют похожую структуру с собственными тканями организма. Эти «иммунные» осложнения возникают через 2-3 недели после перенесенной и нелеченной (недолеченной) стрептококковой инфекции. К числу этих осложнений относятся:
- Острая ревматическая лихорадка (ревматизм). Это заболевание, поражающее различные органы и системы. Оно проявляется набуханием суставов и поражением сердца с развитием пороков.
- Острый гломерулонефрит – это острое, как правило, тяжело протекающее воспаление почек.
При отсутствии осложнений и применении антибиотиков прогноз заболевания благоприятный.
Кто в группе риска?
- Дети от 5 до 15 лет.
- Лица, имевшие контакт с больным скарлатиной.
- Учителя начальных классов, воспитатели детских садов, работники здравоохранения, учащиеся детских садов, школьники.
Диагностика
Скарлатина предполагается по характерным симптомам, внешнему виду ротовой полости и высыпаний больного. Для постановки диагноза требуется проведение лабораторных исследований. Очень важно своевременно установить диагноз, потому что от этого будет зависеть лечение того или иного заболевания.
- Общий анализ крови. В общем анализе крови обычно наблюдается значительное повышение уровня лейкоцитов.
- Мазок из зева. Данное исследование предполагает забор материала из зева, задней стенки глотки, миндалин с последующим помещением образцов в питательную среду, где бактерии начинают быстро размножаться и становятся доступными визуальной оценке. Результаты исследования доступны через 5-7 дней, что не позволяет использовать данный анализ для определения необходимости назначения антибиотиков.
- Определение ДНК возбудителя скарлатины методом полимеразной цепной реакции (ПЦР). В настоящее время существует экспресс-метод, помогающий подтвердить роль гемолитического стрептококка группы А в развитии воспаления. Для этого используется определение генетического материала стрептококка методом полимеразной цепной реакции (ПЦР). Результат готов почти мгновенно, что позволяет принять решение о необходимости назначения антибиотиков.
- Антистрептолизин-О (АСЛ-О). АСЛ-О представляет собой антитела, выработанные организмом к стрептококку. Они могут быть обнаружены в крови. Повышение их уровня в крови указывает на недавно перенесенную стрептококковую инфекцию. Обычно выполняют несколько анализов с интервалом в 2 недели, так в однократном анализе может не наблюдаться повышения. В последовательно же взятых анализах после перенесенной стрептококковой инфекции будет отмечаться нарастание количества АСЛ-О.
Объем дополнительного исследования определяется индивидуально лечащим врачом.
Лечение
Лечение скарлатины состоит в приеме антибиотиков. Препаратами выбора являются пенициллины. Чрезвычайно важно пройти весь курс, назначенный врачом. Несоблюдение принципов лечения может повлечь за собой развитие осложнений у ребенка.
Больной, особенно при среднем и тяжелом течении заболевания, обычно нуждается в постельном режиме и обильном теплом питье. Для облегчения лихорадки и боли в горле могут использоваться различные лекарственные средства.
Ребенок может посещать учебное заведение спустя сутки после исчезновения лихорадки.
Профилактика
Снизить риск развития скарлатины помогут следующие способы:
- Обучение ребенка правилам гигиены, в частности мытью рук с мылом после прогулки, перед едой. Также ребенку следует использовать индивидуальную посуду, полотенце.
- При наличии больного скарлатиной ему следует выделить ему отдельную посуду, полотенце, игрушки. При общении со здоровыми людьми, друзьями, одноклассниками, следует прикрывать рот носовым платком или использовать специальную маску. Игрушки и одежду ребенка следует тщательно промывать в горячей мыльной воде.
Вакцины от бета-гемолитического стрептококка группы А не существует.
Рекомендуемые анализы
- Общий анализ крови (без лейкоцитарной формулы и СОЭ)
- Streptococcus pyogenes, ДНК [реал-тайм ПЦР]
- Антистрептолизин-О
Литература
- Dan L. Longo, Dennis L. Kasper, J. Larry Jameson, Anthony S. Fauci, Harrison’s principles of internal medicine (18th ed.). New York: McGraw-Hill Medical Publishing Division, 2011.
- https://emedicine.medscape.com/article/1053253-overview
- https://www.mayoclinic.com/health/scarlet-fever/DS00917
- https://www.merckmanuals.com/professional/infectious_diseases/gram-positive_cocci/streptococcal_and_enterococcal_infections.html
Источник

Среди большого количества детских инфекций отдельное место занимает скарлатина, диагностика которой является сложным процессом. Болезнь по внешним симптомам схожа с ангиной и тонзиллитом, поэтому нередко первоначально выставляется неверный диагноз.
Скарлатина – что это за болезнь?
Что такое болезнь скарлатина, каковы ее основные симптомы и чем она опасна – частые вопросы мам, впервые услышавших о данном заболевании. Этим термином инфекционисты обозначают патологию бактериальной природы, возбудителем которой выступает гемолитический стрептококк группы А (распространенный тип бактерий).
Заболеванию подвержены преимущественно дети в возрасте 2–9 лет, взрослые практически не заболевают. После перенесенной инфекции формируется стойкий иммунитет. Широкое распространение болезни обусловлено тем фактом, что около 20% всех людей являются носителями стрептококка, который при определенных условиях способен спровоцировать скарлатину.
Осмотр при скарлатине
Каждый опытный педиатр четко себе представляет, как проявляется скарлатина. В связи с этим даже при подозрительных симптомах пациента сразу изолируют, направляя в инфекционное отделение. Одним из первых и главных симптомов является сыпь, поэтому при подозрении на болезнь врачи проводят тщательный осмотр кожных покровов ребенка. Однако, чтобы выставить диагноз скарлатина, диагностика должна быть проведена полностью.
Излюбленными местами локализации высыпаний при скарлатине являются:
- подмышечные впадины;
- живот;
- руки;
- лицо.
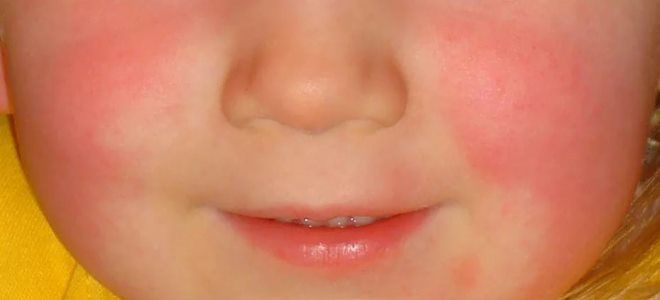
Основные признаки скарлатины
Явным признаком скарлатины является повреждение кожных покровов. При попадании стрептококка в кровь он начинает выделять специфическое вещество – эритротоксин. Это соединение воздействует на мелкие кровеносные сосуды, которые со временем лопаются, в результате чего появляется специфическая ярко-красная сыпь.
Одновременно с этим появляются и следующие симптомы, признаки скарлатины:
- повышение температуры тела до 38-40 градусов;
- резкая слабость;
- головная боль;
- тошнота;
- рвота.
Признаки скарлатины на коже
Рассказывая мамам, как определить скарлатину, врачи рекомендуют изначально оценить характер сыпи и ее локализацию. Высыпания на теле появляются постепенно, первые из них фиксируются уже в конце первых суток после инфицирования. Разгар болезни приходится на 3–5-й день. К этому времени токсины уже разносятся кровью по всему организму. В результате сыпь появляется в различных частях тела. Однако при этом имеется одна особенность.
Высыпания на лице никогда не образуются в области носогубного треугольника. Эта область на фоне красного от сыпи оттенка лица выглядит бледной. Уже на 6-7-е сутки болезни кожные покровы в местах сыпи начинают шелушиться, кожа светлеет. Подобное явление указывает на угасание болезни и скорое выздоровление ребенка.
Признаки скарлатины во рту
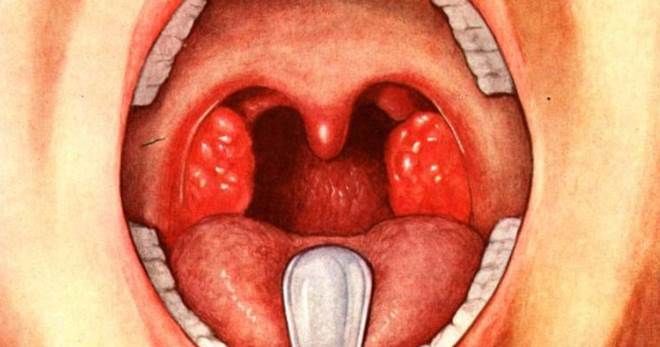
У врачей практически никогда не возникает вопроса, как распознать скарлатину. Диагноз удается поставить по внешним проявлениям. После осмотра кожных покровов педиатры осматривают ротовую полость. При скарлатине слизистая оболочка становится ярко-красной, язык – «пылающим». Сосочки на поверхности языка увеличены в размерах, горло и нёбо – красного цвета. При касании шпателем болезненных ощущений не наблюдается.
Лабораторная диагностика скарлатины
Чтобы поставить точный диагноз и начать лечение, врачи назначают лабораторное обследование, которое включает и анализ на скарлатину. Врачами проводится ряд специфических исследований, результаты которых позволяют подтвердить клиническую картину.
В большинстве случаев диагностические мероприятия включают следующие анализы для подтверждения скарлатины:
- общий анализ крови;
- биохимию крови;
- серологические исследования (исследуется антистрептолизин О в кровяном русле (АСЛО), который увеличивается на 7–14-й день и снижается при наступлении выздоровления).
Мазок из горла при скарлатине
Диагностика при скарлатине обязательно включает микробиологическое исследование материала из очага инфекции. Врачи осуществляют посев мазка из зева на пиогенный стрептококк, используя кровяной агар. Спустя несколько дней после посева осуществляется микроскопия полученного материала.
Выявление в питательной среде гемолитического стрептококка в высокой концентрации указывает на развитие скарлатины, диагностика которой продолжается путем исследования крови. Результаты дополняют серологией – анализ крови на антитела к скарлатине с обнаружением специфических ферментов.
Анализ крови при скарлатине
Когда у ребенка предположительно выявляется скарлатина, диагностика по крови этого заболевания проводится с помощью серологических исследований. Однако и общий анализ крови отражает изменения, происходящие в организме, указывая на развитие инфекции и воспалительного процесса. Врачи нередко в качестве первого анализа используют клиническое исследование крови как самый простой и доступный из существующих методов.
При диагнозе скарлатина общий анализ крови выглядит следующим образом:
- лейкоцитоз (увеличение количества лейкоцитов в крови);
- нейтрофилия (повышение концентрации нейтрофилов);
- повышение СОЭ.
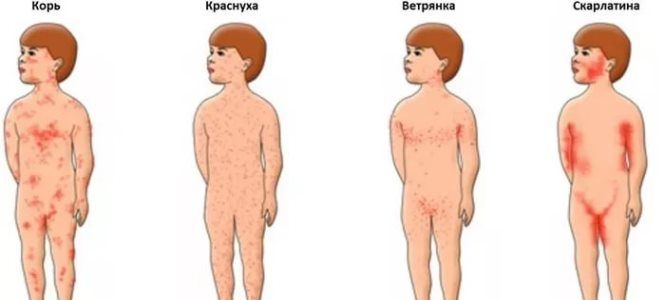
Скарлатина – дифференциальная диагностика
Большинство детских инфекционных заболеваний имеют схожую клиническую картину. В связи с этим большую актуальность в педиатрии получила дифференциальная диагностика кори, краснухи, скарлатины. Все эти заболевания характеризуются появлением высыпаний на теле, однако интенсивность и локализация элементов сыпи могут отличаться. Зная характерные особенности каждой из названных инфекций, педиатры уже при предварительном осмотре ребенка могут поставить диагноз скарлатина, диагностика которой предполагает исключение похожих болезней.
Как отличить скарлатину от ангины?
При обеих этих патологиях у пациента отмечаются повышение температуры тела, болезненные ощущения в горле, покраснения слизистой оболочки рта и горла. На нёбных миндалинах обнаруживаются налеты, лимфатические узлы увеличиваются, наблюдаются симптомы интоксикации (головная боль, слабость).
Рассказывая о том, чем отличается скарлатина от ангины, инфекционисты отмечают ряд следующих признаков:
- наличие сыпи при скарлатине, развитие рвоты;
- яркий, малиновый цвет ротоглотки при скарлатине;
- свободный от высыпаний носогубный треугольник при скарлатине.
Как отличить скарлатину от краснухи?
Нередко болезнь скарлатина путается с другим заболеванием – краснухой. Эта детская инфекция протекает в легкой форме, имеет менее выраженную симптоматику. Однако, как и при скарлатине, наблюдаются высыпания по телу, которые запутывают родителей и молодых педиатров. Тут необходимо обращать внимание на локализацию первых высыпаний.
При краснухе сыпь появляется сначала на лице и шее, а затем распространяется на конечности. При этом сначала она имеет белесый оттенок, напоминает петехии, и только на второй день становится красной, похожей на сыпь при скарлатине. Высыпания длятся 3–5 дней.
Кроме сыпи, врачи рекомендуют обращать внимание на следующие характерные для краснухи симптомы:
- зуд;
- увеличение ушных и шейных лимфоузлов;
- насморк;
- чихание.
Как отличить скарлатину от кори?
Чтобы правильно дифференцировать детские инфекционные заболевания, каждой маме необходимо знать, чем отличается скарлатина от кори. Последнее заболевание имеет менее резкое начало и по симптомам напоминает простуду. Головная боль, слабость, повышение температуры тела могут быть приняты за ОРВИ.
Существует ряд признаков, появление которых указывает на инфицирование организма корью:
- Мелкие элементы сыпи, склонные к слиянию, появляются на 4-й день болезни на лице и голове, за ушами, а затем распространяются по всему телу.
- После исчезновения сыпи на коже остаются пятнышки пигментации.
- Воспаление слизистой оболочки глаз, сопровождающееся слезотечением, светобоязнью, гнойным отделяемым.
Какие анализы сдать после скарлатины?
Из-за высокого риска осложнений анализы после скарлатины всегда должны быть составной частью эффективного лечения. Обнаружив отклонения от показателей нормы, врачи зачастую правильно устанавливают возможную патологию еще до появления первых симптомов и осложнений. Самым частым негативным последствием перенесенной скарлатины является миокардит – воспалительный процесс затрагивающий мышечную оболочку сердца.
Патология развивается на ранних этапах выздоровления и сопровождается невысокой температурой тела, потливостью, учащением пульса, слабостью, снижением артериального давления. Подобная симптоматика характерна и для ряда других заболеваний, поэтому для постановки диагноза требуется проведение биохимического анализа.
Чтобы вовремя выявить возможные осложнения, которые провоцирует скарлатина, диагностика предполагает установление концентрации специфических ферментов:
- креатинфосфокиназа (КФК);
- аспартатаминотрансфераза (АсАт);
- гидроксибутиратдегидрогиназа (ГБД).
Источник
 Скарлатина или пурпурная лихорадка – это заболевание принадлежит к числу острых инфекционных. Возбудителем данного заболевания является бета-гемолитический стрептококк группы А (Streptococcus pyogenes), который при выработке эритротоксина вызывает типичный симптомокомплекс скарлатины.
Скарлатина или пурпурная лихорадка – это заболевание принадлежит к числу острых инфекционных. Возбудителем данного заболевания является бета-гемолитический стрептококк группы А (Streptococcus pyogenes), который при выработке эритротоксина вызывает типичный симптомокомплекс скарлатины.
Факторы влияния стрептококка на организм:
1. Токсический – стрептококк вызывающий скарлатину может вырабатывать в организме определенный вид токсина, который называется эритротоксин (красный токсин). Этот вид токсина способен вызывать разрушение клеток эпидермиса (эпидермолизис) и вызывать такой симптом, как шелушение или отслаивание кожи, а также возникновение сыпи.
2. Септический – возбудитель распространяется по организму с током крови, вызывая таким образом бактериемию.
Возбудитель скарлатины: β-гемолитический стрептококк группы А (S.pyogenes)
• Грамм +;
• Распространение – воздушно-капельно, контактный, пищевой;
• Токсинпродуцирующий: эритротоксин, стрептолизин и др.;
• Экзотоксин стрептококка состоит из двух частей: 1) эритрогенный токсин (термолабильный – чувствителен к температуре); 2) аллергический токсин (термостабильный – не реагирует на температуру);
• Чувствителен к β-лактамным антибиотикам (пенициллины, цефалоспорины, карбапенемы), к остальным резистентный;
• Устойчив во внешней среде;
• Сезонность – осенне-зимняя;
• Встречается чаще у детей от 1 года до 16 лет (максимум на 3-8 лет);
• Контагиозность (восприимчивость) – 40% (высокая), то есть из 100 человек, которые контактировали с больным, заболевают 40 человек.
Патогенез скарлатины:
Входные ворота для возбудителя скарлатины: слизистая ротоглотки и миндалин + поврежденная кожа.
Возбудитель скарлатины попадает в организм :
1) При помощи липотейхоевой кислоты стрептококк крепится к лимфоцитам и начинает активное деление, выделяя при этом эритротоксин и др.
2) М-протеин (первый фактор вирулентности) подавляет действие фагоцитов, таким образом предотвращая захват возбудителя и его обезвреживание.
3) Капсула стрептококков (второй фактор вирулентности) обеспечивает устойчивость против ферментов. Она содержит гиалуроновую кислоту, которая также содержится в норме в соединительной ткани организма, поэтому иммунный ответ на нее минимальный. При инвазии в ткани сам стрептококк вырабатывает гиалуронидазу для разрушения капсулы и выхода из нее.
4) Циркулируя в сосудистом русле возбудитель вырабатывает токсины и ферменты, такие как:
ТОКСИНЫ
Эритрогенный (пирогенный) токсин – обуславливает сыпь (вызывает резкое расширение капилляров и острые воспалительные реакции кожи), катаральный тонзиллит, симптомы интоксикации (лихорадка).
Кардиогепатотоксин – он поражает миокард, диафрагму, а также способствует образованию гигантоклеточных гранулем в печени.
ФЕРМЕНТЫ
Стрептолизин (S и O) – повреждают клеточную мембрану, вызывают гемолиз.
Клиника скарлатины:
Начало острое. Инкубационный период 1-12 дней, чаще через 2-7 дней. Начинается с поднятия высокой температуры до 38-39 °C (держится 3-4 дня), болью в горле, тошнотой, иногда рвотой, общей слабостью.
1. Кожные покровы при скарлатине:
Через несколько часов или к концу дня появляется мелкоточечная сыпь на фоне слегка покрасневшей кожи (темно-красное на красном), а на ощупь кожу можно сравнить с «гусиной кожей» или «наждачной бумагой», так как мелкие элементы сыпи (розеолы до 1-2 мм) слегка возвышаются над поверхностью кожи. Локализуется сыпь на боковых поверхностях туловища, сгибательных поверхностях рук, ног, подмышечных и паховых складках, низ живота. Носогубный треугольник бледный и без сыпи. Дермографизм белый, который появляется быстро, а исчезает на протяжении 1-2 минут. Иногда бывает зуд кожи с расчесами.
Через 3-4 дня сыпь угасает.
С 7-9 дня болезни начинается шелушение кожи, которое длится на протяжении 1-2 недель. На лице и шее – мелкое шелушение, на туловище и конечностях – пластинками, на ладонях и подошвах – крупными пластинками.
Симптом Румпеля – Лееде (или симптом Кончаловского – Румпеля – Лееде или «симптом жгута») – точечные линейные геморрагии в местах трения кожи или при наложении жгута.
Симптом Пастиа – более насыщенный цвет сыпи в естественных складках кожи.
2. Ротовая полость при скарлатине:
В начале заболевания язык влажный и обложен белым налетом, затем налет сходит и появляются на фоне ярко красного языка хорошо выраженные сосочки («малиновый язык»).
Все признаки ангины: горло ярко гиперемировано («пылающий зев»), на небных миндалинах гнойные налеты.
3. Подчелюстные и шейные лимфоузлы увеличены.
4. Центральная нервная система:
Поражение ЦНС проявляется в виде:
• головной боли;
• общей слабостью;
• бессонницей;
• нарушением сознания разной степени, в зависимости от степени тяжести;
• тошнотой, рвотой, которая не приносит облегчения;
• судорогами.
5. Сердечно-сосудистая система: в первые дни болезни отмечается тахикардия, гипертония, приглушенность сердечный тонов, а к концу первой недели заболевания наоборот: брадикардия и гипотония.
Формы (степени тяжести)скарлатины:
1. Легкая форма – 90% всех случаев. Незначительная интоксикация (температура до 38°C), не выраженность сыпи, короткое течение.
2. Среднетяжелая – фебрильная температура, однократная рвота, ярко выраженная сыпь, тонзиллит (катаральный или гнойный).
3. Тяжелая токсическая – высокая температура (до 41 °C), судороги, спутанность сознания, многократная рвота, признаки менингита, обмороки, тахикардия, гипотония, гнойный тонзиллит и как следствие инфекционно-токсический шок при несвоевременном выявлении и лечении.
4. Тяжелая септическая – отличие от токсической формы в том, что при септической в распространенности процесса в ротоглотке. Некротический процесс распространяется на мягкое небо, ротоглотку с вовлечением окружающей клетчатки до развития периаденита или аденофлегмоны (поражение лимфатических узлов).
5. Стертая форма (субклиническая) – характеризуется наличием какого-либо одного или нескольких характерных признаков скарлатины.
6. Экстрабуккальная форма (экстрафарингеальная) – раневая, ожоговая, послеродовая скарлатина. При этой форме скарлатины стрептококк проникает не через слизистую оболочку ротоглотки, а через рану. В месте проникновения может отмечаться мелкоточечная сыпь, но сыпь может также распространится и по всему телу. Клиническая картина схожа с классической скарлатиной, но отсутствуют симптомы со стороны ротоглотки в виде тонзиллита, так как входными воротами инфекции это уже не является.
Осложнения скарлатины:
1) Гнойные – по частоте: лимфаденит, отит, некротическая ангина. Могут появляться независимо от периода заболевания.
2) Аллергические (псевдорецидивы) – нефрит, синусит, гломерулонефрит . Появляются только во втором периоде (на 2-3 нед. заболевания), так как аллергическая реакция развивается со временем. Выглядеть аллергическая реакция может, как начало скарлатины, и не редко ошибкой доктора является заключение о рецидиве скарлатины, но при аллергической реакции сыпь является не характерной, хотя и появляется в тех же характерных местах. А также появляется одутловатость лица и повышение уровня эозинофилов в периферической крови.
3) Рецидивы скарлатины – могут появляться на 3-4 неделе, иногда раньше. Рецидивы могут быть связанны с повторным попаданием в организм ребенка инфекционного агента или с недостаточным иммунитетом против токсина.
4) Сердечно – сосудистые осложнения подразделяются на три группы:
1) Начальные – возникают в момент наибольшей интоксикации организма под воздействием токсина. Степень поражения сердечной мышцы зависит от тяжести течения процесса.
2) Вагус-фаза («скарлатинное сердце») – к концу 1 недели заболевания. Имеет физиологический характер. Возникает в ответ на нарушение вегетативной нервной системы и сбоя гемодинамики. Проявляется приглушенностью тонов сердца, расширением границ и систолическим шумом (относительная недостаточность митрального клапана), затем все возвращается в норму.
3) Аллергический миокардит (отдаленный) – возникает на 2-3 неделе заболевания. Не является частым явлением.
5) Поздние серозные полиартриты – возникают на 4-5 недели после перенесенной скарлатины и являются ревматической атакой после перенесенной скарлатины. Характерно поражение крупных суставов и сердца.
Лабораторная диагностика скарлатины:
1) Общий анализ крови (ОАК): повышение лейкоцитов и нейтрофилов, повышение СОЭ – мало информативен в плане постановки диагноза.
2) Бак. посев слизи из зева (носа) – бак. анализ проводят в лабораториях на питательной среде кровяной агар – не имеет высокого диагностического значения, потому что стрептококк присутствует в зеве даже у здоровых детей.
3) ИФА – берут мазок из зева, обрабатывают его люминесцирующей сывороткой и определяют антигены стрептококка.
4) Серологический метод – в сыворотке крови определяют содержание анти-О-стрептолизина – информативен, но не экономичен в повседневной практике.
5) Реакция Дика (иммунобиологическая проба) – внутрикожное введение 0,1 мл гемолитического токсина в область предплечья. Расшифровка результата: «+» – диаметр папулы 1 см у детей с началом заболевания. В настоящее время используется редко.
Дифференциальный диагноз скарлатины:
Отличительные черты:
1) Корь – Начало постепенное, первыми появляются катаральные явления, симптом Филатова-Бельского-Коплика, периодичность появления сыпи (сначала на лице, потом на туловище, в конце на конечностях), сыпь на бледной коже крупнопятнистая сливная; в крови снижение лейкоцитов и повышение лимфоцитов.
2) Краснуха – нет выраженного тонзиллита и изменений вида языка, сыпь на обычной коже в виде пятен, локализация сыпи на наружных поверхностях (противоположных скарлатине) и лице; увеличение верхнешейных и затылочных лимфоузлов.
3) Стафилококковая инфекция – иногда проходит с скарлатиноподобным синдромом, но имеются кардинальные отличия, на которые необходимо ориентироваться при постановке диагноза. Во-первых, заболевание начинается с повышения температуры, а сыпь присоединяется на 3-4 сутки (при скарлатине одномоментно). Во-вторых, при стафилококковой инфекции имеется какой-либо первичный очаг, например, остеомиелит или панариций и др.
4) Потница у детей раннего возраста – сыпь на покрасневшей коже в виде узелков, которая при согревание краснеет, а при охлаждении – бледнеет. Также нет признаков тонзиллита, лимфаденита и изменений языка.
5) Псевдотуберкулез (дальневосточная скарлатиноподобная лихорадка) – очень похожее заболевание, но имеются дополнительные симптомы, на которые нужно ориентироваться при постановке диагноза. Это появление катаральных явлений в начале заболевания, также высокая длительная температура и отсутствие положительной динамики при применении пенициллинов. Мелкоточечная сыпь может собираться в группки на кистях (симптом «рукавичек»), стопах (симптом «носков») и голове и шее («симптом капюшона»). Дифференциальную диагностику делают при помощи бак.посева и серологического метода.
Лечение скарлатины:
Лечение скарлатины включает в себя обезвреживание возбудителя (В – гемолитический стрептококк), а также устранение случаев ре – и суперинфекции у детей. Симптоматическая терапия является вспомогательной, но не лишена смысла.
1)Антибиотики:
Выбора: пенициллины: Аугментин, Пенициллин-G.
Альтернатива:
- Цефалоспорины: Цефуроксим.
- Макролиды: Азитромицин (в крайних случаях).
2) Жаропонижающие (НПВС) — на основе парацетамола.
3) Полоскание горла антисептиками:
Например:
- хлорофиллипт в спиртовом растворе — 1 ч.л. на стакан теплой воды;
- хлорофиллипт в масляном растворе — капать ребенку за щеки по 1-2 капли 4-5 раз в день (подходит для детей до 2 лет);
- хлорофиллипт в спрее — орошать горло (для детей с 3 лет).
Летальность: до открытия пенициллина смертность была высокой, но в настоящее время летальность наблюдается только при тяжелых формах, которые были не лечены.
Особенности диагностики: если ребенок поступил не сразу , и сыпь исчезла, либо слабо выражена, то необходимо обратить внимание на подколенные ямки, там сыпь держится наиболее долго.
Запись «Скарлатина у детей» опубликована в рубрике Инфекция в Вторник, Январь 31st, 2012 в 10:19 пп. К записи добавлены такие Метки: инфекция, сыпь
Источник
