Расшифровка анализа крови на патологии на 12 неделе
Во время нахождения малыша в утробе матери, женщина подвергается массе исследований. Стоит отметить, что некоторые анализы на патологию плода позволяют выявить массу заболеваний, которые не лечатся. Именно об этом и пойдет речь в данной статье. Вы узнаете, каким образом проводится диагностика патологии плода при беременности (анализы и дополнительные исследования). Также выясните, какими в норме должны быть результаты того или иного обследования.

Анализы на патологию плода
Почти каждые две недели будущей маме приходится сдавать анализы: кровь, мочу, мазок на флору и другие. Однако данные исследования никак не показывают состояние малыша. Анализы на патологию плода сдаются в определенные периоды, установленные медициной. Начальное исследование проводится в первом триместре. Оно включает в себя анализ крови на патологию плода и ультразвуковую диагностику. Далее, исследование показано только тем женщинам, у которых первые результаты были не очень хорошие. Стоит отметить, что это касается только исследования крови. Ультразвуковая диагностика (анализ на патологию плода) осуществляется во втором и третьем триместрах.
Кому назначается исследование
Сдать анализ на хромосомные патологии плода в первом триместре может по желанию каждая будущая мама. Однако есть категории женщин, которым данная диагностика назначается без их желания. К таким группам лиц относятся следующие:
- женщины, чей возраст более 35 лет;
- если родители — кровные родственники;
- те будущие мамы, у которых уже были патологические беременности или преждевременные роды;
- женщины, у которых есть дети с различными генетическими патологиями;
- будущие мамы с долгой угрозой прерывания беременности или те, кому пришлось принимать запрещенные препараты.
Безусловно, вы можете оспорить решение врача и отказаться от таких исследований. Однако этого делать не рекомендуется. В протвном случае малыш может родиться с некоторыми отклонениями. Многие беременные женщины избегают подобных анализов. Если вы уверены, что ни при каком исходе событий не будете прерывать беременность, то смело пишите отказ от диагностики. Однако перед этим взвесьте все за и против.
Когда проводится диагностика патологий плода
Итак, вам уже известно, что исследование проводится в первом триместре. Сдача анализа может быть осуществлена в срок с 10 до 14 недель беременности. Однако многие медики настаивают на том, чтобы в 12 недель была проведена диагностика, чтобы выяснилось, есть ли патология развития плода. Причины (анализы показывают положительный результат) и диагнозы выясняются несколько позже.
Если на первом исследовании крови был получен положительный результат, то проводят дополнительное исследование на сроке с 16 до 18 недель. Также данный анализ может быть проведен некоторым группам женщин при их собственном желании.
Ультразвуковая диагностика на выявление патологий проводится в 11-13 недель, 19-23 недели, 32-35 недель.
Что позволяет выявить исследование
Анализ на патологию плода (расшифровка будет представлена далее) позволяет выявить вероятность следующих заболеваний у малыша:
- Синдромы Эдвардса и Дауна.
- Синдром Патау и де Ланге.
- Нарушения в работе и строении сердечной системы.
- Различные дефекты нервной трубки.
Помните, что результат анализа не является окончательным диагнозом. Расшифровка должна быть проведена генетиком. Только после консультации со специалистом можно говорить о наличии или отсутствии вероятности патологии у младенца.
Исследование крови на патологии
Перед диагностикой необходима некоторая подготовка. За несколько дней рекомендуется отказаться от жирной пищи, копченных колбасных и мясных изделий, а также большого количества специй и соли. Также нужно исключить из рациона возможные аллергены: шоколад, яйца, цитрусовые плоды, красные овощи и фрукты. Непосредственно в день забора материала стоит отказаться от любого приема пищи. Пить воду можно не позднее, чем за четыре часа до забора крови.
Сдать анализы на патологию плода довольно просто. Вам нужно лишь оголить локтевой сгиб руки и расслабиться. Лаборант проведет забор крови и отпустит вас домой.
Как проводится анализ крови?
Медики внимательно исследуют полученный материал. При этом учитывается возраст женщины, вес и рост. Лаборанты изучают хромосомы, которые находятся в крови. При некоторых отклонениях от норм результат заносится в компьютер. После этого вычислительная техника выдает заключение, в котором прописана вероятность той или иной болезни.
При первом скрининге диагностика проводится на двух гомонах. Позже, во втором триместре, лаборанты исследуют от трех до пяти веществ. В срок от двух до четырех недель будущая мама может получить готовые анализы на патологию плода. Норма при этом всегда указывается на бланке. Рядом же выводится полученный результат.

Анализ на патологию плода: норма, расшифровка
Как уж говорилось выше, заключительный диагноз может поставить только врач–генетик. Однако расшифровку результата может предоставить и ваш гинеколог. Каковы же нормы результатов анализов? Все зависит от срока беременности и уровня хорионического гонадотропина в крови женщины на момент исследования.
Недели беременности | Белок РАРР | Хорионический гонадотропин |
10-11 | От 0.32 до 2.42 | От 20000 до 95000 |
11-12 | От 0.46 до 3.73 | От 20000до 90000 |
12-13 | От 0.7 до 4.76 | От 20000 до 95000 |
13-14 | От 1.03 до 6.01 | От 15000 до 60000 |
Во втором же триместре еще оцениваются следующие показатели: Ингибин А, Плацентраный лактоген и Неконъюгированный эстриол. После расчетов вычислительной техники выдается результат, в котором могут быть следующие значения:
- 1 к 100 (риск патологии очень высокий);
- 1 к 1000 (нормальные значения);
- 1 к 100000 (риск очень низок).
Если полученное значение ниже, чем 1 к 400, то будущей маме предлагают пройти дополнительные исследования.

Ультразвуковая диагностика на патологии
Помимо анализа крови, будущая мама должна пройти ультразвуковую диагностику. Первый скрининг оценивает общее строение будущего малыша, но особое внимание уделяется размеру носовой кости и толщине воротникового пространства. Так, в норме у детей без патологий хорошо видно носовую кость. ТВП должна быть менее 3 миллиметров. Обязательно во время диагностики необходимо учитывать срок беременности и размер малыша.
Во втором триместре ультразвуковая диагностика позволяет выявить патологии сердечной системы, мозга и других органов. В этот период ребенок уже достаточно большой и можно хорошо рассмотреть все его части тела.
Дополнительная диагностика
Если во время диагностики был выявлен большой риск патологии, то будущей маме рекомендуют пройти дополнительные исследования. Так, это может быть забор крови из пуповины или же взятие материала из амниотической жидкости. Такое исследование может точно выявить возможные отклонения или опровергнуть их. Однако помните, что после диагностики есть высокий риск преждевременных родов или самопроизвольного выкидыша.
В случае если вероятность патологии подтверждается, то будущей маме предлагают прервать беременность. Однако последнее решение всегда остается за женщиной.
Подведение итогов
Итак, теперь вы знаете, какие существуют диагностические мероприятия по выявлению патологий у будущего малыша. Проходите все исследования вовремя и всегда слушайте рекомендации врача. Только в этом случае вы можете быть уверены в том, что ваш ребенок полностью здоров и не имеет никаких отклонений.
Есть одно поверье: чтобы беременность протекала нормально, нужно связать маленькую детскую вещь, например берет. Схема вязания (вязание крючком) берета может быть найдена в журнале по рукоделию. Также вы можете купить уже готовое изделие. Хороших вам результатов анализов и приятной беременности!
Источник
С момента постановки на учет и на протяжении всей беременности женщина должна периодически проходить осмотры у различных специалистов, сдавать анализы и делать УЗИ. Наиболее важными считаются скрининговые обследования.
Первый скрининг проводят на сроке 11-14 недель, но наиболее информативен он, если его делают на сроке 12 недель. Как проходит обследование? Для чего оно делается?
Какие обследования входят в скрининг?
Первый скрининг входит в перечень обязательных медицинских обследований женщин во время беременности. Скрининг включает 2 основных процедуры: УЗИ и сдачу венозной крови.
На УЗИ для скрининга в 12 недель врач осматривает репродуктивные органы женщины, проверяет состояние плода и делает его замеры, оценивает состояние матки и плаценты.
Кровь берут для определения уровня гормонов: хорионического гонадотропина (ХГЧ) и протеина А, ассоциированного с беременностью (РАРР – А). Данные, полученные при исследовании, изучают гинеколог и специалист по генетике. Женщинам, входящим в группу риска или получившим сомнительные или негативные результаты по некоторым показателям, могут быть назначены дополнительные анализы (амниоцентез, биопсия хориона). В группу риска входят беременные:
- старше 35 лет;
- с предшествующими неоднократными выкидышами;
- имеющие родственников или старших детей с генетическими отклонениями;
- перенесшие на раннем сроке тяжелые заболевания;
- принимавшие во время беременности препараты, агрессивно воздействующие на плод.
Для чего проводят УЗИ на 12 неделе?
Особенность первых 12 недель беременности состоит в том, что в этот период формируются все основные органы и системы малыша, однако плод еще не защищен плацентой от воздействия негативных факторов, поступающих извне.
УЗИ на 12 неделе показывает, как развивается ребенок и соответствуют ли его параметры сроку беременности. Однако основная цель исследования – выявление отклонений в развитии. На данном сроке можно обнаружить генетические аномалии.
Также УЗИ позволяет зафиксировать:
- расположение плода в матке;
- количество ожидаемых малышей;
- состояние плаценты и репродуктивных органов матери;
- место прикрепления плаценты;
- количество и качество околоплодных вод;
- успешность протекания беременности;
- предполагаемую дату родов.
Если женщина не знает точную дату последней менструации (например, при нерегулярном цикле), УЗИ позволяет с большой достоверностью определить гестационный срок.
Как уже было сказано, первый скрининг дает возможность увидеть нарушения в развитии плода, чтобы мать могла принять решение о дальнейшей судьбе беременности. При выявлении серьезных отклонений врачи могут прервать процесс вынашивания. Ранняя диагностика выявляет следующие патологии плода:
- нарушения в образовании нервной системы;
- болезнь Дауна;
- синдром Патау;
- синдром Шерешевского-Тернера;
- заболевание Брахмана-Ланге;
- болезнь Эдвардса.
Также важен контроль состояния плаценты, матки и внутриутробных вод. Если фиксируются отклонения, назначается лечение, позволяющее женщине сохранить беременность и выносить здорового малыша.
Подготовка к УЗИ
На сроке 12 недель плод еще мал, поэтому необходимо исключить все факторы, которые препятствуют визуализации полости матки во время исследования. Поскольку в этот период матка еще не поднялась достаточно высоко, ее осмотру могут воспрепятствовать газы, скопившиеся в кишечнике. Для их устранения необходимо в течение 2 суток перед исследованием отказаться от употребления:
- копченой, консервированной, жареной и жирной пищи;
- морепродуктов;
- капусты;
- бобовых и сои;
- гороха;
- мучного;
- белого хлеба;
- сладостей.
Если накануне обследования появилось ощущение скопления газов в животе, женщина может принять Эспумизан. Данный препарат безвреден для плода и быстро устраняет газообразование в кишечнике.
УЗИ на 12-ти недельном сроке проводят 2 методами: трансвагинальным и трансабдоминальным. При втором способе требуется, чтобы мочевой пузырь пациентки был наполнен. Для этого за полчаса до процедуры необходимо выпить 500 мл воды или не опорожнять мочевой пузырь на протяжении 2-3 часов. В кабинет УЗИ нужно принести свою пеленку. В некоторых клиниках также требуются одноразовые перчатки.
Проведение процедуры
Длительность процедуры составляет от 10 до 30 минут. Скорость проведения зависит от расположения плода в матке, необходимости обследования женских половых органов, выявляемых в процессе исследования отклонений.
Перед обследованием специалист заполняет специальную анкету, в которую заносит общие сведения о матери, наличии генетических заболеваний в семье, предполагаемой дате зачатия. Эта информация необходима для последующей оценки полученных данных.
Трансвагинальное (внутреннее) УЗИ заключается в осмотре половых органов матери и полости матки путем введения датчика аппарата во влагалище. Перед процедурой инструмент обрабатывают антисептическим средством и надевают на него презерватив. Для проведения исследования женщине нужно лечь на спину и немного согнуть ноги в коленях.
Трансабдоминальное (внешнее) УЗИ проводится также в положении лежа, однако датчик аппарата водят по животу беременной. Для того чтобы исключить проникновение воздуха между кожей и инструментом, на живот женщины наносят специальный гель. Независимо от способа проведения правильно выполненная процедура не должна причинять дискомфорт пациентке.
Классическим методом УЗИ является трансабдоминальный. Трансвагинальный метод исследования выбирают в следующих случаях:
- Если женщина обладает избыточным весом, складки на теле препятствуют качественному осмотру через кожу.
- Подозрение на развитие патологий половых органов. Если у беременной наблюдаются признаки воспаления придатков, образования кисты в яичнике или миомы, осмотр через кожу не даст точных результатов.
- Диагностирована истмико-цервикальная недостаточность. Поскольку вагинальный датчик располагается ближе к цервикальному каналу, он позволит лучше оценить степень развития патологии.
В некоторых случаях исследования проводят двумя способами. Это необходимо, когда при трансабдоминальном обследовании возникли сложности с определением некоторых показателей. Такое возможно если:
- ребенок располагается таким образом, что нет возможности оценить параметры воротниковой зоны;
- при обследовании первым методом были выявлены образования в матке, которые плохо просматриваются;
- выяснилось, что плацента или плодная оболочка крепятся низко.
УЗИ не вредит малышу и матери, поэтому проведение процедуры несколькими способами допустимо. После исследования женщине дают заключение, с которыми она должна посетить врача.
Расшифровка результатов
В протоколе УЗИ указывают параметры ребенка, количество плодов в матке, качество околоплодных вод, расположение младенца в утробе, частоту биения сердца малыша. Также врач описывает патологии, которые обнаруживаются в матке или других половых органах. В описании результатов используются специальные медицинские сокращения и специфическая аббревиатура.
При расшифровке специалисты опираются на нормы, соответствующие срокам гестации. В таблице описаны нормативы основных показателей УЗИ беременности на 12 неделе.
| Варианты сокращенного обозначение показателя | Показатель | Норма, мм |
| БПР, БРГП, BPD | Расстояние между теменными костями головки или от виска до виска (бипариентальный размер, размер межтеменной области) | 20-21 |
| КТЛ (KRL) | Протяженность от копчика до темени (копчико-теменной размер) | 51-73 |
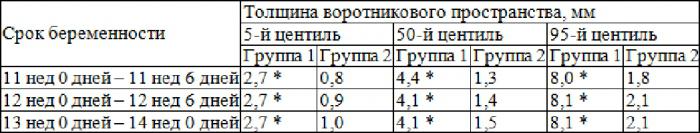
| ТВП, ТВЗ | Толщина или плотность воротниковой зоны (кожной складки шеи сзади) | 1,6-2,7 |
| Рост | Длина тела от головы до пят | 80-82 |
| ДлБ (FML) | Длина бедра, бедренной кости | 7-9 |
| НК | Носовая кость | более 3 |
| ЧСС | Частота сердечных сокращений (скорость, с которой сокращается сердечная мышца младенца) | 140-174 уд/мин |
| Вес | — | 17-19 г |
| ДА | Двигательная активность | присутствует |
| АС (ОЖ) | Окружность живота | 50-72 |
| ОГ | Окружность головы | 58-84 |
| ДЖ (ABD) | Диаметр живота | 15-23 |
| ОГ / ОЖ | Отношение размера головы к объему живота | 1,1-1,3 ед. |
При описании расположения плода встречаются термины: продольное, поперечное, диаметральное. Любое положение на данном сроке считается нормой. Нормальным является определение количества околоплодных вод как «обычное».
Также уделяется внимание внутренним органам. Однако в 12 недель они еще очень малы, поэтому специалист только отмечает их наличие или отсутствие. Видно, что сформированы полушария мозга, у сердца образованы 4 камеры, есть желудок, мочевой пузырь, кишечник, брюшные стенки. Врач также подсчитывает конечности: должно быть 2 руки и 2 ноги.
Наибольшее внимание уделяется параметрам, указывающим на хромосомные отклонения: толщине воротникового пространства и косточкам носа. В некоторых случаях точную длину носовой кости не удается измерить. Однако на данном сроке она должна четко выделяться.
Смотрят также, в каком месте прикрепилась к матке плацента. Чаще всего детское место крепится к задней стенке, однако прикрепление по передней стенке также является нормальным. Врач также измеряет длину шейки (норма более 30 мм) и расстояние от внутреннего зева до места прикрепления плаценты. Толщина плаценты должна составлять 14,5-15,5 мм, а степень зрелости – 0.
Возможные отклонения
При выявлении отклонений врачи рекомендуют дополнительные обследования и повторное прохождение УЗИ через 10-14 дней. В некоторых случаях женщине назначают лечение. Однако существуют осложнения, при которых необходимо прервать беременность.
В таблице приведены наиболее часто выявляемые отклонения от нормы, причины, которые к ним привели, и варианты того, что можно сделать в дальнейшем.
| Отклонение | Причина | Возможные действия |
| Маленький размер от копчика до темени | неправильное определение срока беременности; плохое питание матери; неправильное развитие плода; гормональная недостаточность у беременной; генетическая предрасположенность | Проведение дополнительной диагностики, повторное УЗИ через 2 недели, сравнение показателя с другими параметрами |
| Отсутствие носовой кости | хромосомное отклонение | Сравнение с показателями скрининга крови. Рекомендации к прерыванию беременности при подтверждении нарушений. |
| Большое отклонение от нормы толщины воротниковой зоны | генетическое заболевание (синдром Патау, Дауна, Шершевского-Тернера, Эдвардса); внутриутробная инфекция | Проведение анализа околоплодных вод и ворсин хориона. Подтверждение диагноза анализами на ХГЧ и РАРР-А. Моральная подготовка матери к рождению «особого» малыша или аборт по медицинским показаниям. |
| Отсутствие двигательной активности, жизненно важных органов | неправильное развитие плода; внутриутробная гибель ребенка | Прерывание беременности |
| Старение плаценты, отмирание некоторых участков плаценты | гормональная недостаточность; угроза выкидыша | Лечение в стационаре. Прием препаратов, поддерживающих нормальное кровообращение в плаценте и уровень гормонов. |
| Тонус матки | недостаток гормонов; стресс; плохое питание; физическое воздействие в области живота | Терапия, направленная на снижение маточных спазмов. Прием гормональных препаратов. Снижение физической активности. Разработка специальной диеты. |
| Несоответствие уровня околоплодных вод норме | проникновение инфекции; генетическая предрасположенность; плохая работа почек; нарушения работы ЦНС | Лечение в стационаре в зависимости от установленного диагноза. |
| Центральное предлежание плаценты | индивидуальные особенности женщины; недостаток прогестерона | Наблюдают за состоянием беременной до 3 триместра. Если плацента не поднимается, роды проводят путем кесарева сечения. |
| Шейка матки укорочена | гормональный сбой; генетическая особенность матери | Максимальное снижение физической активности будущей мамы. При серьезных отклонениях проводят хирургическую операцию по ушиванию или вставляют специальное кольцо для удержания плода в матке. |
Расшифровка результатов анализа крови при скрининге
Для получения правильного результата первого скрининга необходимо, чтобы кровь сдавалась в день проведения УЗИ. При расшифровке анализа врачи ориентируются на абсолютные показатели и усредненные (медиану). Медиана является отношением среднего норматива к фактическим цифрам, полученным при исследовании. Для ХГЧ и РАРР-А на 12 неделе она равна 0,5-2 МоМ.
Важность данных показателей заключается в том, что гормоны, исследуемые при скрининге, активизируются только во время беременности. ХГЧ активно вырабатывается после оплодотворения, а протеин А выделяется плацентой. Их концентрация изменяется в зависимости от срока беременности.
Норма ХГЧ для 12 недель составляет 13,4-128,5 нг/мл. Норматив для РАРР-А – 1,03-6,01 мЕД/мл. Отклонения от нормальных показателей позволяют выявить хромосомные нарушения в развитии ребенка. При расшифровке результатов специалисты ориентируются на совокупность всех показателей скрининга. В таблице приведены возможные причины отклонения от норм уровня гормонов беременности.
| Показатель ХГЧ | РАРР-А | Причина отклонения |
| Выше нормы | Понижен | Развитие синдрома Дауна у плода |
| Снижен | Низкий | У ребенка развивается болезнь Эдвардса |
| Ниже нормы | Незначительное отклонение от нормы, нормальный | Угроза прерывания беременности |
| В норме или незначительно снижен | Ниже нормы | Патологии плода: синдром Патау, заболевание Шерешевского-Тернера, недостаток витаминов и полезных микроэлементов в организме матери |
| Высокий | Высокий | Многоплодная беременность |
Правильная подготовка к анализу не менее важна, чем соблюдение сроков проведения исследования. За 2 суток до анализа нужно отказаться от употребления жирной еды. Последний прием пищи нужно осуществить за 6 часов до посещения лаборатории.
Врач акушер-гинеколог, репродуктолог, консультант по грудному вскармливанию, окончила ЧГУ им. Ульянова со специализацией гинекология, маммология Подробнее »
Источник
