Признаки сердечной недостаточности у женщин по анализу крови
Хроническая сердечная недостаточность
Хроническая сердечная недостаточность (ХСН) – заболевание, при котором сердце оказывается неспособным перекачивать количество крови, достаточное для того, чтобы организм был обеспечен кислородом. Она может возникнуть в результате многих заболеваний сердечно-сосудистой системы, среди которых наиболее распространены ишемическая болезнь сердца, гипертония, ревматоидные пороки сердца, эндокардит. Ослабленная сердечная мышца оказывается не в состоянии перекачивать кровь, выбрасывая в сосуды все меньшее и меньшее ее количество.
Сердечная недостаточность развивается медленно и на начальных стадиях проявляется только при физической нагрузке. Характерные симптомы в покое свидетельствуют о тяжелой стадии заболевания. Прогрессируя, ХСН значительно ухудшает состояние больного, ведет к снижению работоспособности и инвалидности. Итогом ее могут стать хроническая печеночная и почечная недостаточность, тромбы, инсульты.
Своевременная диагностика и лечение позволяют замедлить развитие заболевания и предотвратить опасные осложнения. Важная роль в стабилизации состояния отводится правильному образу жизни: снижению веса, низкосолевой диете, ограничению физической и эмоциональной нагрузки.
Синонимы русские
Застойная сердечная недостаточность, сердечная недостаточность.
Синонимы английские
Heart failure, congestive heart failure.
Симптомы
Клинические проявления сердечной недостаточности зависят от ее длительности и тяжести и достаточно разнообразны. Развитие заболевания медленное и занимает несколько лет. При отсутствии лечения состояние пациента может ухудшаться.
К основным симптомам хронической сердечной недостаточности относятся:
- одышка при физической нагрузке, при переходе в горизонтальное положение, а затем и в покое;
- головокружение, усталость и слабость;
- отсутствие аппетита и тошнота;
- отеки ног;
- скопление жидкости в брюшной полости (асцит);
- увеличение веса на фоне отеков;
- быстрое или нерегулярное сердцебиение;
- сухой кашель с розоватой мокротой;
- снижение внимания и интеллекта.
Общая информация о заболевании
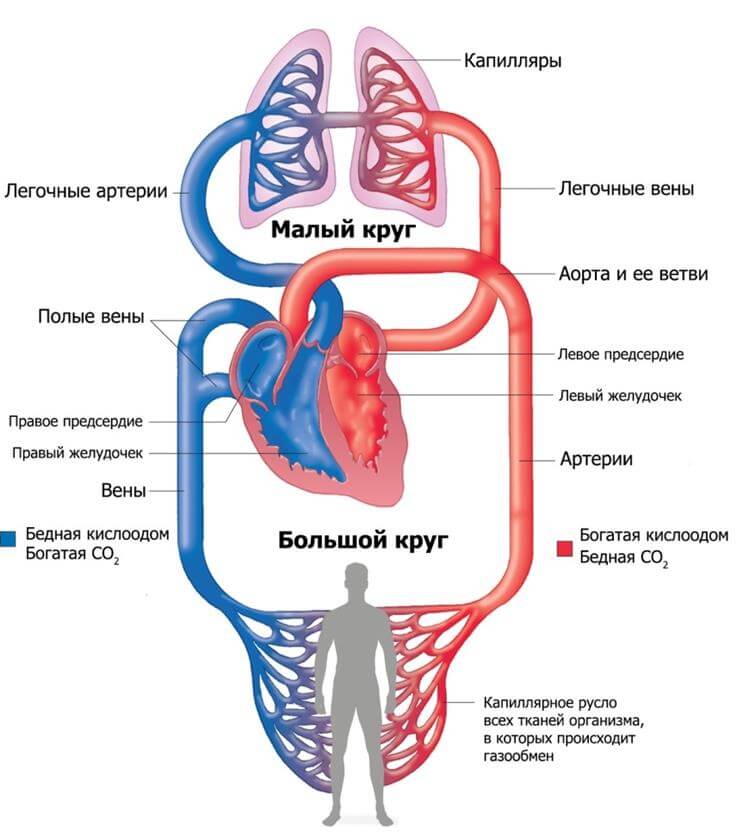
Сокращаясь, сердце обеспечивает непрерывную циркуляцию крови по сосудам. Вместе с кровью кислород и питательные вещества поступают ко всем органам и тканям, а конечные продукты обмена веществ, в том числе и жидкость, удаляются. Это достигается чередованием двух фаз: сокращения сердечной мышцы (оно называется систолой) и ее расслабления (диастолой). В зависимости от того, какая из фаз сердечной деятельности нарушает его работу, говорят о систолической или диастолической сердечной недостаточности.
- Систолическая сердечная недостаточность является следствием слабости сердечной мышцы и характеризуется недостаточным выбросом крови из камер сердца. Ее наиболее частыми причинами являются ишемическая болезнь сердца и дилатационная миокардиопатия. Чаще наблюдается у мужчин.
- Диастолическая сердечная недостаточность развивается, когда сердечная мышца теряет способность растягиваться. В результате в предсердия поступает гораздо меньший объем крови. Наиболее частые причины: артериальная гипертензия, гипертрофическая миокардиопатия и стенозирующий перикардит.
Сердце человека можно условно разделить на правую и левую половины. Перекачивание крови в легкие и насыщение ее кислородом обеспечивается за счет работы правых отделов сердца, а за доставку крови к тканям отвечают левые. В зависимости от того, какие именно отделы не справляются со своей задачей, говорят о правожелудочковой или левожелудочковой сердечной недостаточности. При нарушенной работе левых отделов на первый план выходят одышка и кашель. Правосторонняя недостаточность проявляется системными отеками.
Чтобы подобрать необходимые лекарственные препараты, очень важно определить механизм возникновения сердечной недостаточности и ее тип.
Кто в группе риска?
Наличие хотя бы одного из нижеперечисленных факторов риска достаточно для развития хронической сердечной недостаточности. Сочетание двух или более факторов значительно повышает вероятность заболевания.
К группе риска относятся пациенты с:
- высоким кровяным давлением;
- ишемической болезнью сердца;
- инфарктом миокарда в прошлом;
- нарушениями сердечного ритма;
- сахарным диабетом;
- врождённым пороком сердца;
- частыми вирусными заболеваниями на протяжении жизни;
- хронической почечной недостаточностью;
- алкогольной зависимостью.
Диагностика
Диагноз «хроническая сердечная недостаточность» ставится на основании данных об истории заболевания, характерных симптомов и результатов лабораторных и других исследований.
Лабораторные исследования
- В общем анализе крови чаще всего нет изменений. В отдельных случаях может определяться умеренно выраженная анемия.
- Скорость оседания эритроцитов (СОЭ) бывает повышена, особенно когда сердечная недостаточность явилась результатом ревматического поражения сердца или инфекционного эндокардита.
- Общий анализ мочи важен для того, чтобы диагностировать осложнения со стороны почек и исключить почечное происхождение отеков. Одно из возможных проявлений хронической сердечной недостаточности – высокий уровень белка в моче.
- Общий белок и белковые фракции в крови могут быть понижены из-за перераспределения их в отечную жидкость.
- Глюкоза в крови. Важна для исключения сахарного диабета как одного из факторов риска сердечной недостаточности.
- Холестерол, липопротеины высокой и низкой плотности. Имеется четкая взаимосвязь между повышенным уровнем холестерина и развитием атеросклероза, ишемической болезни сердца, гипертонии. Высокий уровень холестерина и липопротеинов при сердечной недостаточности может указывать на более тяжелое течение заболевания.
- Натрий и калий в крови. При хронической сердечной недостаточности их уровень в сыворотке крови способен существенно меняться из-за отеков. Контроль состава крови особенно важен при назначении мочегонных препаратов.
- Мозговой натрийуретический пропептид (NT-proBNP) представляет собой белок, образующийся в сердечной мышце в ответ на ее избыточное растяжение и перегрузку. Он достаточно долго циркулирует в крови и может быть легко определен при лабораторном исследовании. Чем сильнее сердечная перегрузка, тем активнее его секреция, поэтому повышение уровня мозгового натрийуретического пропептида в крови отражает тяжесть сердечной недостаточности и помогает дать прогноз заболевания. Кроме того, чем выше уровень NT-proBNP, тем серьезнее нарушения сердечной деятельности. Именно поэтому данный анализ считается «золотым стандартом» в диагностике хронической сердечной недостаточности.
Дополнительные исследования
Объем дополнительного обследования определяется лечащим врачом.
- Рентген грудной клетки. Рентгеновские снимки позволяют оценить положение и размеры сердца, исключить или подтвердить сопутствующие изменения в легких.
- Электрокардиография (ЭКГ). Показывает нарушения сердечного ритма, а также последствия перенесенного инфаркта миокарда.
- Эхокардиограмма позволяет дифференцировать систолическую и диастолическую сердечную недостаточность, увидеть работу всех отделов сердца, оценить его размеры, толщину мышцы, осмотреть клапаны. Наиболее важным параметром является фракция выброса. Она отражает эффективность работы сердца и выражается как процентное соотношение объемов крови, поступающей в аорту во время сокращения и остающейся в нем. В норме этот показатель соответствует 60-70 %, при сердечной недостаточности может снижаться до 40 %. Чем ниже фракция выброса, тем тяжелее степень нарушений работы сердца. Показатель ниже 35 % говорит о высоком риске нарушений ритма.
- Нагрузочные пробы. Предназначены для изучения реакции сердца на повышенную физическую нагрузку.
- Коронарография. Рентгеновское исследование, при котором специальное контрастное вещество вводится по катетеру непосредственно в сосуды сердца. Помогает установить диагноз «ишемическая болезнь».
Лечение
Сердечная недостаточность – хроническое заболевание, при котором пациенты нуждаются в постоянном приеме медикаментов. Правильно подобранная терапия позволяет замедлить прогрессирование процесса, а чаще всего – улучшить состояние. В отдельных случаях требуется хирургическое лечение.
Эффективным методом лечения является постановка кардиостимуляторов, или искусственных регуляторов сердечного ритма.
В лечении хронической сердечной недостаточности значение имеет также образ жизни:
- полный отказ от алкоголя и курения,
- контроль веса,
- соблюдение бессолевой, богатой белком и витаминами диеты
- прогулки на свежем воздухе.
Профилактика
- Образ жизни, препятствующий ишемической болезни сердца:
- контроль за артериальным давлением,
- регулярная физическая активность,
- закаливающие процедуры,
- нормализация обмена веществ (снижение избыточного веса, контроль за уровнем холестерина, ограниченное употребление соли),
- отказ от курения, алкоголя, кофе.
Четкое и последовательное выполнение рекомендаций кардиолога позволяет значительно замедлить патологический процесс и улучшить качество жизни пациента.
Рекомендуемые анализы
- Скорость оседания эритроцитов (СОЭ)
- Общий анализ крови
- Общий анализ мочи с микроскопией осадка
- Белок общий в моче
- Альбумин в сыворотке
- Белок общий в сыворотке
- Белковые фракции в сыворотке
- Билирубин общий
- Креатинин в сыворотке
- Мочевина в сыворотке
- Ревматоидный фактор
- С-реактивный белок, количественно (высокочувствительный метод)
- Калий, натрий, хлор в сыворотке
- Кальций в сыворотке
- Магний в сыворотке
- NT-proBNP (количественно)
Источник
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Основными задачами терапии сердечной недостаточности являются:
- устранение симптомов;
- замедление прогрессирования болезни;
- улучшение качества жизни;
- уменьшение количества госпитализаций;
- улучшение прогноза.
Особое внимание должно быть уделено массе тела.
Терапия включает медикаментозное лечение, коррекцию питания и образа жизни при необходимости.
Чаще всего назначаются ингибиторы АПФ (например, каптропил или аналоги). В некоторых случаях эффективным является сочетание бисопролола (бета-адреноблокатор) и дигоксина. Не менее распространено назначение антагонистов минералокортикоидных рецепторов (эплеренон). При наличии отеков рекомендовано принимать диуретики.
Диета направлена на нормализацию веса, регулярная физическая нагрузка умеренной активности должна войти в привычку.
Медикаментозное лечение
Лекарственные препараты назначают в любом случае. Их количество зависит от стадии, выраженности симптомов сердечной недостаточности, а также причины ее возникновения.
В некоторых случаях врач прописывает один препарат, в других же необходима их комбинация. Каждый человек индивидуален — его анализы, история болезни не идентичны, поэтому выбирает вариант лечения только лечащий доктор, поскольку слишком много нюансов по взаимодействию между медикаментозными средствами, которые просто не под силу понять человеку, не знакомому с фармакологическим действием тех или иных веществ.
Ингибиторы АПФ
Их следует считать препаратами первой линии (их назначают обязательно при отсутствии противопоказаний) в лечении сердечной недостаточности. Они доказали свою эффективность в огромном количестве клинических исследований. Самыми частыми в использовании являются каптоприл, эналаприл, лизиноприл, периндоприл.
Бета-адреноблокаторы
Рекомендуют использовать в сочетании с гликозидами, благодаря чему больше снижается риск возникновения жизнеугрожающих аритмий, а также явлений коронарной недостаточности (признаков стенокардии). Кроме того Бета-адреноблокаторы снижают частоту сердечных сокращений, уменьшают толщину стенок желудочков сердца, улучшают прогноз заболевания. Наиболее популярными являются бисопролол, метопролола сукцинат, небиволол.
Антагонисты минералокортикоидных рецепторов
Эта группа препаратов по праву входит в тройку основных групп для лечения сердечной недостаточности (вместе с иАПФ и бета-адреноблокаторами). Спиронолактон и эплеренон следует назначать только после анализов крови на калий и креатинин, поскольку оба являются калий-сберегающими. Во время лечения также необходимо следить за уровнем калия и креатинина. В случае их превышения высок риск возникновения нарушений ритма сердца, опасных для жизни, и ухудшения функции почек.
Гликозиды
Дигоксин — наиболее часто применяемый препарат из группы сердечных гликозидов.
Принимать препарат следует очень осторожно и только по рекомендации лечащего врача. Самостоятельное его назначение чревато появлением жизнеугрожающих нарушений ритма из-за неправильно подобранной дозировки.
Диуретики
Мочегонные средства (диуретики) необходимы при наличии избыточного содержания жидкости в организме, проявляющегося отеками. Исключением для лечения является лишь 1 стадия заболевания.
К основным препаратам этой группы относят гидрохлортиазид, индапамид, торасемид, фуросемид.
Сартаны
Препараты второй линии — валсартан, лозартан. Назначаются при наличии у больного противопоказаний к приему иАПФ (двусторонний стеноз почечных артерий, непереносимость иАПФ, упорный сухой кашель, связанный с приемом иАПФ и так далее).
Нерекомендуемые препараты
Следует проявлять осторожность при применении следующих препаратов или избегать их назначения при сердечной недостаточности:
- нестероидные противовоспалительные средства (НПВС), к ним относятся ортофен, ибупрофен, диклофенак, индометацин, аспирин и другие;
- антагонисты кальция (верапамил, дилтиазем);
- трициклические антидепрессанты;
- кортикостероиды (преднизолон, гидрокортизон, кортизон и другие);
- препараты лития.
Питание и образ жизни при сердечной недостаточности
Диета в первую очередь нацелена на борьбу с ожирением. Потребление жидкости ограничивать не следует. Только в тяжелых случаях сердечной недостаточности, требующей внутривенного введения мочегонных средств). В остальных случаях при активной мочегонной терапии минимальный объем жидкости должен быть 1,5 л в сутки.
Ограничение потребления соли до 5-6 гр в сутки. Имеется в виду общее потребление соли, то есть из всех продуктов питания, а не только поваренная соль. Поэтому специалист должен рассказать пациенту о наиболее соленых продуктах, от которых следует отказаться. Например соленья, копчености, колбасные изделия, консервы.
Следует настоятельно рекомендовать всем больным отказаться от курения.
При подозрении на алкогольную кардиомиопатию употребление алкоголя должно быть запрещено.
Во всех других случаях потребление алкоголя возможно в ограниченном количестве (1 бокал красного сухого вина в сутки).
Необходимо отказаться от малоподвижного образа жизни. Следует поощрять умеренную активность, направленную на укрепление мышц (например, ходьба), тогда как интенсивные нагрузки не рекомендуются. Рекомендации по физической активности должны быть даны врачом ЛФК.
К конкретным рекомендациям относятся динамическая нагрузка (ходьба) 3-5 раз в неделю в течение 20-30 мин или езда на велосипеде в течение 20 мин. 5 раз в неделю.
Источники:
Источник
Сердечная недостаточность (СН) представляет собой распространенный патологический процесс. Женщины страдают несколько реже, но активность состояния и агрессивность его течения у них выше, прогнозы хуже, что делает вопрос ранней диагностики и назначения терапии ключевым.
Симптомы заболевания у обоих полов идентичны и зависят как от локализации отклонения (правый или левый желудочек), так и от давности развития (острая или хроническая стадия), наличия терапии, ее качества и прочих моментов, вплоть до возраста больной.
Это не только собственно сердечные признаки, но и проявления со стороны других органов. Запущенные формы быстро приводят к декомпенсации, генерализованной полиорганной недостаточности и смерти пациентки.
По описанной клинической картине можно заподозрить у себя нарушение. Само заболевание развивается в результате длительного течения гипертонии, после перенесенного инфаркта или воспаления миокарда. Прочие факторы встречаются реже.
Различия в симптомах до и после климакса
Принципиальных момента два:
- У пожилых женщин отсутствует нарушение менструального цикла, поскольку менопауза уже наступила. До 40 лет этот симптом хорошо заметен.
- В поздний период (50-60 лет) выраженность проявлений выше, прогнозы хуже, потому как продукция гормонов падает, даже заместительная терапия не может полностью компенсировать состояние.
В молодые годы эстрогены помогают частично устранить нарушения и смягчить патологический процесс. В остальном, признаки будут одинаковы не зависимо от возраста пациентки.
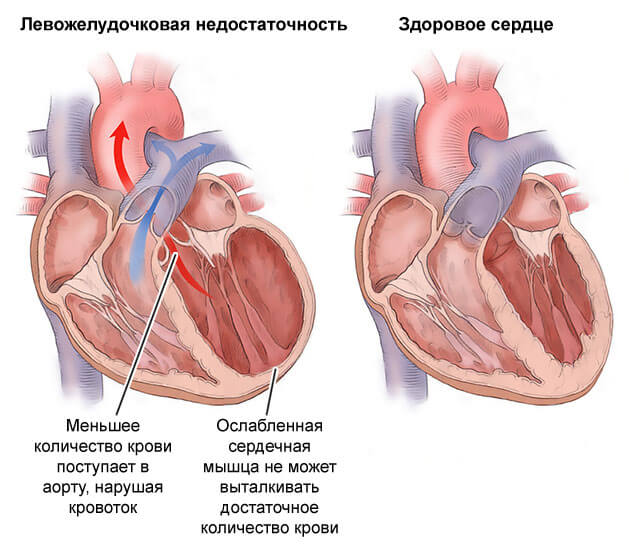
Симптомы хронической правожелудочковой СН
Непереносимость физической активности. Развитие ХСН у женщин всегда сопровождается падением механических возможностей тела. Поскольку мышечный орган в недостаточной мере выбрасывает кровь в малый круг, она слабо насыщается кислородом.
При прохождении по всему телу, ткани недополучают питания и O2, потому энергетический обмен, сократимость мышц падает, становится недостаточной. Организму приходится затрачивать куда большие усилия. Ходьба сопоставима с бегом и так далее.
Выраженное нарушение не считается нормой. Оно говорит об отсутствии даже частичной компенсации состояния, требуется лечение под контролем кардиолога. Полного восстановления ждать не приходится, но улучшить качество жизни можно.
Одышка
На ранних стадиях развивается после интенсивной физической нагрузки и идет в системе с предыдущим проявлением. Позднее, по мере прогрессирования заболевания положение усугубляется.
Невозможно не то что заниматься спортом или вести активный образ жизни, даже с постели встать подчас задача невыполнимая. Поход в магазин, пешая прогулка становятся сродни подвигу.
Это сравнительно поздняя, запущенная стадия патологического процесса. Доводить до нее не стоит. Как только отклонение достигает такой черты, на полное и даже относительное восстановление рассчитывать уже не приходится.
Единственное, что под силу сделать врачам, частично купировать проявление и продлить биологическое существование пациентки. На какой срок — зависит от индивидуального анамнеза.
Слабость, астенические явления
Результат недостаточного питания церебральных структур. Головной мозг состоит из скоплений нервной ткани. Они особенно чувствительны к концентрации кислорода в крови. Даже минимальное отклонение от нормы будет ощущаться.
Сонливость, падение работоспособности, невозможность выполнять обязанности по дому и нежелание что-либо делать (апатия) — это части одного целого. Имеют название астении.
Выявить причину такого нарушения без привязки к прочим симптомам трудно, это не патогномоничное (не характерное) явление.
Оно типично для множества состояний (от психических расстройств шизофренического спектра до банальной усталости, недостаточности отдыха, отсутствия четкого графика).
Бессонница
Проявляет себя едва ли не с начала. Предстает в двух формах:
- Первая. Пациентка ложится, выключает свет. Проваливается в бессознательное состояние и через 10 минут пробуждается необычайно бодрый и свежий. Обычно резко. Спустя примерно 20-30 минут или около того опять накатывает усталость и так продолжается всю ночь.
- Другой вариант — просто частые пробуждения без периодов выработки большого количества кортизола и временного повышения активности.
Коррекция состояния возможна легкими снотворными. Даже по устранении сердечнососудистой патологии симптом преследует больную.
Особенно заметен этот симптом у женщин после 50 лет, когда сон нарушается естественным образом, а сердечная недостаточность налагает свой отпечаток, усугубляет состояние.
Необъяснимая потливость
Вне связи с физической активностью. Возникает приступами. Обычно гипергидрозу предшествует ощущение прилива крови к лицу.
Это нормальное явление в климактерический период и момент до него, примерно за пару лет. Потому возможна ложная диагностика.
У молодых же женщин вариантов нет. Речь о признаке патологии. Какой — нужно разбираться. Классическое сочетание — повышенная потливость и нарушение сердечного ритма по типу синусовой тахикардии дает врачу много информации.
Но сопутствующие признаки есть не всегда. Нужна объективная инструментальная диагностика.
Изменение цвета кожи
Побледнение, по всему телу. На фоне невыраженного состояния с полной или частичной компенсацией, проявление развивается временно — длится от пары минут до нескольких часов.
Сопровождается вегетативными признаками: тошнотой, головокружением, сердцебиением, слабостью и прочими. Сквозь белую кожу просвечивают сосуды. «Мраморный» рисунок характерен именно для нарушения работы сердца.
Также изменяется цвет десен. Слизистых оболочек вообще. Это типичное проявление сердечной недостаточности.
Аритмии
На ранних этапах, пока организм еще способен частично компенсировать нарушение, речь о синусовой тахикардии.
Количество сердечных сокращений растет до 100-180 ударов в минуту. Длительность эпизода — не более 10-20 минут, чуть реже возможны исключения.
Симптом сохраняется даже во время ночного отдыха, когда интенсивность сердечной деятельности падает. В этом случае такого не наблюдается.
Когда тело уже не справляется, развивается декомпенсация с брадикардией. Снижением ЧСС до 60 ударов. Возможно присоединение опасных форм аритмии, вроде фибрилляции, групповой экстрасистолии и прочих.
Кашель, кровохаркание
Указывает на застойные явление в правом желудочке. Он отвечает за движение крови по малому кругу. Рост давления в легочных артериях и прочих структурах приводит выходу части вещества в дыхательные пути.
Кровь раздражает мерцательный эпителий, провоцирует рефлекторный кашель. Ложно проявление может быть принято за часть клинической картины туберкулеза.
Для этого инфекционного заболевания сердечные симптомы также типичны. Нужна дифференциальная диагностика. Достаточно анализа мокроты и рентгенографии грудной клетки.
Признакий левожелудочковой СН
Эта камера отвечает за выброс крови в большой круг через аорту, а оттуда жидкая ткань двигается по всему организму.

Становится понятно, какой ущерб приносит падение сократительной способности миокарда и малый объемы питания всех структур тела.
Головокружение
Развивается как итог длительной ишемии мозга. Обычно проявление мало заметно, до определенного момента. Затем вертиго достигает значительных масштабов.
Пациентка не способна ориентироваться в пространстве, занимает вынужденное лежачее положение.
Длительность одного такого эпизода может достигать нескольких дней. Речь об опасном проявлении. Ишемия церебральных структур нередко заканчивается инсультом.
Головная боль
Цефалгия. Локализуется в затылочной области, висках, темени. Давящая, пульсирующая. Следует в такт за биением сердца, сопровождается выраженным нарушением самочувствия: тахикардией, тошнотой.
Купирование проявления возможно с помощью препаратов-анальгетиков (Пенталгин и прочие). Возникает симптом внезапно, может указывать на развивающийся инсульт.
Тошнота и рвота
Изолированно не встречаются. Сопровождает головную боль, прочие астенические явления. Однако эпизоды опорожнения желудка не приводят к облегчению. Почему так?
Причина в рефлекторном характере. При отравлении токсины перестают стимулировать особые центры головного мозга, все восстанавливается.
Что же касается сердечной недостаточности, указанные нервные скопления недополучают питательных веществ. Отсюда постоянная стимуляция, до тех пор, пока трофика не будет нормализована.
Слабость
По уже названным причинам. В этом случае фактор примерно тот же самый. С той лишь разницей, что процесс непосредственный.
Если правожелудочковая недостаточность сопряжена со скудным обеспечением крови кислородом, при этом формальный объем сохранен, тут мало само количество жидкой соединительной ткани, выбрасываемой в систолу.
Из-за слабости сокращений возникает невозможность адекватного питания органов. Последствия уже известны: снижение качества жизни из-за дискомфорта, инсульт, в перспективе нескольких лет возможна сосудистая деменция. Разновидность приобретенного слабоумия.
Усиленное мочеиспускание
Развивается периодами. Обычно после выраженного приступа сердечной недостаточности. В момент отклонения почки не справляются со своей функцией из-за малого объема поступающей крови.
Как только сократительная способность миокарда приходит в норму, жидкость начинает выводиться. А поскольку скапливается ее много, необходимо экстренное выведение.
Полиурия не продолжается долго. Максимум несколько часов. Те же симптомы развиваются при пароксизмальной тахикардии.
Если приступу обильного мочеиспускания предшествует быстрое биение сердца, нужно насторожиться и снова проконсультироваться у кардиолога.
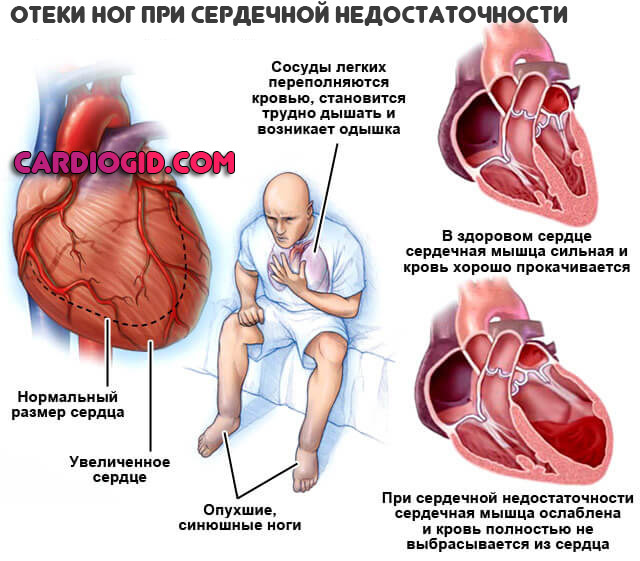
Периферические отеки
Формируются в результате почечной недостаточности. Согласно статистике, примерно 60% женщин с СН страдают еще и дисфункцией выделительной системы.
Без лечения она прогрессирует стремительными темпами. Восстановление в определенный момент становится невозможным.
Сначала отекают только ступни и лодыжки, затем икры, бедра. На развитой стадии страдают руки, лицо.
Применение мочегонных препаратов позволяет добиться коррекции только в начальной фазе болезни. Затем стимуляция окажет скорее обратное действие.
Нарушения менструального цикла, бесплодие
Возникает в 90% случаев. Причина все в том же — скудное кровообращение в органах малого таза. Задействована группа факторов.
Основной — недостаточная выработка специфических гормонов. Эстрогена и прогестерона. Отсюда нарушение цикла по типу ановуляции или раннее его прерывание до наступления секреторной фазы.
Помимо отклонения естественного процесса, падает еще и фертильность. Женщина не может забеременеть долгое время, а после оплодотворения, если такое и случается, возникает быстрое прерывание гестации, выкидыш.
Причина может быть неочевидной на первый взгляд. После оценки состояния репродуктивной системы и параллельной диагностики сердечнососудистых патологий все становится на свои места.
Недостаточность обоих желудочков
Провоцирует генерализованные нарушения со стороны всего организма.
- Полиорганная дисфункция. Страдает печень, почки и головной мозг. Также само сердце. В перспективе нескольких месяцев или лет вероятна смерть пациентки.
- Головные боли. В затылочной области и темени.
- Аритмии. По типу брадикардии, а потом экстрасистолии. Когда в нормальную частоту сокращений и интервалы между ударами вторгается еще одно мышечное движение. При повторении возможна остановка сердца.
Все описанные выше проявления присутствуют в той или иной мере, поскольку речь о генерализованном нарушении сократительной способности всего миокарда.
Симптомы острой правожелудочковой СН
- Одышка, возникающая без связи с физической нагрузкой. Возникает внезапно, сопровождается выраженным дискомфортом, возможна потеря сознания. При попытках двигаться, все еще хуже, вплоть до инсульта, остановки сердца или смерти пациентки.
- Удушье. Более грозное состояние. Сопровождается полной невозможностью набрать воздуха. При перемене положения тела — несколько проще. Если лечь — развивается асфиксия. Нарушения подобного плана в острый период — одна из характерных черт правожелудочковой недостаточности, которая часто и становится причиной гибели больной.
- Падение артериального давления до критических отметок. Ниже 90 на 60 мм рт. ст. Субъективно ощущается слабостью, сонливостью, головокружением. Вероятна потеря сознания, глубокий обморок.
Дальнейшее прогрессирование заканчивается комой и смертью. Если пациентке не помочь восстановление уже невозможно.
К тому же гипотония приводит к еще большему падению сократительной способности миокарда. Процесс циклический, усугубляет сам себя. Требуется срочная госпитализация в стационар.
- Набухание шейных вен. Результат роста давления в одноименных сосудах. Считается визитной карточкой острого патологического процесса.
- Нарушения сознания, работы головного мозга. По типу глубокого обморока или комы. Возможны выраженные психические расстройства, кратковременного характера.
- Цианоз носогубного треугольника. Посинение области вокруг рта и губ.
- Бледность кожи. Дермальные покровы становятся беловатыми. То же касается и слизистых оболочек, особенно десен.
- Потливость. Гипергидроз. Как итог патологического рефлекторного расширения периферических капилляров.
- Паническая атака. В момент острого приступа пациентка испытывает сильный страх, волнение. Может вести себя неадекватно.
Психомоторная активность существенно растет, женщина мечется, не находит места. При возникновении проявления больная не может контролировать поведение.
По мере прогрессирования, особенно, если это не первый эпизод острой сердечной недостаточности, признак ослабевает, а затем и вовсе не обнаруживается.
- Болевой синдром в грудной клетке. Давление или жжение, минимальное. Дает знать о себе отдаленным дискомфортом непонятного характера. Увязать неприятное ощущение с проблемами сердца возможно не всегда, нужно смотреть на сопутствующие симптомы.
- Отеки. Периферические и центральные. Развиваются в течение считанных часов.
Признаки острой сердечной недостаточности у женщин в правой камере, преимущественно, легочные, дыхательные. За редкими исключениями. Прогноз относительно благоприятен, поскольку есть время на диагностику и лечение.
Признаки острой левожелудочковой СН
- Аритмия — первый признак сердечной недостаточности. Проявляет себя смесью брадикардии с экстрасистолией. Пульс слабый, прощупывается плохо.
- Кашель с кровью, но без мокроты. Если приступ длится долго, то с вязким, прозрачным экссудатом и вкраплениями жидкой соединительной ткани.
- Удушье. В любом положении тела. Пациентка сидит, не может набрать воздуха.
- Церебральные проявления: головная боль, вертиго, обмороки, кома, отклонение работы органов чувств.
- Психомоторное возбуждение, психические нарушения: неадекватность, спутанность сознания, апатичность, падение скорости и продуктивности мышления, ступор.
- Выраженный отек легких или сердечная астма. Оба состояния требуют срочной транспортировки в больницу, качественного лечения. Симптомы примерно одни и те же: удушье, асфиксия, кровохаркание, слабость, потеря сознания, нарушение ритма и прочие.
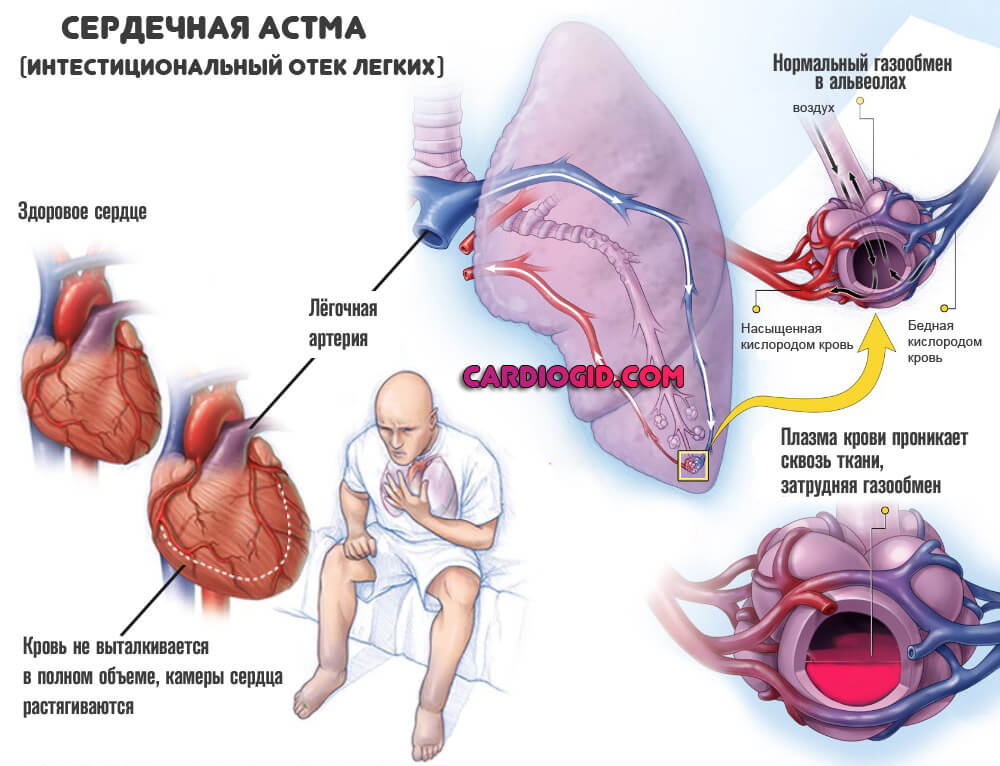
Острая дисфункция обоих желудочков
Симптомы сердечной недостаточности у женщин подобного плана — комплекс описанных выше проявлений со стороны дыхательной системы, нервных структур, самого мышечного органа. Летальный исход наступает в 70% случаев. Без качественной медицинской помощи — значение абсолютное.
Подытожим
Сердечная недостаточность — это падение сократительной способности миокарда, обычно существенная. Отсюда снижение гемодинамики, невозможность обеспечить организм кислородом и питательными веществами.
Симптомы неспецифичны. По одним признакам определить, в чем проблема не получится. Нужна инструментальная диагностика.
Лечение позволяет компенсировать состояние и достигнуть благоприятного прогноза.
Источник

