При вирусной пузырчатке анализ крови

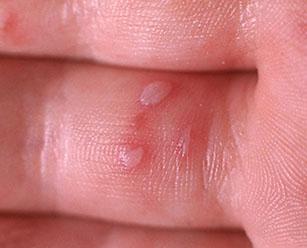 Вирусная пузырчатка – это инфекционное заболевание, при котором после нескольких дней легкого недомогания на коже стоп, ягодиц, кистей, иногда – и на слизистых оболочках полости рта – появляются пузыри. Они имеют больший размер, чем при ветряной оспе, заполнены прозрачным содержимым, могут зудеть, а, появляясь во рту, делают процесс приема пищи болезненным.
Вирусная пузырчатка – это инфекционное заболевание, при котором после нескольких дней легкого недомогания на коже стоп, ягодиц, кистей, иногда – и на слизистых оболочках полости рта – появляются пузыри. Они имеют больший размер, чем при ветряной оспе, заполнены прозрачным содержимым, могут зудеть, а, появляясь во рту, делают процесс приема пищи болезненным.
Если организм заболевшего достаточно ослаблен, пузыри распространяются на большую площадь тела, поражая внешние поверхности нижних конечностей и половые органы. При легком течении заболевания симптомы проходят за неделю или 10 суток, через время после этого могут безболезненно отпадать ногтевые пластины.
Основное лечение патологии заключается в приеме средств, модулирующих иммунный ответ. Местная обработка пузырей антисептиками важна для профилактики бактериальных осложнений инфекции.
Причины патологии
Вирусная пузырчатка ладоней и подошв вызывается особой группой вирусов – энтеровирусами, конкретнее – вирусами Коксаки, подвида А16 и самими энтеровирусами подвида 71. Первый вид микроорганизмов вызывает поражение, в основном, только ладоней, которое протекает легко и без осложнений. Энтеровирусы 71 подвида становится причиной высокозаразной, вызывающей эпидемии патологии, которая может осложняться энтеровирусным менингитом (воспалением оболочек головного мозга) и энцефалитом (воспалением самого мозга).
Вирусная пузырчатка у взрослых возникает чаще всего в возрасте старше 40 лет; более ей подвержены дети до 10 лет и те, кто недавно переболел другой вирусной инфекцией. Заражаются такими путями:
- воздушно-капельным, при разговоре с заболевшим человеком;
- при питании из одной посуды с заболевшим;
- после рукопожатия или другого физического контакта с больным, когда на кожу здорового человека попадает жидкость из лишенного покрышки пузыря;
- при поцелуях;
- при попадании частичек испражнений больного в пищеварительную систему здорового – если не были вымыты руки после похода в туалет, и больной брал чужую посуду, полотенца, игрушки, обменивался рукопожатием, трогал поручни общественного транспорта, и здоровый человек потом не помыл руки.
Опасность вирусной пузырчатки в том, что заразиться можно не только от больного, но и от:
- человека, находящегося в инкубационном периоде, длящемся 3-6 суток;
- носителя вируса – человека, который, благодаря активности своей иммунной системы, не болеет и чувствует себя хорошо, но выделяет вирус с фекалиями;
- переболевшего данной инфекцией, в течение около тех месяцев после того, как пузырьки во рту или на конечностях исчезли.
Больше шансов заболеть имеют люди со сниженным иммунитетом и те, кто имеет наследственную особенность верхнего кожного пласта (эпидермиса), придающего им склонность к возникновению вирусной пузырчатки.
Заболеванию присуща сезонность: вирус активизируется обычно весной, летом и осенью, высокие же и низкие температуры убивают микроб, находящийся в окружающей среде. Заражаются чаще люди, посетившие новые места: море, природу, где «обитают» другие, отличающиеся от собственного региона, энтеровирусы (к подобным микроорганизмам своей области иммунная система взрослого человека обычно вырабатывает защиту).
Иммунитет вырабатывается только к вызвавшему заболевание штамму вируса. Другие подвиды энтеровируса по-прежнему способны спровоцировать вирусную пузырчатку.
Видео: Причины и симптомы пузырчатки у беременных и новорожденных
Читайте также: Вульгарная пузырчатка
Как проявляется болезнь
Первые симптомы заболевания появляются после 3-6 суток инкубационного периода. Они неспецифичны. Это:
- быстрая утомляемость;
- сонливость;
- ухудшение аппетита и настроения;
- повышение температуры, обычно – до высоких показателей.
Не всегда встречаются, но могут быть:
- понос;
- насморк;
- головная боль;
- кашель.
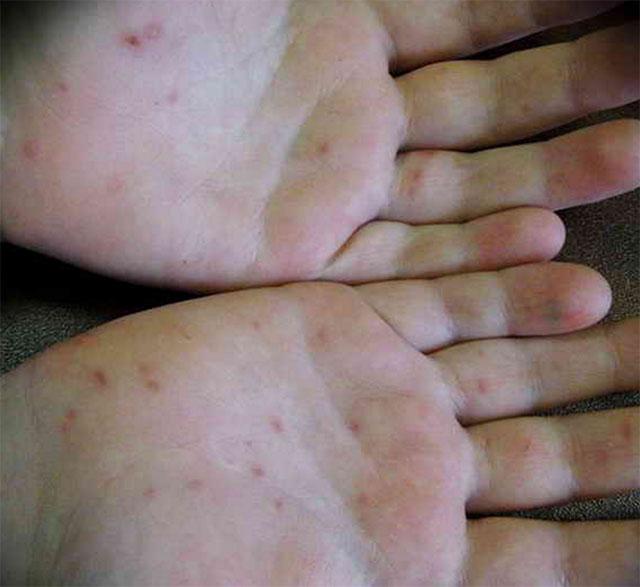
Такие признаки длятся 12-36 часов. Далее появляются те симптомы вирусной пузырчатки, которые и дают возможность поставить данный диагноз. Это появление на стопах, кистях, а иногда и ягодицах, бедрах и гениталиях пузырей с такими характеристиками:
- овальной или вытянутой формы;
- с прозрачным содержимым, если происходит занесение бактериальной инфекции, цвет пузыря меняется на белесый;
- болезненные и зудящие;
- вокруг – красноватый ободок;
- после того, как они лопнут, появляются болезненные эрозии диаметром до 3 мм, окаймленные красным ободком;
- вскоре язвочки покрываются корочками, отпадающими за 2-3 дня, не оставляя на коже следов после себя, в некоторых случаях – только темные пятна.
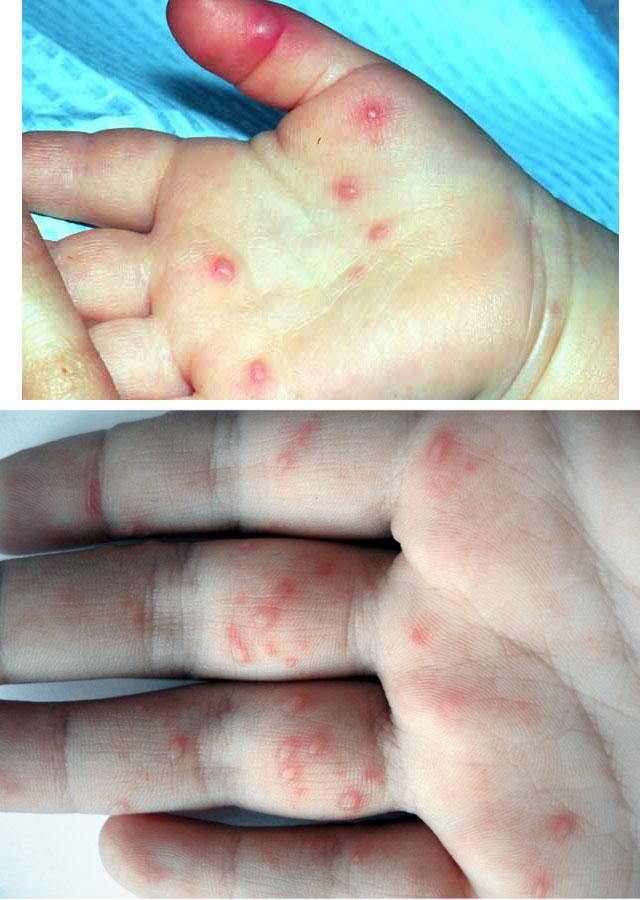
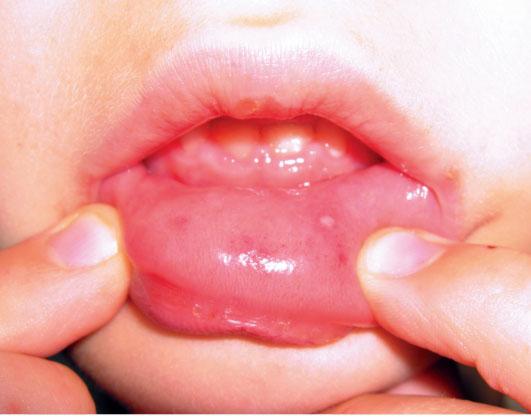
При вирусной пузырчатке полости рта повышается температура, во рту появляются желтоватые пузырьки с красным ободком вокруг. Сыпь сопровождается галитозом. Болят пузырьки сами по себе, боль усиливается при попадании на них пищи или питья, особенно если они кислые, холодные, горячие или острые.
Кроме сыпи во рту, если болен ребенок, отмечается кашель, рвота, позже появляются пузыри на конечностях. Они располагаются на подошвах, ладонях, боковых поверхностях стоп и кистей. В более тяжелых случаях сыпные элементы покрывают локти, колени, промежность и ягодицы. Болезнь может привести к увеличению подчелюстных и шейных лимфоузлов.
Видео: Диагностика пузырчатки
Вирусная пузырчатка ротовой полости очень напоминает ангину, поэтому для постановки диагноза нужно обращаться к врачу-инфекционисту. Этот шаг нужен для того, чтобы не были назначены антибиотики пенициллинового ряда, которые лечат ангину, но при энтеровирусной инфекции могут вызывать появление особой мелкопятнистой сыпи.
Высокая температура при вирусной пузырчатке любой локализации обычно держится до 5 суток, потом спадает, и больной чувствует облегчение состояния. В общем, от начала заболевания до полного отпадания всех корочек проходит около 10 суток. После этого человек, ощущая себя полностью здоровым, еще 3 месяца выделяет вирус с калом.
Если отмечалась вирусная пузырчатка конечностей, через неделю или чуть дольше у человека могут отслаиваться ногти. Этот процесс безболезненный и обратимый – через 2 недели вырастают новые ногтевые пластины.
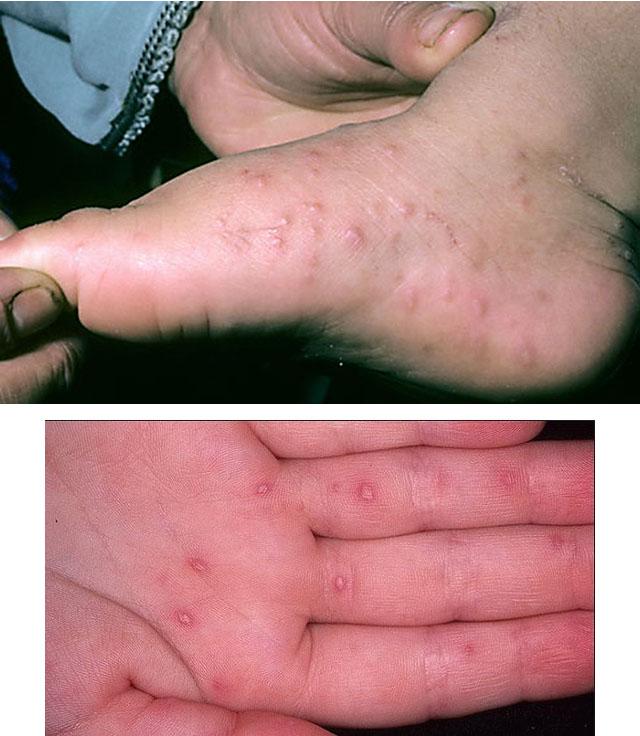
Фото сыпи при вирусной пузырчатке
Осложнения
Вызванная энтеровирусами или вирусами Коксаки, вирусная пузырчатка может осложниться такими тяжелыми состояниями, как:
- пневмония;
- энцефалит;
- менингит;
- миокардит – воспаление ткани сердечной мышцы. Оно возникает, в основном, при Коксаки-поражениях. Связано это с тем, что в структуре вируса и в миокарде есть сходный участок. Иммунная система, начиная атаковать микроб, обнаруживает, что подобный локус есть и в структуре клеток сердечной мышцы. Принимая его за вирус, иммунитет атакует и сердце;
- вирусная пузырчатка при беременности, развиваясь в первом триместре, может вызвать самопроизвольный аборт или такие пороки развития плода, которые могут быть несовместимы с жизнью.
Энтеровирусная инфекция обычно протекает легко, но в некоторых случаях ее осложнения могут стать причиной летального исхода.
Диагностика
Диагноз вирусной пузырчатки обычно ставится при осмотре – на основании внешнего вида сыпи. Обратившись к инфекционисту, для подтверждения диагноза будут нужны серологические исследования (выявление антител) крови, каловых масс, ликвора (последнее – при энцефалите или менингите). Результаты данных обследований будут известны не ранее, чем через 2 недели. Применяется также цитологическое (под микроскопом, заключающееся в осмотре клеток, окрашенных несколькими способами) исследование жидкости, находящейся в сыпных пузырьках.
Метод ПЦР, суть которого заключается в обнаружен в материале ДНК вируса, для энтеровирусов, находится на стадии разработки.
Терапия
Лечение вирусной пузырчатки сугубо консервативное. Оно заключается в назначении медикаментов и определенных процедур. В терапии используются различные виды системных препаратов:
- противовирусные: «Виферон», «Циклоферон», «Лаферон»;
- подавляющие иммунитет. Они могут быть 2 видов: глюкокортикостероиды («Преднизолон», «Дексаметазон») и цитостатики, подавляющие деление иммунных клеток («Азатиоприн», «Сандиммун», «Метотрексат»);
- жаропонижающие средства: «Ибупрофен», «Нимесил», «Мефенаминовая кислота», «Парацетамол». «Аспирин» или ацетилсалициловую кислоту для снижения температуры принимать нельзя, особенно детям до 10 лет;
- при зуде обязательны антигистаминные препараты: «Цетрин», «Фенистил», «Диазолин».
Местно, для обработки кожи, применяются антисептики («Хлоргексидин», «Мирамистин», «Метиленовый синий»), комбинированные препараты, включающие антисептики с анестетиками («Офлокаин», изготовленные в аптеке «болтушки» с местноанестезирующими лекарствами, антисептиками и витаминами). При вирусной пузырчатке ротовой полости назначаются противомикробно-местноанестезирующие препараты: «Фортеза», «Орасепт». Дополнительно можно снимать зуд с помощью примочек с соком крапивы, соком алоэ или маслом из листьев грецкого ореха.
В качестве процедур применяются такие, суть которых заключается в очистке крови. Это:
- гемосорбция, когда кровь очищается с помощью угольного фильтра;
- плазмаферез – удаление некоторого количества жидкой части крови с ее заменой растворами, сходными с ней по физико-химическим свойствам, но свободных от микробов, антител и иммунных комплексов.
Чтобы попадающие в пищу вещества не травмировали пораженную вирусной пузырчаткой слизистую оболочку, нужно соблюдать диету. Она заключается в исключении острых, кислых продуктов. Соки пить можно, но некислые и те, которые не вызывают аллергии. Супы, каши, макароны или другие блюда нужно есть не горячими, а комнатной температуры, чтобы не усиливать болевой синдром.
Кушать нужно чаще, но при этом брать маленькие порции. Показан прием холодных продуктов: мороженого, фруктового льда или других, если на них нет аллергии. Если нужно лечить грудного ребенка, на время заболевания лучше всего вернуться полностью к грудному вскармливанию, чтобы обеспечивать энергетические потребности ребенка и не травмировать его слизистую. Отказываться от кормления нельзя. Если ребенок не может кушать, необходимо обратиться в инфекционную больницу и не отказываться от госпитализации. Тогда на некоторое время, пока не сойдут сыпные элементы вирусной пузырчатки, малышу смогут установить зонд в желудок и производить кормление с его помощью.
Профилактика
Чтобы максимально обезопасить себя от вирусной пузырчатки, не стоит ехать в чужие регионы или на море после перенесенной болезни или если человек постоянно принимает гормональные средства типа «Преднизолон» или «Дексаметазон». В этих ситуациях ослабленный иммунитет легко подвергнется воздействию энтеровируса и может даже обеспечить более тяжелое протекание вирусной пузырчатки.
Вакцины от огромного количества энтеровирусов, только некоторые из которых вызывают вирусную пузырчатку, не существует. Если произошел контакт с больным, нужно постараться обеспечить себя и ребенка полноценным питанием, начать принимать в возрастной дозировке препараты кальция: «Кальция глюконат», «Кальций-D3» или другие. Кроме этого, важно мыть руки после транспорта, улицы, посещения туалета и до приема пищи.
Если нужно ухаживать за больным вирусной пузырчаткой, дотрагиваться до кожи с сыпью нужно только в перчатках.
Источник
Клиника и диагностика пузырчатки. Дифференциация
• Вульгарная пузырчатка: классические высыпания — вялые пузыри, которые быстро вскрываются, образуя эрозии. Поскольку пузыри недолговечны, эрозии являются более характерным признаком. В типичных случаях болезненные очаги разрешаются с поствоспалительной гиперпигментацией, которая исчезает без рубцевания. Симптом Асбо-Хансена или Никольского может быть положительным, однако не является диагностическим критерием. Положительный симптом Асбо-Хансена отмечается, когда пузырь распространяется на окружающую кожу, если давление оказывается непосредственно на пузырь.
Симптом Никольского считается положительным, когда кожа отслаивается вследствие бокового давления па непораженную пузырем кожу в активную фазу заболевания. Иногда симптом Асбо-Хансена также приписывается Никольскому и называется симптомом (признаком) Никольского II.
• Вегетирующая пузырчатка является вариантом вульгарной пузырчатки, при которой процесс заживления протекает на фоне вегетативной пролиферации эпидермиса.
• Листовидная пузырчатка: отмечаются многочисленные красные шелушащиеся корочковые и пруритические очаги, имеющие вид «кукурузных хлопьев». При удалении корочек возникают поверхностные эрозии. Интактные пузыри наблюдаются редко, так как поражение поверхностное.
• Паранеопластическая пузырчатка: в дополнение к пузырям и эрозиям, напоминающим очаги вульгарной пузырчатки, могут наблюдаться высыпания, подобные таковым при плоском лишае, коревой экзантеме или многоформной эритеме. Другими отличительными признаками являются наличие эпителиального некроза и лихеноидные изменения в очагах. Легочное поражение, вызванное акантолизом слизистой бронхов, наблюдается в 30-40% случаев паранеопластической пузырчатки.

Пузырчатка кожи тела
Типичная локализация пузырчатки:
• Вульгарная пузырчатка: наиболее часто поражается слизистая оболочка полости рта, однако описанным патологическим изменениям подвержен любой плоскоклеточный эпителий. Через несколько недель или месяцев после появления очагов на слизистых оболочках могут развиться кожные очаги, обычно на волосистой части кожи головы, лице и верхней части туловища. Вульгарную пузырчатку можно подозревать, если язва полости рта существует больше месяца.
• Вегетирующая пузырчатка обычно отмечается в интертригинозных зонах, таких как подмышечные впадины, паховая область и гениталии.
• Листовидная пузырчатка: первоначально поражается лицо и волосистая часть кожи головы, хотя при прогрессировании могут вовлекаться грудь и спина. Если поражение лица при листовидной пузырчатке происходит по типу волчанки, такая картина называется эритематозной пузырчаткой.
• Паранеопластическая пузырчатка: к наиболее характерным участкам поражения относятся слизистые оболочки полости рта и конъюнктивы. Наряду с плоскоклеточным эпителием может поражаться цилиндрический и переходный эпителий.
Анализы при пузырчатке:
• Для точной диагностики необходима биопсия кожи. Интенсивность акантолиза и место отложения комплекса антител помогают дифференцировать пузырчатку от других буллезных заболеваний. Предпочтительно выполнение двух биопсий. Первый биоптат направляется в формалине для обычного гистологического исследования. Этот образец ткани должен быть получен из свежего очага, по возможности с неповрежденным пузырем.
Биоптат получают методом тангенциальной или трепанобиопсии края пузыря, включая эпидермис. Вторая, дополнительная 4-мм трепанобиопсия выполняется В неизмененной перифокальной зоне очагового поражения, после чего материал направляется па смоченной изотоническим раствором марле или в растворе Michel на исследование методом прямой иммунофлюоресценции. При гистологическом исследовании выявляется супрабазальный акатолиз, при прямой иммунофлюоресценции — отложение антител в межклеточном пространстве эпидермиса.
• Анализ крови проводится для оценки уровня циркулирующих антител десмоглеина с применением непрямой иммунофлюоресценции. Это помогает контролировать активность заболевания и оценивать эффективность терапии.

Пузырчатка полости рта
Дифференциальная диагностика пузырчатки
• Буллезный пемфигоид характеризуется напряженными пузырями, поскольку они формируются в глубоком субэпидермальном слое. Слизистые оболочки поражаются редко. При биопсии выявляется субэпидермальный акантолиз и отложение иммуноглобулина вдоль базальной мембраны.
• Рубцующийся пемфигоид также известен как пемфигоид слизистых оболочек. Обычно поражаются слизистые оболочки полости рта и конъюнктивы. Очаги разрешаются с рубцеванием, в результате чего наступают необратимые осложнения, такие как потеря зрения, стеноз под голосовыми связками и стриктуры пищевода. При гистологическом исследовании выявляются комплексы антител на базальной мембране с подслизистым инфильтратом и выраженной фибробластной пролиферацией.
• Герпетиформный дерматит — герпесподобные высыпания формируют группы и представлены везикулами, папулами, волдырями и, редко, пузырями. Заболевание ассоциируется с глютеновой энтеропатией. В биоптате выявляются нейтрофильные абсцессы на верхушках дермальных сосочков с отложением комплексов IgA антител. В сыворотке пациентов отмечается антиретикулин и эндомизиальные антитела.
• Линеарный IgA дерматоз — типичные очаги, напоминающие нитку бус, представляют собой уртикарную бляшку, окруженную везикулами. При гистологическом исследовании выявляется линейное отложение IgA антител вдоль базальной мембраны.
• Поздняя кожная порфирия — пузыри наблюдаются в очагах, открытых воздействию солнца. При гистологическом исследовании выявляется отложение антител в стенках капилляров и дермо-эпидермальном соединении. Уровни железа, ферритина и трансаминазы в сыворотке крови повышены, кроме того, отмечается повышенная концентрация порфиринов в суточной моче. Повышение концентрации порфиринов в моче является диагностическим критерием.
— Также рекомендуем «Лечение пузырчатки. Рекомендации»
Оглавление темы «Заболевания поражающие кожу»:
- Буллезные высыпания. Проявления аллергических булл
- Причины появления пузырей на коже. Этиология буллезных высыпаний
- Диагностика буллезных заболеваний кожи
- Буллезный пемфигоид. Причины появления и диагностика
- Лечение буллезного пемфигоида. Рекомендации
- Пузырчатка. Причины появления — этиология
- Клиника и диагностики пузырчатки. Дифференциация
- Лечение пузырчатки. Рекомендации
- Поздняя кожная порфирия. Диагностика и лечение
- Дистрофический буллезный эпидермолиз. Диагностика и лечение
- Парапсориаз — PLEVA — болезнь Муха—Габермана. Диагностика и лечение
Источник
Кожа — уникальный орган, доставшийся человеку в подарок от природы. Благодаря ей надёжно защищены все внутренние органы от микробов, агрессивных климатических факторов, а также естественного радиационного фона. Кожа обладает значительными способностями к восстановлению после царапин, ссадин, ран и других повреждений. Однако, несмотря на большой предел прочности, этот массивный орган часто страдает от различных заболеваний. В особенности это обстоятельство касается детей. Пузырчатка — распространённая кожная патология детского возраста.
Предпосылки образования пузырчатки у детей
На образование кожи, способной противостоять внешней среде, уходит долгих девять месяцев жизни ребёнка в материнской утробе. Прямым родственником кожи является головной и спинной мозг. Кожный покров плотный, состоит из трёх частей. Самым верхним является эпидермис, который находится в непосредственном контакте с дружественными и болезнетворными микробами и другими внешними факторами. Работу по амортизации механических воздействий выполняет средний слой кожи — дерма. Её внутреннее строение во многом схоже с переплетёнными прутьями корзин или мебели. Запасает тепло нижний слой кожи — гиподерма, состоящая из скопления жировой ткани.
Кожа человека состоит из трёх слоёв
Особенностью кожи, в том числе детской, является её способность к ороговению. В эпидермисе ежедневно образуются роговые чешуйки, которые затем покидают его поверхность. На место отживших свой срок чешуек приходят новые, благодаря чему кожа постоянно обновляется. Между слоями кожи находятся нервные окончания, благодаря которым ребёнок с рождения способен осязать окружающий мир.
Эпидермис образован несколькими слоями клеток
Пузырчатка — распространённая болезнь у детей, основным признаком которой является образование на коже пузырей различных форм и размеров. Этому заболеванию подвержены все периоды детства. Пузырчатка встречается среди новорождённых и грудных младенцев, малышей раннего возраста (до 3 лет), дошкольников, школьников и подростков. Такая распространённость проблемы обусловила необходимость разработки новых эффективных методов борьбы с патологией.
Доктор Комаровский о кожной сыпи у детей — видео
Акантолитическая пузырчатка
Акантолитическая пузырчатка — группа кожных заболеваний у детей, объединённых рядом признаков:
- длительное течение болезни;
- поражение кожного покрова на большой площади;
- склонность пузырей к слиянию;
- роль иммунитета в возникновении болезни;
- расположение пузырей внутри эпидермиса.
Синоним заболевания: истинная пузырчатка.
Среди всех кожных болезней истинная пузырчатка встречается в одном проценте случаев. Дети заболеванием страдают гораздо реже взрослых. Девочек болезнь поражает чаще, чем мальчиков. Существует несколько разновидностей акантолитической пузырчатки:
- обыкновенная или вульгарная пузырчатка;
- вегетирующая пузырчатка;
- листовидная пузырчатка;
- себорейная или эритематозная пузырчатка.
Среди всех этих разновидностей у детей чаще встречается вульгарная пузырчатка, на втором месте находится себорейная. Вегетирующая и листовидная отмечаются крайне редко.
В настоящее время основной причиной акантолитической пузырчатки считается агрессия собственной иммунной системы. В обычных условиях иммунные клетки патрулируют территорию организма и никогда не трогают родные ткани и органы. Причину, по которой эпидермис воспринимается иммунитетом как чужеродный объект, ещё предстоит установить учёным. Однако механизм развития пузырей на коже в настоящее время известен. Иммунные клетки лимфоциты образуют специфические средства борьбы с эпидермисом — антитела. Их воздействие на кожный покров приводит к разобщению слоёв эпидермиса — акантолизу. Между ними мгновенно оказывается тканевая жидкость и формируются пузыри. Заразиться такой формой пузырчатки от другого человека нельзя.
Акантолиз — причина образования пузырей при истинной пузырчатке
Симптомы пузырчатки, несмотря на объединяющий признак — наличие пузырей — несколько различаются в зависимости от разновидности болезни.
Симптомы истинной пузырчатки — таблица
| Разновидность истинной пузырчатки | Преимущественная локализация пузырей | Размер и форма пузырей | Эволюция пузырей | Поражение слизистых оболочек |
| Вульгарная пузырчатка |
|
|
| Характерно |
| Вегетирующая пузырчатка |
| Дряблые пузыри |
| Характерно |
| Листовидная пузырчатка | Вся площадь кожного покрова |
|
| Не характерно |
| Эритематозная (себорейная) пузырчатка |
|
|
| Характерно |
Внешний вид кожи при истинной пузырчатке — фотогалерея
В диагностике пузырчатки используются следующие методы:
- внешний осмотр кожи позволяет заподозрить диагноз истинной пузырчатки;
- анализ крови на антитела позволяет установить иммунную природу болезни;
- изучение участка кожи под микроскопом позволяет выявить акантолиз.
Истинную пузырчатку необходимо отличать от других кожных болезней, сопровождающихся появлением очагов покраснения и пузырей:
- многоформной экссудативной эритемы;
- болезни Дарье;
- синдрома Лайелла;
Болезнь Лайелла — тяжёлое кожное заболевание
- акантолитического дерматоза Гровера.
Основой лечения пузырчатки являются специфические лекарства — гормоны и цитостатики. Первая группа препаратов чрезвычайно эффективна при болезнях, основным компонентом которых является воспаление. Стероидные гормоны (Преднизолон, Гидрокортизон, Дексаметазон) блокируют влияние антител на кожный покров и ликвидируют акантолиз. Цитостатики (Метотрексат, Циклофосфамид) непосредственно влияют на иммунные клетки лимфоциты и блокируют собственно образование антител. В дополнение к основному лечению назначаются следующие препараты:
- витамины группы В;
- аскорбиновая кислота;
- рутин;
- оротат калия;
- панангин.
В лечении пузырчатки ведущее место отводится стероидным гормонам
Эти лекарства значительно улучшают обмен веществ в поражённой коже. В очагах, образовавшихся после вскрытия пузырей, часто развиваются микробы. Для бактерий обнажённая дерма, кровь и тканевая жидкость являются идеальной средой обитания. Для борьбы с ними специалисты назначают антибиотики (Ампициллин, Цефтриаксон, Кларитромицин, Меронем). Для наружного лечения пузырчатки используются мази, кремы и лосьоны, содержащие стероидные гормоны. Физиолечение также позволяет успешно бороться с пузырями и присоединением инфекции с помощью процедур лазеротерапии, ультрафиолетового облучения.
Неакантолитическая пузырчатка
Неакантолитическая пузырчатка, в отличие от истинной, имеет более доброкачественное течение и характеризуется несколько иными изменениями кожного покрова и механизмом их возникновения. Существует две основные разновидности данного заболевания:
- буллезный пемфигоид;
Буллёзный пемфигоид часто поражает конечности
- рубцующийся пемфигоид.
Рубцующийся пемфигоид часто поражает конъюнктиву глаза
Неакантолитическая пузырчатка встречается реже истинной. Заболевание поражает чаще взрослых людей, однако среди пациентов встречаются и дети раннего, дошкольного и школьного возраста. Причина этого вида пузырчатки также кроется в проблемах функционирования иммунитета. Лимфоциты вырабатывают белки-антитела, разрушающие тонкую пластину, с которой прочно скреплён эпидермис. Это небольшое образование носит название базальной мембраны. В месте воздействия антител образуются щели, которые быстро заполняются жидкостью, отслаивая эпидермис от дермы. Причины такого поведения иммунной системы, как и в случае с истинной пузырчаткой, до сих пор неизвестны. Главным отличительным признаком заболевания от истинной пузырчатки является отсутствие акантолиза. Заразиться пемфигоидом от больного человека нельзя.
Неакантолитическая пузырчатка вызывает отслойку эпидермиса от базальной мембраны
Буллезный пемфигоид и рубцующийся пемфигоид имеют ряд характерных особенностей. Они отличаются расположением пузырей, их внешним видом, а также изменениями на коже в результате вскрытия сыпных элементов.
Симптомы неакантолитической пузырчатки — таблица
| Разновидность неакантолитической пузырчатки | Преимущественная локализация пузырей | Размер и форма пузырей | Эволюция пузырей | Поражение слизистых оболочек |
| Буллезный пемфигоид |
|
| Эрозии без склонности к периферическому росту | Характерно |
| Рубцующийся пемфигоид |
|
|
| Характерно |
Методы диагностики пемфигоида во многом аналогичны таковым при истинной пузырчатке:
- внешний осмотр — ценный метод обследования. Опытный дерматолог по расположению и внешнему виду пузырей может заподозрить неакантолитическую пузырчатку;
- современная медицина разработала эффективный метод поиска антител в крови — полимеразную цепную реакцию (ПЦР). Для проведения исследования достаточно одной порции крови, взятой из вены;
Иммуноглобулины вырабатываются иммунными клетками
- методом исследования, позволяющего с большой точностью диагностировать пемфигоид, является микроскопия участка кожи. Специалист отметит наличие пузырей, образованных эпидермисом и дермой.
Пемфигоид необходимо дифференцировать с рядом других кожных заболеваний:
- синдромом Стивенса-Джонсона;
- синдромом Лайелла;
- герпетиформным дерматитом Дюринга;
Герпетиформный дерматит Дюринга проявляется пузырями на коже
- болезнью Бехчета;
- системной красной волчанкой.
Лечение пемфигоида во многом схоже с терапией истинной пузырчатки:
- глюкокортикоидные гормоны — основа лечения этой кожной болезни. Специалисты рассчитывают на способность этих препаратов влиять на иммунитет и ликвидировать воспаление. Наиболее популярными являются лекарства Преднизолон, Дексаметазон, Гидрокортизон. Производитель выпускает гормоны в форме таблеток, раствора для инъекций, а также мазей и лосьонов для наружного применения;
- цитостатики — ещё один эффективный способ повлиять на образование антител, разрушающих базальную мембрану эпидермиса. Доза препаратов подбирается врачом индивидуально, назначаются Метотрексат, Циклофосфамид, Азатиоприн;
Метотрексат — цитостатический препарат
- витамины дают хороший эффект в борьбе с болезнью. Дерматологи назначают препараты, содержащие витамин В12, аскорбиновую кислоту, витамины А и Е.
Эффективно воздействует на пузыри облучение лазером и ультрафиолетом.
Вирусная пузырчатка
Вирусная пузырчатка — ещё одна болезнь, течение которой сопровождается появлением на коже пузырей. Этой патологии подвержены как взрослые, так и дети. Поскольку болезнь заразна, она может давать вспышки внутри одной семьи или закрытого коллектива (школа, детский сад). Передача вируса происходит воздушно-капельным путём, при пользовании общей посудой, полотенцами, посредством поцелуев и рукопожатий. При этом у человека-источника инфекции ещё может не быть явных проявлений болезни.
Причина вирусной пузырчатки — заражение энтеровирусом. Этот микроорганизм имеет несколько подвидов, которые вызывают болезнь у человека. В ряде случаев вирус вызывает только кожные проявления, в других в процесс вовлекаются внутренние органы и слизистые оболочки. С момента заражения до появления первых симптомов проходит от 3 до 6 дней (инкубационный период).
Энтеровирус — распространённая причина заболеваний у детей
Симптомы вирусной пузырчатки — таблица
| Кожные симптомы инфекции | Общие симптомы инфекции |
|
|
Диагностика вирусной пузырчатки — задача врача-инфекциониста. Специалисты используют следующие методы обследования:
- первичный осмотр кожного покрова и слизистых позволяет заподозрить вирусную пузырчатку;
Энтеровирус поражает кожный покров
- при подозрении на энтеровирусную инфекцию обязателен осмотр невролога, поскольку вирус может поражать спинной и головной мозг;
- анализ крови позволяет выявить антитела, которые были образованы иммунными клетками в ответ на внедрение в организм вируса. С этой целью используется метод ПЦР.
Вирусную пузырчатку необходимо отличать от других похожих заболеваний:
- ветряной оспы. Причина этой болезни — чрезвычайно заразный вирус Varicella zoster из семейства герпесвирусов. Для ветряной оспы характерна лихорадка, а также поражение всего кожного покрова мелкими пузырьками. Заболевание затрагивает и слизистые оболочки. Высыпания происходят в течение нескольких суток. Все это время человек считается заразным. Ветрянка не поражает ладони и подошвы;
Сыпь при ветрянке поражает весь кожный покров
- тонзиллита, вызванного бактерией стрептококком (ангины);
- истинной пузырчатки;
- неакантолитической пузырчатки;
- герпетиформного дерматита Дюринга;
- синдрома Стивенса-Джонсона;
- синдрома Лайелла.
Лечением вирусной пузырчатки занимается врач-инфекционист. Специалисты назначают следующие препараты:
- основа терапии — противовирусные препараты (Виферон, Циклоферон, Интерферон). Эти лекарства помогают бороться с вирусом, проникшим внутрь клеток;
Виферон испол
