При анализе крови кровь не шла
Чем бы вы ни захворали, первым анализом, на который отправит вас грамотный врач, будет общий (общеклинический) анализ крови, рассказывает наш эксперт — кардиолог, врач высшей категории Тамара Огиева.
Кровь для общего анализа берется венозная или капиллярная, то есть из вены или из пальца. Первичный общий анализ можно сдавать не натощак. Развернутый же анализ крови сдается только натощак.
Для биохимического анализа кровь придется сдавать только из вены и обязательно натощак. Ведь если вы выпьете с утра, скажем, кофе с сахаром, непременно изменится содержание глюкозы в крови и анализ будет неправильным.
В идеале кровь на общий анализ крови рекомендуется сдавать после короткого отдыха, так как при волнении и физическом напряжении могут изменяться некоторые показатели.
Грамотный врач обязательно учтет ваш пол и физиологическое состояние. Например, у женщин во время “критических дней” увеличивается СОЭ и уменьшается количество тромбоцитов.
Общий анализ дает больше информации о воспалениях и состоянии крови (склонности к тромбам, наличии инфекций), а биохимический анализ отвечает за функциональное и органическое состояние внутренних органов — печени, почек, поджелудочной.
Показатели общего анализа:
1. ГЕМОГЛОБИН (Hb) — пигмент крови, содержится в эритроцитах (красных кровяных тельцах), основная его функция — это перенос кислорода от легких к тканям и выведение углекислого газа из организма.
Нормальные значения для мужчин 130-160 г/л , женщин — 120-140 г/л.
Пониженный гемоглобин бывает при анемиях, кровопотере, скрытом внутреннем кровотечении, при поражении внутренних органов, например, почек и т.д.
Повышаться может при обезвоживании организма, при заболеваниях крови и некоторых видах сердечной недостаточности.
2. ЭРИТРОЦИТЫ — клетки крови, содержат гемоглобин.
Нормальные значения (4.0-5.1) * 10 в 12-й степени/л и (3.7-4.7) * 10 в 12-й степени /л, для мужчин и женщин соответственно.
Повышение эритроцитов в крови бывает, например, у здоровых людей на большой высоте в горах, а также при врожденных или приобретенных пороках сердца, болезнях бронхов, легких, почек и печени. Повышение может быть связано с избытком стероидных гормонов в организме. Например, при болезни и синдроме Кушинга, или при лечении гормональными препаратами.
Понижение — при анемии, острой кровопотере, при хронических воспалительных процессах в организме, а также на поздних сроках беременности.
3. ЛЕЙКОЦИТЫ — белые клетки крови, они образуются в костном мозге и лимфатических узлах. Основная их функция — защита организма от неблагоприятных воздействий. Норма — (4.0-9.0) х 10 в 9-й степени /л. Превышение говорит о наличии инфекции и воспалении.
Существует пять видов лейкоцитов (лимфоциты, нейтрофилы, моноциты, эозинофилы, базофилы), каждый из них выполняет определенную функцию. При необходимости делают развернутый анализ крови, который показывает соотношение всех пяти видов лейкоцитов. Например, если уровень лейкоцитов в крови повышен, развернутый анализ покажет, за счет какого вида увеличилось их общее число. Если за счет лимфоцитов, то в организме есть воспалительный процесс, если больше нормы эозинофилов, то можно заподозрить аллергическую реакцию.
Почему лейкоцитов бывает много?
Существует множество состояний, при которых наблюдается изменение уровня лейкоцитов. Это не обязательно говорит о болезни. Лейкоциты, как, впрочем, и все показатели общего анализа, реагируют на различные изменения в организме. Например, при стрессе, беременности, после физического напряжения их количество увеличивается.
Повышенное количество лейкоцитов в крови (по-другому лейкоцитоз) бывает и при:
+ инфекциях (бактериальных),
+ воспалительных процессах,
+ аллергических реакциях,
+ злокачественных новообразованиях и лейкозах,
+ приеме гормональных препаратов, некоторых сердечных препаратов (например, дигоксина).
А вот пониженное количество лейкоцитов в крови (или лейкопения): такое состояние часто бывает при вирусной инфекции (например, при гриппе) или приеме некоторых лекарств, например, анальгетиков, противосудорожных.
4. ТРОМБОЦИТЫ — клетки крови, показатель нормальной свертываемости крови, участвуют в образовании тромбов.
Нормальное количество — (180-320) * 10 в 9-й степени/л
Повышенное количество бывает при:
хронических воспалительных заболеваниях (туберкулез, язвенный колит, цирроз печени), после операций, лечении гормональными препаратами.
Пониженное при:
действии алкоголя, отравлении тяжелыми металлами, болезнях крови, почечной недостаточности, заболеваниях печени, селезенки, гормональных нарушений. А также при действии некоторых лекарств: антибиотиков, мочегонных, дигоксина, нитроглицерина, гормонов.
5. СОЭ или РОЭ — скорость оседания эритроцитов (реакция оседания эритроцитов) — это одно и то же, показатель течения болезни. Обычно СОЭ увеличивается на 2-4 сутки заболевания, иногда максимума достигает в период выздоровления. Норма для мужчин — 2-10 мм/ч, для женщин — 2-15 мм/ч.
Повышено при:
инфекциях, воспалениях, анемии, болезнях почек, гормональных нарушениях, шоке после травм и операций, при беременности, после родов, во время месячных.
Понижено:
при недостаточности кровообращения, анафилактическом шоке.
Показатели биохимического анализа:
6. ГЛЮКОЗА — ее должно быть 3,5-6,5 ммоль/литр. Понижение — при недостаточном и нерегулярном питании, гормональных заболеваниях. Повышение — при сахарном диабете.
7. ОБЩИЙ БЕЛОК — норма — 60-80 граммов /литр. Снижается при ухудшении работы печени, почек, недоедании (резкое снижение общего белка нередкий симптом того, что жесткая ограничительная диета явно не пошла вам на пользу).
8. ОБЩИЙ БИЛИРУБИН — норма – не выше 20,5 ммоль/литр показывает, как работает печень. Повышение — при гепатитах, желче-каменной болезни, разрушении эритроцитов.
9. КРЕАТИНИН — должно быть не больше 0,18 ммоль/литр. Вещество отвечает за работу почек. Превышение нормы — признак почечной недостаточности, если не дотягивает до нормы — значит, нужно повышать иммунитет.
Источник
«Комсомолка» выяснила, какие виды тестирования на коронавирус сейчас есть в России, насколько они достоверны и в каких жизненных ситуациях нужны
Точность тестов зависит от правильности забора, хранения и транспортировки биоматериалаФото: Юлия ПЫХАЛОВА
Изменить размер текста:
При сдаче любых анализов нас, конечно же, в первую очередь волнует их точность. Еще, разумеется, важна цена. Способ сдачи анализа тоже имеет значение: одно дело мазок из носа или горла, другое — капля крови из пальца и третье — прокол вены. Учитывая все эти условия, «КП» постаралась собрать максимально полную информацию о разных видах тестирования на коронавирус. Также мы задали несколько вопросов о тестах эксперту — иммунологу, специалисту по разработке, исследованиям и регистрации лекарств, кандидату медицинских наук Николаю Крючкову.
ОТ ЧЕГО ЗАВИСИТ ТОЧНОСТЬ РЕЗУЛЬТАТА
— Николай, как понять: какой тест самый достоверный?
— Правильно говорить о точности тестов. Она складывается из двух составляющих. Первая — чувствительность, то есть способность теста обнаруживать заболевание у людей, у которых оно на самом деле имеется. Для этого тест-системы нацеливаются на поиск генетического материала вируса (ПЦР-тесты), антител того или иного типа к вирусу (ИФА-тесты и экспресс-тесты на антитела). Чем выше чувствительность, тем, например, меньшую концентрацию фрагментов вируса или антител способен обнаружить тест. К примеру, чувствительность большинства тестов на антитела класса IgG находится в дипазоне от 65 до 90%.
Вторая составляющая — специфичность. Это способность опознавать конкретные фрагменты вируса (или антитела, которые реагируют на определенные участки вируса). Например, известно, что у нового коронавируса SARS-CоV-2 есть значительное сходство с сезонными коронавирусами, которые вызывают «простые» простуды. Чем выше специфичность теста, тем лучше он может различать новый эпидемический вирус и сезонные респираторные вирусы. Ведь важно не допустить ошибку. Тесты с низкой специфичностью могут сигналить о «находке», скажем, антител к таким фрагментам-антигенам, которые встречаются и у нынешнего, и у сезонных вирусов. Другими словами, специфичность диагностического теста говорит о его способности не выявлять заболевание у людей, у которых его в действительности нет. Специфичность большинства тестов на IgG антитела находится в дипазоне от 90 до 99%.
— Чем выше и чувствительность, и специфичность, тем точнее тест?
— В общем, да. Вызов для разработчиков тест-систем в том, чтобы найти золотую середину. Если оба упомянутые параметра относительно низкие, точность теста будет слабой. А при слишком высокой специфичности выше риск, что тест на антитела, например, вообще их не обнаружит. Такое возможно, если тест будет «заточен», к примеру, на поиск антител к наиболее специфичным («активным») участкам коронавируса. Известно, что таких антител может быть недостаточно для их обнаружения. Верно и обратное — при очень высокой чувствительности диагностических тестов страдает их специфичность.
ЧТО ЕЩЕ ВАЖНО
Также точность тестов зависит от правильности забора, хранения и транспортировки биоматериала: слюны, крови, продолжает эксперт. Сейчас, к примеру, нередко самому тестируемому предлагают самостоятельно брать мазок из носоглотки. Однако, если сделать это неправильно, повысится риск ложно-отрицательного результата, предупреждают специалисты.
— Еще имеет большое значение стадия заболевания — от этого зависит интенсивность выделения вируса и его концентрация в организме, — поясняет иммунолог Николай Крючков. — Так, большинство ПЦР-тестов обнаруживают новый коронавирус, как правило, лучше всего, начиная с 3 — 5-го дня с момента заражения. А когда концентрация (титр) вируса снижается, возрастает риск ложноотрицательного результата ПЦР.
Что касается тестов на антитела, то здесь, наоборот, нужно подождать подольше. Иммуноглобулины (антитела) класса М, которые сигналят об острой стадии болезни, начинают появляться на 3-4 день после заражения. И обнаруживаются в течение 3-4 недель после начала болезни. А иммуноглобулины класса G, говорящие о сформировавшемся иммунитете — нарабатываются в среднем через 20-21 день после заражения.
Распространение коронавируса в мире: Хроника.
ЧИТАЙТЕ ТАКЖЕ
«Коронавирус есть, но жалоб нет? Значит случай «мимо» статистики»: Минздрав разъяснил, кого считать заболевшим COVID-19
Новый документ объясняет, кому ставить диагноз и как определять причину смерти у зараженных коронавирусом (подробности)
ИСТОЧНИК KP.RU
Источник
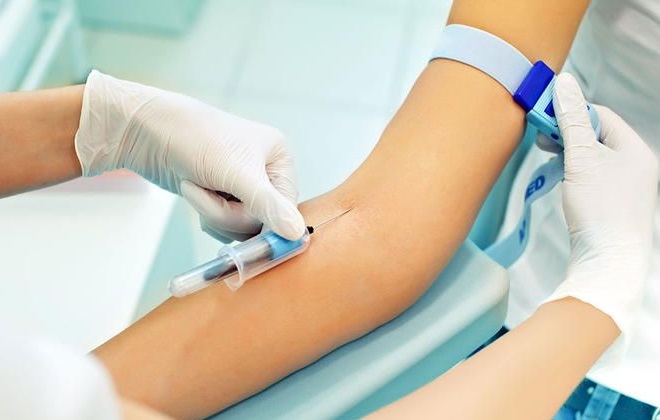
Процедура забора крови из вены знакома большинству людей и не представляет ничего сложного. Но бывают случаи, когда кровяная жидкость из вены не идёт. Если кровь при введении иглы в вену не пошла, то это обстоятельство сильно затрудняет получение необходимого ее объема для проведения исследования. И к тому же вызывает тревогу за свое здоровье у пациента. Но волноваться особо не стоит. Существуют некоторые причины, влияющие на вязкость кровотока, которые к тому же вполне возможно устранить. Чтобы выяснить, почему не идет кровь из вены при заборе, нужно рассмотреть несколько факторов, сказывающихся на консистенции кровотока.
Причины густой крови при взятии ее на анализ
Прежде, чем делать какие-либо выводы о причине, почему не идет кровь из пальца или из вены. Для начала следует обратить внимание на свой рацион и питьевой режим. Потому как самая банальная причина, по которой при заборе крови из вены или пальца она может не идти, бывает в недостаточном потреблении питьевой воды. Сотрудники лаборатории перед забором кровяного образца на анализ с утра даже рекомендуют выпить пол стакана или стакан чистой воды. Но здесь главное помнить, что речь идет именно о кристально чистой воде безо всяких вкусовых, ароматических и иных добавок.

Так, сладкие напитки, к примеру, наоборот приводят к сгущению кровотока и вместо того, чтобы утолить, усиливают жажду. Происходит это за счет сахара ― продукта, сгущающего кровь. Потребление продуктов питания, которые приводят к вязкости кровотока, тоже выступает частой причиной того, что нарушается нормальная его консистенция, что влечет за собой трудности забора кровяного образца для анализа. Кроме сахара, сгущают кровь следующие продукты:
- Кондитерские изделия.
- Полуфабрикаты и еда быстрого приготовления.
- Мясо и рыба (особенно жирные сорта).
- Сосиски и колбасы, копчености.
- Мучные блюда (пельмени, вареники, макаронные изделия).
- Некоторые злаковые (рис, гречка, пшеница).
- Крахмалистые овощи (батат, картофель, кукуруза, патиссоны и другие).
Вредные факторы сгущения крови
Плохо идет кровь из пальца или вены при заборе образца на анализ, если пациент накануне дня посещения лаборатории употреблял спиртные напитки. Или когда человек часто злоупотребляет алкоголем. Спирты приводят к обезвоживанию организма, потому что для окисления каждой молекулы спирта требуется несколько молекул воды.
А такая вредная привычка, как курение табака, приводит к разрушению, а также препятствию усвоения многих важных микроэлементов. Среди витаминов, необходимых для поддержания консистенции крови в нормальном состоянии, значатся такие вещества, как В6, С, Е. Их нехватка влечет за собой увеличение свертывающих факторов кровотока, проще говоря, к усилению процесса образования тромбов. Конечно, не только курение чревато дефицитом витаминов, способствующих тромбообразованию. Но также погрешности в питании, периоды увеличения потребности в витаминах: беременность, активные занятия спортом, сильные физические нагрузки, стрессы и другие обстоятельства.
Патологические причины густой крови
Среди причин, почему не идет кровь из вены при ее заборе для исследования, присутствует и ряд патологий:
- Ферментативная недостаточность при отклонениях в деятельности поджелудочной железы или печени.
- Заболевания кишечника либо желудка влекут за собой нарушение усвоения витаминов и микроэлементов, необходимых для поддержания нормальной консистенции крови.
- Патология селезенки, провоцирующая повышенный гемоглобин, приводит к увеличению вязкости кровотока.
Причиной, вследствие которой кровь из вены либо капилляра может не пойти, бывает сахарный диабет. Еще повышенный уровень протромбина и холестерина приводит к сгущению кровотока и затруднению забора материала жидких сред на анализ. Такая патология, как эритроцитоз, провоцирующая повышенное производство эритроцитов в костном мозге, тоже оказывает влияние на увеличение вязкости кровотока.
Источников проблемы, по которой кровь из вены не идет при заборе ее на анализ, много. Сначала следует пересмотреть свои пищевые привычки и выдерживать питьевой режим. Затем исключить вредные факторы, влияющие на кровеносную систему, в первую очередь алкоголь. И если этих мер для восстановления нормальной консистенции кровотока недостаточно, то нужно обратиться к врачу для обследования.
Источник
Стас
Просветленный
(21821)
11 лет назад
Самое главное, на что нужно обращать внимание, ни на то, какая кровь при сдаче, а то что написано в анализе крови. А если кровь брали не на общий анализ крови (ОАК) , то лучше всего здать кровь именно на ОАК. И всё станет ясно. Но очень часто вязкость крови является просто генетической особенностью конкретного человека и, скорее всего, беспокоиться не о чем. Так как содержание всех форменных элементов крови (тромбоциты, лейкоциты, эритроциты) у совершенно здоровых людей колеблется в очень широком диапозоне значений, но это не приводит ни к каким заболеваниям. Но для полной уверенности лучше всё же сделать ОАК.
Zina Zeta
Оракул
(86132)
11 лет назад
Это чревато тромбозом, тромбэмболией, варикозным поражением вен, трофической язвой конечностей, инфарктом, инсультом, и много чем еще. Пусть сделает анализ в хорошей клинике и обязательно с тромбоцитами, потом пусть найдет врача, который скажет при каких возбудителях бывает такое сичло тромбоцитов или такое высокое РОЭ и только тогда она смоежт вылечиться, убрав причину болезни, а не принимая аспирин и сжигая слизистую кишечника, желудка и 12-ти перстника. Ну еще могут тиатриазолин выписать, тоже синтетику, которая помогает только тогда, когда находится в организме, а когда прием закончен, болезнь опять возвращается.
Нейродоктор
Мастер
(2045)
11 лет назад
Ни о чем не говорит. Просто такое бывает. При повторном взятии крови из вены может быть все нормально. Как вариант — повышенная свертывающая функция крови. Возможно при наличии вирусного заболевания.
Tatiana Ovsyannikova
Гуру
(3490)
11 лет назад
Сгущение крови, т. е. отсутствие воды. Представьте сосуд, ведущий к сердцу. Идёт кровь, в которой практически нет плазмы. Она движется очень медленно, её надо проталкивать. Сердце разделено на две части, одна часть приходит в движение и кровь из нее выходит, вторая часть в этот момент расслабляется. Создается отрицательное давление и кровь присасывается за счет расслабления мышц т. о. кровь затекает. А затем наоборот. В сердце нет никакого мотора. Механизм пассивный, там нет насоса, нет притягивающей вакуумной силы. Снизу подпирает уже другая кровь, и как только образуется пространство, которое готово принять кровь, а кроме сосудов, никакого другого пространства нет, она вынуждена заходить в сердце. Если сердце не может протолкнуть кровь, у него два выхода. Или сильнее толкать или сузить сосуды. Именно поэтому у всех гипертоников увеличен левый желудочек (для увеличения силы выталкивания) . Представьте, что проталкиваете масло или крем в широкое отверстие, то нужно приложить больше усилий, чтобы протолкнуть. А если проталкивать в узкий рукав, то масло или крем быстрее зайдёт. Именно для этого организм сужает сосуды. Сердце посылает сигналы в мозг; мозг посылает сигнал в почки, почки посылают сигнал в сосуды, сосуды сужаются. Человек приходит к врачу, у него густая кровь, он не пьёт воду, никаких других проблем нет. Человек ходит в туалет, потеет, и при этом выпивает 0,5 литра воды в день. Откуда берется жидкость? Постепенно уходит из крови. Кровь может отдать литр — это ее резерв. В такой ситуации врач назначает препараты, расширяющие сосуды. Сердце вынуждено при расширенных сосудах сильнее толкать, т. к. у него забрали основной механизм. Пятый палец левой ноги ждет питательные вещества, кислород, гормоны. Мы расширили сосуды, кровь перестала поступать в нижние органы, ноги. Сердце вынуждено сжать сосуды, сосуды сжимаются, давление повышается. Человек опять идёт к врачу, врач говорит, что повышает дозировку. Организм снова повышает тонус сосудов, через два месяца — это уже гипертония. Врач произносит сакраментальную фразу: у вас теперь настоящая гипертония и вам до конца жизни надо пить гипотензивные таблетки. Подбирают терапевтическую дозу, например, через три часа, для того, чтобы давление не колебалось. В этот момент разрушается сердечная мышца, потому, что она вынуждена сильнее стучать. В крови ничего не происходит, Но если человек начинает много есть и пить, у него возникает избыточное количество жидкости, избыточное количество еды. Всё это называется: густая кровь. Если кровь тёмного цвета, то значит она густая, кислая. Тонус сосудов очень высокий, она вся стоит под напором. Чтобы её продавить в руки, в ноги нужен огромный напор.
Источник
