Появление юных в анализе крови


Появление миелоцитов и других созревающих клеток в периферической крови недопустимо. Нарушение процессов кроветворения свидетельствует о развитии опасных процессов в организме человека гематологического и негематологического характера.
Виды миелоцитов

Миелоцит в мазке периферической крови
Миелоцитами называются клетки-предшественницы зрелых гранулоцитов — одной из разновидностей лейкоцитов.
Образование миелоцитов — это промежуточный этап гранулоцитопоэза, который начинается с митотического деления стволовой клетки.
Для того, чтобы полностью было понятно, что такое миелоциты и какое место они занимают в гемопоэзе, необходимо указать все формы клеток гранулоцитарного ростка кроветворения:
- Миелобласты — это клетки, которые появляются вследствие деления колониеобразующей стволовой клетки. Миелобласты утрачивают полипотентность — способность дифференцироваться в любые другие виды клеток. Основная их задача — обеспечение нормального созревания гранулоцитов.
- Промиелоциты — самые большие по размеру клетки во всех стадиях образования гранулоцитов. Уже на этом этапе созревания в клетках появляются первичные гранулы, которые делят промиелоциты на эозинофильные, базофильные и нейтрофильные.
- Миелоциты — образуются после третьего деления промиелоцитов. На такой стадии созревания зернистость клеток (включения) становится строго специфичной (вторичной), что позволяет уже четко разделять будущие нейтрофилы, базофилы и эозинофилы. Миелоциты — активно делящиеся клетки. От полноценности созревания миелоцитов зависит физиологическая активность и функциональность гранулоцитов.
- Метамиелоциты (юные лейкоциты) — такие клетки обладают низкой способностью к делению. Благодаря им происходит завершающий этап созревания гранулоцитов. Ядро метамиелоцитов претерпевает изменения, деля клетки на две большие группы — сегментоядерные и палочкоядерные.
- Гранулоциты — итог гранулоцитопоэза. Такие клетки называются полиморфно-ядерными, так как от их зернистости зависит тип клеток.
Таким образом, миелоциты — это клетки, которые определяют полноценный рост зрелых гранулоцитов. Относятся к зернистым лейкоцитам и дифференцируются в три основных вида белых клеток крови:
- нейтрофилы,
- эозинофилы,
- базофилы.
Нормы показателя миелоцитов в костном мозге

Созревание клеток крови
Так как незрелые формы лейкоцитов должны проходить все этапы созревания в костном мозге, то и присутствовать они должны в норме только в костно-мозговом пунктате.
Если человек здоров, то причин, незрелым формам кровяных клеток поступать в системный кровоток, нет.
Для оценки состоятельности гранулоцитопоэза и всего кроветворения в целом применяется такой метод исследования, как костно-мозговая пункция (стернальная пункция, трепанобиопсия).
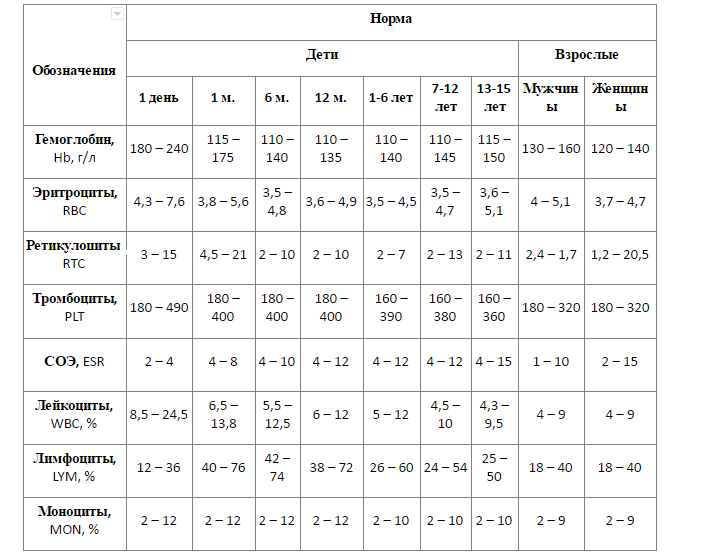
В норме гранулоцитарный (миелоцитарный) росток кроветворения даст следующие показатели при оценке миелограммы:
| Клеточный состав костного мозга (гранулоцитопоэз) | Количество, % |
|---|---|
| Недифференцированные бластные клетки | 0,1-1,1 |
| Миелобласты | 0,2-1,7 |
| Промиелоциты | 1,0-4,1 |
| Миелоциты | 6,9-12,2 |
| Метамиелоциты | 8,0-14,9 |
| Палочкоядерные | 12,8-23,7 |
| Сегментоядерные | 13,1-24,1 |
| Индекс созревания нейтрофилов | 0,5-0,9 |
| Все эозинофилы | 0,5-5,8 |
| Базофилы | 0-0,5 |
Причины появления в крови

Тяжелая инфекция может привести к появлению миелоцитов
У здорового человека ни миелоцитов, ни других незрелых клеток миелоцитарного ростка кроветворения в анализе крови быть не должно. Даже незначительные концентрации делящихся и созревающих клеток считаются вариантом патологического состояния.
Обнаружение юных форм гранулоцитов свидетельствует о том, что организм подвержен опасности и борется с одним из указанных ниже заболеваний или патологических процессов:
- острые бактериальные и вирусные инфекции, чаще всего осложняющиеся гнойным воспалением. Это могут быть гнойные ангины, прочие тяжелые инфекции ЛОР-органов, острые пиелонефриты, пневмонии, холера, сепсис, скарлатина, туберкулез, брюшной тиф, бруцеллез, паратиф, корь, краснуха паротит и пр.
- состояния после тяжелых инфекционно-воспалительных процессов;
- аппендицит и другая острая хирургическая патология;
- гангрена;
- ожоговая болезнь тяжелых форм;
- инсульты, инфаркты;
- острая кровопотеря любого генеза;
- метастазирование в костный мозг;
- синдром распада опухолей;
- последствия химиотерапевтического, лучевого лечения;
- длительный прием цитостатических, иммуносупрессивных медикаментозных средств;
- отравление свинцом;
- алкоголизм;
- все виды комы;
- ацидоз;
- шок;
- тяжелые и постоянные физические нагрузки;
- многие виды анемий;
- лейкозы;
- миелоидная лейкемия;
- дефицит цианокобаламина и/или фолиевой кислоты.

Бластный криз в мазке крови
Если концентрация бластных клеток в крови повышена незначительно — до 2% к общей лейкоцитарной массе, — то речь идет о хронических лейкозах.
Высокие значения бластов в крови являются признаком выраженных сбоев в деятельности костного мозга, что указывает на острый лейкоз.
Превышение количества бластных клеток в крови более 5% свидетельствует о развитии бластного криза у пациентов с хроническими миелолейкозами, а также о терминальном этапе при онкологической патологии.
Обнаружение миелоцитов, промиелоцитов и метамиелоцитов в крови не более 5% — не говорит и наличии гематологических заболеваний, но все же указывает на наличие определенных трудностей со здоровьем.
А вот значительный подъем от 10% и выше — весьма неблагоприятный показатель, является маркером миелопролиферативных заболеваний — хронических лейкозов, которые берут свое начало от молодых клеток миелоидного ростка кроветворения.
Самая частая причина обнаружения миелоцитов и других созревающих клеток лейкоцитопоэза — хронический миелолейкоз, субстратом которого являются преимущественно незрелые нейтрофильные миелоциты и другие юные формы.
На начальных этапах заболевания рост миелоцитов выражен не ярко. Прогрессирование миелолейкоза сопровождается значительным ростом миелоцитов в крови, а также зрелых эозинофилов и базофилов. Резкий рост незрелых нейтрофилов, т.е., нейтрофильных миелоцитов — крайне неблагоприятный признак, который ухудшает течение лейкоза и прогноз.
Миелоциты у детей и беременных женщин

Миелоциты могут появиться при снижении иммунной защиты у детей
Обнаружение в крови любой клетки, не закончившей полностью свою дифференцировку при гранулоцитопоэзе, указывает на то, что костный мозг активизировался в ответ на какие-либо патологические трансформации.
У здорового ребенка миелоциты, как и другие юные формы, определяться в крови не должны. Выход миелоцитов в кровь, а также других созревающих гранулоцитов, обусловлен такими же факторами, как и у взрослых. Также часто обнаружение незрелых клеток у малышей диагностируется при врожденных пороках сердца, неукротимой рвоты и обезвоживания. Очень часто обнаруживаются незрелые формы гранулоцитов у малышей со слабым иммунитетом.
Сильное физическое перенапряжение также повлечь за собой появление незначительного количества миелоцитов в крови у здоровых детей.
Что касается беременных женщин, то здесь допускаются колебания в картине крови. Процесс кроветворения при вынашивании ребенка усиливается для поддержания жизнедеятельности всего организма матери и малыша. Дополнительно появление миелоцитов и прочих молодых форм в крови может быть итогом обострения хронических заболеваний, например, синуситов, пиелонефрита и пр.
У будущих мам допускается концентрация миелоцитов в крови не более 2-3%. Но, в любом случае, такое явление требует дальнейшей диагностики, чтобы не пропустить развитие злокачественной патологии.
Как определить уровень миелоцитов

Точный уровень миелоцитов покажет миелограмма
Определение уровня миелоцитов, как и других компонентов костного мозга, проводится с помощью взятия костномозговой пункции. Полученная миелограмма покажет точный клеточный состав костного мозга.
Образцы костного мозга берутся из:
- грудины,
- гребня подвздошной кости,
- из пяточной кости (так производится пункция у маленьких детей).
После получения пунктата данные миелограммы обязательно сопоставляются с данными общего клинического анализа крови.
Лечение

Устранение причины приводит к нормализации картины крови
Так как миелоцитемия обусловлена развитием какого-либо заболевания, то лечения требует именно первопричина.
Только после уточнения причины патологического изменения состава крови, назначается лечение.
Причин для проникновения несозревших кровяных клеток, в частности, миелоцитов, немалое количество. Подавляющее большинство таких триггеров, к сожалению, опасные заболевания, которые могут быстро унести человеческую жизнь. При малейших трансформациях в составе крови необходимо срочное обращение к врачу, диагностика и назначение необходимых методов лечения.
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 18 июля 2018;
проверки требуют 15 правок.
Пробирки вакутейнер, наполненные кровью; пробирка с фиолетовым верхом (ЭДТА) является предпочтительным образцом для ОАК и дифференциального тестирования[1]
Счётчик Модель A Кольтер, первый коммерческий гематологический анализатор
Крупный план края окрашенного мазка крови
Пример дифференциальной диаграммы рассеяния лейкоцитов: разноцветные кластеры указывают на разные популяции клеток
Автоматический гематологический анализатор (Sysmex XT-4000i)
Лейкограмма, или лейкоцитарная формула, — процентное соотношение различных видов лейкоцитов, определяемое при подсчёте их в окрашенном мазке крови под микроскопом.
Существует такое понятие, как сдвиг лейкограммы влево и вправо.
- Сдвиг лейкограммы влево — увеличение количества незрелых (палочкоядерных) нейтрофилов в периферической крови, появление метамиелоцитов (юных), миелоцитов;
- Сдвиг лейкограммы вправо — уменьшение нормального количества палочкоядерных нейтрофилов и увеличение числа сегментоядерных нейтрофилов с гиперсегментированными ядрами (мегалобластная анемия, болезни почек и печени, состояние после переливания крови).
Методы подсчета[править | править код]
Лейкоциты в зависимости от плотности распределяются в мазках неравномерно: нейтрофилы, базофилы, эозинофилы — по периферии, ближе к краям; моноциты, лимфоциты — ближе к середине.
При подсчёте лейкоцитов используют методы Шиллинга или Филиппченко.
По Шиллингу определяют количество лейкоцитов в четырёх участках мазка (четырёхпольный метод). Всего в мазке подсчитывают 100—200 клеток.
Метод Филиппченко состоит в том, что мазок мысленно делят на 3 части: начальную, среднюю и конечную (трёхпольный метод). Подсчёт ведут по прямой линии поперёк мазка от одного его края к другому. В каждой части подсчитывают одинаковое количество клеток. Всего учитывают 100—200 лейкоцитов. Обнаруженные клетки записывают в специальную таблицу дифференциального подсчёта (сетка Егорова). Для более быстрого и удобного определения лейкоцитарной формулы применяют специальный 11-клавишный счётчик.
Вариативность лейкограммы[править | править код]
Лейкограмма зависит от вида животного, возраста, пола, конституции; у животных одного вида могут быть различия в зависимости от породы, характера кормления и других факторов.
Лейкоциты в норме у человека составляют 4,0·109—9,0·109 на литр.
Клиническое значение[править | править код]
В клинической практике лейкограмма имеет большое значение, так как при любых изменениях в организме процентное содержание одних видов клеток белой крови увеличивается или уменьшается за счёт увеличения или уменьшения в той или иной степени других. По данным лейкограммы можно судить о ходе патологического процесса, появлении осложнений и прогнозировать исход болезни. Данные лейкограммы необходимо сопоставлять с клиническим проявлением болезни
Описание конкретных показателей[править | править код]
Нейтрофилы[править | править код]
Нейтрофилы в норме представлены тремя или двумя группами: могут присутствовать в малом количестве либо отсутствовать юные (ю) 0—0,5 %; палочкоядерные (п/я) 1—5 % и сегментоядерные (с/я) 40—68 %. Они обладают, в основном, бактерицидной и дезинтоксикационной функциями, нося условное название микрофагов (что отражает ведущий механизм их иммунной функции — фагоцитоз).
В зависимости от степени зрелости и формы ядра в периферической крови выделяют палочкоядерные (более молодые) и сегментоядерные (зрелые) нейтрофилы. Более молодые клетки нейтрофильного ряда — юные (метамиелоциты), миелоциты, промиелоциты — появляются в периферической крови в случае патологии и являются свидетельством стимуляции образования клеток этого вида. Длительность циркуляции нейтрофилов в крови составляет в среднем примерно 6,5 часов, затем они мигрируют в ткани.
В норме содержание в крови: 48—78 %.
Пределы нормы содержания нейтрофилов в лейкоцитарной формуле:
Взрослые 47—72 %
У детей в норме происходит 2 перекреста лейкоцитарной формулы в возрасте пяти дней и 4-5 лет, при этом до 5 дней преобладают нейтрофилы над лимфоцитами, почти как у взрослого человека, затем происходит первый перекрест: соотношение лимфоциты/нейтрофилы из примерно 20 % / 60 % превращается в 60 % / 20 %, так сохраняется до второго перекреста лейкоцитарной формулы, обычно он происходит в 4 года, но допустимо до 5 лет, после которого содержание и пропорции нейтрофилы/лимфоциты соответствует нормам взрослого человека.
Увеличение (нейтрофилия) вызывают
- воспалительные процессы;
- инфаркт миокарда, легкого;
- злокачественные новообразования;
- многие инфекционные процессы.
К уменьшению (нейтропения) приводят
- вирусные инфекции (гепатит, корь, краснуха, грипп, ветряная оспа, полиомиелит);
- инфекции, вызванные простейшими (токсоплазма, малярия);
- постинфекционные состояния;
- апластические анемии;
- грибковые инфекции;
- хронические бактериальные инфекции (стрепто- или стафилококковые, туберкулез, бруцеллез);
- проведение лучевой терапии.
Увеличение количества незрелых нейтрофилов (сдвиг влево):
- острые воспалительные процессы (крупозная пневмония);
- некоторые инфекционные заболевания (скарлатина, рожистое воспаление, дифтерия);
- злокачественные опухоли (рак паренхимы почки, молочной и предстательной желез) и метастазирование в костный мозг;
- миелопролиферативные заболевания, особенно хронический миелолейкоз;
- туберкулёз;
- инфаркт миокарда;
- кровотечения;
- гемолитический криз;
- сепсис;
- интоксикации;
- шок;
- физическое перенапряжение;
- ацидоз и коматозные состояния.
Эозинофилы[править | править код]
Эозинофилы (Э) — также обладают фагоцитарными свойствами, но это свойство используют прежде всего для участия в аллергическом процессе. Они фагоцитируют комплекс антиген-антитело, образованные преимущественно Ig E.
эозинофилов:
Взрослые 0,5—5,0 %
Дети до 12 лет 0,5—7,0 %
12—16 лет 0,5—6,0 %
Увеличение (эозинофилия) наблюдается при
- аллергических состояниях (бронхиальная астма, аллергические поражения кожи, сенная лихорадка);
- глистной инвазии (аскаридоз, эхинококкоз, лямблиоз, трихинеллез, стронгилоидоз);
- инфекционных заболеваниях (в стадии выздоровления);
- после введения антибиотиков;
- коллагенозах.
Уменьшение (эозинопения) встречается при
- некоторых острых инфекционных заболеваниях (брюшной тиф, дизентерия);
- остром аппендиците;
- сепсисе;
- травмах;
- ожогах;
- хирургических вмешательствах;
- в первые сутки развития инфаркта миокарда.
Базофилы[править | править код]
Базофилы (Б) — участвуют в воспалительных и аллергических процессах в организме.
В норме: 0—1 %
Увеличение базофилов бывает при
- аллергических состояниях;
- заболеваниях системы крови;
- острых воспалительных процессах в печени;
- эндокринных нарушениях;
- хронических воспалениях в желудочно-кишечном тракте;
- язвенном воспалении кишечника;
- лимфогранулематозе.
Уменьшение базофилов (базопения) встречается при
- длительной лучевой терапии;
- острых инфекциях;
- остром воспалении лёгких;
- гиперфункции щитовидной железы;
- стрессовых состояниях.
Моноциты[править | править код]
Моноциты (М) — относятся к агранулоцитам. Относятся к системе фагоцитирующих мононуклеаров. Они удаляют из организма отмирающие клетки, остатки разрушенных клеток, денатурированный белок, бактерии и комплексы антиген-антитело.
В норме содержание моноцитов в крови: 3-11 %
Увеличение (моноцитоз) встречается
- при инфекционных заболеваниях (туберкулез, сифилис, протозойные инфекции);
- при некоторых заболеваниях системы крови;
- при злокачественных новообразованиях;
- при коллагенозах;
- при хирургических вмешательствах;
- в период выздоровления после острых состояний.
Уменьшение (моноцитопения, или монопения) встречается
- после лечения глюкокортикоидами;
- при тяжелых септических процессах;
- при апластической анемии (поражение костного мозга);
- при волосатоклеточном лейкозе;
- при родах;
- при брюшном тифе.
Лимфоциты[править | править код]
Лимфоциты (Л/Ф) бывают трёх видов: Т-, В- и NK-лимфоциты. Они участвуют в распознавании антигенов. Т-лимфоциты участвуют в процессах клеточного иммунитета, а В-лимфоциты — в процессах гуморального иммунитета.
NK-лимфоциты (естественные или натуральные киллеры, англ. natural killer cell, NK cell) — большие гранулярные лимфоциты, обладающие естественной цитотоксичностью против раковых клеток и клеток, зараженных вирусами.
Нормы содержания лимфоцитов в лейкоцитарной формуле:
Взрослые 19—37 %
Норма лимфоцитов у детей — см. описание нейтрофилов — перекрест лейкоцитарной формулы.
Увеличение (лимфоцитоз) встречается
- после тяжёлого физического труда;
- во время менструации;
- при острых инфекционных заболеваниях (ветряная оспа, краснуха, коклюш);
- при вирусных инфекциях (грипп, аденовирусная и цитомегаловирусная инфекции).
Уменьшение (лимфопения) встречается при
- вторичных иммунных дефицитах;
- лимфогранулематозе;
- тяжёлых вирусных заболеваниях;
- приёме кортикостероидов;
- злокачественных новообразованиях;
- хронической болезни лёгких;
- недостаточности кровообращения.
Лейкоцитарные индексы[править | править код]
Лейкоцитарные (или гематологические) индексы представляют собой отношение содержания различных форм лейкоцитов, а в некоторых случаев и СОЭ:
- индекс Гаркави (ИГ = лимфоциты / сегментоядерные нейтрофилы)[2],
- лейкоцитарный индекс интоксикации Я. Я. Кальф-Калифа (ЛИИ = (4×миелоциты + 3×метамиелоциты + 2×палочкоядерные нейтрофилы + 1×сегментоядерные нейтрофилы) × (плазматические клетки + 1) / ((моноциты + лимфоциты) × (эозинофилы + 1))),
- ЛИИ в модификации Б. А. Рейса (ЛИИ Рейса = (миелоциты + метамицелоциты + палочкоядерные нейтрофилы + сегментоядерные нейтрофилы) / (моноциты + лимфоциты + эозинофилы)),
- гематологический показатель интоксикации (ГПИ) по В. С. Васильеву с дополнениями П. И. Потейко (ГПИ = ЛИИ×Клей×КСОЭ×Кэр×Ктром, где Клей, КСОЭ, Кэр и Ктром — коэффициенты, соответствующие количеству лейкоцитов, СОЭ, эритроцитов и тромбоцитов, определенные по таблицам, приведенным в[3]),
- ядерный индекс степени эндотоксикоза (ЯИСЭ = (моноциты + метамиелоциты + палочкоядерные нейтрофилы) / сегментоядерные нейтрофилы),
- ядерный индекс сдвига (ЯИС = (миелоциты + метамиелоциты + палочкоядерные нейтрофилы) / сегментоядерные нейтрофилы),
- индекс аллергизации (ИА = (лимфоциты + 10 × (эозинофилы + 1))/ (палочкоядерные нейтрофилы + сегментоядерные нейтрофилы + моноциты + базофилы)),
- индекс иммунореактивности (ИИР = (лимфоциты + эозинофилы) / моноциты) по Д. О. Иванову с соавт[4].,
- индекс соотношения нейтрофилов и моноцитов (ИСНМ = миелоциты + метамицелоциты + палочкоядерные нейтрофилы + сегментоядерные нейтрофилы / моноциты),
- лимфоцитов и моноцитов (ИСЛМ = лимфоциты / моноциты),
- лимфоцитов и эозинофилов (ИСЛЭ = лимфоциты / эозинофилы при наличии эозинофилов и ИСЛЭ = лимфоциты при отсутствии эозинофилов),
- индекс соотношения эозинофилов и лимфоцитов (ИСЭЛ = эозинофилы / лимфоциты), который не зависит от наличия или отсутствия эозинофилов,
- индекс соотношения лейкоцитов и СОЭ (ИЛСОЭ = (лейкоциты × СОЭ) / 100),
- агранулоцитов и СОЭ (ИСЛМСОЭ = (лимфоциты + моноциты) / СОЭ),
- нейтрофильно-лимфоцитарный коэффициент (НЛК = (миелоциты + метамиелоциты + палочкоядерные нейтрофилы + сегментоядерные нейтрофилы) / лимфоциты),
- индекс сдвига лейкоцитов (ИСЛ = (эозинофилы + базофилы + миелоциты + метамиелоциты + палочкоядерные + сегментоядерные) / (моноциты + лимфоциты)),
- лимфоцитарно-гранулоцитарный индекс (ЛГИ = лимфоциты × 10 / (эозинофилы + базофилы + миелоциты + метамиелоциты + палочкоядерные + сегментоядерные))[5],
- показатель интоксикации (ПИ = (ЛИИ × лейкоциты, Г/л × СОЭ, мм/ч) / 1000).
Примечания[править | править код]
- ↑ Phlebotomy: Worktext and Procedures Manual. — Elsevier Health Sciences, 27 December 2013. — ISBN 978-0-323-29284-9.
- ↑ Гаркави Л. Х., Квакина Е. Б., Уколова М. А. Адаптационные реакции и резистентность организма. — [3-е изд., доп.]. — Ростов-на-Дону, 1990. — 224 С.
- ↑ Васильев В. С., Комар В. И. Интегральные показатели в оценке степени экзогенной интоксикации // Здравоохр. Белоруссии. — 1983. — № 2. — С. 38-40.
- ↑ Лейкоцитарные индексы клеточной реактивности как показатель наличия гипо- и гиперэргического вариантов неонатального сепсиса [Електронний ресурс] / Д. О. Иванов, Н. П. Шабалов, Н. Н. Шабалова [и др.]. https://www.medlinks.ru/article.php?sid=22330.
- ↑ Мустафина Ж. Г., Краморенко Ю. С., Кобцева В. Ю. Интегральные гематологические показатели в оценке иммунологической реактивности организма у больных с офтальмопатологией // Клин. лаб. диагн. — 1999. — № 5. — С. 47-49.
Источники[править | править код]
Ссылки[править | править код]
- Лейкоцитарные индексы в прогнозировании исхода у хирургического больного
Источник