Острая почечная недостаточность анализ крови

Содержание статьи:
Острая почечная недостаточность – острое состояние, которое характеризуется прекращением выделительной функции почек, ведущее к самоотравлению организма продуктами жизнедеятельности (азотемия), нарушениями водно — электролитного баланса. Потенциально развившаяся патология считается обратимой.
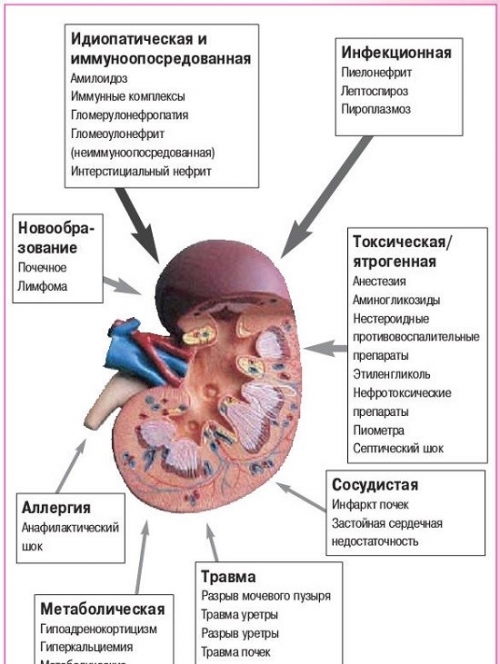
Причины возникновения острой почечной недостаточности и классификация
На первом месте из причин ОПН – политравма и оперативное вмешательство на органах сердечно-сосудистой системы (сердце, магистральные сосуды). Острая почечная недостаточность также развивается на фоне акушерско-гинекологической патологии (1/5 от всех случаев) и после приема различных веществ: ряда лекарств, наркотических препаратов, веществ с выраженным токсическим действием, например, употребление суррогатов алкоголя.
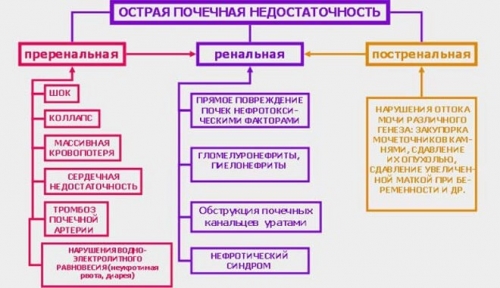
Различают три вида острой почечной недостаточности, все они имеют различные причины, и, соответственно, требуют различной тактики ведения.
Виды ОПН:
• Преренальная.
Обуславливается острым нарушением почечного кровоснабжения, чуть более 50% от всех случаев.
Состояния, вызывающие развитие преренальной ОПН
Уменьшение объема выбрасываемой крови
1. кардиогенный шок,
2. гемотампонада сердца,
3. сердечная недостаточность с аритмией,
4. кровотечения, особенно маточные,
5. тромбоэмболия легочной артерии.
Системное расширение сосудов
1. септический шок,
2. тяжелые формы анафилактических реакций (анафилактический шок),
3. прием ряда препаратов, оказывающих расширяющее действие на стенки сосудов, резкое падение артериального давления.
Обезвоживание организма
1. рвота и диарея,
2. ожоговая болезнь,
3. бесконтрольный прием мочегонных и слабительных препаратов.
Тяжелые поражения печени с утратой функциональной способности
Цирроз печени, рак и т.д.
В ряде случаев, развитие преренальной формы ОПН ожидаемо при остром панкреатите и перитоните.
• Ренальная.
Иное название «паренхиматозная», причина в поражении почечной ткани и функциональных структур почек.
Постишемическая
Причины перечислены в преренальной ОПН, если адекватная терапия отсутствовала или была неэффективной. Т.е. ренальная почечная недостаточность – следствие преренальной. Ведущий механизм – ишемия тканей.
Отравления ядами (экзогенная интоксикация)
1. бытовые яды,
2. воздействие некоторых лекарственных средств,
3. укусы ядовитых насекомых, рептилий.
4. употребление антибиотиков, введение диагностического контраста.
Массивный гемолиз эритроцитов в крови на фоне переливания ошибочной группы.
Рабдомиолиз на фоне инфекций, интоксикаций, подагре, тяжелой физической нагрузке, тепловом ударе, синдроме длительного сдавления, миеломной болезни.
Острые воспалительные процессы в почках:
1. гломерулонефприт «молниеносная форма»,
2. тубулоинтерстициальные нефриты, все виды,
3. поражения почечных сосудов,
4. удаление или травмирование единственной функционирующей почки.
• Постренальная.
Основная причина — обструкция с невозможностью отхождения мочи. На долю этого вида ОПН приходится всего 5%.
1. обтурация мочеточника опухолью, конкрементом, случайное лигирование мочеточника во время оперативного вмешательства.
2. невозможность помочиться из-за приема холино и ганглиоблокаторов,
3. невропатия, как осложнение сахарного диабета.
Клинические проявления по стадиям

Острая почечная недостаточность подразделяется на 4 стадии:
• Начальная.
Клиническую картину диктуют причины, которые привели к развитию ОПН. При инфекционном процессе повышение температуры, проявления общей интоксикации организма патогенной микрофлорой, политравма – болевой синдром, отравление – тошнота, рвота, спутанность сознания.
• Стадия олигоурии.
Для этой стадии характерно уменьшение диуреза – количества вырабатываемой мочи, менее 400 мл, продолжительность 5-10 суток. Нарастают симптомы отравления: заторможенность, тошнота, апатия, адинамия. В крови нарастает уровень мочевины, повышается объем кровяного русла за счет внутривенных инфузий и обильного питья. Нарушения водно–электролитного баланса.
Со стороны сердечно-сосудистой системы – учащение сердцебиения, повышение артериального давления, одышка. В ряде случаев, осложнением развивается остановка сердца, инфаркт миокарда и тромбоэмболия легочной артерии. Нарушения ритма обуславливаются повышением уровня калия в крови.
Со стороны ЖКТ — развитие кровоточащих эрозий на фоне уремии происходит у 30% пациентов. Другие проявления — боли в животе и тошнота.
Присоединение вторичных инфекций, не поддающихся лечению, происходит на фоне сбоя в работе иммунной системы. Чаще всего, поражаются органы урогенитального тракта. Присоединение вторичной флоры отягощает витальный прогноз и становится причиной смерти у 50% пациентов.
• Фаза восстановления диуреза или полиурии.
Данная фаза характеризуется увеличением количества мочи за счет нарушения реабсорбции разрушенными почечными канальцами. Если инфузионная терапия проводится в недостаточном объеме и не восполняется электролитный баланс, это приводит к обезвоживанию организма и снижению ионов кальция, фосфора, калия в крови.
• Период полного восстановления.
В идеальном варианте функциональная способность почек восстанавливается до нормального уровня. У каждого пациента свой период восстановления, обычно этот срок варьируется от полугода до года. Если произошло необратимое повреждение нефронов, то, скорее всего, вернуться к изначальному уровню не представляется возможным, и тогда вполне ожидаемо развитие хронической почечной недостаточности.
Лабораторные анализы при острой почечной недостаточности
Общий анализ мочи
При преранальной форме ОПН удельный вес от 1018, при ренальной, наоборот, плотность уменьшается и составляет менее 1012.
При преренальной форме изменений может не быть совсем, иногда встречаются гиалиновые цилиндры в небольшом количестве.
Для ренальной ОПН на фоне отравления типично появление небольшого количества белка, незначительная гематурия и цилиндрурия. Это свидетельствует о начале процесса канальцевого некроза. У некоторых пациентов цилиндрурия отсутствует.
Если крови в моче много, это говорит о мочекаменной болезни, либо о травме, опухолевом процессе. Иногда гематурия появляется при выраженном инфекционном заболевании. Дифференциальную диагностику проводят с острым гломерулонефритом, для которого характерны протеинурия, гематурия и эритроцитарные цилиндры, с тубулоинтерстициальным нефритом и хронической почечной недостаточностью.
Лейкоцитурия всегда сопутствует воспалительно-инфекционным поражениям почек, но бывает при иммунном или аллергическом процессе в каком-либо отделе мочевыводящей системы.
Уратурия (ураты в моче) встречаются при подагре, а выделение оксалатов часто встречается при употреблении суррогатов алкоголя внутрь.
Появление эозинофилов в моче бывает на фоне тубулоинтерстициального нефрита.
Общий анализ крови
Увеличение количества лейкоцитов и СОЭ в крови говорит о септическом осложнении, либо вторичном инфицировании.
Понижение уровня гемоглобина происходит из-за нарушения эритропоэза. Если уровень гемоглобина критически низок, исключают или подтверждают миеломную болезнь и прочие патологии, при которых идет процесс гемолиза.
Биохимия крови
Изменения в крови будут зависеть от типа острой почечной недостаточности и ее фазы.
• Нарушение электролитного баланса, как в сторону повышения ионов калия, фосфора и кальция, так и в сторону понижения.
• Повышение концентрации креатинина.
• Гипермагниемия.
• Метаболический ацидоз.
• Гиперурикемия при уратной нефропатии.
Инструментальная диагностика
• Ультразвуковое исследование, магнитно-резонансную и компьютерную томографию назначают при подозрении на обструкцию мочевыводящих путей, аномалиях и при макрогематурии неясного генеза. Иногда выполняют восходящую пиелографию. УЗИ с допплером и рентгеноконтрастная ангиография обоснованы при подозрении на стенозирование почечной артерии, каваграфия – при тромбозе нижней полой вены.
• Дополнительно, для диагностики отека легких и ряда легочных синдромов производят рентгенологическое обследование легких.
• Радиоизотопная динамическая сцинтиграфия позволит оценить степень почечной перфузии и обструктивной уропатии.
• При подозрении на обтурирующую опухоль мочеточника обосновано проведение цистоскопического обследования или хромоцистоскопии.
• Биопсия имеет свои показания, перед ее проведением полностью исключают преренальные и постренальные факторы ОПН.
• Электрокардиография сердца.
Экскреторную урографию не проводят, так как мочевина и креатинин выше нормы, нарушена выделительная функция почек, контраст накапливаться не будет, а дополнительная интоксикация контрастным веществом усугубит текущий патологический процесс.
Лечение острой почечной недостаточности

Терапия ОПН этиотропная, включает в себя:
• Корректирование пре- и постренальных факторов.
• Восстановление объема сердечного выброса и нормализацию почечного кровотока.
• Отмена нефротоксических препаратов.
• Мониторинг водно–электролитного баланса и взвешивание с целью контроля за отеками.
• Диагностика и коррекция острых осложнений: ацидоз, вторичные инфекции, гиперкалиемии, отека легких.
• Диетотерапия.
При отсутствии эффекта от консервативного лечения при острой почечной недостаточности, показано проведение гемодиализных мероприятий.
Автор
Врач-уролог Виктория Мишина
Дата публикации
17.07.2017
Источник
Острая почечная недостаточность (ОПН) — внезапное нарушение функции почек со снижением процессов фильтрации и реабсорбции, приводящий к расстройству водного, электролитного, азотистого и других видов обмена. ОПН является потенциально обратимым явлением[1].
Непосредственными причинами ОПН являются низкая объемная скорость кровотока, острая деструкция клубочка с потерей приносящих и выносящих артерий и клубочковых капилляров, повреждение канальцев нефронов или нарушение оттока мочи от почки из-за обструкции. В зависимости от этого различают три формы острой почечной недостаточности: преренальная (70 %), паренхиматозная (25 %), обструктивная (5 %).
При острой почечной недостаточности развивается олигурия (диурез менее 400 мл в сутки или 20 мл в час), анурия (отсутствие выделения мочи или снижение до 100 мл в сутки), наблюдается отсутствие или уменьшение поступления мочи в мочевой пузырь.
Выделяют 3 стадии роста тяжести почечной недостаточности (риск, повреждение, недостаточность) и 2 результата (утрата функции почек, терминальная почечная недостаточность).[2] В детском возрасте критерии этих стадий следующие:
- Риск: диурез < 0,5 мл/кг/час на протяжении 8 часов, и/или оцененная скорость клубочковой фильтрации 75 %;
- Повреждение:диурез < 0,5 мл/кг/час на протяжении 16 часов, и/или оцененная скорость клубочковой фильтрации 50 %;
- Недостаточность:диурез < 0,3 мл/кг/час на протяжении 24 часов или анурический на протяжении 12 часов, и/или оцененная скорость клубочковой фильтрации 25 %;
- Утрата функции почек: непрерывная недостаточность на протяжении более чем 4 недель;
- Терминальная почечная недостаточность: непрерывная недостаточность на протяжении более чем 3 месяцев.
В некоторых случаях почечная недостаточноcть не связана с уменьшением диуреза, но даже может сопровождаться его ростом — это неолигурическая почечная недостаточность. Данные критерии также не применяются к новорождённым в течение нескольких дней после рождения, поскольку новорождённые являются физиологически олигурическими в течение первых 24 часов жизни и их креатинин сыворотки крови первоначально отражает материнский объём креатанина.
Эпидемиология[править | править код]
Количество случаев острой почечной недостаточности в последние годы растет, причиной чего является увеличение числа операций в условиях искусственного кровообращения по исправлению врождённого порока сердца, увеличение числа трансплантаций цельных органов и костного мозга, использование разработанных в последнее время нефротоксичных препаратов при лечении различных заболеваний. По сравнению с другими системными заболеваниями и методами их лечения, доля первичных почечных заболеваний в росте количества случаев острой почечной недостаточности уменьшается. Острая почечная недостаточность часто наблюдается у пациентов детского отделения интенсивной терапии с сепсисом или с обширной травмой сопровождающимися тяжелым кровоточением, или у пациентов в послеоперационный период операций на сердце с долей 20-40 %[3].
Стадии ОПН[править | править код]
- начальная
- олигоанурическая
- полиурическая
- реконвалесценции
Клинические проявления[править | править код]
У тяжелобольных которые имеют риск поражения острой почечной недостаточностью (см. Эпидемиология) небольшое повышение креатинина сыворотки крови может быть первым признаком острой почечной недостаточности.
Признаки острой почечной недостаточности:
- уменьшенный диурез,
- гипертония,
- гематурия,
- отек,
- повышенный креатинин сыворотки крови,
- отношение азота мочевины крови к уровню креатинина меньше 20,
- повышенная фракционная экскреция натрия.
Также возможны следующие признаки:
- гиперкалиемия с аритмией сердца,[4]
- гипервентиляция из-за ацидоза,
- тошнота и рвота из-за уремии.
Клинические проявления в основном определяются причиной и стадией. В начальной стадии присутствует клиника основного заболевания и появляется олигурия. Диурез снижается на 8-10 %. Появляется интоксикация (бледность, иктеричность, тошнота, боли в животе).
В олигоанурической стадии диурез снижается на 25 % и более от нормального, удельный вес мочи менее 1005, появляется тахикардия, аритмия в виде экстрасистолии, блокад, могут появляться судороги. Также могут появляться отеки, повышается артериальное давление. При осмотре глазного дна — отек диска зрительного нерва. При несвоевременном или неадекватном лечении состояние больного продолжает ухудшаться, вплоть до летального исхода.
В полиурическую стадию диурез увеличивается, происходит постепенное снижение гиперкалиемии и уремии, исчезновение симптомов интоксикации.
Патофизиология[5][править | править код]
Выделяют три категории причин ОПН: преренальные, постренальные и врождённые заболевания почек.
Виды ОПН[править | править код]
Преренальная ОПН[править | править код]
Связана с нарушением кортикального кровообращения (гипоперфузия) в почке и резким снижением скорости клубочковой фильтрации. Проявляется развитием олигурии, анурии и повышением уровня креатинина крови. Фактически почки не повреждены, но не функционируют из-за общего нарушения кровообращения. Скорость клубочковой фильтрации может быть быстро изменена (повышена) улучшением перфузии почек на ранних стадиях.
Преренальная ОПН — потенциально обратимое состояние, но длительная гипоперфузия почек ведет к развитию ренальной (паренхиматозной) почечной недостаточности (острый тубулярный некроз).
Причины преренальной ОПН: гиповолемия (обезвоживание (например, вследствие гастроэнтерита), кровотечение (например, вследствие травмы), диуретики, рвота, диарея), низкий сердечный выброс, вазодилатация. Сердечная недостаточность или перераспределении жидкости в организме (интерстиция) может привести к уменьшению эффективного объёма циркуляции. Здоровая почка прекращает выделять мочу при систолическом артериальном давлении<90-80 мм.рт.ст, почка со склерозированными сосудами может останавливать выделение и при более высоком САД.
Преренальная недостаточность может перейти в ренальную, так как нарушение кровообращения в почках ведёт к их ишемии и некрозу. Ренальная недостаточность в среднем начинается через 20 минут при тепловой ишемии или через 2 часа холодовой ишемии.
Этиология острой почечной недостаточности:
- преренальные заболевания почек:
- Уменьшенный объём плазмы,
- Обезвоживание,
- Кровопотеря,
- Интерстиция плазмы крови при ожогах, сепсисе, кишечной непроходимости,
- другие причины почечной гипоперфузии (затрудненной перфузии),
- Шок,
- Гипоксия.
- Острая сердечная недостаточность,
- Гепаторенальный синдром,
- Билатеральный стеноз почечной артерии,
- Операция на сердце
Паренхиматозная ОПН[править | править код]
Связана с повреждением паренхимы почек. В 85 % случаев это ишемическое или токсическое поражение почек с формированием острого тубулярного некроза. В 15 % — воспаление паренхимы почек (гломерулонефрит, интерстициальный нефрит).
При остром тубулярном некрозе поражается эпителий извитых канальцев с нарушением их целостности и выходом внутриканальцевой жидкости в окружающую ткань почки.
Яды, которые могут вызвать острый тубулярный некроз и паренхиматозную ОПН — это рентгеноконтрастные вещества, аминогликозиды, противоопухолевые средства, тяжелые металлы, этиленгликоль, лекарственные средства (анальгетики, НПВС). Эндогенные токсины — рабдомиолиз, миоглобин, гиперкальциемия при гиперпаратиреозе, легкие цепи Ig при миеломе или лимфоме, ураты, оксалаты, распад ткани злокачественной опухоли и др.
Риск развития острого тубулярного некроза повышается после исследований с введением контрастирующих веществ, при диабете, в пожилом возрасте.
Профилактика ОТН при рентгеноконтрастных исследованиях — введение физраствора в/в в дозе 1 мл/кг/час в течение 12 часов до и 12 часов после исследования, либо (слабее) АЦЦ 1200 мг 2 раза перорально накануне в день исследования.
Этиология острой почечной недостаточности:
- паренхиматозные заболевание почек:
- Сосудистое: тромбоз почечной артерии или вены,генерализованный тромбогеморрагический синдром
- Клубочковый: гемолитический уремический синдром, тяжелый (быстро прогрессирующий) гломерулонефрит любой этиологии,
- Интерстициальный: интерстициальный нефрит из-за аллергической реакции на лекарства (например, нестероидные противовоспалительные средства, оксациллин, метициллин), сепсис,
- Тубулярный (острый тубулярный некроз): сепсис, постоперационный период (после операций на сердце), ишемия вследствие длительной недостаточной перфузии; причины указанные в разделе преренальные заболевания почек при продолжительности могут привести к острому тубулярному некрозу,
- Нефротоксины: аминогликозидные антибиотики, индометацин, радиоконтрастные вещества, этиленгликоль, метанол, тяжелые металлы,
- Пигменты: миоглобинурия, гемоглобинурия,
- Мочевая кислота: гиперурикемия, синдром лизиса опухоли,
- Врождённые аномалии почек (особенно у новорождённых и младенцев),
- Бикистозная дисплазия почек, рефлюкс нефропатия, поликистоз почек, олигомеганефрония.
Как правило, острый тубулярный некроз является результатом развития преренальных заболеваний. Гистологические изменения характеризующие острый тубулярный некроз включает гибель ворсин щеточной каемки у клеток почечных канальцев, отслаивание клеток эпителия от базальной мембраны, выделение продуктов распада клеток и белка.
У пациентов с продолжительным шоковым состоянием вызванным сепсисом, после операций на сердце, травмы (кровопотери), обезвоживании если эффективный циркулирующий объём не восстанавливается также может развиться острый тубулярный некроз. Нестероидные противовоспалительные препараты все чаще рассматриваются как причина ОПН у детей, особенно если применяются у пациентов с уменьшенным объёмом межклеточной жидкости.
Патогенез ОПН сложно объяснить на основе единственного механизма течения заболевания ведущего к ОПН. Так, ишемическая и токсическая ОПН является результатом комплекса взаимосвязанных гемодинамических, сосудистых и тубулоинтерстициальных изменений, включающих: пониженный кровоток в гломерулярные и тубулярные капилляры приводящий к понижению уровня гломерулярной фильтрации; поражение кортикальных и медуллярных канальцев продуктами распада их клеток, что приводит к тубулярной обтурации; истечение (tubular backleak) растворов и воды из полости в интерстициальную ткань с дальнейшим понижением уровня гломерулярной фильтрации. Увеличенная выработка эндотелина и пониженная выработка закиси азота в клетках каппиляров гладкой мышцы приводит к увеличению вазоконстрикции и понижению перфузии что создает условия для поражения почки. Тубулярные клетки почки реагируют на поражения разным способом которые могут и не сопровождаться повреждением почки или сопровождаться минимальным повреждением, сублетальным повреждением, апоптозом, некрозом. В канальцах, на клеточном уровне уменьшение потребления кислорода приводит к уменьшению выработки аденозинтрифосфат, что в свою очередь ведет к повреждению клеточных мембран и цитоскелета. Повреждение клеток обуславливает полярность клеток, способствуя поступлению повышенного количества кальция в клетки и повышает внутриклеточное образование свободных радикалов, что приводит изменению клеточных функций клеточное набухание и клеточные апоптоз и некроз. Также, низкий уровень в сыворотке костного морфогенетического белка BMP7, являющегося антифиброзным, противовоспалительным и антиапоптозным фактором и принадлежащего к фактору роста надсемейства β лигандов, играет определённую роль в патогенезе ОПН в постоперационный период операций на сердце.
Обструктивная (постренальная) ОПН[править | править код]
Обусловлена ограничением пассажа мочи на любом участке мочевыводящего тракта. Почки функционируют, но моча не выделяется из-за повреждения/обтурации мочевыделительных путей. Постренальная недостаточность может перейти в ренальную (паренхиматозную), так как из-за нарушения оттока мочи лоханки почки переполняются мочой и сдавливают ткань почки, приводя к ишемии. Возможные причины постренальной ОПН: опухоль, обтурация камнем, гематома, спазм сфинктера мочевого пузыря из-за нарушения иннервации, послеоперационные осложенения операций на органах таза, травма.
Этиология острой почечной недостаточности:
- постренальные заболевания:
- Двустронняя обтурация почечной лоханки или мочеточниково-пузырного соустья,
- Клапан задней уретры,
- Травма уретры,
- Стриктура уретры,
- Нейрогенный мочевой пузырь,
- Обтурация почечной лоханки или мочеточниково-пузырного устья единственной почки
- Обтурация из-за почечных камней в шейке пузыря
Другие причины ОПН[править | править код]
- Билатеральный кортикальный некроз (ишемия) — ишемия кортикального слоя почки. Встречается при акушерской патологии, грамотрицательном сепсисе, геморрагическом и анафилактическом шоке, интоксикации гликолями.
- Папиллярный некроз при ишемии сосочкового слоя — встречается при гнойном пиелонефрите, диабетической нефропатии, хроническом алкоголизме, приеме НПВС, анальгетиков, нефропатиях.
- Системные васкулиты — гранулематоз Вегенера и др.
- Микроскопический полиангиит.
- Тромбоз почечной артерии.
Дифференциальный диагноз[править | править код]
На диагноз ОПН может указывать внезапное увеличение креатинина сыворотки крови или азота мочевины крови. Также важным фактором является пониженный диурез. Следует определить наличие хронических заболеваний почек.
При ОПН гораздо более эффективны методы лабораторной и рентгенологической диагностики чем история болезни и физикальное обследование.
История болезни[править | править код]
Возможность развития ОПН должно предполагаться у всех детей находящихся в критическом состоянии. Пониженный диурез, гематурия, дизурия, тошнота, рвота может сопровождать ОПН. Предродовая история и рождение могут помочь выявить причины ОПН у новорождённых, такие как олигомеганефрония у детей которые имели малый гестационный возраст при рождении (недоношенные) и др.
Физикальное обследование[править | править код]
- Нарушение выделения воды (диурез менее 10-12 мл/кг/сутки или 0,5 мл/кг/час)
- Нарастающая азотемия (азот мочевины более 7 ммоль/л, креатинин более 0,1 ммоль/л, остаточный азот более 30 ммоль/л)
- Дисбаланс электролитов (увеличение калия более 6 ммоль/л, снижение кальция менее 2 ммоль/л и натрия)
- Декомпенсированный метаболический ацидоз (ВЕ более 10 ммоль/л)
Отличие преренальной недостаточности от ренальной недостаточности:
| ОПН | Плотность мочи | концентрация Na в моче | мочевина (моча) /мочевина (плазма) | креатинин (моча) /креатинин (плазма) | осмолярность (моча) /осмолярость (плазма) | проба с маннитолом (диурез) |
|---|---|---|---|---|---|---|
| Преренальная | >1015 | <30 | >20/1 | >30/1 | >1,8 | >40 мл/час |
| Ренальная | <1015 | >30 | <10/1 | <10/1 | <1,2 | <40 мл/час |
Проба с Маннитолом — в/в 100 мл 20 % Манита за час. Нет диуреза — фуросемид 200 мг за час. Нет диуреза — ренальная недостаточность.
Лечение[править | править код]
Показания для госпитализации в профильное отделение:
- ОПН, требующая интенсивной терапии при быстром ухудшении функции почек
- Необходимость гемодиализа
- При неуправляемой гипертензии, полиорганной недостаточности, показана госпитализация в АРО.
Преренальная ОПН[править | править код]
Нормализация общего кровообращения. Лечение преренальной ОПН и ренальной ОПН кардинально отличаются друг от друга количеством инфузионной терапии. При недостаточности кровообращения часто нужно интенсивное восстановление объёма жидкости в сосудах, при ренальной ОПН интенсивная инфузия противопоказана, так как может привести к отеку легких и мозга. Уменьшить гиповолемию и дегидратацию.
Постренальная ОПН[править | править код]
Нормализация оттока мочи по мочевыводящим путям (катетеризация мочевого пузыря, хирургическое вмешательство на мочевыводящих путях, эпицистостомия).
Паренхиматозная ОПН[править | править код]
Ограничение жидкости, натрия, калия, фосфатов.
- анурическая стадия:
- средства, повышающие кровоток и энергообмен в почках:
- дофамин 3-4 мкг/кг/мин
- но-шпа, папаверин
- эуфиллин 5 мкг/кг/сут
- глюкоза 20 % с иинсулином
- средства, стимулирующие выделительную функцию почек:
- фуросемид
- инфузионная терапия — нулевой водный баланс, максимум 30 % от физиологической потребности в жидкости, отказ от растворов калия, гипертонического натрия.
- гемодиализ
- симптоматическая терапия
- средства, повышающие кровоток и энергообмен в почках:
- полиурическая стадия:
- инфузионная терапия — нулевой водный баланс. В полиурической стадии инфузия может достигать 5-6 л/сут.
- коррекция электролитов крови, так как в полиурической стадии почки ещё не в состоянии регулировать выделение электролитов с мочой.
- симптоматическая терапия
- стадия реконвалесценции:
Показания для экстренного гемодиализа[править | править код]
- Гиперкалиемия (калийной г выше 7ммоль/л) из-за угрозы остановки сердца
- Гиперволемия угрожающая по отеку легких или мозга.
Примечания[править | править код]
Ссылки[править | править код]
- Острая недостаточность почек при бактериально-токсическом шоке
См. также[править | править код]
Почечная недостаточность
Источник