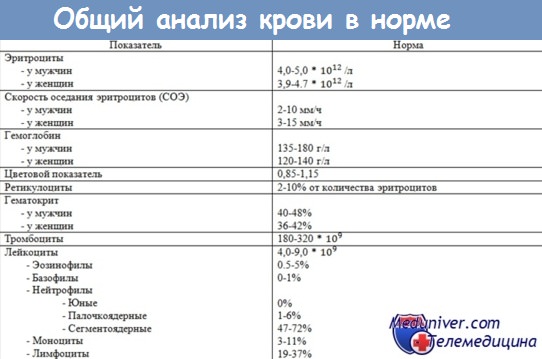
Общий анализ крови возрастные изменения
Старческие изменения общего анализа крови у пожилыхПротиворечивость данных в связи с составом крови у пожилых, представленных в более давней и более новой медицинской литературе, объясняется главным образом тем, что изучаемый материал происходит почти без исключения от пожилых, страдающих различными дегенеративными кардиоваскулярными, артикулярными, легочными и пр. заболеваниями, следовательно речь идет о явно патологических случаях, которые обязательно сопровождаются реактивными гематологическими модификациями, связанными с болезнью, а не с возрастом. С другой стороны, до недавних пор, более широкие группы исследованных пожилых, у которых были обнаружены гематологические изменения (как «старческая анемия»), состояли из лиц, плохо питавшихся, дистрофиков, так что изменения, которые приписывались возрасту, были в действительности связанными с дефицитом тех или иных веществ, с физиологической нуждой. В настоящее время, в нашей стране число пожилых непрестанно возрастает благодаря созданию соответствующих условий жизни, гигиены, питания, благодаря высокоразвитой общедоступной медицинской и психосоциальной помощи; гематологические синдромы, связанные с «физиологической нуждой » исчезли, так что мы имеем теперь возможность точно установить реальный аспект гематологии пожилых, ейгериков или ортогериков (нормальных), категория, которая встречается — в ограниченном размере — и в группах преклонного возраста (свыше 80 лет). Ряд авторов, работавших в этих новых условиях (Burger, Dekoninck, Gingold и сотр., Hittmair), констатировали некоторые явные изменения в связи с преклонным возрастом. Периферическая кровь у пожилых1. Эритроцитарння серия. Принимая за норму для взрослого цифры 4,5—5 мил./мм3 у мужчин и 4—4,5 мил/. мм3 у женщин, Gingold и сотр. нашли в группе пожилых «ортогериков» нормальную или сверхнормальную цифру у 69% мужчин и 80% у женщин, субнормальную у остальных. Гемоглобин явно понижен у пожилых, причем понижение значительнее у мужчин, чем у женщин. В результате получается гипохромия даже при нормальной цифре эритроцитов (Gingold и сотр.). Расстройство метаболизма гемоглобин у пожилых возможно связано с более низкой сидеремией, ведущей не только к недостаточному синтезу гемоглобина но и к качественной альтерации эритроцитарной серии, которая выражается анизопойкилоцитозом, присутствием гематий «мишень», микромакроцитозом. Согласно некоторым авторам, тот факт, что у пожилых мужчин гемоглобин падает даже ниже нормального уровня женщины объясняется прекращением секреции тестостерона (Betke).
Кривая Прайс-Джонса (Price-Jones) отклоняется вправо, особенно у мужчин. В результате получается макроцитоз с платицитозом (Gin-gold и сотр.), вероятно в связи с освобождением в циркуляторный поток не совсем созревших элементов, ассоциированный с недостатком витамина В12. Ретикулоциты находятся в нормальных пределах (8—20 %). Эритроцитарные энзимы прогрессивно сокращаются, в особенности фосфоглицеромутаза. Гематокрит также понижен. 2) Лейкоцитнрная формула крови. У пожилых констатируется тенденция к сокращению числа лейкоцитов, незаисимо от пола. В лейкоцитарной формуле, разница между обоими полами проявляется только на уровне хромозомиалъных придатков. Гранулоциты. Цифра нейтрофилов в основном нормальная, с легким отклонением влево или вправо. Цифра эозинофилов иногда нормальная, иногда пониженная вплоть до анэозинофилии. Такое же поведение наблюдается и у базофилов (Gingold и сотр.). Согласно отдельным авторам, продолжительность жизни гранулоцитов у пожилых увеличена. Лимфоциты. У большинства пожилых наблюдается лимфопения (Gingold и сотр.), благодаря инволюции лимфотворных органов (Burger). Моноциты находятся в нормальном числе. 3) Тромбоцитарная серия. Число тромбоцитов в периферической крови пожилых нормальное (Gingold и сотр.). Что касается мазка периферической крови в целом, у более половины исследованных пожилых «ейгериков» (Gingold и сотр.) констатировалось: анизоцитоз, пойкилоцитоз, микроцитоз и в особенности макроцитоз, анулоциты, гематии «мишени»; «патологические» грануляции в нейтрофилах, формы инволюции, вакуольная цитоплазма в нейтрофилах; фрагменты мегакариоцитов, полиплоидия и пр. у лиц, не представляющих ни количественных отклонений соответствующих элементов, ни какое-либо клиническое основание этих изменений. — Также рекомендуем «Возрастные изменения костного мозга у пожилых — старческая миелограмма» Оглавление темы «Болезни крови»:
|
Источник
Сама кровь незначительно изменяется с возрастом. Нормальное старение приводит к снижению общего количества воды в организме. В рамках этого, уменьшается жидкость, участвующая в кровотоке, поэтому объем крови несколько уменьшается.
Количество эритроцитов в крови (и, соответственно, гемоглобина и гематокрита) снижаются. Это способствует быстрой утомляемости. Большинство белых клеток крови остаются на том же уровне, хотя некоторые белые клетки крови, отвечающие за иммунитет (лимфоциты), уменьшаются в количестве, уменьшая и способность бороться с бактериями. Это снижает способность организма противостоять инфекции.
С возрастом количество крови, находящееся в организме человека, меняется. Так у взрослых количество крови относительно массы тела меньше, чем у детей. Связано это с тем, что в детском организме обмен веществ протекает более интенсивно. У новорожденных в среднем общее количество составляет четыреста пятьдесят – шестьсот миллилитров, а у взрослых – пять – пять с половиной литров.
Соотношение между форменными элементами и плазмой у здоровых людей колеблется незначительно – сорок пять процентов форменных элементов и пятьдесят пять процентов плазмы, а у детей форменных элементов больше.
Так у новорожденных количество эритроцитов составляет на один кубический миллиметр крови 4,3-7,6 млн., а у взрослых – 3,7-4,7 млн. у женщин и 4,0-5,1 млн. у мужчин.
Также с возрастом меняется количество гемоглобина в крови. В крови взрослого человека содержится шестьдесят – восемьдесят процентов гемоглобина, а у новорожденных детей – сто десять – сто сорок процентов.
Важным диагностическим показателем, который свидетельствует о наличии в организме человека воспалительных процессов, является СОЭ. Показатель скорости оседания эритроцитов также с возрастом меняется. У женщин СОЭ равен 2-15 мм/ч, у мужчин – 1-10 мм/ч, у новорожденных – 2-4 мм/ч.
С возрастом также меняется соотношение и количество лейкоцитов. У новорожденного ребенка количество лейкоцитов в крови составляет в одном кубическом миллиметре крови около двадцати тысяч, а у взрослого человека – четыре-девять тысяч. Постепенно количество лейкоцитов в крови ребенка снижается и к тринадцати-пятнадцати годам их количество становится таким же, как у взрослого человека.
Возрастной особенностью кровеносной системы также является артериальное давление. У взрослых кровяное давление выше, чем у детей. Происходит это из-за того, что чем ребенок меньше, тем просвет кровеносных сосудов шире и капиллярная сеть больше. У детей кровеносные сосуды растут медленнее, чем сердце, что и отражается на кровяном давлении. У ребенка может возникать юношеская гипертония в период полового созревания, так как в этом возрасте значительно увеличивается масса тела, нагнетательная сила сердца увеличивается, но из-за узких кровеносных сосудов встречает сопротивление, что и приводит к повышению давления. Со временем это явление проходит. Однако после пятидесяти лет давление опять повышается.
Происходит снижение эритропоэза. Изменения соотношения свёртывающей и противосвёртывающей систем приводят к образованию тромбозов, эмболии и повышают вероятность ишемических инсультов. Начинается утолщение эндокарда, развитие коронарного атеросклероза с повышением риска развития инфаркта. В сосудистой стенке происходят изменения, сопровождающиеся снижением упругости артерий из-за замещения коллагеном гладкой мускулатуры. Этим может объясняться повышение артериального давления у пожилых людей.
С возрастом увеличиваются патологические (дегенеративно-дистрофические) изменения в различных звеньях системы крови. Происходит замещение части костного мозга жировыми и другими соединительнотканными структурами. Примерно половина костного мозга у людей до 65 лет, а старше — около 2/3 его объёма замещена жировой тканью. В основе нарастающей цитопении лежит развитие прогрессирующих анемии и лимфоцитопении, обусловленных не только замещением костного мозга жировой тканью, но и его атрофией, а также гиперспленизмом, аутоиммунными процессами, нарушениями питания, увеличением частоты и тяжести алкоголизма, инфекционных заболеваний, септицемии, туберкулёза. При старении снижено не только содержание лимфоцитов (особенно Т-хелперов), но и их способность вырабатывать иммуноглобулины (особенно IgG и IgA). Кроме того, прогрессивно уменьшается количество эритроцитов и гемоглобина (больше у мужчин, чем у женщин). Нарастает дефицит железа, фо лиевой кислоты и витамина B12. Увеличивается средний объём эритроцитов (особенно у лиц старше 75 лет). Нормобластный макроцитоз выявляют у многих старых людей, особенно (более 85%) у алкоголиков.
Возрастные изменения системы свертывания крови
Концентрация тромбоцитов в крови новорожденных только несколько ниже, чем в крови взрослых (в среднем составляет 140-300 * 10в9 / л). Незначительное снижение уровня тромбоцитов может наблюдаться и в первые годы жизни. В этот период в тромбоцитах отмечается меньшая концентрация ряда факторов свертывания.
Становление системы свертывания крови активно происходит еще в пренатальный период. Факторы свертывания крови и антикоагулянты начинают появляться после 4-5 мисембрионального периода. В крови новорожденного концентрация коагулянтов немного ниже, чем в крови взрослых. Несмотря на это, время свертывания крови в них почти такой, как у взрослых. Объясняется это соответствующим соотношением отдельных факторов системы гемостаза. В течение первого года жизни содержание большинства факторов свертывания крови повышается, но уровня взрослых они достигают лишь в конце периода полового созревания.
По мере старения отмечается повышение количества тромбоцитов, увеличивается концентрация фибриногена в крови, повышается способность к адгезии, уменьшается ретракция сгустка. Это свидетельствует о повышенной способности к коагуляции.
Свертывание крови детей в первые дни постнатальной жизни замедлено: начало свертывания наступает через 2-3 минуты. С 2 по 7 день свертывание ускоряется и приближается к норме, установленной для взрослых (начало на 1-2 мин и конец на 2-4 мин).
У детей дошкольного периода, подростков и юношей время свертывания при широких индивидуальных колебаниях в среднем выражается одинаковыми цифрами: начало — 1-2 минута, конец через 3-4 мин.
Наибольшие пределы колебаний времени свертывания крови в предпубертатном и пубертатном периодах, очевидно, связано с неустойчивым гормональным фоном в этот период жизни.
В возрасте после 50 лет в деятельности системы свертывания крови происходят определенные изменения, а именно — повышение коагуляционных свойств крови. Эти изменения, по-видимому, связаны с изменением обмена веществ и возникающим вследствие этого нарушением в соотношениях белковых фракций (повышение уровня глобулинов) и соответствующими явлениями атеросклероза. Кроме того отмечено увеличение концентрации гепарина у лиц старше 100 лет, по данным Кишидзе, почти вдвое по сравнению с содержанием его в крови у лиц зрелого возраста. В данном случае повышение уровня гепарина, возможно, является защитной, приспособительной реакцией на повышение коагуляционных свойств крови у лиц пожилого и старческого возраста.
Таким образом, для системы свертывания крови человека и животных характерна гетерохронность созревания отдельных звеньев. Только к 14-16 годам у человека содержание и активность всех факторов достигает уровня взрослых.
Представляет особый интерес вопрос о возрастных особенностях реакции системы крови на экстремальные воздействия физической нагрузки.
В чем же состоит специфика изменений белой крови при мышечной нагрузке?
В характере возрастных отличий, наступающих после мышечной деятельности, в картине белой крови не установлено. Сразу после нагрузки отмечается миогенный лейкоцитоз. Также не установлено различий в периодах восстановления белой крови у юных (16-18 лет) и взрослых (23-27 лет) лиц. У тех и других через полтора часа после интенсивной работы (50 км велогонки) отмечаются признаки миогенного лейкоцитоза, восстановление этого показателя происходит через 24 часа после работы.
Дата добавления: 2015-11-05; просмотров: 3274 | Нарушение авторских прав | Изречения для студентов
Читайте также:
Рекомендуемый контект:
Поиск на сайте:
© 2015-2020 lektsii.org — Контакты — Последнее добавление
Источник
Эритроциты. Кровь новорожденных характеризуется повышенным содержанием количества эритроцитов в периферической крови. Количество эритроцитов в крови новорожденных колеблется от 4,5 до
7.5 млн (в среднем 6 млн) в 1 мм3. Увеличенное количество эритроцитов у новорожденных объясняется недостаточным снабжением плода кислородом в последние дни эмбрионального периода и во время родов. Максимальный подъем количества эритроцитов наблюдается в 1-е сутки. К 5-7 дню жизни ребенка их количество снижается, а к 30-му дню -достигает почти взрослой нормы (4,7 млн/мм3).
Уменьшение количества эритроцитов в крови после рождения объясняется тем, что ребенок получает достаточное количество кислорода, а поэтому исчезает потребность в компенсаторном усилении гемопоэза. При этом наблюдается усиленное разрушение циркулирующих в крови эритроцитов, что приводит к повышению в крови пигмента билирубина. Повышенное количество билирубина и недостаточность ферментативных систем печени являются причиной появления физиологической желтухи новорожденных.
У детей отмечаются индивидуальные особенности количества эритроцитов в крови. Наибольшие индивидуальные колебания количества эритроцитов наблюдаются у детей от 1 года до 2 лет, от 5 до 7 лет и от 12 до 14 лет.
Эритроциты новорожденных отличаются от клеток красной крови детей более старшего возраста и взрослых не только в количественном, но и в качественном отношении. В крови новорожденных имеется значительное количество незрелых форм эритроцитов, встречаются эритроциты, содержащие ядро (до 600 в 1 мм3 крови). Наличие незрелых форм эритроцитов свидетельствует об интенсивно протекающих процессах кроветворения после рождения. В первые 5-7 дней жизни в крови ребенка наблюдаются эритроциты разного размера, их диаметр колеблется от 3,25 до 10,25 мкм, разной формы и воспринимающие как кислую, так и щелочную краску.
В течение 1 -го года жизни ребенка происходят значительные перестройки в эритроцитарной системе. Они проявляются в изменениях формы и размеров эритроцитов, большой разнородности популяции красных клеток крови по возрасту, значительной динамике активности ферментов и энергетического метаболизма, структурных отклонениях в молекуле гемоглобина.
Выявлены особые периоды функционального напряжения в системе красной крови, происходящие на 6-10-й день после рождения и на 10—11-й месяцы жизни ребенка.
В крови недоношенных новорожденных детей имеется больше признаков незрелости эритроцитарной системы, указывающие на продолжающиеся процессы кроветворения.
Скорость оседания эритроцитов (СОЭ) или реакция оседания эритроцитов (РОЭ). У ново рожденных СОЭ снижена до 1-2 мм/ч, что обусловлено особенностями белкового состава плазмы (соотношением альбуминов и глобулинов и низким содержанием в крови фибриногена и холестерина). С 2 лет СОЭ начинает соответствовать цифрам взрослых (табл. 8.1).
Возрастные изменения скорости оседания эритроцитов
Возраст | СОЭ, мм / ч |
Новорожденные | 2 |
Грудной возраст | 4-8 |
Раннее детство | 2-17 |
Второе детство | 4-12 |
Взрослые | 4-15 |
Зависимость СОЭ от пола в детском возрасте не установлена, у взрослых людей СОЭ несколько выше у женщин (8-15 мм/ч). Если этот показатель существенно выше нормы, это свидетельствует о наличии, чаще всего, воспалительного заболевания. У 70% детей младших классов сразу после уроков отмечается увеличение СОЭ. Длительная физическая нагрузка всегда приводит к увеличению СОЭ, которая может сохраняться у девушек и юношей в течение суток.
Группы крови. Групповые антигены (А и В) формируются в эритроцитах плода к 2-3 мес внутриутробной жизни. У новорожденных способность эритроцитов к агглютинации (склениванию) низкая и достигает уровня взрослых к 10 годам. Групповые агглютинины а и Р начинают вырабатываться у ребенка через 2-3 мес после рождения. ЯИ-антиген (резус-фактор) определяется у плода на 3-м месяце и к концу беременности достигает иммунологической активности, которая выше, чем у взрослых.
Гемоглобин. Основная функция эритроцитов — транспорт кислорода, связана с наличием в них гемоглобина. Как у доношенных, так и у недоношенных детей, в первые дни жизни имеет место повышенное содержание гемоглобина в крови, затем уровень его падает, а с возрастом увеличивается. Содержание гемоглобина в крови детей периода новорожденности составляет 166-241 г/л. Максимальное снижение количества гемоглобина происходит к 5-6-му месяцу жизни. Остается на низком уровне до конца 1-го года жизни (физиологическая анемия), но ухудшение условий жизни ребенка (недостаток белков, железа в пище, отравление ядами и др.) может способствовать усилению этого снижения до степени анемии — малокровия (со держание гемоглобина ниже 100 г/л, эритроцитов менее
3,0 млн/мм3 ). У детей после первого года жизни количество гемоглобина увеличивается (табл. 8.2).
Таблица 8.2
Возрастные изменения количества гемоглобина в крови
(по: Доскину В.А. и соавт., 1997)
Возраст | г/л | Возраст | г/л |
Новорожденные | 217 | 1 лет | 134 |
1 | 140 | 13 лет | 132 |
1 год | 127 | 15 лет | 144 |
3 года | 130 | Взрослые | 140 |
В возрасте от 14 до 20 лет имеется половое различие в количестве гемоглобина. Так, у мальчиков в этом возрастном периоде гемоглобина 127 г/л, а у девочек — 120 г/л.
На различных этапах онтогенеза можно выделить существование нескольких форм гемоглобина. Гемоглобин плода — «утробный», или «фетальный», гемоглобин (НЬТ) имеет иную, чем гемо глобин взрослых (НЬА) форму кристалла, более высокое сродство к кислороду, его кривая диссоциации сдвинута влево и имеет большую устойчивость к щелочам. Эти особенности «утробного» гемо глобина обеспечивают необходимое снабжение тканей кислородом в условиях внутриутробной жизни. К моменту рождения у ребенка имеется 80% «утробного» гемоглобина и только 20% взрослого гемоглобина. После рождения (к концу 1-го месяца) «утробный» гемоглобин почти полностью замещается взрослым гемоглобином (НЬА).
Лейкоциты. Главная функция лейкоцитов — защита организма от проникновения болезнетворных микробов и чужеродных веществ. Они способны самостоятельно передвигаться и выходить из кровеносных капилляров и лимфатических сосудов и перемещаться к месту скопления патогенных микробов. Существует много различных типов лейкоцитов (их процентное соотношение называется лейкоцитарной формулой). Некоторые из них способны к фагоцитозу (пожиранию и перевариванию микробов) — нейтрофилы, моноциты. Лимфоциты не способны к фагоцитозу, но активно участвуют в формировании других иммунных реакций.
Лейкоциты у плода появляются к концу 3-го месяца; содержание молодых форм лейкоцитов постепенно уменьшается, а общее количество увеличивается до 9—13 тыс. в 1 мм3 к рождению. Сразу после рождения в течение первых часов жизни нарастает количество лейкоцитов (происходит рассасывание продуктов распада тканей, тканевых кровоизлияний и т.п.). Наибольший подъем числа лейкоцитов происходит на 2-е сутки, максимальное падение на 5-е сутки. В этот период в крови много незрелых форм лейкоцитов, двигательная и фагоцитарная активность низкая. Так, число лейкоцитов у детей первых дней жизни от 10 до 20 тыс. в 1 мм3, в среднем около 11 тыс. в 1 мм3, т.е. больше, чем у взрослых, — физиологический лейкоцитоз. Только к 10-11 годам количество лейкоцитов приближается к верхней границе нормы взрослых людей (табл. 8.3).
Таблица 8.3
Возрастные изменения количества лейкоцитов
(по Доскину В.А. и соавт., 1997)
Возраст | Тыс. в 1 мм3 | Возраст | Тыс. в 1 мм3 |
До 12 часов | 20,5 | 5-6 месяцев | 10,9 |
1-й день | 29,3 | 11-12 месяцев | 10,5 |
4-й день | 13,4 | 2-3 года | 11,0 |
7-й день | 12,9 | 6-7 лет | 10,6 |
9-12 день | 10,5 | 10-11 лет | 8,2 |
1-2 месяца | 12,1 | 14-15 лет | 7,6 |
Число лейкоцитов в период новорожденности подвержено значительным индивидуальным колебаниям.
У детей имеются характерные возрастные особенности лейкоцитарной формулы (табл. 8.4). Количество нейтрофилов, равное при рождении 60,0-65,5%, нарастает в течение 12 ч, а затем снижается. В течение первых дней жизни количество нейтрофилов преобладает над лимфоцитами. В дальнейшем число нейтрофилов начинает падать, а количество лимфоцитов растет. Нарастание лимфоцитов и уменьшение нейтрофилов приводит к перекресту в период между 5-м и 6-м днем жизни ребенка (первый физиологический перекрест). В дальнейшем на 4-5-м годах жизни количество лимфоцитов значительно уменьшается и нарастает количество нейтрофилов (второй пере крест).
Со стороны нейтрофилов в течение 1 -го года жизни ребенка отмечается умеренный сдвиг влево, в сторону юных форм.
Для лимфоцитов крови детей грудного возраста характерна их неравномерность: число больших лимфоцитов значительно меньше в сравнении с количеством малых и средних лимфоцитов.
Возрастные особенности лейкоцитарной формулы (%)
(по В.А. Доскину и соавт., 1997)
Возраст | Нейтрофилы | Эозинофилы | Базофилы | Лимфоциты | Моноциты | |||
всего | юные | палоч коядер ные | сегмен тоядер ные | |||||
12 часов | 67,5 | 6,0 | 28,0 | 32,5 | 2,0 | 0,5 | 20,5 | 9,5 |
1-й день | 64,0 | 4,0 | 26,0 | 33,5 | 2,0 | 0,25 | 24,0 | 9,5 |
4 дня | 48,5 | 2,5 | 7,0 | 39,0 | 3,5 | 0,5 | 36,5 | 11,0 |
7 дней | 33,5 | 1,5 | 4,5 | 29,5 | 3,5 | 0,5 | 49,0 | 11,0 |
9-12 дней | 32,0 | 1,5 | 3,5 | 27,0 | 3,0 | 0,5 | 52,5 | 11,5 |
1-2 месяцев | 25,0 | 0,5 | 2,5 | 22,0 | 2,5 | 0,5 | 61,5 | 10,0 |
5-6 месяцев | 27,0 | 0,5 | 3,5 | 23,0 | 3,0 | 0,5 | 58,5 | 10,5 |
11-12 месяцев | 32,0 | 3,5 | 28,5 | 1,5 | 0,5 | 54,5 | 11,5 | |
2-3 года | 36,5 | 0,5 | 3,5 | 32,5 | 1,5 | 0,5 | 51,5 | 10,0 |
6-7 лет | 46,5 | 0,25 | 3,5 | 42,75 | 1,5 | 0,5 | 42,0 | 9,5 |
10-11 лет | 51,0 | 2,5 | 48,5 | 2,5 | 0,5 | 36,5 | 9,5 | |
12-15 лет | 60,5 | 2,5 | 58,0 | 2,0 | 0,5 | 28,0 | 9,0 | |
Для грудного возраста характерно умеренное увеличение моноцитов и почти постоянное наличие в периферической крови единичных плазматических клеток. Если человек заболевает, то общее число лейкоцитов резко увеличивается, меняется и лейкоцитарная формула, по которой можно определить с каким видом инфекции борется организм.
Обычная учебная нагрузка вызывает в крови детей увеличение лейкоцитов в среднем на 24%, что, скорее всего, связано с накоплением в организме продуктов распада собственных клеток под влиянием утомления. Физическая нагрузка также сопровождается увеличением числа лейкоцитов в крови. Степень выраженности лейкоцитоза зависит от длительности и интенсивности нагрузки и возраста ребенка. После напряженной и длительной мышечной работы нормализация состава крови отмечается только через сутки.
В развитии детского организма большое значение имеет иммунная система, тесно связанная с кровью и клетками крови. Выделяют неспецифические и специфические факторы иммунитета. К неспецифическим факторам относятся комплементарная активность сыворотки крови, фагоцитоз, лизоцим сыворотки крови, С-реактивный белок, интерфероновая и пропердиновая системы и др. Специфические факторы иммунитета включают иммуноглобулины и лимфоцитарные механизмы адресного иммунного ответа. Они связаны с популяцией В-лимфоцитов, которые обеспечивают гуморальный ответ (синтез иммуноглобулинов (Ig) пяти классов, накопление специфических антител и др.) и Т-лимфоцитов, основной функцией которых является клеточный иммунный ответ (синтез сенсибилизированных специфических антител). Т- и В-лимфоциты дифференцируются в конце внутриутробного периода и сразу после рождения. У новорожденных доля Т-лимфоцитов от общего количества больше, чем у взрослых. После двух лет она начинает соответствовать взрослому уровню. Для детей характерна недостаточная зрелость иммунных реакций, что способствует достаточно быстрому распространению инфекционного процесса. В первые месяцы жизни ребенка специфические иммунные реакции осуществляются главным образом за счет антител, полученных от матери в период внутриутробного развития (естественный пассивный иммунитет). При этом через плацентарный барьер проходят иммуноглобулины класса IgG. После рождения с молозивом и молоком матери они все в небольшом количестве поступают в организм ребенка. Однако защитные антитела, полученные от матери, постепенно разрушаются к концу 1-го полугодия жизни. В этот момент иммунологическая активность ребенка очень низкая и он легко подвержен инфекционным заболеваниям. Только к 14-16 годам продукция антител достигает своего максимума.
В процессе онтогенеза ребенка выделяют несколько критических периодов иммунобиологической реактивности, когда иммунная система иногда дает неадекватный или даже парадоксальный ответ на антигенные воздействия.
- • Период новорожденности характеризуется низкой резистентностью к условно-патогенной, гноеродной, грамотрицательной флоре, подавленностью иммунных реакций.
- • В возрасте 4-6 мес, когда происходит распад материнских антител, происходит ослабление пассивного гуморального иммунитета, сохраняется подавленность иммунных реакций. В ответ на воздействие большинства антигенов развивается первичный иммунный ответ с преимущественным синтезом IgM, не оставляющих иммунологической памяти. Низкий уровень местного иммунитета, который частично компенсируется за счет грудного питания. Недостаточность IgA (эффекторов местного иммунитета) в слизистой оболочке кишечника наряду с его повышенной проницаемостью обусловливает высокую частоту пищевой аллергии в этом возрасте.
- • На 2-м году жизни, когда значительно расширяются контакты ребенка с внешним миром, подавляющая направленность иммунной системы сменяется преобладанием хелперной функции. Однако система местного иммунитета остается подавленной, что предопределяет высокую чувствительность ребенка к вирусным инфекциям.
- • В 4-5 лет, когда происходит «второй перекрест» в содержании лимфоцитов и нейтрофилов, повышается концентрация в крови IgM, IgG и IgE, но не IgA. Активируется система местного иммунитета. В этом возрасте характерны нарастание частоты атопических (нетипичных) иммунных болезней, проявление иммунодефицитов, формирование хронических воспалительных заболеваний.
- • Подростковый возраст характеризуется уменьшением массы лимфоидных органов в связи со значительным ростом тела в длину (период вытягивания). Содержание IgE (эффекторы аллергии и про-тивопаразитарного иммунитета) в крови снижается, возрастает воздействие экзогенных вредных факторов (ксенобиотиков) на иммунную систему. Это приводит к новому подъему частоты хронических воспалительных аутоиммунных заболеваний, повышается чувствительность к микобактериям, однако тяжесть атопических болезней у многих подростков ослабевает.
Тромбоциты. Это самые мелкие форменные элементы крови, основная функция которых — обеспечение свертывания крови. При ранении под действием низких температур и обилия кислорода тромбоциты разрушаются и выделяют в плазму вещества, необходимые для образования тромба.
Тромбоциты у плода появляются уже на 11-й неделе внутриутробной жизни. С 12-15-й недели тромбоциты плода, по-видимому, способны к агрегации. У новорожденных, и особенно у детей 1-го года жизни, отмечается значительное колебание тромбоцитов в периферической крови: от 143 тыс. до 413тыс. в 1 мм3, составляя в среднем 278 тыс. в 1 мм3 (табл. 8.5).
Не установлена зависимость количества тромбоцитов от пола. У не доношенных детей, в первые 6 мес жизни, количество тромбоцитов меньше, чем у доношенных детей. В дальнейшем количество тромбоцитов у доношенных и недоношенных выравнивается.
Возрастные изменения количества тромбоцитов
(по: Доскин В.А. и др., 1997)
Возраст | Тыс. в I мм 3 | Возраст | Тыс. в 1 мм 3 |
До 12 ч | 296 | 5-6 мес | 242 |
1 день | 269 | 11-12 мес | 252 |
4 дня | 213 | 2-3 года | 286 |
7 дней | 192 | 6-7 лет | 290 |
9-12 дней | 204 | 10-11 лет | 297 |
1-2 месяца | 231 | 14-15 лет | 300 |
Для детей 1 -го года жизни характерны качественные особенности тромбоцитов: круглых тромбоцитов больше, чем в последующие периоды жизни; отмечается наличие гигантских форм пластинок; агрегация тромбоцитов и выделение ими фосфолипидов и серотонина менее выражены, чем у взрослых.
Источник


