Общий анализ крови у гинеколога

Исследование крови
Кровь — это универсальная биологическая среда, индивидуальная для каждого человека. Она не только дает жизнь, но и накапливает в себе все сведения о своем обладателе. Если тщательно изучить кровь конкретного человека, можно не только установить его личность, но и проследить историю здоровья: увидеть, чем он болел, от каких заболеваний был вакцинирован, каково состояние разных видов его обмена веществ, а также той или иной системы органов. Кровь — это источник огромного количества информации, и именно поэтому ее анализы столь необходимы в медицинской практике. В том, что касается вопросов женского здоровья, наиболее важны несколько видов тестов: общий, анализ на гормоны, инфекции ит. д.
Общий анализ крови
Для того чтобы сдать кровь на общий анализ, требуется определенная, но недолгая подготовка. Анализ проводят в утренние часы и натощак. Последнее необходимо потому, что после еды состав крови несколько меняется. В частности, происходит увеличение числа лейкоцитов, что можно принять, например, за воспалительное заболевание. От последнего приема пищи и до взятия образца крови должно пройти не менее 12 ч.
Кровь на общий анализ могут брать из вены и из пальца. Информативнее второй вариант, так как для исследования ценнее капиллярная кровь. Процедура выглядит следующим образом. Медсестра процедурного кабинета обрабатывает кончик безымянного пальца левой руки спиртовой салфеткой или ватным шариком, смоченным раствором антисептика. Левую руку выбирают не потому, что там какая-то особая кровь, а из соображений удобства: большинство людей правши и реже используют левую руку, поэтому заживающая ранка не причинит им неудобств. После обеззараживания кожи из индивидуальной стерильной упаковки извлекают скарификатор — тонкую металлическую пластинку с заострением — и делают точечный засол в подушечку пальца. Первую каплю крови снимают кусочком ваты, так как в ней много клеток кожи, бесполезных для исследования. Следующую каплю наносят на предметное стекло и равномерно распределяют по нему — на этом стекле будут считать число кровяных клеток. Следующую небольшую порцию выпускают в обычную лабораторную пробирку. Еще несколько капель собирают в тонкую пробирку, которую медсестра перед использованием промывает раствором, препятствующим свертыванию. По содержимому этой емкости будут определять скорость оседания эритроцитов. После окончания процедуры на ранку кладут спиртовую салфетку, после чего пациент может быть свободен.
Если кровь берут из вены, процесс выглядит несколько иначе. Пациент усаживается на стол и кладет руку на столик, чтобы она была примерно на уровне сердца. Под локоть иногда подкладывают жесткую подушечку, чтобы рука была разогнута, а медсестре и больному было удобнее. Руку освобождают от рукава выше локтя и накладывают на плечо жгут. После этого пациента просят несколько раз сжать и разжать кулак, чтобы усилить приток крови к поверхностным венам. Они от этого становятся более контрастными и более доступными. В это время медсестра готовит все необходимое и оценивает качество вен, выбирая место для введения иглы. Затем кожу локтевого сгиба обрабатывают спиртом, в вену вводят иглу. Если доступ правильный, в павильоне иглы (так называется ее прозрачная пластиковая часть, соединяющаяся со шприцем) появляется кровь. Аккуратно потягивая на себя поршень, сестра забирает необходимое количество крови. После этого она ослабляет жгут, извлекает иглу и кладет на место укола ватный шарик или салфетку со спиртом. Полученный образец выпускают в пробирку с раствором, препятствующим свертыванию. После этого пациенту рекомендуют 3—5 мин посидеть в процедурной с согнутой рукой, пока не прекратится кровотечение. Шарики с кровью выбрасываются здесь же, в специально предназначенную емкость. Чтобы на коже не осталось синяков, вату надо плотно прижимать к коже и отнимать ее только спустя 3—5 мин, не раньше, иначе часть крови, не успевшей свернуться, вытекает под кожу и оставляет следы в виде гематом.
Несколько лет назад появились очень удобные вакуумные системы для забора крови. В вену вводится иголка, к ней присоединяется индивидуальная пробирка, которая вытягивает кровь самостоятельно. Таким образом, медсестре не приходится тянуть поршень шприца, и процедура осуществляется гораздо быстрее.
Если для общего анализа крови образец берется из пальца, его определяют при помощи микроскопа и специальных реакций (отстаивание образца в течение часа для определения скорости оседания эритроцитов). В другом случае, при исследовании венозной крови, используют цитометры: сложные электронные устройства, в основе работы которых лежит использование низкочастотного лазера. Он самостоятельно может подсчитывать количество эритроцитов, лейкоцитов и других клеток. Наиболее современные аппараты способны за короткое время параллельно проводить анализ пятидесяти образцов крови.
Общий анализ оценивает такие показатели, как количество эритроцитов, лейкоцитов, тромбоцитов, уровень гемоглобина, гематокрит, лейкоцитарную формулу и скорость оседания эритроцитов.
Что же из этого может оказаться полезным для врача-гинеколога?
Уровень эритроцитов в норме составляет у женщин 3,7—4,7 х Ю12 в 1 л, а гемоглобин находится в пределах 120—140 г/л. Если эти показатели (или один из них) уменьшаются, можно говорить об анемии. Анемия возникает, например, при таких заболеваниях, как фиброаденома матки, дисфункциональные маточные кровотечения, а также во время беременности.
При воспалительных заболеваниях происходит активация иммунной системы, в результате чего в крови повышается уровень лейкоцитов (в норме 4—9 х 10 в 1 л) и скорость оседания эритроцитов (2—15 мм/ч). Кроме этого, при таких нарушениях происходит увеличение образования новых лейкоцитов, из-за чего возникает так называемое смещение лейкоцитарной формулы влево: увеличивается количество молодых клеток и уменьшается старых.
Источник

Согласно статистике за 2013-2015 гг. среди опухолевых заболеваний у женщин чаще всего были выявлены онкологические заболевания молочной железы, тела и шейки матки, яичников. Регулярные анализы у гинеколога позволяют выявить предраковые заболевания, большинство которых на ранних стадиях излечимы.
В связи с этим многих женщин волнует вопрос, на что нужно ежегодно проверяться у гинеколога? В этой заметке разберём наиболее подробно анализы у гинеколога.
Стоит помнить, что в России любой желающий может бесплатно пройти диспансеризацию один раз в три года. В соответствии со ст. 24. п.5 ФЗ № 323 — от 21.11.2011 «Об основах охраны здоровья граждан в Российской Федерации» работодатель должен обеспечить условия для прохождения сотрудниками медицинских осмотров и освободить вас от работы на время диспансеризации.
По законодательству РФ для женщин необходимо проходить исследования у гинеколога в женских консультациях один раз в год. В анализы у гинеколога входит:
- осмотр женщины на кресле врачом-гинекологом
- цитологический скрининг на наличие атипических клеток шейки матки
- выявление условно патогенных микроорганизмов с помощью мазка на микрофлору влагалища
- УЗИ органов малого таза
- маммография только по показаниям или после 39-40 лет раз в год
Однако, существуют международные расширенные рекомендации, и они отличаются в зависимости от возраста женщины (Татьяна Румянцева, к.м.н., акушер-гинеколог в ЦНИИ Эпидемиологии, Москва).
К вышеперечисленным обследованиям добавляются:
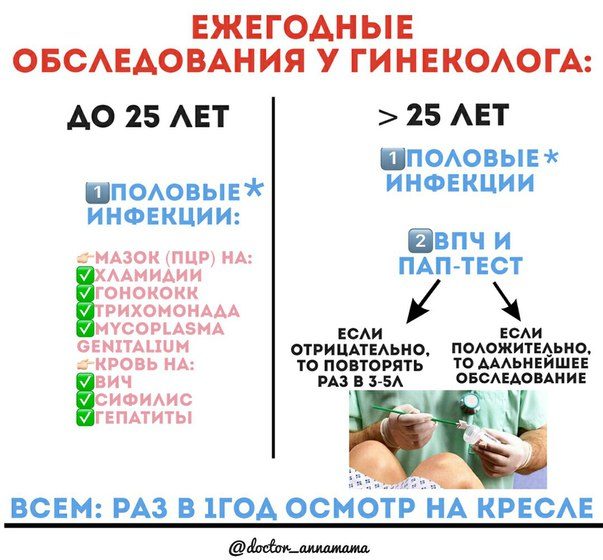
Для женщин до 25 лет:
- обязательно обследование на половые инфекции, так как 90% инфекций могут протекать без жалоб, а именно мазок (ПЦР) на хламидии, гонококк, трихомонаду, Mycoplasmagenitalium
- анализ крови на сифилис, ВИЧ, гепатиты
- уреаплазма, Mycoplasmahominis, а также гарднереллы (Gardnerellavaginalis) могут быть нормальными компонентами микрофлоры, поэтому обследоваться на них нужно только в случае жалоб
- 1 раз в месяц осуществлять самообследование молочных желёз
- УЗИ молочных желёз один раз в год (возраст женщины от 17 до 40 лет)
Для женщин старше 25 лет необходима профилактика рака шейки матки, поэтому к вышеперечисленным анализам добавляются:
- исследование на выявление вируса папилломы человека и рака шейки матки (онкогенные типы ВПЧ- 16, 18, 31, 33, 35, 39, 45, 51 и 52) + ПАП-тест
В зависимости от полученных результатов в дальнейшем врач спланирует периодичность сдачи анализов:
- Если ВПЧ не было выявлено, то осуществлять его скрининг можно каждые 3-5 лет
- Если в анализе есть аббревиатуры CIN 1/ CIN 2/ CIN 3 или L-SIL/H-SIL это означает различную степень поражения, следовательно дальнейшие анализы необходимо обсудить с лечащим врачом.
Женщины после 40 лет
По мнению врача-дерматовенеролога, кандидата медицинский наук Ирины Нетруненко, после 40 лет повышается риск развития многих заболеваний. В этом возрасте рекомендуется обследоваться у гинеколога два раза в год. Особенно важно тем, у кого ранее был выявлен вирус папилломы человека с серотипами 16 и 18.
Также рекомендуется проходить маммографию после 40 лет ежегодно. Информативность маммографии больше у женщин после наступления менопаузы, т.к. плотность груди уменьшается, а железистая ткань замещается жиром.
Для женщин с отягощенной наследственностью в отношении рака груди или рака яичников рекомендуется пройти обследование на наличие мутаций в генах BRCA1 и BRCA2. Подобные мутации увеличивают риск развития рака груди.
Как готовиться к приему гинеколога и сдаче анализов?
(гинеколог-эндокринолог Антонова Екатерина)
- не применяйте антибиотики, антисептические свечи, противогрибковый препараты за 5-7 дней до приема у врача;
- воздержитесь от половой близости за 24 часа до взятия анализов;
- не используйте специальные гели для интимной гигиены, не спринцуйтесь по крайней за 24 часа до визита к врачу;
- подготовьтесь откровенно и правильно ответить на вопросы о менструальном цикле, количестве и итогах ваших беременностей, используемых методах контрацепции, половых партнерах, перенесённых гинекологических заболеваниях;
- заранее продумайте вопросы, которые хотите задать врачу.
Будьте здоровы!
Источник
При обследовании у гинеколога, который рекомендовано проходить не реже 1 раза в год, рекомендовано сдавать:
✅ 1) Микроскопическое исследование отделяемого мочеполовых органов женщины (мазок на микрофлору).
Мазок оценивает количество и соотношение нормальной, условно-патогенной и патогенной флоры женщины, показывает наличие воспалительного процесса.
Образец анализа мазка на микрофлору
✅ 2) Цитологическое исследование мазков (соскобов) с поверхности шейки матки (наружного маточного зева) и цервикального канала на атипию (мазок на цитологию) — пациенткам старше 25 лет.
Благодаря цитологической диагностике можно получить данные о состоянии слизистой влагалища и шейки матки, обнаружить воспалительные, предраковые и онкологические заболевания.
Образец анализа на атипию (мазок на цитологию)
✅ 3) Исследование на вирус папилломы человека (ВПЧ) — Human Papillomavirus высокого канцерогенного риска (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59 типы).
Вирус папилломы человека (ВПЧ, или HPV — human papilloma virus) — одна из наиболее распространенных вирусных инфекций, до 90% населения являются носителям разных типов вируса. Выявлено более 100 типов вируса, но лишь часть из них представляет интерес для врачей — ВПЧ высокого канцерогенного риска. Так как вирус этих типов обладает высокой способностью к провоцированию онкозаболевании, в том числе рака шейки матки.
Мазок на ВПЧ обязательно берется врачом гинекологом при подозрении на патологические изменения шейки матки по данным цитологии или кольпоскопии, а также при выявлении кондилом наружных половых органов.
Образец анализа на ВПЧ
✅ Дополнительно врачи гинекологи рекомендуют проводить исследования на генитальные инфекции, к которым относят инфекции, передающиеся половым путем (ИППП), и ряд условно-патогенных бактерий и вирусов.
К инфекциям передающимся половым путем в настоящее время относят:
???? Хламидия трахоматис (Chlamydia trachomatis);
???? Микоплазма гениталиум (Mycoplasma genitalium);
???? Трихомонас вагиналис (Trichomonas vaginalis);
???? Нейссерия гонореи (Neisseria gonorrhoeae).
Эти инфекции могут протекать бессимптомно, но из последствия довольно-таки серьезны: самопроизвольные выкидыши, бесплодие и др., поэтому врачи — гинекологи советуют проводить профилактическую диагностику ИППП хотя бы раз в год, при смене партнера и обязательно при планировании беременности.
Такие микроорганизмы как:
???? микоплазма хоминис (мycoplasma hominis),
???? уреаплазмы уреалитикум и парвум (ureaplasma urealyticum и parvum),
???? гарднерелла вагиналис (gardnerella vaginalis),
???? грибы рода Кандида (candida),
???? цитомегаловирус (сytomegalovirus),
???? вирус простого герпеса 1 и 2 типа (herpes simplex virus I и II)
в настоящее время относят к группе условно-патогенных, они способны вызывать патологические процессы лишь в условиях снижения иммунитета, поэтому мазок на них берется при наличии клинического воспалительного процесса или наличии жалоб и нормальных результатах мазка на микрофлору.
Также при ежегодном обращении к врачу – гинекологу рекомендовано проводить УЗИ малого таза и кольпоскопию.
⚠⚠⚠ Заболевания, обнаруженные на ранней стадии, всегда проще и быстрее поддаются лечению, а женщина в минимальные сроки может восстановить свое здоровье. Поэтому врачи рекомендуют проходить обследование не реже 1 раза в год! Будьте здоровы!
Если Вам понравилась данная статья, то будем рады лайку ????
Чтобы не пропустить новую полезную информацию, подписывайтесь на наш канал «МедПросвет» ✅
Источник


