Общий анализ крови при тромбоэмболии
Диагностика тромбэмболии легочной артерии (ТЭЛА) осуществляется с учетом следующих обстоятельств.
- Внезапность появления вышеперечисленных синдромов: острой дыхательной недостаточности, острой сосудистой недостаточности, острого легочного сердца (с характерными ЭКГ-проявлениями), болевого синдрома, церебрального, абдоминального (болезненная застойная печень), повышения температуры тела, в дальнейшем появление инфаркта легкого и шума трения плевры.
- Наличие заболеваний, перечисленных в статье «Причина тромбэмболии легочной артерии (ТЭЛА)», а также предрасполагающих факторов.
- Данные инструментальных методов исследования, свидетельствующие в пользу ТЭЛА.
- Наличие признаков флеботромбоза конечностей:
- болезненность, локальное уплотнение, покраснение, местный жар, отечность;
- болезненность и уплотнение икроножных мышц, асимметричный отек стопы, голени (признаки глубокого венозного тромбоза голеней);
- выявление асимметрии окружности голени (на 1 см и более) и бедра на уровне 15 см над надколенником (на 1.5 см и более);
- положительный тест Ловенберга — появление болезненности икроножных мышц при давлении манжетой сфигмоманометра в диапазоне 150-160 мм рт.ст. (в норме болезненность появляется при давлении выше 180 мм рт.ст.);
- появление боли в икроножных мышцах при тыльном сгибании стопы (симптом Хоманса);
- выявление тромбоза глубоких вен нижних конечностей с помощью радиоиндикации с фибриногеном, меченым 125I и ультразвуковой биолокации;
- появление холодной зоны на теплограмме.
Программа обследования при тромбоэмболии легочной артерии
- Общие анализы крови, мочи.
- Биохимический анализ крови: определение содержания общего белка, белковых фракций, билирубина, аминотрансфераз, общей лактатдегидрогеназы и ее фракций, серомукоида, фибрина.
- ЭКГ в динамике.
- Рентгенологическое исследование легких.
- Вентиляционно-перфузионное сканирование легких.
- Исследование коагулограммы и D-димера в плазме крови.
- Эхокардиография.
- Селективная ангиопульмонография.
- Инструментальная диагностика флеботромбозов нижних конечностей.
Лабораторные данные
- Общий анализ крови — нейтрофильный лейкоцитоз с палочкоадерным сдвигом, лимфопения, относительный моноцитоз, увеличение СОЭ;
- Биохимический анализ крови — повышение содержания лактатдегидрогеназы (особенно третьей фракции — ЛДГ1); возможна умеренная гипербилирубинемия; увеличение содержания серомукоида, гаптоглобина, фибрина; гиперкоагуляция;
- Иммунологические исследования — возможно появление в крови циркулирующих комплексов, что отражает развитие иммунологического синдрома;
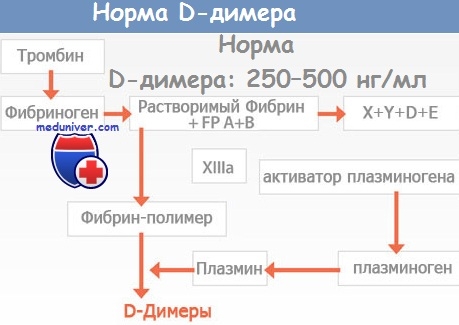
- Повышение содержания D-димера в плазме крови, его определяют с помощью иммуноферментного метода (ELISA). У большинства больных венозным тромбозом наблюдается эндогенный (спонтанный) фибринолиз. Он совершенно недостаточен для предупреждения дальнейшего роста тромба, но вызывает расщепление отдельных сгустков фибрина с образованием D-димеров. Чувствительность повышения уровня D-димера в диагностике проксимального тромбоза глубоких вен или тромбоэмболии легочной артерии (ТЭЛА) превышает 90%. Нормальный уровень D-димера в плазме крови позволяет с точностью более 90% предсказать отсутствие проксимального тромбоза глубоких вен или ТЭЛА (при отсутствии инфаркта миокарда, сепсиса или каких-либо системных заболеваний).
Инструментальные исследования при тромбоэмболии легочной артерии
Электрокардиография
В острой стадии (3 суток — 1 неделя) наблюдаются глубокие зубцы S1 Q III; отклонение электрической оси сердца вправо; смещение переходной зоны к V4-V6, остроконечные высокие зубцы Р во II, III стандартных отведениях, а также в avF, V1; подъем сегмента ST кверху в III, avR, V1-V2 и смещение книзу в I, II, avL и V5-6, зубцы Т III, avF, V1-2 снижены или слабо отрицательны; высокий зубец R в отведении avR.
В подострой стадии (1-3 недели) зубцы Т II-III, avF, V1-3 постепенно становятся отрицательными.
Стадия обратного развития (до 1-3 мес.) характеризуется постепенным уменьшением и исчезновением отрицательного Т и возвращением ЭКГ к норме.
Изменения ЭКГ при ТЭЛА необходимо дифференцировать с ЭКГ-проявлениями инфаркта миокарда. Отличие ЭКГ изменений при ТЭЛА от изменений ЭКГ при инфаркте миокарда:
- при нижнедиафрагмальном инфаркте миокарда патологические зубцы Q появляются в отведениях II, III, avF; при ТЭЛА патологические Q не сопровождаются появлением патологических QIII, продолжительность зубца Q в отведениях III, avF не превышает 0.03 с; в этих же отведениях формируются терминальные зубцы R (r);
- изменения сегмента ST и зубца Т во II отведении при нижнедиафрагмальном инфаркте миокарда обычно имеют ту же картину, что и в отведениях III, avF; при ТЭЛА эти изменения во II отведении повторяют изменения I отведения;
- для инфаркта миокарда не характерен внезапный поворот электрической оси сердца вправо.
В некоторых случаях при ТЭЛА развивается блокада правой ножки пучка Гиса (полная или неполная), возможны нарушения сердечного ритма (мерцание и трепетание предсердий, предсердная и желудочковая экстрасистолия).
Селективная ангиопульмонография
Метод является «золотым стандартом» в диагностике ТЭЛА; характерны следующие ангиопульмонографические признаки:
- увеличение диаметра легочной артерии;
- полное (при окклюзии главной правой или левой ветви легочной артерии) или частичное (при окклюзии сегментарных артерий) отсутствие контрастирования сосудов легкого на стороне поражения;
- «размытый» или «пятнистый» характер контрастирования сосудов при множественной, но не полной обтурации долевых, а также сегментарных артерий;
- дефекты наполнения в просвете сосудов при наличии единичных пристеночных тромбов;
- деформация легочного рисунка в виде расширения и извитости сегментарных и долевых сосудов при множественном поражении мелких ветвей.
Ангиографичсское исследование в обязательном порядке должно включать как зондирование правых отделов сердца, так и ретроградную илиокавографию, позволяющую уточнить источники эмболии, которыми чаще всего являются флотирующие тромбы в подвздошной и нижней полой венах.
Проведение селективной ангиопульмонографии обеспечивает возможность подведения тромболитиков к месту окклюзии сосуда. Легочная артериография проводится пункцией подключичной вены или внутренней яремной вены.
Рентгенография грудной клетки
При отсутствии инфаркта легкого при тромбоэмболии легочной артерии (ТЭЛА) рентгенологические методы исследования могут быть недостаточно информативными. Наиболее характерными признаками тромбоэмболии легочной артерии (ТЭЛА) являются:
- выбухание легочного конуса (проявляется сглаживанием талии сердца или выступанием второй дуги за левый контур) и расширение тени сердца вправо за счет правого предсердия;
- увеличение контуров ветви легочной артерии с последующим обрывом хода сосуда (при массивной тромбоэмболии легочной артерии (ТЭЛА));
- резкое расширение корня легкого, его обрубленность, деформация;
- локальное просветление легочного поля на ограниченном участке (симптом Вестермарка);
- появление дисковидного ателектаза легкого на пораженной стороне;
- высокое стояние купола диафрагмы (в связи с рефлекторным сморщиванием легкого в ответ на эмболию) на стороне поражения;
- расширение тени верхней полой и непарной вен; верхняя полая вена считается расширенной при увеличении расстояния между линией остистых отростков и правым контуром средостения более 3 см;
- после появления инфаркта легкого выявляется инфильтрация легочной ткани (иногда в виде треугольной тени), чаще расположенная субплеврально. Типичная картина инфаркта легкого обнаруживается не ранее второго дня и лишь у 10% больных.
Вентиляционно-перфузионное сканирование легких
Вентиляционно-перфузионное сканирование легких предполагает последовательное выполнение перфузионного и вентиляционного сканирования с последующим сопоставлением результатов. Для тромбоэмболии легочной артерии (ТЭЛА) характерно наличие дефекта перфузии при сохраненной вентиляции пораженных сегментов легких.
Перфузионное сканирование легких позволяет сделать диагноз тромбоэмболии легочной артерии (ТЭЛА) более достоверным, определить объем эмболического поражения сосудов легких. Отсутствие дефектов перфузии легочной ткани практически исключает наличие тромбоэмболии легочной артерии (ТЭЛА). ТЭЛА на сканограмме проявляется дефектами накопления изотопа, соответствующими очагам олигемии, при этом необходимо учесть, что сходные сканограммы наблюдаются при других заболеваниях, нарушающих кровообращение в легких (эмфизема, бронхоэктазы, кисты, опухоли). Если после сканирования легких диагноз тромбоэмболии легочной артерии (ТЭЛА) остается сомнительным или выявлено значительное нарушение легочной перфузии, показано проведение контрастной ангиопульмонографии.
В зависимости от выраженности дефектов перфузии легочной ткани различают высокую (>80%), среднюю (20-79%) и низкую (
Для перфузионной сцинтиграфии легких применяется внутривенное введение макроагрегата альбумина с размерами частиц 50-100 мкм, меченого 99mTс, который не заполняет просвета непроходимых легочных артерий и артериол.
С помощью вентиляционной сцинтиграфии определяются локализация, форма и размер невентилируемых участков легких. Больной вдыхает смесь, содержащую инертный радиоактивный газ, например 133Хе, 127Хеили аэрозоль 99mТс.
Далее сопоставляют результаты перфузионной и вентиляционной сцинтиграфии легких. Для ТЭЛА специфично наличие большого сегментарного дефекта перфузии с нормальными показателями вентиляции.
Совпадение сегментарных и более крупных дефектов перфузии и вентиляции может наблюдаться при эмболии, осложненной инфаркт-пневмонией.
Инструментальная диагностика флеботромбозов нижних конечностей
Венозно-окклюзивная плетизмография
Метод основан на измерении скорости изменения объема голени после снятия внешнего давления, прерывавшего венозный отток крови. При нарушении проходимости глубоких вен уменьшение объема голени после распускания манжеты будет замедлено.
Ультразвуковая допплеровская флоуметрия
Метод основан на акустической оценке и регистрации изменения частоты (длины) ультразвуковой волны, излучаемой прибором в направлении исследуемой вены. Нарушение проходимости вены проявляется снижением скорости кровотока.
Радиометрия с фибриногеном, меченым радиоактивным йодом
Над областью тромба регистрируется повышенное излучение вследствие включения в тромб изотопа вместе с образующимся фибрином.
ЯМР-флебография
Позволяет надежно диагностировать тромбозы вен голени, таза, бедер.
Рентгеноконтрастная флебография
Один из наиболее информативных методов обнаружения флеботромбоза.
Прогноз при тромбоэмболии легочной артерии
При обширной ТЭЛА на фоне выраженных нарушений сердечно-сосудистой и дыхательной систем летальность может превышать 25%. При отсутствии выраженных нарушений этих систем и величине окклюзии легочной артерии не больше 50%, исход заболевания благоприятен.
Вероятность рецидивов ТЭЛА у больных, не получавших антикоагулянтную терапию, может составить около 50%, причем до половины рецидивов могут привести к летальному исходу. При своевременной правильно проведенной антикоагулянтной терапии частота рецидивов ТЭЛА может снижаться до 5%, причем летальные исходы наблюдаются лишь у 1/5 больных.
Источник
Здравствуйте! Я работаю врачом 21 год. Меня зовут Георгий Олегович Сапего. В этой статье расскажу про тромбоэмболию легочной артерии.
Эмбол — это что-то, что плавает в кровеносных сосудах, и чего там быть не должно. Тромбоэмболия — это сгусток крови (тромб) который закупорил кровеносный сосуд.
Тромбоэмболией легочной артерии называют разновидность венозного тромбоза. Да, вроде бы артерии, но венозный. Дело в том, что по легочной артерии течет венозная кровь. Эта кровь от сердца направляется к легким, там насыщается кислородом и уже потом обратно возвращается к сердцу.
Начинает вся эта история где-нибудь в венах ног. Там образуется кровяной сгусток, который улетает в сторону сердца. По пути он растет как снежный ком и может закупорить легочную артерию.
Легочная артерия похожа на дерево. У нее есть ствол и ветви. Если закупорить ствол, то кровь не попадет в легкие и потом не вернется к сердцу. С этим обычно живут не больше пары часов.
На самом деле тромбоэмболия легочной артерии не обязана так резко душить человека. Иногда она его изматывает годами. Мешает крови попадать в легкие и все такое.
От чего это бывает
Тромбы в венах появляются, если замедляется ток крови, если свертывающая система слишком мощно работает, и если вены повреждаются изнутри.
Иногда бывает врожденная склонность к тромбообразованию. Иногда другие болезни провоцируют тромбообразование:
- хирургические операции;
- травмы;
- длительный постельный режим;
- опухоли;
- лечение гормонами.
Бывает, что люди сами отращивают себе пузо или курят. И то, и другое увеличивает риск тромбозов.
Откуда это все прилетает
Тромбы прилетают из вен ног. Причем скорее из крупных вен на уровне бедра.
Вены в голенях часто тромбируются, но тромбы обычно там же и рассасываются.
С другой стороны, если затромбированные вены в голенях никак не лечить, то тромбы в них будут постепенно увеличиваться, доползут до уровня бедра и уже оттуда могут улететь к сердцу.
Как это будет
Эта гадость может проявляться как угодно. Иногда вообще ничего не беспокоит, а иногда люди быстро умирают.
Чаще всего люди жалуются на одышку, боль в грудной клетке, кашель и на проблемы с венами ног (боль или отек). Если все это находим у пациента, то сразу очень подозрительно на тромбоэмболию легочной артерии.
Смысл в том, что тромбы не дают крови возвращаться к обратно к сердцу. Значит, сердце не сможет потом отправить кровь к разным органам и частям нашего организма. Сердцу нечего будет перекачивать, и артериальное давление упадет.
Кровь будет плохо проникать в легкие. От этого в крови будет мало кислорода. Если в крови мало кислорода, то появится одышка.
Чаще тромбоэмболия легочной артерии бывает в виде нескольких эмболов, которые закупоривают ветви легочной артерии. От этого кусочек легкого может погибнуть. Получается инфаркт легкого. От него будет боль в грудной клетке.
Если заподозрили что-то такое, то человека сразу отравляют с специализированный стационар.
D-димер
Это популярный пунктик. D-димер появляется в крови, когда где-то растворяется тромб. Ну то есть у нас в крови постоянно идет процесс появления и растворения тромбов. Если где-то есть тромб, то организм уже заранее начинает его потихоньку растворять. Вот эти «обломки» тромба и называют D-димером.
В случае с тромбоэмболией легочной артерии D-димер используют скорее для исключения эмболии. Если D-димера мало, то тромбоэмболии почти наверняка нет.
И с другой стороны, если D-димера много, то придется искать и подтверждать тромбоэмболию каким-то еще способом.
Что будет потом
Если тромбоэмболию легочной артерии не лечить, то риск помереть где-то 30%. Потом придется периодически обследоваться, принимать лекарства, предупреждающие тромбообразование, контролировать эти лекарства, чтобы не началось кровотечение, ну и надеяться на лучшее. Всю оставшуюся жизнь будет риск получить еще одну тромбоэмболию.
Если вам понравилась статья, то ставьте лайки и подписывайтесь на мой канал. Почитайте мои статьи на смежные темы:
Вязкая кровь — это не то, о чём вы подумали
Тромбоз глубоких вен
Источник
Лабораторная диагностика ТЭЛА. Анализ крови при ТЭЛА.
ТГВГ и ТЭЛА остаются более трудной диагностической задачей, чем их лечение и профилактика для врача, несмотря на внедрение новых технологий обследования. Для больных ТЭЛА наиболее опасный период, предшествующий постановке правильного диагноза. Задачи диагностики — подтвердить наличие эмболов и их локализацию; оценить объем эмболического поражения сосудистого русла и выраженность гемодинамических проявлений, а также установить источник эмболии. Высокая степень клинических подозрений на ТЭЛА весьма важна для последующей верификации диагноза. Как правило, клинического обследования не хватает для верификации ТЭЛА. Рутинные исследования в первые часы ТЭЛА также малоинформативны.
Выделяют две группы обследований:
• приближающие диагностику ТЭЛА — рентгенография грудной клетки, ЭКГ, ЭхоКГ, КЩС, УЗИ глубоких вен голеней, определение Д-димера;
• однозначно подтверждающие наличие ТЭЛА — ВПСЛ, ангиография легких и спиральная КТ легочных артерий (виазуализирующие сосудистое ложе легких) и транспищеводная ЭхоКГ.
Диагноз ТЭЛА трудный, его мало реально поставить только на основе клинической симптоматики, поэтому клинические подозрения на ТЭЛА должны быть подтверждены объективными тестами. Флебография и ангиография легочной артерии — «золотой» стандарт диагностики ТЭЛА и ТГВГ, но эти методы инвазивны и дорогостоящи. Чтобы уменьшить их применение при подозрении на ТЭЛА используют альтернативные неинвазивные методы: компрессионное УЗИ ног (диагностика ТГВГ), ВПСЛ и спиральную КТ.
Диагностику тромбофилии следует проводить у лиц моложе 50 лет с рецидивами ТЭЛА и у больных с верифицированным СВТЭ в семейном анамнезе. Диагностика скрытой опухоли показана только в плане идиопатического СВТЭ, когда имеется такое подозрение на основе клинических данных, рентгенографии грудной клетки и общего анализа крови.
Обычный и биохимический анализ крови (КФК, ЛДГ, ACT, АЛТ) мало помогают диагностике ТЭЛА (и не используются для этого), но полезны дня оценки состояния гемостаза и проведения дифференциального диагноза. При инфаркте легких необходим учет лейкоцитоза и нейтрофильного сдвига влево. Более информативна оценка продуктов деградации фибриногена в плазме, прежде всего Д-димера (гетерогенная группа молекул), поперечно «сшитых» продуктов деградации фибриногена — маркера перехода фибриногена в фибрин и формирования фибринового сгустка (высвобождающегося в системный кровоток при эндогенном фибринолизе организованного тромба). Уровень эндогенного фибринолиза у больных ТЭЛА не достаточен, чтобы предотвратить ее развитие, но при этом разрушаются сгустки фибрина и появляется Д-димер.
Его рост отмечен почти у 90% больных с доказанной ТЭЛА (по данным ангиографии легких), но также и при различных состояниях, не связанных с венозным тромбозом (т.е. Д-димер не может быть специфическим маркером наличия венозных тромбов) — ДВС-синдроме; в первую неделю после операции, родов или травм; ИМ; пожилом возрасте; сепсисе; онкологических заболеваниях; атеросклерозе; тромболитической терапии и почти при любой системной воспалительной патологии. Положительный тест на Д-димер у больных с малой вероятной ТЭЛА требует проведения УЗИ вен нижних конечностей. Определение Д-димера лучше использовать у больных с определенным подозрением на ТЭЛА (после предварительной оценки клинической вероятности ее наличия), но без сопутствующих заболеваний. Нормальный уровень (менее 0,5 мкг/л) Д-димера (в комплексе с другими тестами — дуплексной ультрасонографией или ВПСЛ) имеет высокое диагностическое значение.
Он с большой вероятностью исключает клинически значимую ТЭЛА и позволяет отказаться от антикоагулянтной терапии у больного (за ним только наблюдают). Тромбоз на фоне отрицательного теста на Д-димер — редкость и может быть обусловлен: малым размером тромбов, очень большим временным периодом между появлением клинических симптомов и забором крови. Если вероятность ТЭЛА высока, то Д-димер не определяют. Оценка Д-димера очень показана в амбулаторных условиях, у больных, которые не применяют антитромботические ЛС и имеют недолго сохраняющуюся симптоматику.

Учебное видео ЭКГ при миокардите, перикардите и ТЭЛА
— Читать далее «Анализ кислотно-щелочного состояния при ТЭЛА. Анализ ЭКГ при тромбоэмболии.»
Оглавление темы «Диагностика ТЭЛА. Диагностические признаки ТЭЛА.»:
1. Венозный стаз. Гиперкоагуляция.
2. Повреждение эндотелия сосудов. Патанатомия ТЭЛА.
3. Клиника ТЭЛА. Признаки ТЭЛА. Проявления ТЭЛА.
4. Дифференциальный диагноз ТЭЛА. Внезапная одышка. Инфаркт легких.
5. Острое легочное сердце. Варианты ТЭЛА. Синдромы ТЭЛА.
6. Физикальные данные ТЭЛА. Диагноз венозного тромбоза.
7. Лабораторная диагностика ТЭЛА. Анализ крови при ТЭЛА.
8. Анализ кислотно-щелочного состояния при ТЭЛА. Анализ ЭКГ при тромбоэмболии.
9. Рентгенография грудной клетки при ТЭЛА. Признаки инфаркта легкого.
10. ЭхоКГ при ТЭЛА. Вентиляционно-перфузионное сканирование легких при ТЭЛА.
Источник

