Общий анализ крови при агранулоцитозе

Медицинский эксперт статьи

х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Лейкоциты, как известно всем, необходимы организму, как защитники от различных инородных тел, которые попадают в кровь и могут вызвать различные заболевания. Состояние иммунитета человека напрямую зависит от количества лейкоцитов у него в крови.
Агранулоцитоз – это патологическое состояние крови в тяжёлой форме, при котором характерно снижение уровня лейкоцитов в крови за счёт количества гранулоцитов, представляющих собой важнейшую фракцию упомянутых выше лейкоцитов.
Если уровень лейкоцитов в плазме крови уменьшается до 1,5х109 на один мкл крови, а гранулоцитов – до 0,75х109 на тот же один мкл крови, то в этом случае можно говорить о появлении агранулоцитоза. Гранулоциты представлены такими компонентами крови, как нейтрофилами, базофилами и эозинофилами. Другие частицы лейкоцитов названы агранулоцитами. И к ним относятся моноциты и лимфоциты. Но стоит отметить, что процент содержания в сыворотке крови таких гранулоцитов, как эозинофилы и базофилы достаточно низок. Поэтому, их снижение может не влиять на появление данного заболевания. Кроме того, при некоторых формах агранулоцитоза выявляется повышение уровня эозинофилов в плазме крови. Поэтому, агранулоцитоз часто именуют таким синонимом, как критическая нейтропения, которая характеризуется критическим снижением уровня нейтрофилов в сыворотке крови.
Патологические процессы при данном заболевании выглядят следующим образом. В здоровом организме бактерии и другая микрофлора, в избытке его заселяющая, мирно сосуществует с «хозяином». Наблюдаются случаи симбиоза бактерий и человека для выработки полезных организму веществ. К примеру, выработка витамина К в кишечном тракте, угнетение патогенной микрофлоры и так далее. Из лейкоцитов в основном гранулоциты не позволяют размножаться и распространяться болезнетворным микроорганизмам. Но при снижении количества вышеуказанных частиц крови у организма уже не имеется возможности сдерживать распространение различных патогенных бактерий и грибов. Этот факт приводит к появлению инфекционных заболеваний различного характера и возникновению осложнений.
 [1], [2], [3], [4], [5]
[1], [2], [3], [4], [5]
Причины агранулоцитоза
Причины агранулоцитоза являются довольно вескими. Просто так, как говорится, такая серьёзная болезнь не возникает.
Итак, к предпосылкам, которые могут привести к патологическим изменениям в крови, относят:
- Воздействие ионизирующей радиации и лучевой терапии.
- Попадание в организм таких химических веществ, как бензол.
- Воздействие инсектицидов – веществ, применяемых для уничтожения насекомых.
- Последствия применения некоторых лекарственных средств, которые прямым образом угнетают кроветворение. К таким препаратам относят влияние цитостатиков, вальпроевой кислоты, кармазепина, бета-лактамных антибиотиков.
- Последствия использования медикаментов, которые действуют на организм, как гаптены – вещества, не способные стимулировать у человека выработку антител на них, а следственно запустить иммунные процессы. К таки препаратам относят лекарственные средства на основе золота, препараты антитиреоидной группы и другие.
- Имеющиеся в анамнезе человека некоторые заболевания аутоиммунной природы. Известно влияние на процесс возникновения агранулоцитоза красной волчанки и аутоиммунного тиреодита.
- Попадание в организм человека некоторых инфекций, к примеру вируса Эпстайна-Барра, цитомегаловируса, жёлтой лихорадки, вирусных гепатитов. Появление данных заболеваний сопровождает нейтропения в умеренной стадии, но у некоторых людей возможно возникновение агранулоцитоза.
- Имеющиеся в организме инфекции в генерализированной форме, которые поражают многие органы и ткани человека. Природа возникновения инфекционных процессов может быть, как вирусной, так и бактериальной.
- Сильная степень исхудания.
- Имеющиеся в анамнезе человека нарушения генетического происхождения.
 [6], [7], [8], [9]
[6], [7], [8], [9]
Симптомы агранулоцитоза
Агранулоцитоз, как правило, проявляется в инфекционных процессах в организме, которые вызываются такими микроорганизмами, как бактерии и грибы.
Симптомы агранулоцитоза следующие:
- Общие признаки заболевания выражаются в:
- лихорадке,
- слабости,
- потливости,
- одышке,
- учащении сердцебиения.
- Специфические признаки заболевания зависят от очага воспаления и вида инфекционного возбудителя. Поэтому, у человека, который имеет в анамнезе данную дисфункцию, возможны проявления некротической ангины, пневмоний, поражений кожных покровов и так далее.
- Если при агранулоцитозе развивается тромбоцитопения, то человек начинает страдать повышенной кровоточивостью тканей.
- В первую очередь инфекционные поражения начинают касаться ротовой полости человека, потому что в ней находится большое количество патогенной микрофлоры. При низком содержании гранулоцитов в крови у больного, в первую очередь, начинаются различные проблемы с ротовой полостью, которые проявляются в:
- стоматитах – воспалительных процессах слизистой оболочки ротовой полости,
- гингивитах – воспалительных процессах в дёснах,
- тонзиллитах – воспалительных процессах в миндалинах,
- фарингитах – воспалительных процессах гортани.
Известно, что при данном заболевании лейкоциты не склонны попадать в очаги инфекций. Поэтому, поражённая площадь покрывается фиброзно-некротической тканью. На поверхности локализации инфекции можно обнаружить налёт грязно-серого цвета, а под ним начинают усиленно размножаться бактерии. Благодаря тому, что слизистая оболочка ротовой полости обильно снабжается кровью, токсины от жизнедеятельности бактерий попадают в кровь. А затем с помощью общего кровотока разносятся по всему организму больного, вызывая симптомы общей интоксикации в тяжёлой стадии. Поэтому, у больного развивается лихорадка в высокой форме, сопровождающаяся температурой около сорока градусов и выше. Также появляется слабость, тошнота и головная боль.
Читайте более подробно о симптомах агранулоцитоза здесь.
Диагностика агранулоцитоза
Диагностика агранулоцитоза представляет собой проведение следующих мероприятий:
- Общего анализа крови, а также мочи и кала.
- Анализ крови, при котором важно установить уровень ретикулоцитов и тромбоцитов.
- Взятие стернальной пункции, а также изучение миелограммы.
- Получение данных о стерильности крови, которые берутся неоднократно, на пике проявления лихорадки. При этом важно изучить сензитивность патогенной флоры к антибиотическим средствам.
- Исследования биохимического анализа крови, при которых можно выяснить количество общего белка и белковых фракций, сиаловых кислот, фибрина, серомукоида, трансаминазы, мочевины и креатина.
- Прохождение обследования у отоларинголога.
- Прохождение обследования у стоматолога.
- Проведение рентгеновского исследования лёгких.
О результатах общего анализа крови, при котором можно диагностировать агранулоцитоз будет рассказано ниже. Но иные показатели должны показывать следующую картину:
- при исследованиях костного мозга – снижение уровня миелокариоцитов, нарушенная функция созревания гранулоцитов, характеризующая разные стадии развития клеток, повышенное количество плазматических клеток.
- при общем анализе мочи – наличие протеинурии (преходящей) и цилиндрурии.
 [10], [11], [12], [13], [14], [15], [16], [17], [18], [19]
[10], [11], [12], [13], [14], [15], [16], [17], [18], [19]
Анализ крови при агранулоцитозе
При агранулоцитозе важным лабораторным исследованием является общий анализ крови. О наличии данного заболевания могут свидетельствовать такие результаты, как увеличение СОЭ, наличие лейкопении и нейтропении, которые могут характеризоваться даже полным исчезновением гранулоцитов. Количество гранулоцитов является меньшим, чем 1х109 клеток в мкл крови. Также для клинической картины болезни характерно возникновение некоторого лимфоцитоза. Иногда констатируется анемия, то есть пониженное содержание эритроцитов. Возможно также появление тромбоцитопении и/или моноцитопении. Важным фактором при установлении диагноза считается обнаружение в крови плазматических клеток, около одного или двух процентов.
Биохимические исследования анализа крови (БАК) показывают, что гаммаглобулины, сиаловые кислоты, фибрин и серомукоид содержатся в повышенном объёме.
 [20], [21], [22], [23], [24], [25], [26], [27], [28]
[20], [21], [22], [23], [24], [25], [26], [27], [28]
Лечение агранулоцитоза
Для такого серьёзного заболевания, как агранулоцитоз, необходимо комплексное лечение. При этом важно принять ряд мер, которые включают в себя следующие моменты:
- Выяснение причины патологии и её ликвидация.
- Создание для больного оптимальных условий для оздоровления, которые включают в себя полную стерильность.
- Принятие профилактических мер против возникновения инфекционных заражений, а также терапия уже имеющихся инфекций и их осложнений.
- Прохождение процедуры переливания лейкоцитарной массы.
- Назначение стероидной терапии.
- Прохождение процедур, стимулирующих лейкопоэз.
При этом важно понять, что лечение агранулоцитоза требует индивидуального подхода в каждом конкретном случае. Специалисты учитывают многие факторы, которые могут влиять на схемы терапии заболевания. К этим факторам относятся:
- причина заболевания и природа его происхождения,
- степень прогрессирования болезни,
- имеющиеся осложнения,
- пол пациента,
- возраст больного,
- имеющиеся в анамнезе сопутствующие основной болезни заболевания.
Параллельно лечению основной проблемы рекомендуется использование следующих схем терапии:
- Если возникла такая необходимость, то возможно назначение дезинтоксикационной терапии, которая проводится стандартным образом.
- По показаниям больному проводится лечение анемии.
- При имеющихся симптомах пациент получает терапию геморрагического синдрома.
- Возможно коррекционное воздействие и на другие актуализировавшиеся проблемы.
Рассмотрим подробнее имеющиеся в практике методы терапии агранулоцитоза:
- Если у больного имеется выраженная степень лейкопении вместе с агранулоцитозом, то данный комплекс проблем является показанием к применению этиотропного лечения. Такая терапия заключается в отмене сеансов радиотерапии и применения цитостатиков. Больные, которые получили резкое снижение лейкоцитов вследствие приёма препаратов, не обладающим прямым миелотоксическим действием, при медикаментозном агранулоцитозе должны прекратить приём данных медикаментов. В этом случае, если лекарственные средства были отменены своевременно, имеются большие шансы к быстрому восстановлению уровня лейкоцитов в крови.
- Острый агранулоцитоз требует помещения пациента в условиях полной стерильности и изоляции. Больной размещается в стерильном боксе или палате, что помогает предотвратить его контакт с внешней средой для препятствования заражения различными инфекциями. В помещение должны проводиться регулярные сеансы кварцевания. Посещение близких больному людей запрещено до тех пор, пока состояние крови пациента не улучшится.
- При данном состоянии пациента лечащим персоналом проводится терапия и профилактика инфекционных осложнений. При этом используются антибактериальные препараты, которые не обладают миелотоксическим действием. Такая терапия показана, если уровень лейкоцитов в крови снижен до 1х109 клеток на один мкл крови и, конечно же, при более низких показателях. Также имеются некоторые нюансы при коррекции определённых состояний: сахарный диабет, хронический пиелонефрит и иные очаги инфекционных процессов нуждаются в применении антибиотиков в виде профилактики и при более высоком уровне содержания лейкоцитов в крови – около 1,5х109 клеток на один мкл крови.
При инфекционной терапии в качестве профилактики специалисты используют один или два антибактериальных препарата, которые даются больному в средней дозировке. Медикаменты вводятся внутривенно или внутримышечно, в зависимости от формы лекарственного средства.
При наличии серьёзных инфекционных осложнений используется два или три антибиотика, которые имеют широкий спектр действия. Дозы при этом назначаются максимальными, лекарства вводятся перорально, а также внутривенным или внутримышечным способом.
Чтобы подавить размножение патогенной кишечной флоры в большинстве случаев назначается приём неабсорбирующихся (которые не всасываются в кровь) антибиотиков.
Также иногда назначают параллельное применение противогрибковых медикаментов, например, Нистатина и Леворина.
Комплексная терапия предполагает довольно частое назначение препаратов иммуноглобулина и антистафилококковой плазмы.
Все вышеуказанные противоинфекционные меры используются до тех пор, пока не удаётся добиться исчезновения агранулоцитоза у пациента.
- Методы переливания лейкоцитарной массы. Этот способ терапии показан тем пациента, у которых не имеется антител к лейкоцитарным антигенам. При этом специалисты стараются избежать случаев отторжения организмом введённой массы. Для этих целей они используют системы НLA-антигенов, которая позволяет проверить совместимость лейкоцитов больного с лейкоцитами вводимого препарата.
- Терапия с применением глюкокортикоидов. Показанием к применению данного вида лекарственных средств является иммунный агранулоцитоз. Эффективность данного лечения обусловлена тем, что глюкокортикоиды оказывают затормаживающее действие на антилейкоцитарные антитела, точнее, на их производство. Также препараты данной группы обладают возможностью стимулирования лейкопоэза. По стандартной схеме в данном случае применяется Преднизолон, который в сутки показан к использованию от сорока до ста миллиграммов. Доза постепенно снижается после того, как показатели крови показывают процесс улучшения состояния больного.
- Стимулирование лейкопоэза. Такая мера требуется при миелотоксических и врождённых агранулоцитозах. Современная медицинская практика констатирует довольно успешное применение гранулоцитарного колониестимулирующего фактора (Г-КСФ).
Профилактика агранулоцитоза
Профилактика агранулоцитоза может быть выражена в следующих действиях:
- Использовании процедур, который восполняют количество лейкоцитов в крови. К этим процедурам относятся терапия с помощью гранулоцитарного колониестимулирующего фактора (Г-КСФ) или с применением гранулоцитарно-макрофагального колониестимулирующего фактора (ГМ-КСФ).
- Важно включать в схему предупреждения потери лейкоцитов медикаменты, которые стимулируют их производство и предотвращают исчезновение данных частиц.
- Необходимо налаживать такой режим питания, который бы включал в себя большое количество продуктов, способствующих восстановлению функции костного мозга и производства лейкоцитов. Полезно разнообразить свой рацион жирными сортами рыбы, куриными яйцами, грецкими орехами, куриным мясом, морковью, свёклой, яблоками, а лучше соками и смесями соков из этих богатств природы. Также важно включить в меню больного морскую капусту, авокадо, арахис и шпинат.
Прогноз агранулоцитоза
Прогноз агранулоцитоза у взрослых при различных видах заболевания следующий:
- При остром агранулоцитозе большую степень имеет оперативность и правильность медицинской помощи больному. От этого зависит возможность выздоровления, а также профилактика инфекционных осложнений. Важным моментом является и количество гранулоцитов в крови, определяемое после лабораторного исследования. Не менее определяющим фактором, который влияет на благоприятный прогноз, считается исходное состояние здоровья человека до возникшей патологии.
- При хронической форме заболевания перспективы выздоровления определяются течением основной болезни, которая явилась причиной данного патологического состояния.
Перспективы выздоровления при детских формах заболевания является следующим:
- Прогноз при синдроме Костманна (детском генетически детерминированном агранулоцитозе) до настоящего времени был неблагоприятным в крайней степени. Особенно, для новорождённых наличие заболевания предвещало летальный результат. Но в недавнее время хорошо зарекомендовало себя в качестве терапии гранулоцитарный колониестимулирующий фактор (Г-КСФ).
- При агранулоцитозе на фоне циклической нейтропении у детей прогноз является относительно благоприятным. Поскольку возрастные изменения смягчают характер протекания заболевания.
- Агранулоцитоз у новорождённых при изоиммунном конфликте проходит сам в течение десяти-двенадцати дней от момента рождения малыша. При этом важно не допустить развития инфекционных осложнений, что выражается в правильно применённой антибактериальной терапии.
Агранулоцитоз – это серьёзное заболевание крови, ведущее к не менее серьёзным осложнениям инфекционной природы. Поэтому, для благоприятного исхода при данной патологии важно вовремя начать соответствующее лечение, а также соблюдать все рекомендации специалистов.
Источник
Существует большое количество различных болезней крови. Среди них — агранулоцитоз. Надо понимать, что это не самостоятельное заболевание, а синдром. То есть это признак или осложнение какого-то заболевания.
Строение крови
Сначала немного о строении крови человека. Жидкая ткань организма состоит из межклеточного вещества (плазмы) и клеток.
Клетки крови это:
- Эритроциты или клетки красной крови.
- Лейкоциты, клетки белой крови, которые защищают организм от болезней.
Лейкоциты делят на два типа:
- Гранулоциты. Их всего три вида: нейтрофилы, эозинофилы и базофилы.
- Агранулоциты. Это лимфоциты и макрофаги.
- Тромбоциты. Небольшие пластинки, которые помогают остановить кровотечения, участвуя в формировании тромба в сосудах.
Это просто краткое перечисление основных типов клеток. Оно нужно, чтобы понимать, что такое агранулоцитоз.
Виды агранулоцитоза
Агранулоцитоз — это клинико-иммунологический синдром, характеризующийся резким (менее 0,75·109/л) снижением или полным исчезновением гранулоцитов в крови, при общей норме лейкоцитов менее 1·109/л.
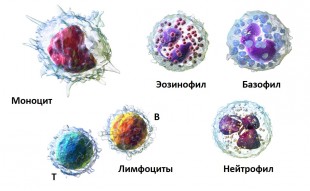 Имунитетные клетки организма
Имунитетные клетки организма
Агранулоцитоз относится к болезненным состояниям «белой крови». То есть происходит воздействие на защитные клетки крови — лейкоциты. При этом недуге в общем анализе крови мало гранулоцитов (а- латинская приставка отрицания. То есть агранулоцитоз — нет гранулоцитов).
Весь синдром разделили на виды, в зависимости от причины агранулоцитоза:
- иммунный агранулоцитоз. Он возникает из-за неправильной.
- (патологической) реакции иммунной системы человека на собственные клетки крови.
- миелотоксический агранулоцитоз связан с воздействием на процесс формирования гранулоцитов в костном мозге.
- генуинный агранулоцитоз или тот, для развития которого не смогли найти причину.
При иммунном характере, причиной разрушения нейтрофилов в крови являются антитела (АТ) к зрелым гранулоцитам или их предшественникам.
 Патологические факторы агранулоцитоза
Патологические факторы агранулоцитоза
Существует болезней, из-за которых это состояние появляется:
- системная красная волчанка;
- ревматоидный артрит;
- системная склеродермия.
Эти болезни запускают аутоиммунный механизм выработки АТ к лейкоцитам. Гаптеновый механизм запускается при повышенной чувствительности организма к отдельным препаратам:
- амидопирин;
- бутадион;
- аминазин;
- индометацин;
- делагил;
- левомицетин;
- сульфаниламиды;
- туберкулостатические препараты.
Миелотоксический вид агранулоцитоза возникает из-за подавления развития гранулоцитов в костном мозге вредным воздействием на стволовые клетки или клетки-предшественницы миелопоэза.
Причинами миелотоксического агранулоцитоза могут быть:
- цитостатические препараты. Их назначают при проведении химеотерапии онкологическим больным.
- ионизирующее излучение.
- некоторые вирусы (Эпштейн-Барр, ВИЧ инфекция, вирус краснухи).
При генуинном агранулоцитозе найти причину не удается.
Симптомы
Клинические проявления агранулоцитоза связаны с развитием инфекции.
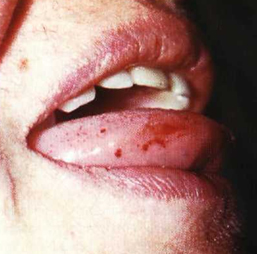 Язвенные поражения полости рта
Язвенные поражения полости рта
Симптомы агранулоцитоза в первую очередь это:
- плохое общее самочувствие. Сильная слабость, хроническая усталость, бледность и потливость;
- повышенная температура (39º-40º), озноб;
- появление язвочек в полости рта, на миндалинах и мягком нёбе. В этом случае человек чувствует боль в горле, ему трудно глотать, появляется слюнотечение;
- пневмония;
- сепсис крови;
- язвенные поражения тонкого кишечника. Больной чувствует вздутие живота, у него появляется жидкий стул, схваткообразные боли в животе.
Кроме общих проявлений агранулоцитоза происходят изменения в анализе крови:
- у человека резко снижается общее количество лейкоцитов;
- происходит понижение уровня нейтрофилов, вплоть до полного отсутствия;
- относительный лимфоцитоз;
- повышение СОЭ.
Для подтверждения наличия агранулоцитоза у человека назначают исследование костного мозга.
После постановки диагноза начинается следующий этап — лечение агранулоцитоза.
Лечение
Лечение агранулоцитоза проводится в несколько этапов, последовательно:
- Устраняется причина, вызвавшая снижение гранулоцитов в крови. Но надо понимать, что в иногда полностью убрать причину агранулоцитоза невозможно.
- Пациента переводят в специальное стерильное помещение. Его иммунитет не работает и любая случайная инфекция может к появлению тяжелых осложнений и смерти.
- Назначают курс антибактериальных препаратов от агранулоцитоза. Это позволяет остановить развитие существующих инфекций и предупредить появление новых
- Проводят заместительную терапию: переливают составляющие крови.
- Назначают курс гормональной терапии.
- Проводят мероприятия, стимуляцулирующие выработку лейкоцитов.
В каждом случае, для проведения эффективного лечения надо учесть причину агранулоцитоза, степень выраженности, есть или нет осложнения, какой возраст у пациента (пожилой или ребенок), его общее состояние и многое другое. Кроме назначения курса необходимых препаратов и помещения пациента в стерильную среду огромное внимание уделяется правильному питанию.
Правильное питание при этом заболевании назначается врачом. Основу его составляют:
- молочные каши (особенно рисовая и геркулес);
- кисели;
- постное мясо и рыба;
- кисломолочные продукты.
 Обязательное употребление молочных каш
Обязательное употребление молочных каш
Обязательно кормить пациента небольшими порциями, в день 5-6 раз. Более точно сформировать диету поможет лечащий врач.
В отдельную группу врачи отнесли агранулоцитоз у детей и агранулоцитоз беременных.
Тонкости агранулоцитоза у детей и беременных
У детей агранулоцитоз встречается редко. Чаще всего как признак опухолевых болезней крови. Еще одна особенность: дети- единственная группа пациентов, у которых встречается врожденный агранулоцитоз на фоне некоторых наследственных заболеваний. К сожалению такие пациенты живут мало. В остальном тактика лечения и диагностики агранулоцитоза у маленьких пациентов не отличается от таковой у взрослых.
Агранулоцитоз беременных — это состояние, при которым однозначным решением будет прерывание беременности.
После того, как диагноз поставили и назначили лечение, возникает вопрос: насколько агранулоцитоз опасен для жизни, как долго продлится лечение, каким будет результат.
Прогноз
Огромную роль в том, насколько успешным будет лечение и каким будет прогноз при агранулоцитозе играет причина, вызвавшая синдром.
Необходимо понимать, что эффективность терапии на фоне онкологических заболеваний отличается от результатов лечения агранулоцитоза, вызванного приемом сульфаниламидов. Кроме этого, важно, насколько тяжело протекает болезнь. Какие появились осложнения агранулоцитоза и есть ли они вообще.
При благоприятном течении заболевания выздоровление может быть полным, при тяжелых, осложненных случаях летальность достигает 60%.
Возможные осложнения
Все осложнения агранулоцитоза связаны либо с самим состоянием, либо с причиной его вызвавшей. Вот только небольшой перечень факторов, отягощающих заболевание:
- развитие инфекционных осложнений (пневмонии, некротическая ангина, сепсис)
- развитие некротической энтеропатии
- выработка АТ к собственным тромбоцитам и, как следствие, развитие геморрагического шока.
Любое из этих состояний крайне опасно для жизни. Даже при полностью правильно поставленном диагнозе и абсолютно адекватном лечении они могут привести к смерти пациента.
Профилактика
Профилактика агранулоцитоза связана с причинами его вызывающими. Если речь идет о гаптеновом агранулоцитозе, то в качестве профилактики надо избегать приема лекарств, которые вызывают агранулоцитоз. Для всех остальных видов — это постоянное наблюдение за показателями крови.
Источник


