Кровь при дефекации какие анализы

Кровь при дефекации – главный признак кровотечений из нижних отделов желудочно-кишечного тракта. Причиной их возникновения, в большинстве случаев, являются заболевания толстого кишечника и аноректальной области. В редких случаях такие кровотечения возникают при поражении верхних отделов ЖКТ, патологии сосудов, болезнях крови.
Причины
К наиболее распространенным причинам анальных кровотечений относятся:
- геморрой;
- анальная трещина;
- проктит;
- доброкачественные новообразования толстого кишечника (полипы);
- колоректальный рак;
- дивертикулярная болезнь;
- неспецифический язвенный колит;
- болезнь Крона;
- кишечные инфекции (дизентерия, амебиаз);
- травматическое повреждение ануса и прямой кишки (инородные тела, анальный секс);
- язва желудка и 12-перстной кишки (при массивном кровотечении);
- экстрагенитальный эндометриоз;
- побочное действие некоторых лекарственных препаратов.
Характеристики кровотечения
Уже по внешнему виду крови, ее цвету, особенностям содержания в фекалиях, времени выделения можно предположительно определить уровень поражения кишечника.
-
 свежая алая кровь на нижнем белье и/или туалетной бумаге – анальная трещина, начальная стадия геморроя, повреждение заднего прохода при запоре;
свежая алая кровь на нижнем белье и/или туалетной бумаге – анальная трещина, начальная стадия геморроя, повреждение заднего прохода при запоре; - свежая алая кровь, не смешанная с калом, в виде капель, брызг, полосок, лужицы – геморрой, анальная трещина, полипы, рак прямой кишки;
- темная кровь, смешанная с калом, в виде сгустков, прожилок – полипы, рак нисходящей ободочной, сигмовидной кишки, дивертикулит;
- диарея с примесью крови, большого количества слизи, гноя – воспалительные заболевания кишечника, кишечные инфекции;
- кал в виде «малинового желе» – рак слепой, восходящей ободочной кишки, дизентерия, поражение тонкого кишечника;
- черная кровь в кале, дегтеобразный стул (мелена) – кровотечение в желудке или двенадцатиперстной кишке.
Чем меньше изменена кровь и меньше смешана с калом, тем ниже располагается источник кровотечения.
Наиболее распространенные причины
Геморрой
 Геморроем страдает около 10% людей средней возрастной группы, мужчины подвержены заболеванию в 4 раза чаще.
Геморроем страдает около 10% людей средней возрастной группы, мужчины подвержены заболеванию в 4 раза чаще.
Его развитию способствует сидячий образ жизни, тяжелый физический труд, беременность.
В начале заболевания беспокоит дискомфорт, ощущение инородного тела в области ануса. Затем появляются повторяющиеся ректальные кровотечения. Возникают они во время дефекации или сразу после нее. Кровь при этом имеет ярко-красный цвет, она не смешивается с калом, а покрывает его сверху. Следы крови могут отмечаться на туалетной бумаге и нижнем белье. Объём выделенной крови различен – от нескольких капель до лужицы. Частые интенсивные кровотечения приводят к развитию анемии.
При присоединении воспаления беспокоит боль, возникающая при дефекации и сохраняющаяся некоторое время после нее.
Слизистые выделения раздражают кожу вокруг заднего прохода, вызывая ощущение зуда, и способствует развитию экземы.
Анальная трещина
Представляет собой линейную язву, расположенную в нижней части заднепроходного канала.
Основными ее симптомами являются кровотечение и боль возникающие в момент дефекации. Боль достаточно интенсивная, жгучего, колющего характера, отдает в область промежности, крестца, в прямую кишку. Продолжается она от нескольких минут до нескольких часов.
Кровотечение обычно незначительное. Кровь при этом находится на поверхности кала в виде полос и не смешивается с ним. Иногда кровь выделяется каплями в конце дефекации, оставляя следы на бумаге или нижнем белье.
Полипоз толстого кишечника
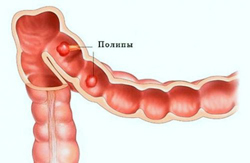 Полипы относятся к доброкачественным новообразованиям эпителиальной природы. Они могут быть одиночными или множественными, локализуются в любом отделе толстой кишки, склонны к перерождению в злокачественные опухоли.
Полипы относятся к доброкачественным новообразованиям эпителиальной природы. Они могут быть одиночными или множественными, локализуются в любом отделе толстой кишки, склонны к перерождению в злокачественные опухоли.
Основными жалобами больных с полипозом являются:
- дискомфорт;
- боль в животе, не имеющая четкой локализации;
- нарушение стула в виде чередования запоров с поносами;
- стул с примесью слизи и крови.
Кровотечение при полипозе неинтенсивное. Кровь темная, смешана со слизью и калом, однако, чем ближе к заднему проходу расположен полип, тем ярче кровь. Кровотечения также может быть скрытым, и быстро ведет к анемизации больного.
Колоректальный рак
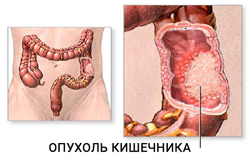 Опухоли толстого кишечника начинают проявлять себя лишь спустя 1,5-2 года от момента их возникновения. Кровотечения являются запоздалым симптомом и развиваются га стадии распада опухоли.
Опухоли толстого кишечника начинают проявлять себя лишь спустя 1,5-2 года от момента их возникновения. Кровотечения являются запоздалым симптомом и развиваются га стадии распада опухоли.
Первыми признаками рака ректосигмоидного отдела являются спастические запоры, кал при этом становится лентообразным, позже на его поверхности появляется слизь и кровь. Часто при раке кишечника развивается геморрой, крайне плохо поддающийся лечению. Боль не характерна для данной локализации и появляется лишь при развитии кишечной непроходимости. Пальпаторно опухоль может не определяться даже в поздних стадиях болезни.
При поражении опухолью правых отделов толстой кишки первые симптомы появляются очень поздно и носят неспецифический характер. Нарастают признаки интоксикации (лихорадка, ускорение СОЭ), отсутствие аппетита, быстрая потеря массы тела. В стуле появляются патологические примеси: слизь, кровь (чаще скрытая), гной, иногда кал приобретает вид «малинового желе». Позже появляются боли в правой половине живота, нередко опухоль определяется при пальпации.
Для рака прямой кишки характерны тянущие жгучие боли в прямой кишке, частые позывы к дефекации с последующим выделением слизи с кровью. Кровь не смешивается с калом, но в отличие от геморроя, выделяется в начале дефекации. Каловые массы могут включать гной, продукты распада опухоли.
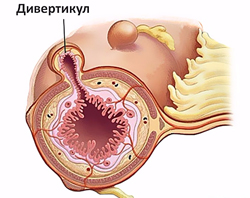
Дивертикулярная болезнь
Дивертикулез в большинстве случаев поражает толстую кишку, преимущественно левые ее отделы. Частота заболевания увеличивается с возрастом, им страдают более 60% населения после 70 лет.
Неосложненный дивертикулез толстой кишки обычно протекает бессимптомно. Воспаление дивертикула проявляется:
-
 болью преимущественно в левых отделах живота;
болью преимущественно в левых отделах живота; - неустойчивым стулом;
- снижением аппетита;
- тошнотой;
- повышением температуры;
- лейкоцитозом.
Дивертикулит осложняется кровотечением у 3-5% больных. Оно часто бывает профузным и развивается внезапно. Нарастают признаки острой кровопотери (слабость, бледность кожи, головокружение, тахикардия), в стуле появляется малоизмененная кровь.
Неспецифический язвенный колит и болезнь Крона
Воспалительные заболевания кишечника, имеющие сходные кишечные проявления. Характеризуются волнообразным течением с периодами обострения и ремиссии.
Основными симптомами заболеваний являются:
- кровавый понос;
- боль в животе;
- лихорадка при обострениях.
При неспецифическом язвенном колите диарея с кровью может длительно являться единственным симптомом заболевания. При болезни Крона кровотечения возникают реже, в зависимости от уровня поражения кровь в кале может обнаруживаться в виде темных сгустков или ярко красных прожилок.
Кроме поражения кишечника, имеются симптомы системного характера (узловатая эритема, артриты, поражение кожи и глаз, склерозирующий холангит и др.)
Кишечные и другие инфекции
Анальное кровотечение иногда является симптомом некоторых инфекционных заболеваний (дизентерия, брюшной тиф, амебиаз, геморрагические лихорадки).
 Для инфекционных заболеваний характерно:
Для инфекционных заболеваний характерно:
- острое начало;
- фебрильная лихорадка;
- слабость;
- головная, мышечная боль;
- и другие проявления интоксикации: рвота, диарея, выраженная боль в животе.
При этом боль в животе всегда предшествует кровотечению. Кровь обычно темная, смешана с испражнениями и слизью.
Псевдомембранозный колит
Одно из опасных осложнений антибиотикотерапии. Чаще всего развивается на фоне приема сульфаниламидов, клиндамицина, ампициллина, линкомицина, препаратов цефалоспоринового ряда.
Заболевание проявляется схваткообразной болью в животе, интоксикационным синдромом, выраженной диареей. Стул обильный, водянистый, при тяжелых формах – приобретает вид «рисового отвара». В испражнениях присутствуют патологические примеси – слизь, кровь.
Диагностика
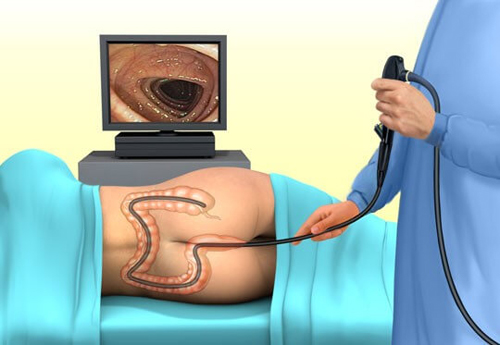
- Пальцевое исследование прямой кишки. Уже на этапе предварительного осмотра зоны промежности и заднего прохода можно диагностировать анальную трещину и геморрой. Пальцевое исследование позволяет оценить подвижность стенки прямой кишки, состояние лимфатических узлов.
- Аноскопия и ректороманоскопия. Позволяет провести визуальное исследование прямой кишки и дистального отдела сигмовидной кишки. С помощью этих методов определяют наличие новообразований слизистой оболочки, эрозий, язв, трещин, признаков воспаления. Данные методы также позволяют произвести биопсию тканей с последующей коагуляцией кровоточащего участка.
- Колоноскопия. Наиболее информативный метод, который позволяет произвести осмотр толстого кишечника на всем его протяжении. Благодаря высокой разрешающей способности, с помощью колоноскопии можно распознать патологические изменения в кишечнике на самых ранних стадиях, провести множественную биопсию тканей, выполнить удаление полипов, коагулировать кровоточащий сосуд.
- Ирригоскопия. Рентгенологический метод исследования толстого кишечника. С помощью этого метода нельзя определить источник кровотечения, однако позволяет получить данные об основном заболевании (дивертикулы, новообразования), вероятно ставшим причиной кровотечения.
Когда нужно срочно обратиться к врачу?
В норме крови в стуле быть не должно. Любое, даже незначительное кровотечение из заднего прохода является поводом для обращения к врачу и проведения обследования.
Однако, существует ряд ситуаций, когда медицинская помощь должна быть оказана незамедлительно:
-
 кровотечение очень обильное и не останавливается;
кровотечение очень обильное и не останавливается; - кровотечение из заднего прохода сопровождается рвотой с примесью крови;
- кровотечение сопровождается резким ухудшением общего состояния: бледностью, выраженной слабостью, снижением артериального давления, головокружением, потерей сознания;
- кровотечение сопровождается нарастающим болевым синдромом и лихорадкой.
Для прохождения планового обследования по поводу анального кровотечения в первую очередь необходимо обратиться к врачу-терапевту или колопроктологу. Даже если диагноз кажется очевидным и неопасным (анальная трещина, геморрой), обязательно проведение полного исследования кишечника для исключения более серьезной патологии.
Источник
Случается, что человек вдруг обнаруживает у себя кровянистые выделения из заднепроходного отверстия. Такой тревожный симптом ни в коем случае не должен оставаться незамеченным или игнорируемым. Ведь кровь из ануса – опасный признак, свидетельствующий о вероятном серьезном заболевании.
Вне зависимости от количества выделяемой во время стула крови, следует немедленно обратиться к врачу, для выяснения причины такого явления. Ведь кровь при опорожнении кишечника – это просьба организма о помощи.
Не стоит легкомысленно относиться к подобной симптоматике, даже если она внезапно прекратилась.
Обращение к специалисту, в любом случае, необходимо, поскольку заболевание могло просто перейти в скрытую, хроническую форму.
Основные причины из-за которых идет кровь из заднего прохода
Первопричинами кровотечений геморроидального характера являются:
- твердая консистенция каловых масс;
- проблемы со стулом;
- диарея.
Зачастую больные не принимают экстренных мер, поскольку не испытывают болей, при выделении крови. Но такое поведение – большая ошибка. Промедление в данном вопросе неуместно и губительно.
Кровотечение из заднего прохода при стуле без боли может возникать по разным причинам. Оттенок кровянистых выделений может разниться, в зависимости от того, в каком отделе желудочно-кишечного тракта возникла проблема.
При возникновении кровопотери в области прямой или сигмовидной кишки, появляется оттенок яркого, красного цвета. В случае кровотечения желудочного или пищеводного, кровь будет значительно темнее.
При употреблении в пищу ферментированной пищи, оттенок кровяных выделений также искажается. Итак, каковы же основные факторы, способствующие тому, что у человека идет кровь из заднего прохода?
Появление алой крови при дефекации
Алая кровь из заднего прохода при дефекации обнаруживается, как правило, на туалетной бумаге.
Кровяные выделения выходят при испражнении. То, что кровь после дефекации ярко алая, свидетельствует о развитии патологии в толстой кишке, либо о поражении тканей вблизи заднепроходного отверстия.
Пациент ощущает неприятные, болезненные симптомы. Такая ситуация характерна для:
- Геморроя. Ярко-красное кровотечение, в виде капель, из анального отверстия, вперемешку с калом, или сгустками крови. Как правило, не обильное (однако, порой проявляется в виде кровяной струи). Возникает из-за твердых масс фекалий и их большого скопления. Также может быть спровоцировано чрезмерными физнагрузками на организм. Если ситуация длительная, при геморрое в кале наблюдаются не только включения крови, но также и гноя.
- Обильные кровотечения при дивертикулах кишечной области: возникают с определенной периодичностью, в послеродовый период, а также у пожилых людей.
- Появление трещин в тканях прямой кишки: появляется весьма ощутимая боль, крови выделяется довольно много.
- Алая кровь при дефекации без боли, вызванная наличием полипов. Возникает кровотечение редко, сопровождается присутствием слизи в фекалиях.
Кровь при поносе
Когда кровь при дефекации у женщин или у мужчин сопровождает такое явление, как разжижение стула – это крайне тревожный симптом. В данном случае, вполне возможны такие серьезные заболевания как:
- заражение сальмонеллезом;
- энтерит;
- внутренний геморрой.
Эти болезни характеризуются следующими проявлениями:
- высокая температура тела;
- рвотные позывы;
- режущие тянущие боли в брюшной полости;
- появление озноба;
- сильный зуд и жжение в анусе.
Если каловые массы имеют темный цвет (кал чёрного цвета), возможно возникновение разнообразных опухолей, язвенных поражений желудка.
Жидкий стул с кровью у мужчин и женщин прямо указывает на такие состояния:
- онкологические опухоли в прямой кишке;
- возникновение дисбактериоза;
- отравление пищевыми продуктами;
- заражение гельминтозами и паразитами;
- дизентерия;
- неспецифический язвенный колит.
Кровяные сгустки в фекалиях
Если кровь при дефекации у женщин и мужчин присутствует в кале, это почти стопроцентный показатель болезни Крона. Это состояние сопровождается такими признаками, как:
- появление сыпи на кожных покровах;
- болевые ощущения;
- лихорадочные состояния.
Кроме того, сгустки крови при опорожнении кишечника, выделяются при язвенном колите неспецифической формы. Симптоматика заболевания:
- ухудшение аппетита;
- боль в левой части брюшной полости;
- ощущение тошноты.
Еще одно заболевание, для которого характерно наличие крови в кале – инфекция кишечника. При этом, болезнь обязательно будет сопровождаться:
- вздутием живота;
- сильным жаром.
Какие меры предпринять

Когда кровь обнаруживается при дефекации у женщин без боли, самочувствие пациентки может характеризоваться:
- полуобморочными состояниями;
- сильной, изматывающей слабостью;
- ощущением дискомфорта.
Те же состояния характерны и для мужчин.
Не теряя времени, пациента, как можно скорее, следует обследовать у специалиста-проктолога.
В случаях появления кровянистых выделений из ануса у беременной, ей следует посетить женскую консультацию, для выяснения возможных причин.
Если же кровь вытекает при стуле у ребенка, малыша нужно отвести к педиатру и назначить анализы, как можно скорее. Специалист определит, к каким докторам направить маленького пациента и что предпринять.
Основные действия, при обнаружении кровотечений из анального отверстия:
- Обездвижить больного, чтобы он находился в состоянии покоя.
- В случае непрерывного кровотечения – на область ануса наложить холодную повязку, внутрь проглатывать лед (пить воду запрещается).
- Подмывание холодной водой.
- Компресс (холодный) на зону кровотечения (для сужения сосудов и остановки кровопотери).
- Применение препаратов, останавливающих потерю крови:
- Этамзилат;
- Викасол.
- Введение в анус коллагеновых трубок, разбухающих внутри и препятствующих дальнейшему кровотечению. Эти приспособления оказывают сдавливающее действие на сосуды в области заднепроходного отверстия, благодаря чему кровотечение приостанавливается. Извлекать губки не нужно – они растворятся внутри самостоятельно.
Кровотечения могут быть ложные

Выделение крови с фекалиями, вполне может оказаться ложным проявлением, связанным с употреблением определенных пищевых продуктов.
В связи с этим, не стоит паниковать, как только заметили изменения в оттенке каловых масс. Следует вспомнить, какие продукты питания человек употреблял в пищу.
Вполне возможно, что изменения в рационе питания послужили причиной окраски кала в неожиданный цвет.
Однако, если спустя несколько дней, картина остается прежней, стоит забить тревогу – ведь примесь кровяных выделений в каловых массах – всегда неблагоприятный симптом.
Перед нанесением визита к специалисту, рекомендуется самодиагностика (которая, ни в коем случае, не заменяет врачебный осмотр).
Методы самодиагностики
Пролить свет на сложившуюся ситуацию поможет самостоятельная диагностика. Конечно, выявить первопричину больной не сможет, однако, такие действия могут помочь успокоиться и собрать необходимую информацию о своем состоянии.
В дальнейшем, при обращении к компетентному специалисту, это поможет для правильной постановки диагноза.
Если человек обнаружил у себя кровяные вкрапления в кале, после опорожнения кишечника, нужно обратить внимание на:
- количество и оттенок крови;
- имеются ли сгустки, кровяные прожилки;
- где именно собралась кровь (на поверхности фекалий, или же внутри);
- имеются ли капли крови на нижнем белье и на туалетной бумаге.
Вышеперечисленные симптомы помогут в установке точного диагноза лечащим врачом.
Исследования проктолога
Установить первопричины появления крови в кале при дефекации, поможет проведение диагностических исследований проктологом. Обследование состоит из нескольких этапов, после их прохождения, пациенту сообщается диагноз и назначается терапия заболевания.
Наиболее популярные методы диагностики, это:
- исследование прямой кишки методом пальпации – не слишком приятная процедура, но крайне необходимая, для постановки диагноза;
- проведение общих анализов: исследование крови, мочи, кала;
- сбор информации врачом от пациента о времени начала заболевания, его симптоматике и длительности протекания;
- назначение дополнительной сдачи анализов, для более глубокого исследования состояния пациента.
По большому счету, кровянистые выделения, при опорожнении кишечника, приносят пациенту ощущение дискомфорта и боли, однако, угрозы его жизни не представляют. Однако, возможны и весьма серьезные ситуации, приводящие к летальным исходам.
Спровоцировать появление крови в кале могут, в том числе, онкологические заболевания, рост метастаз. Поэтому, во избежание негативных последствий, не стоит откладывать визит к специалисту. Ведь, как известно, любое заболевание лучше предотвратить, чем в дальнейшем проводить курс длительной и дорогостоящей терапии.
Ректальные свечи и лечение с их использованием
Весьма популярным средством в устранении подобных проблем, являются ректальные свечи.
Это средство, простое в применении, помогают в решении многих проблем:
- заживление поврежденных тканей;
- купирование основной симптоматики;
- устранение микротрещин;
- снятие сильного зуда;
- ликвидация болевого синдрома;
- снижение активности разрастания геморроидальных уплотнений.
Вводят свечи, лежа на спине, в анальное отверстие, после чего больной должен перевернуться на живот и в таком положении оставаться не менее получаса.
Наиболее эффективны в применении, по отзывам пациентов, такие свечи, как:
- Ауробин;
- Анузол;
- Анестезол;
- Релиф.
Если пациент – беременная женщина, лечащий врач порекомендует применение свечей, содержащих:
- папаверин;
- ихтиол;
- глицерин.
Операционные методы
Если проблема вызвана геморроем, существует отличная возможность удаления геморроя, при помощи лазерной терапии. Этот метод, современный и безболезненный, поможет решить проблему аккуратно и надолго.
Рекомендована такая методика в запущенных случаях. Она состоит в том, что больному прижигают сосуды прямой кишки, используя лазерное воздействие, таким образом, причина кровотечения устраняется.
Плюсы лазерной методики:
- отсутствует необходимость в госпитализации;
- безболезненность и быстрота процедуры;
- вероятность возникновения рецидивов сведена к минимуму;
- краткость послеоперационного периода.
К сожалению, лазерный метод лечения в России пока не слишком распространен, и многие пациенты прибегают к консервативному методу – операционному вмешательству.
Лечение с помощью средств народной медицины
Множество людей задаются вопросом: как в домашних условиях избавиться от геморроидальных кровотечений? Начальная стадия геморроя лечится народными методами, так что такой подход вполне закономерен.
Целители достигают в лечении неприятной проблемы высокой эффективности, практически гарантируя положительный результат такого подхода. Однако, довольно рискованно применять народные методы без наблюдения компетентного специалиста.
Лучше воспользоваться рецептами целителей, в качестве вспомогательных средств, при назначенной доктором профессиональной терапии.
Наиболее популярные народные методики представлены следующими рекомендациями:
- принятие ванночек с небольшим количеством раствора марганцовки, при геморрое;
- ванночки с добавлением настоя ромашки и зверобоя, смешанных в пропорции 1 к 1, в случае возникновения анальных трещин;
- применение микроклизм с ромашкой (30г травы цветков ромашки заварить стаканом кипящей воды, остудить, настоять в течение 2 часов, ввести в заднепроходное отверстие с помощью кружки Эсмарха) при колитах, трещинах геморроидальных внутренних проявлениях;
- если у пациента гельминты – их выводят с помощью применения раствора из репчатого лука: измельченную головку репчатого лука на ночь заливают теплой кипяченой водой, утром процеживают и выпивают жидкость на голодный желудок;
- избавиться от солитера можно, используя простейшие доступные продукты – чеснок и молоко: необходимо съесть 10 головок чеснока и запить стаканом молока, после чего, спустя 40 минут, принять слабительное средство (правда, такая методика подойдет не всем);
- применение тампонов, смоченных облепиховым маслом (облепиха – эффективное противовоспалительное и кровоостанавливающее средство), в качестве примочек к анальному отверстию;
- для борьбы с полипами в кишечнике, используют чистотел: отвар травы применяют для клизм, а настой (1 к 4) пьют за 10-15 минут до еды, утром;
- корни хрена, смешанные с медом (1 к 1), принимают по чайной ложке трижды в день – также для устранения полипов;
- апельсиновая кожура, сваренная в кипятке, послужит прекрасным средством против кровотечений: можно как кушать кожицу фрукта, так и добавить в отвар сахар и пить небольшими порциями, 3 раза в день;
- остановить сильное кровотечение поможет общеизвестное кровоостанавливающее средство – крапива: сухую траву (30 г) следует заварить кипятком (200 мл), остудить и принимать трижды в день по 1 ст. ложке, до еды.
Чтобы эффективно устранить кровянистые выделения, очень часто применяют свечи из льда, приготовляемые таким способом:
- скрутив бумагу конусообразно, в нее необходимо залить травяной настой или охлажденную, после кипячения, воду;
- поместить конус в морозильник;
- после замерзания, вставить в заднепроходное отверстие, соблюдая аккуратность.
Такой способ хорош в тех случаях, когда у больного нет воспалительного процесса. Если же таковой имеется, подобные процедуры категорически запрещены.
Травы при кровотечениях сзади

В случае, если кровотечение, после опорожнения кишечника, самостоятельно не прекращается, рекомендуется применять охлажденные травяные настои, вводя их в прямую кишку, при помощи кружки Эсмарха.
Отлично зарекомендовали себя следующие сборы:
- 20 г ромашки (цветы) залить кипятком (1 стакан), настоять в течение не менее 5 часов, применять после процеживания;
- 50 г тысячелистника залить 0,5 л кипятка, настаивать 2-3 часа, охладить (это растение обладает вяжущим эффектом, прекрасно устраняет бактериальные инфекции).
Важно помнить: самолечение может быть опасным, лекарственные средства должны быть подобраны врачом индивидуально, поскольку подходят они не всем и не всегда.
Питание при кровотечениях во время дефекации
Если у человека возникли вышеперечисленные симптомы, следует внести серьезные изменения в рацион питания:
- соблюдать питьевой режим;
- употреблять кисломолочные продукты;
- увеличить количество круп в рационе;
- отдавать предпочтение черному хлебу.
При возникновении запоров, употреблять блюда с легким слабительным эффектом:
- салаты со свеклой;
- тыквенные семечки использовать в рецептуре блюд;
- морковные салаты;
- чернослив и компоты из сухофруктов.
Профилактика
Соблюдение некоторых мер профилактики поможет избежать такой неприятности, как появление крови, во время опорожнения кишечника.
Основные профилактические меры:
- употребление в пищу достаточного количества сырых овощей, клетчатки;
- увеличение двигательной активности;
- занятия спортом.
Прогноз
При своевременном обращении к компетентному специалисту, прогноз практически всегда благоприятный для пациента. Не стоит легкомысленно относиться к собственному здоровью: при первых признаках заболевания, срочно обратитесь в клинику за профессиональной помощью.
Источник