Когда метамиелоциты в анализе крови
Для оценки состояния организма и, в частности, работоспособности иммунной системы проводится общий анализ крови (ОАК), или, как его еще называют – клинический. Состав крови – очень сложен и представлен различными форменными элементами, и защитная функция возложена на белые тельца – лейкоциты.
Они зарождаются и созревают в красном костном мозге, постепенно проходя все стадии развития, и только потом попадают в кровеносное русло. Однако при возникновении определенного ряда патологий в кровоток могут выделяться и юные, еще не до конца сформировавшиеся клетки, что должно стать причиной назначения дополнительных обследований с целью поиска заболевания.
Если, к примеру, по результатам диагностических мероприятий обнаружены метамиелоциты в крови, то с высокой долей вероятности можно утверждать о снижении качества функционирования иммунной системы.
Сколько должно быть метамиелоцитов в норме?
У человека, не имеющего нарушений деятельности иммунной системы, метамиелоциты в кровеносном русле присутствовать не должны. Это еще не созревшие, иными словами, юные тельца, проходящие последнюю стадию развития, то есть являющиеся предшественниками нейтрофилов.
Они образуются из миелоцитов, находящихся в костном мозгу, и способны иногда попадать в периферические кровеносные сосуды только после того, как перейдут в стадию палочкоядерных нейтрофилов. Из последних затем сформируются полноценные сегментоядерные нейтрофилы.
Вышесказанное значит, что норма – это когда незрелых форм в кровеносном русле не содержится. Если же, наоборот, при проведении анализа крови обнаруживаются юные лейкоциты, то причиной их появления практически всегда является недостаток зрелых клеток, отвечающих за защитную функцию.
Такое состояние организма зачастую характерно для инфекционного процесса, когда во время уничтожения возбудителя идет массовая гибель лейкоцитов, и костный мозг продуцирует и выпускает в кровь еще недозревшие форменные элементы.
Справка! При этом не стоит забывать об определенных ситуациях, когда метамиелоциты, или миелоциты в крови могут быть повышены, и такие изменения не относятся к патологическим.
К примеру, допустимым считается незначительное увеличение процентного показателя молодых лейкоцитов у детей с ослабленным иммунитетом и у беременных женщин. Кроме того, у маленьких пациентов нередко отмечается повышение уровня несозревших белых телец в анализе крови вследствие перенесенного инфекционного заболевания, такого как краснуха, ветрянка, грипп и т. д.
Для определения показателя метамиелоитов в лаборатории производят подсчет более 200 белых форменных элементов. После чего высчитывают процентное соотношение каждой разновидности лейкоцитов. Обнаружение юных кровяных телец в исследуемом материале свидетельствует о сложностях при созревании клеточных элементов плазмы.
Такое нарушение зачастую наблюдается при тяжелой инфекции и, как правило, сопровождается увеличением количества нейтрофилов. Итак, допустимый показатель содержания метамиелоцитов у новорожденных младенцев, не должен превышать 4%.
У малышей с 1 по 4 день жизни – 2,5%, у грудничков до 2-х месяцев – 1,5% и у всех детей старших этого возраста, а также и взрослых метамиелоциты при проведении анализа в норме не определяются. Единственным исключением являются женщины в период беременности, при данном состоянии указанный коэффициент может колебаться от 0 до 2%.

Нормальные показатели содержания в крови незрелых лейкоцитов
Причины раннего выброса метамиелоцитов
В основном незрелые формы нейтрофилов и палочкоядерные клетки указывают на повышенную регенерационную деятельность костного мозга. Чтобы провести оценку его статуса, необходимо выполнить исследование периферического биоматериала на присутствие юных белых телец, которые у здоровых людей не наблюдаются.
Метамиелоциты, как, впрочем, и миелоциты, отличаются от полноценных клеток несегментированным ядром, имеющим круглую либо напоминающую фасоль форму. Они выделяются своими большими размерами и крупнозернистой структурой. Предшественниками указанных элементов являются миелобласты и промиелоциты.
Поэтому если в диагностируемом биоматериале определяются незрелые гранулоциты с характерным несегментированным ядром, то это явный признак измененного белого ростка кроветворения. Попадание метамиелоцитов раньше срока в кровеносное русло может быть обусловлено такими факторами, как:
- инфекционный процесс (вирусное или бактериальное поражение, протекающее в тяжелой форме);
- проведение химиотерапии, облучение радиацией в ходе лечения онкопатологий;
- выраженная интоксикация различными веществами, продуктами жизнедеятельности вредоносных микроорганизмов или паразитов;
- некротическое поражение тканей (вследствие инфаркта, ожогов и т. д.);
- аутоиммунные заболевания;
- онкологические болезни кроветворной системы.
Как показывают многочисленные исследования, юные белые клетки могут обнаруживаться в крови и при менее значительных процессах воспалительного характера, а также при различной физиологической активности. К примеру, в диагностируемом биоматериале они нередко появляются при физическом или психоэмоциональном перенапряжении либо истощении организма.
Иногда даже употребление чрезмерного количества жирных продуктов или отравление пищей способно спровоцировать рост коэффициента данного вида клеток. Кроме того, в некоторых случаях концентрация незрелых лейкоцитов может увеличиваться вследствие приема медпрепаратов, угнетающе действующих на иммунную систему человека.
И если у обследуемого отмечается временный лейкоцитоз – рост количества лейкоцитов, который не сопровождается патологией, то периодическое появление незрелых форм в периферической крови принято считать допустимым, если коэффициент невысок. В остальных ситуациях подобные отклонения в составе крови свидетельствуют о присутствии серьезных нарушений функционирования кроветворной системы.
Существует разновидность лейкоза, имеющая название миелоз, то есть выраженное повышение миелоцитов и метамиелоцитов в кровотоке. При такой патологии в костном мозге образуется излишнее количество миелоидной ткани, и уровень незрелых форменных элементов может достигать 20–40 %.
При миелозах функцию кроветворения перенимают на себя селезенка, лимфатические узлы и печень, из-за чего они значительно увеличиваются в размерах. Следует отметить, что острая форма данного вида лейкоза протекает намного тяжелее, нежели хроническая.
Причины повышения у детей
Как уже упоминалось выше, юные формы белых телец у новорожденных младенцев могут достигать 4%, и такой показатель будет расцениваться как нормальный. Но при этом к концу второго месяца жизни малышей коэффициент должен упасть до 0% и оставаться неизменным на протяжении всего существования человека.

Основные лабораторные признаки хронического миелолейкоза
В любом случае, если в результатах анализа были обнаружены повышенные миелоциты, обязательно следует пройти полное обследование. Это поможет исключить либо выявить наличие у ребенка патологических отклонений функционирования кроветворной системы. Очень важно не пропустить у малыша развития серьезных заболеваний.
Чаще всего сдвиг лейкоцитарной формулы в детском возрасте вызывают следующие нарушения:
- ожоговые поражения больших участков тела;
- аллергические реакции, аутоиммунные заболевания;
- побочные эффекты от приема медпрепаратов;
- тяжелые психологические переживания, стрессы;
- отравление пищевыми продуктами или тяжелыми металлами;
- интоксикация на фоне тяжелой инфекционной болезни.
При лейкемоидной реакции, то есть обратимого изменения состояния белой крови, детская иммунная система не способна справляться в полной мере с возложенными на нее обязанностями, поскольку у ребенка в этом возрасте еще недостаточно зрелых лейкоцитов.
Но иногда наличие в исследуемом биоматериале до 1% метамиелоцитов без изменения количества других форменных элементов расценивается как физиологическое повышение. Для решения проблемы повышения описываемых клеток специалисты первым делом ставят задачу выяснить причины возникновения отклонений в анализах у детей, после чего разрабатывают соответствующую терапевтическую тактику.
При легких инфекционных болезнях назначаются витаминные комплексы, корректируется рацион и режим питания, а также при необходимости прописываются препараты, направленные на уничтожение возбудителя. После двухнедельного курса терапии выполняется повторная диагностика.
Если показатели лейкоцитарной формулы восстанавливаются до нормальных, то это означает, что лечение подобрано правильно. В случае когда значения метамиелоцитов остаются неизменными, то есть завышенными, врачи пересматривают назначения и выбирают альтернативные лекарственные препараты.
Что может повлиять на результат анализа?
Не всегда увеличение коэффициентов, определяемых при проведении общего анализа крови, связано с возникновением какого-либо патологического процесса. Иногда на полученный результат могут оказать влияние физиологические временные изменения, внешние факторы и пренебрежение правилами забора или сдачи биоматериала.
Именно поэтому люди, готовящиеся пройти данный анализ, должны обязательно ознакомиться с перечнем рекомендаций, с помощью которых удастся существенно снизить вероятность ошибки или погрешности. Итак, перед процедурой сдачи крови нужно учесть следующее:
- Показатели анализа могут быть завышены, если обследуемый накануне употреблял большое количество жирной пищи.
- Сдавать биоматериал для лабораторного изучения необходимо с утра, причем после последнего приема пищи (ужина) должно пройти не меньше 8 часов.
- За двое суток до процедуры нужно отказаться от употребления алкоголя, так как спиртсодержащие напитки зачастую приводят к искажению результатов.
- За 2–3 суток до забора крови нельзя проходить физиопроцедуры и рентгенологическое обследование.
- За полчаса до непосредственной сдачи анализа запрещается курить, поскольку это также может повлиять на показатели крови.
Внимание! Кроме того, не следует забывать, что любая физическая активность за несколько часов до диагностики способна спровоцировать временное изменение характеристик крови и данные исследования утратят достоверность.
Поэтому даже после подъема по лестнице рекомендуется отдохнуть, чтобы привести свой организм в спокойное состояние. Все перечисленные правила помогут избежать неточностей и избавят пациента от повторного прохождения процедуры.

Выполнение всех рекомендаций относительно сдачи анализа крови позволит избежать неточностей в результатах
Методы коррекции
Даже незначительные сдвиги показателя ни в коем случае нельзя оставлять без внимания, но диагностикой и при необходимости лечением должен заниматься исключительно специалист. Самолечение или нетрадиционные методики не подойдут, если у человека обнаружились отклонения в функционировании иммунной либо кроветворной системы.
Неквалифицированный подход к терапии может пропустить возникновение опасного заболевания на ранней стадии либо онкопатологии, что без надлежащего лечения приведет к гибели пациента. Любые терапевтические мероприятия необходимо проводить исключительно под строгим присмотром лечащего врача либо профильного специалиста.
Это позволит в любой момент откорректировать дозировку принимаемых препаратов либо длительности курса лечения. Учитывая, что в большинстве случаев роста показателя метамиелоцитов лежат патологические процессы, довольно легко поддающиеся терапии, прогноз течения заболевания чаще всего благоприятный.
Если отклонения коэффициента связаны с попаданием в организм возбудителей инфекции, то в листе назначения будут обязательно фигурировать противовоспалительные и антибактериальные препараты. В восстановительный период врач порекомендует принимать биологически активные добавки, витамины, которые повысят качество обменных процессов и будут способствовать выводу токсинов из организма.
В ситуациях, когда повышение метамиелоцитов обусловлено сбоями деятельности кроветворной системы, потребуется терапия под координацией гематолога, основанная на причинах выявленных отклонений. Соответственно, при определении нарушений работоспособности иммунной системы лечение будет назначаться под четким руководством иммунолога.
Источник
Общий анализ крови – это важный метод диагностики, без результатов которого невозможно точно установить диагноз. Во время исследования удаётся определить процентное соотношение в крови главных форменных элементов, а именно: тромбоцитов, эритроцитов и лейкоцитов. Одними из таких элементов также являются метамиелоциты. Они относятся к ряду лейкоцитов, а их количество позволяет определить состояние здоровья человека.
Что собой представляют метамиелоциты?
Метамиелоциты — это разновидность лейкоцитов, которые сосредоточены в костном мозге и по этой причине их норма в общем анализе крови не определяется. Образование предшественников нейтрофилов в общем анализе крови называется сдвигом лейкоцитарной формулы влево. Причинами этого могут быть различные патологические процессы, для которых характерен абсолютный лейкоцитоз (увеличенное количество лейкоцитов). Высокие показатели метамиелоцитов в крови могут свидетельствовать о миелоидной лейкемии.
Нормальные показатели содержания метамиелоцитов
Во время расшифровки медицинский работник вначале осуществляет подсчёт не менее 200 клеток белого кровяного ростка. После этого он определяет процент каждой популяции. Когда эти мероприятия выполнены, можно переходить к исследованию структуры клеток и определению включений.
Как было сказано выше, в норме представленные элементы не присутствуют. Их обнаружение говорит о том, что процесс созревание новых клеток плазмы происходит с определённой напряжённостью. Это может происходить при тяжёлом течении инфекционного заболевания. Как правило, вызывает такое нарушение повышение общего числа нейтрофилов. Это состояние называют лейкемоидной реакцией.
| Норма | |||
|---|---|---|---|
| возраст | референтные значения мин.- макс. | ед.изм. | |
| при рождении | 4 | 4 | % |
| 1 день | 4 | 4 | % |
| от 1 до 4-х дней | 2.5 | 2.5 | % |
| до 2-х недель | 1.5 | 1.5 | % |
| взрослые (старше 2-х недель) | 0 | 0 | % |
Таблица – Референтные значения
Процесс подготовки к сдаче анализа
Если вы хотите быть уверенны, что этот анализ крови при расшифровке покажет точные значения, то необходимо придерживаться определённых правил. К ним относят следующие:
- Приводить диагностику в утреннее время на голодный желудок. Промежуток между приёмом еды и взятием крови должен составлять не меньше 8–12 часов.
- Накануне вечером необходимо неплотно поужинать.
- За несколько дней до исследования отказаться от употребления жирной, жареной пищи и алкоголя.
- Если накануне не удалось избежать застолья или посещения бани, диагностическое исследование нужно перенести на пару дней.
- За час до сбора крови следует не курить.
- Нельзя сдавать анализ после посещения рентгена и физиотерапевтических процедур.
Что влияет на результат?

Бег и подъём по лестнице — одни из факторов, влияющих на результаты анализа
Отправляясь на сдачу общего анализа крови, каждый человек должен знать основные факторы, которые повлияют на результат:
- Невыполнение правил подготовки к исследованию. Сбор крови произошёл сразу после приёма пищи, проведения физиотерапевтических или диагностических процедур.
- Выполнение таких физических нагрузок, как бег, подъём по лестнице, эмоциональное перевозбуждение. По этой причине перед тем как сдавать анализ необходимо немножко отдохнуть.
- Приём определённых медикаментов. Сюда можно отнести нестероидные противовоспалительные препараты, левомицетин, кортикостероиды, гепарин, леводопу, наркотические анальгетики.
Причины обнаружения метамиелоцитов
Нормальные показатели общего анализа крови на лейкоциты зависят от возраста пациента. Кроме этого, немаловажная роль отведена психоэмоциональному состоянию на момент сдачи крови и даже региону проживания. Во время расшифровки анализа крови метамиелоциты должны отсутствовать. Если же это условие не выполняется, то стоит утверждать о наличии патологии и развитии заболевания. Чаще всего этот показатель указывает на развитие лейкоцитоза. Спровоцировать это может целый ряд заболеваний, к которым можно отнести следующие:
- инфекционный процесс;
- рак крови;
- обширные ожоги.

Ожоги относятся к причинам обнаружения метамиелоцитов в крови
Причины обнаружения в плазме метамиелоцитов могут крыться не только в заболевании. Такой процесс может сопровождаться без определённой патологии в организме человека. Как показывают многочисленные исследования, наличие метамиелоцитов в плазме могут свидетельствовать о резком изнеможении организма после тяжёлой работы или выполнения физической нагрузки.
Кроме этого, представленные элементы могут находиться в плазме при подавленном психическом состоянии, возникшем в результате стрессовой ситуации, неразрешимых проблем, психологической травмы.
Провоцировать образование метамиелоцитов могут различные отравления, потребление жирной и тяжёлой еды в большом количестве, употребление медикаментов, аутоиммунный ответ. Ещё спровоцировать наличие таких элементов в плазме могут физиологические причины, которые носят название физиологический лейкоцитоз. Он беспокоит человека эпизодами, а его длительность короткая. Нужно только заново сдать кровь на анализ для выяснения причины. Обнаружить метамиелоциты можно у человека, который страдает следующими заболеваниями:
- скарлатина;
- тиф;
- дифтерия.
Нужно очень внимательно относиться к своему здоровью и вовремя проходить все необходимые диагностические исследования. Только так удастся избежать опасных патологий и вовремя вылечить заболевание. Метамиелоциты – это важные элементы при расшифровке общего клинического анализа крови. Несмотря на то что они являются всего лишь разновидностью лейкоцитов, их присутствие в плазме также может сказать о развитии определённого патологического процесса. Поэтому внимательнее относитесь к своему здоровью и перед сдачей анализа выполняйте все рекомендации, чтобы в результате получить точные данные.
Источник
Все клетки крови условно можно подразделить их на грануцлоциты и агранулоциты.
Первые имеют в структуре ядро, также некоторые другие включения. Вторые гомогенны по внутреннему строению, обеспечивают иные функции.
Миелоциты — это незрелые предшественники гранулоцитов. Чтобы лучше понять что к чему, стоит обратиться к микробиологическим знаниям.
Что такое миелоциты и их виды
Предшественником абсолютно любой клетки крови считается особая стволовая клетка. Она обладает двумя важными особенностями:
- Способна превратиться в любую другую цитологическую структуру. То есть дифференцироваться.
- Не погибает после некоторого числа делений. Как это случается с обыкновенной, функционально определенной клеткой.
В специальных структурах, известных как отростки костного мозга, происходит дифференциация цитологических единиц. Миелоциты в крови — это особые промежуточные клетки, уже не стволовые, но еще и не функционально активные. В норме в анализе их быть не должно.
Допустимы некоторые исключения. Например, при приеме препаратов, угнетающих гемопоэз. Но это скорее редкие возможные случаи, а не закономерные изменения и процессы.
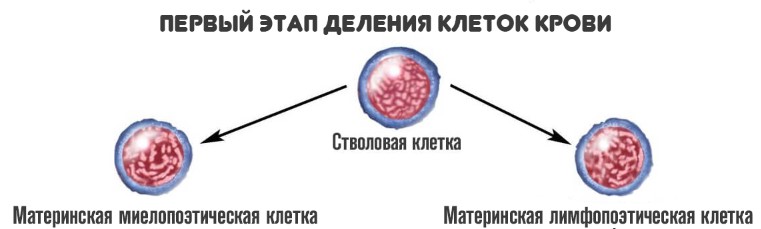
На первой стадии стволовые клетки дифференцируются на два вида:
- Материнские миелопоэтические. Из них образуются собственно сами гранулоциты, но не сразу. То есть клетки, которые в основном отвечают за иммунный ответ. Также из этих структур появляются эритро — и тромбоциты.
- Материнские лимфопоэтические. Как и следует из названия, в результате дальнейшего созревания образуются лимфоциты — агранулоцитарные разновидности иммунных клеток.
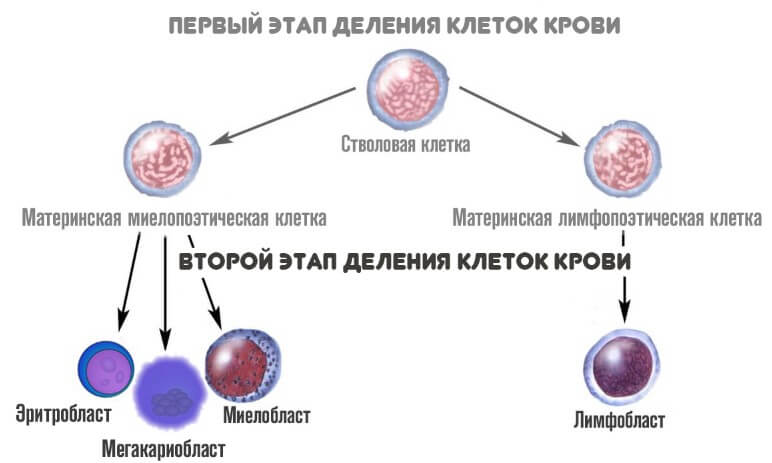
На второй стадии из миелопоэтической клетки появляется три новых вида более зрелых вариантов:
- Эритробласт. Из него формируются эритроциты.
- Мегакариобласт. Предшественник тромбоцитов.
- Миелобласт. Из него образуются все гранулоциты.
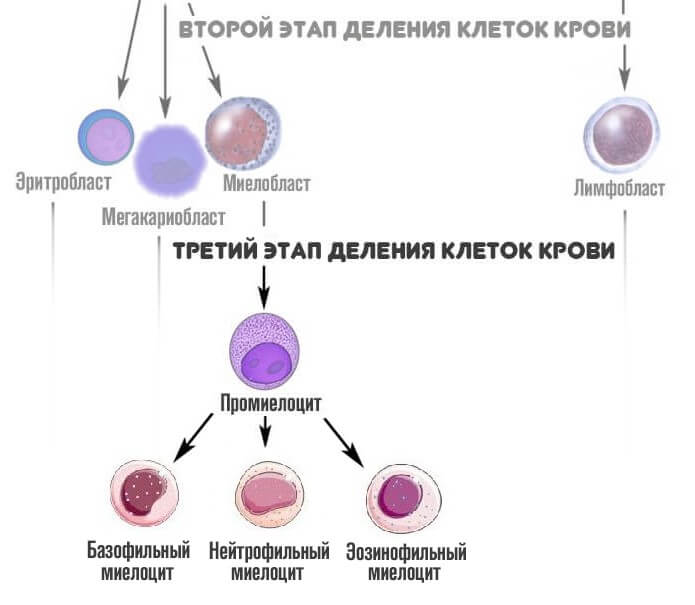
На третьем этапе из миелобласта появляется промиелоциты и затем миелоциты, о которых идет речь. Если рассматривать схему более подробно, то миелоцитов существует три типа: нейтрофильные, базофильные и эозинофильные.
На следующей стадии, миелоциты делятся на метамиелоциты это предшественники гранулоцитов, особых клеток иммунной системы человека, которые участвуют в работе защитных сил тела.
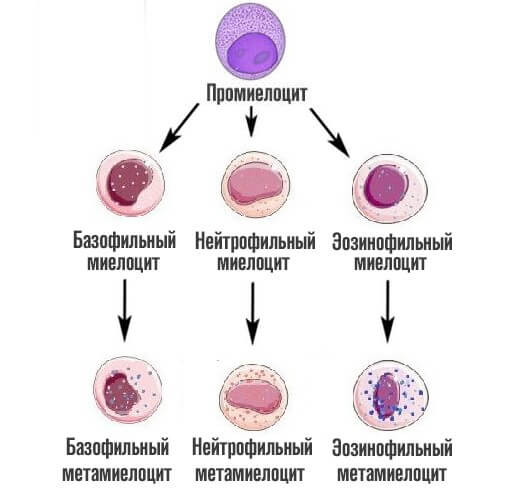
Как только заканчивается эта стадия, начинается финальная. Из предшественниц цитологических структур образуется 3 вида лейкоцитов — клеток миелоидного ряда.
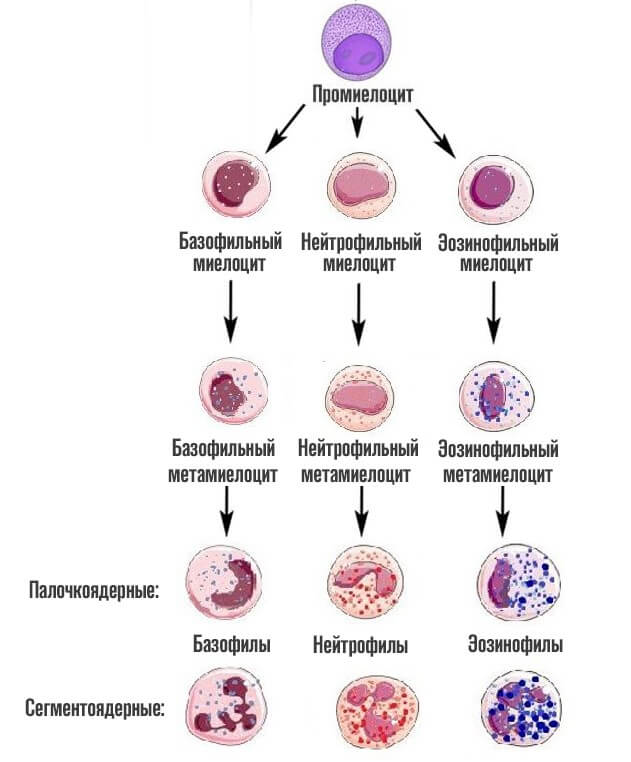
Базофилы
Наиболее крупные белые клетки крови. Намного больше прочих из названной группы. Обладает способностью инактивировать бактерии и вирусы. Это происходит благодаря особому строению клетки.
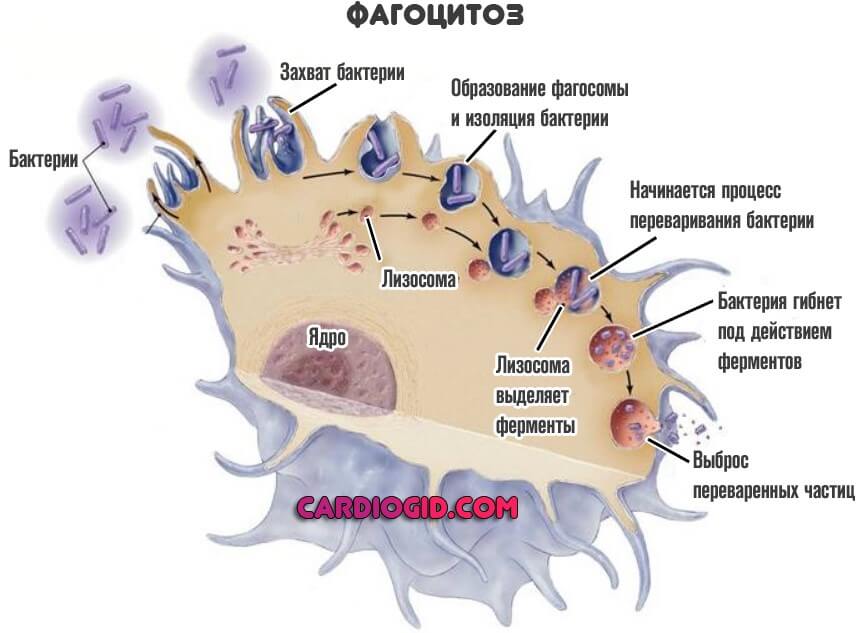
- С одной стороны, она способна к фагоцитозу. То есть поглощению инородного объекта.
- С другой — выделяет гистамин и прочие токсические вещества в окружающую среду для уничтожения инородных агентов.
- С третьей — несет на себе особые иммуноглобулины, которые подавляют развитие бактерий и вирусов.
Базофилы играют основную роль в аллергических реакциях. В крови всего около 1% от общей массы гранулоцитов.
Эозинофилы
Имеют округлую форму и сдвоенное ядро в виде перемычки. Как и названные выше клетки, обладает способностью к фагоцитозу. Однако основная функция эозинофила — противопаразитарная.
Благодаря особому строению наружной мембраны, цитологическая структура прилипает к личинкам гельминтов и растворяет их. Это главная задача, однако не единственная.
Как и базофилы, клетки способны бороться с вирусами и бактериями. Созревают они порядка 12 часов, после чего выходят в кровеносное русло. Это отличает их от предыдущих структур, которым нужно почти двое суток на «подготовку».
Эозинофилия также часто указывает на аллергию. Количество цитологических структур этого типа — почти 5%.
Нейтрофилы
Наиболее многочисленные. Составляют по разным оценкам, до 80% от общей массы гранулоцитов. Есть и другие выкладки. По всей видимости, разночтения связаны с динамикой процесса кроветворения, созревания клеток. Вариантов несколько.
Сами по себе нейтрофилы неоднородны. В кровеносном русле обнаруживаются их модификации. В том числе незрелые. Либо же сегментоядерные, палочкоядерные.
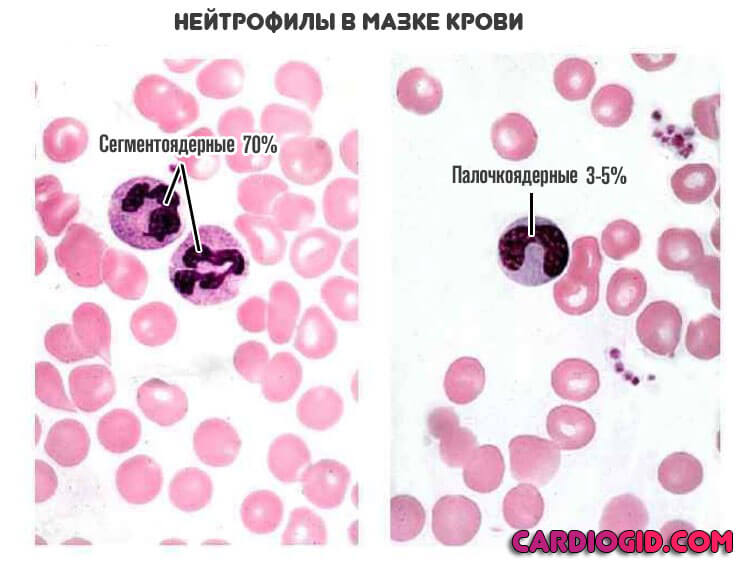
Они выполняют разные функции, но оба поглощают и переваривают чужеродные структуры. Это так называемый микрофагоцитоз.

Примерная продолжительность жизни нейтрофилов составляет 12 дней. Плюс-минус.
Подробнее о нормах и причинах отклонений концентрации нейтрофилов в крови читайте здесь.
Норма содержания миелоцитов в крови
Обычно миелоциты отсутствуют в организме человека. Их быть не должно. В крайнем случае возможны погрешности на уровне 0.3-0.5% от общей массы клеток. Но чаще всего отклонения связаны с патологическими процессами.
О нормах можно говорить скорее в отношении зрелых клеток. Нейтрофилов, базофилов, эозинофилов и гранулоцитов в общем.
Причины повышения
Факторов роста показателей может быть довольно много. Вот лишь некоторые из возможных виновников.
Острые инфекционные процессы
Не важно какого плана, бактериальные, вирусные или грибковые. Сопровождаются соответствующей симптоматикой. Иногда протекают без проявлений. Почему в этом случае растет концентрация предшественников, незрелых клеток?
Причина простая — организм стремится как можно быстрее справиться с нарушением. Локализовать участок, отграничить его от прочих и побороть инфекцию.
Для этих целей синтезируется много нейтрофилов и иных структур. Но при столь активной работе ткани дают сбой, часть незрелых цитологических единиц поступает в кровеносное русло.
Лечение. Нужна ли терапия именно этого процесса? Нет, по мере выздоровления кроветворение перейдет в нормальное состояние. Все вернется на круги своя.
Важно скорректировать основной патологический процесс — собственно инфекционное заболевание. Для этой цели применяются антибиотики, противовирусные.
Если всему виной грибковые агенты — то фунгициды. Также противовоспалительные нестероидного происхождения (глюкокортикоиды угнетают иммунитет), антипиретики, чтобы сбить жар. Например, Нурофен, Ибупрофен. Важно обратиться к врачу за назначением курса терапии.
Длительность коррекции — около 2 недель в среднем. Плюс-минус. Постепенно все придет в норму само. Специальной терапии чрезмерной выработки предшественников не требуется.
Опухоли
В основном злокачественные, с распадом тканей аномальной структуры. Как правило, речь идет о запущенных стадиях патологического процесса.
Раковые клетки крайне прожорливы. Питания на всех уже не хватает. В определенный момент начинается гибель цитологических структур от недоедания. Все токсины выходят в кровеносное русло.
Иммунитет направляет к месту поражения «уборщиков», которые поглощают аномальные мертвые клетки. Однако, по мере прогрессирования заболевания, количество цитологических структур становится все больше.
Отсюда необходимость направлять дополнительные силы на борьбу с этим «мусором».
Появление промиелоцитов и миелоцитов в крови — результат гиперфункции костного мозга, в определенный момент он просто перестает справляться и выпускает в кровеносное русло незрелые клетки.
Лечение. Как и в предыдущем случае, нужно скорректировать основной патологический процесс — раковую опухоль. Здесь есть несколько вариантов.
Золотой стандарт — хирургическое вмешательство. Врачи удаляют неоплазию. Затем, по потребности, назначают химио— и лучевую терапию. Не всегда они эффективны, потому вопрос решает онколог. На месте.
Некроз тканей
Проще говоря, отмирание клеток. Происходит примерно тот же процесс, что и при раке. Только на сей раз гибнут не аномальные злокачественные, а вполне нормальные клетки, например, при массивных ожогах, гангрене.
Организм в миг встречается с потребностью как можно скорее удалить «мусор» из кровеносного русла. Это задача нейтрофилов, базофилов — гранулоцитов. Однако их недостаточно, приходится в авральном порядке вырабатывать новые. Наступает общий сбой.
Лечение. Необходимо как можно быстрее удалить отмершие клетки.
- В случае с гангреной — хирургическим путем.
- При ожогах применяют специальные растворы и мази, чтобы быстрее справиться с нарушением.
После этого в течение нескольких дней концентрация миелоцитов в крови должна быть около нуля или чуть больше. Незначительные погрешности также допустимы.
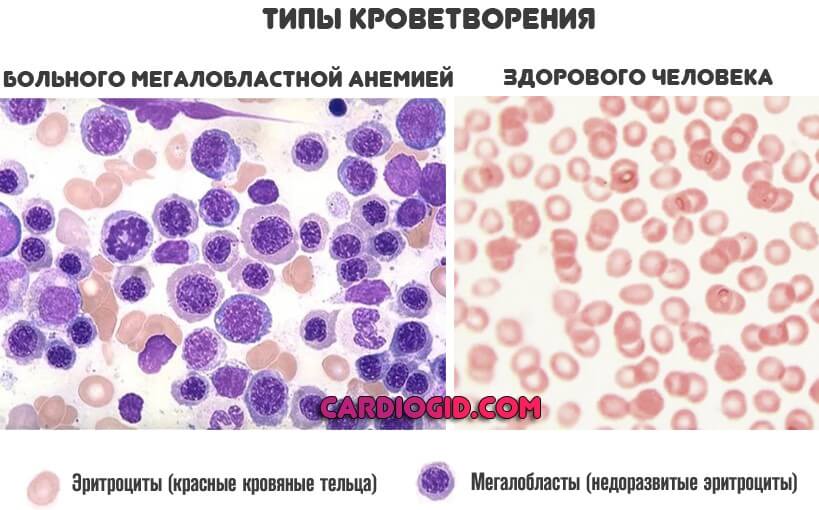
Анемия
Развивается при недостаточном поступлении железа, витаминов B9, B12. Последние две формы называются мегалобластными. Причина довольно простая. Чтобы клетки крови нормально созревали, им нужны эти вещества.
Если концентрация, поступление недостаточны, кроветворение сначала замедляется, а затем переходит в аномальный формат. Именно об этом и идет речь.
Мегалобласты или миелоциты составляют значительную часть от общей массы клеток. Такого быть, конечно же, не должно. Чем более запущен процесс, тем серьезнее обстоит дело с патологией.
Лечение. Показаны ударные дозы витаминов группы B. По крайней мере, в течение нескольких недель. Вопрос сложный.
Иногда расстройство сопровождает заболевания пищеварительного тракта. В таком случае нужно лечение основной болезни. Иначе, как только концентрация витаминов снизится или их перестанут вводить, заболевание вернется на круги своя. Полумер недостаточно.
Отравления
Как правило, речь идет о бытовых расстройствах. Например, интоксикации этанолом. Реже тот же эффект происходит после приема дозы наркотиков опиоидного и каннабиоидного ряда.
Опасны синтетические, кустарные психоактивные вещества. Серьезные изменения картины крови наблюдаются у пациентов с приличным стажем приема всякого химического непотребства. Но не только.
Изначально высокие показатели наблюдаются у детей и подростков, склонных к наркомании, алкоголизму.
Лечение простое. Достаточно отказаться от психоактивного вещества. Провести специальные детоксикационные мероприятия с инфузионными растворами и препаратами особой группы (Дисоль, Трисоль, специфический антидот Налоксон). Вопрос решают специалисты по наркологии.
Воздействие радиации на организм
Ионизирующее излучение крайне негативно сказывается на состоянии костного мозга. При этом достаточно даже небольшой дозы. В быту люди встречаются с таким опасным фактором, например, при проведении частых рентгенов или лечении рака.
Прочие возможные варианты — это работа на урановых приисках, атомной электростанции, особенно при нарушении техники безопасности. Возможны идентичные проблемы и у подводников.
Лечение заключается в том, чтобы быстрее устранить последствия облучения. Для этого используют препараты йода.
Также назначают специальную диету с высоким содержанием белка, жиров. Например, кисломолочные продукты. Необходимо устранить и сам фактор поражения.
Редкие, тяжелые инфекционные процессы
Стоят особняком среди прочих. Можно назвать такие патологии, как тиф, запущенные формы сифилиса, генитальные поражения, герпетического и иного планов. Сюда же относят расстройства вроде туберкулеза, ВИЧ, СПИДа.
Они вызывают длительно текущие, если не сказать перманентные (постоянные) изменения картины крови. Поскольку сами по себе эти патологии протекают тяжело с высоким показателями миелоцитов.
Чем запущеннее отклонение, тем хуже обстоит дело с концентрацией незрелых цитологических структур в организме. Потому нужно начинать лечение как можно раньше.
Незавершенные формы не способны выполнять функции гранулоцитов. То есть бороться с инфекцией. Значит серьезно снижается иммунитет. На фоне СПИДа — это фактический приговор.
Терапия зависит от самого заболевания. Назначают иммуномодуляторы, антибиотики широкого спектра действия. В случае с туберкулезом — речь идет о фторхинолонах.
Прием некоторых медикаментов
Таковых довольно много. Например, противовоспалительные нестероидного происхождения. Также гормональные лекарства типа Преднизолона и его более мощных «собратьев» по группе.
Негативно сказываются на состоянии крови иммуносупрессоры: обнаружение миелоцитов в анализах возможно после химиотерапии Метотрексатом и прочими препаратами.
Нужно ли в этом случае специальное лечение? Нет, как таковая терапия не требуется. Достаточно отказаться от конкретного фармацевтического средства и/или заменить его другим. Не столь опасным для иммунной системы.
Но вопрос этот должен решать врач, поскольку без квалифицированной оценки легко навредить себе. При покупке препаратов настоятельно рекомендуется проверить в аннотации, как лекарство влияет на кроветворную систему.
Беременность
Не патологический процесс, а вполне естественное явление. Тем не менее, от этого не становится легче. Проблема в том, что ближе к третьему триместру беременности, когда плод набирает силу, возможны нарушения работы кроветворной системы матери и появление миелоцитов и метамиелоцитов в анализах.
Это результат скрытых патологических процессов и проблем со здоровьем. Например, часто так сказывается недостаточное питание, неправильный рацион не обеспечивает организм витаминами B9, B12. Начинается мегалобластная анемия.
Вопрос лечения стоит обсудить с гинекологом, который ведет пациентку. В относительно легких случаях делать не нужно ничего.
В более опасных, когда на кону жизнь, необходимо применять препараты для стимуляции кроветворения. Возможно назначение витаминов курсом, чтобы поддержать организм.
Вопрос сложный, все зависит от ситуации. Золотое правило — главное, чтобы предполагаемая польза превышала возможный вред.
Повышенные физические нагрузки
Встречается рост миелобластов в крови у пациентов, которые занимаются интенсивными физическими нагрузками. Причина в этом случае — активное образование продуктов-метаболитов жизнедеятельности.
В подобной ситуации концентрация растут несущественно. Норма восстанавливается сама, в течение нескольких часов после физической нагрузки. Поэтому специального лечения не требуется.
Это не полный список причин. Лишь наиболее частые варианты. Появление метамиелоцитов в крови означает, что течет патологический процесс со стороны пищеварительного тракта, кроветворной системы, онкологического плана.
Вариантов может быть много. Вопрос решается п?
