Какой анализ крови выявляет мононуклеоз

Инфекционный мононуклеоз – вирусное заболевание, которое встречается достаточно часто у детей и у молодых людей в возрасте до 20–30 лет. Его симптомы легко спутать с простудой, ангиной, ОРЗ. Заподозрить присутствие этой инфекции может опытный врач. Однако достоверную информацию о присутствии герпесвируса в организме могут дать только анализы.
В каких случаях направляют на анализ
Часто анализ на мононуклеоз не требуется, и врач может поставить диагноз без дополнительных методов диагностики. Однако есть некоторые случаи, в которых необходимо сдать биоматериалы для выявления мононуклеоза.
К таким случаям относят ситуации когда:
- Возникает проблема постановки диагноза и требуется отличить клинические проявления инфекционного мононуклеоза от тонзиллита, развития воспалительного процесса или других герпесвирусов.
- Предстоит проведение трансплантации различных органов и тканей.
- Пациенту поставлен диагноз ВИЧ.
- Была произведена пересадка органов или костного мозга и требуется разработка иммуносупрессивной терапии.
Чтобы отследить правильность и эффективность выбранного метода лечения мононуклеоза пациента могут направить на повторные анализы через некоторое время после начала лечения. Также повторные анализы потребуется сдавать каждые 3 месяца в течение 6 месяцев или 1 года после выздоровления.
Инфекционный мононуклеоз у детей
Какие анализы нужно сдавать
Для проведения анализа на мононуклеоз подходят практически любые биологические материалы:
- моча;
- слюна;
- соскоб из ротоглотки или носоглотки;
- кровь (венозная, капиллярная);
- мазки из уретры, влагалища, анального отверстия.
Развёрнутый клинический анализ крови
Общий анализ крови (развёрнутый клинический) – стандартный метод диагностики. Он помогает получить представление об изменениях в составе крови у детей и у взрослых.
Картина крови, характерная для мононуклеоза:
| Мононуклеары | Количество атипичных мононуклеаров в крови выше 10% |
| Моноциты | Уровень выше 10% |
| Эритроциты | Находятся в норме при отсутствии осложнений. При наличии осложнений количество резко снижается. Опасный показатель менее 3,0·1012/л |
| Лимфоциты+моноциты | Составляют около 90% от общего количества лейкоцитов |
| Палочкоядерные нейтрофилы | Превышают 6% |
| Сегментноядерные нейтрофилы | Уровень понижен относительно нормы |
| Лейкоциты | Количество в пределах нормы или незначительно превышает её |
| Лимфоциты | Количество лимфоцитов выше 40% |
| СОЭ | Незначительное превышение нормы |
| Тромбоциты | Данный показатель находится в норме при отсутствии осложнений. При наличии осложнений количество резко снижается. Опасный показатель менее 150·109/л |
Как правило, общего анализа крови при подозрении на мононуклеоз бывает недостаточно для постановки диагноза. Общие анализы крови и мочи не выявляют инфекцию, однако помогают определить присутствие в организме патологии.
Диагностика вируса Эпштейна-Барр (ВЭБ): анализ крови, ДНК, ПЦР, печеночные пробы
Биохимический анализ крови
Биохимический анализ крови – также один из стандартных методов исследования. С помощью него оценивают работу внутренних органов. В случае мононуклеоза в данных биохимического исследования могут наблюдаться отклонения в показателях, связанных с работой печени и селезёнки.
Отклонения от нормы в показателях крови при инфекционном мононуклеозе:
| Фермент аланинаминотрансфераза (АлАТ) | Активность повышена в 2-3 раза в сравнении с нормой |
| Фермент аспартатаминотрансфераза (АсАТ) | Активность повышена в 2-3 раза в сравнении с нормой |
| Щелочная фосфатаза | Уровень превышает 90 Ед/л |
| Прямая фракция билирубина | Определяется в количестве свыше 5 мкмоль/л |
| Непрямая фракция билирубина | Показатель свыше 15 мкмоль/л говорит о наличии осложнений со стороны крови |
Общий анализ мочи
Общий анализ мочи – также стандартный метод диагностики. Исследование мочи при подозрении на инфекционный мононуклеоз помогает выявить изменения, которые связаны с патологическими процессами в печени и селезёнке, а также с активностью вируса в организме.
Какие происходят изменения в составе мочи при мононуклеозе:
| Белок | Превышение показателей нормы (0,250 г/сут) |
| Билирубин | В норме билирубин не определяется в моче вовсе. О проблеме говорит показатель 5,1 мкмоль/л |
| Цвет мочи | При мононуклеозе моча становится тёмной, практически бурой. В ней могут быть примеси крови и гноя |
Иммуноферментный анализ (ИФА)
Данный метод исследования применяется для выявления в организме антител к вирусу Эпштейна-Барр, который и приводит к развитию мононуклеоза. Исследование на антитела позволяет максимально точно определить присутствие герпесвируса и мононуклеоза в исследуемой крови, срок его нахождения в организме и стадию инфекционного процесса.
Тест на мононуклеоз включает в себя определение антител IgG и IgM.
| Тест на антитела IgG | |
|---|---|
| Положительно (более 40 Ед/мл) |
|
| Отрицательно (менее 10 Ед/мл) |
|
| Сомнительно (от 10 до 40 Ед/мл) |
|
| Тест на антитела IgM | |
|---|---|
| Положительно (более 40 Ед/мл) |
|
| Отрицательно (менее 20 Ед/мл) |
|
Полимеразная цепная реакция
Полимеразная цепная реакция (ПЦР) – тест, который позволяет выявить наличие вируса Эпштейна-Барр.
Результаты теста имеют качественные показатели. В бланке будет отмечено «положительный» результат или «отрицательный».
Расшифровка анализа:
- Положительная реакция говорит о присутствии в сданном биологическом материале вируса.
- Отрицательная реакция может говорить об отсутствии признаков инфекционного заболевания, либо о недостаточном количестве частиц герпесвируса в сданном материала.
Присутствие вируса определяется при наличии минимум 80 вирусных частиц на 5 микролитров крови, которая прошла процедуру выделения ДНК.
Определить по анализу присутствие вируса можно с точностью в 98%.
Моноспот
Моноспот тест – специальное экспресс исследование крови на определение вируса Эпштейна-Барр. Тест применяется при подозрении на недавнее первичное заражение. Если первые признаки заболевания проявились более 90 дней назад, то тест не нужно сдавать, так как результаты будут необъективны.
Суть этого анализа крови на мононуклеоз состоит в процессе агглютинации – клетки вируса склеиваются и выпадают в осадок биоматериала.
Результаты теста агглютинации бывают либо положительными (вирус обнаружен), либо отрицательными (вирус не обнаружен).
Серология, ИФА, ПЦР при вирусе Эпштейна-Барр. Положительный и отрицательный результат
Как правильно подготовиться к сдаче анализов
Подготовка к сдаче биологического материала важна. От правильного подхода будет зависеть достоверность лечения. Нарушение правил приведёт к получению некорректных данных, а соответственно и к отсутствию адекватного лечения.
Подготовка к анализу крови
Рекомендации по подготовке к сдаче материала на определение вируса Эпштейна-Барр ничем не отличаются от стандартных правил подготовки к исследованию крови:
- Сдать кровь лучше в утреннее время и только натощак. Последний приём пищи должен быть за 8–10 часов до процедуры. Разрешено выпить половину стакана простой воды.
- За 2-3 суток до теста на мононуклеоз прекращают приём антибиотиков. Если пациент принимает различные других препараты, то целесообразность исследования определяется лечащим врачом.
- Нельзя употреблять алкоголь в течение минимум 1 суток. Курить дозволяется за 1 час до процедуры.
Подготовка к анализу мочи
Детальные рекомендации относительно подготовки и правил сдачи мочи на анализ следует узнать в клинике или лаборатории, где будет проводиться исследование. Существуют разные подходы к сбору мочи.
Общее правило – перед сбором мочи необходимо проводить гигиенические процедуры в области уретры и гениталий. После гигиенических процедур нужно убедиться, что все моющие средства были тщательно смыты.
Также общее требование – сдача материала на исследование в одноразовых стерильных контейнерах.
Мононуклеоз – заболевание, вызванное герпесвирусом. При подозрении на эту болезнь пациента направляют на стандартные исследования, которые проводят для выявления герпеса. Не стоит игнорировать этап диагностики. К нему нужно отнестись со всей серьёзностью и правильно подготовиться к сдаче анализа, так как от наличия развёрнутой информации и от её достоверности зависит правильность назначенного лечения.
Лечение вируса Эпштейна-Барр (ВЭБ) у детей и взрослых. Длительность и схема лечения при ВЭБ
Источник
Современная медицина ушла далеко вперед, по сравнению даже с последними годами ХХ века. В практику широко внедрены такие анализы, как иммуноферментный метод, появилась ПЦР – диагностика. Это высокочувствительный и специфичный анализ, позволяющий выявить минимальное количество наследственного материала возбудителя. Компьютерная и магнитно-резонансная томография стала рутинными методами исследования.
Возникает вопрос. При таком широко известном заболевании, как инфекционный мононуклеоз, можно ли определить эту болезнь по простому анализу крови? Можно ли поставить диагноз без дорогостоящих методов исследования? Конечно, можно взять ПЦР на мононуклеоз, но это будет дороже, и не всегда «самые лучшие» методы исследования нужны. Иногда достаточно просто взгляда врача. Так, пятна Бельского-Филатова-Коплика на слизистой ротовой полости сразу говорят о диагнозе коревой инфекции. Поэтому данная статья посвящена ответу на конкретный вопрос: каким будет общий анализ крови при мононуклеозе, и насколько информативным будет это исследование? Нет ли в анализе чего-нибудь особенного, характерного только для мононуклеоза? Есть! Но вначале освежим наши знания о самой болезни.
Мононуклеоз
Сам мононуклеоз ещё называют железистой лихорадкой, или моноцитарной ангиной. Это весьма неприятное, но доброкачественное заболевание, которое чаще всего возникает у молодых лиц и у детей. В настоящее время выявлено, что болезнь имеет вирусное происхождение, и в этом виноват вирус Эпштейн-Барр. Это не что иное, как один из вирусов герпеса, а именно – 4 тип этого семейства.
Заразиться мононуклеозом можно только лишь непосредственно от больного, воздушно-капельным путём. Вспышки регистрируются редко, чаще всего возникают единичные (спорадические) случаи, а в зрелом возрасте после 30-40 лет мононуклеоз практически не встречается.
Какая картина характерна при мононуклеозе? Это острое начало, температура, которая повышается не слишком высоко, около 38 градусов. Человек испытывает лёгкое познабливание, появляется потливость, но при этом почти всегда самочувствие неважное, хуже, чем при обычной простуде. Есть закономерность: чем старше пациент, тем хуже он переносит болезнь. У пациента практически всегда увеличиваются шейные лимфоузлы, которые, несмотря на свой размер, почти никогда не бывают болезненными, а только лишь чувствительными если их потрогать, то есть при пальпации.
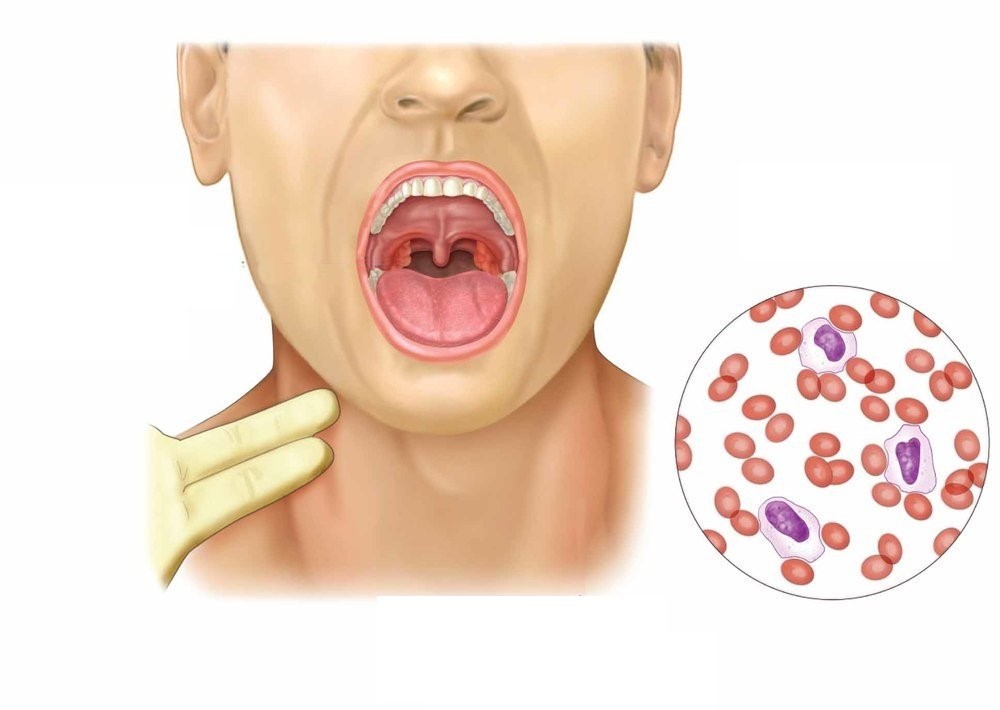
Чем старше пациент, тем меньше у него выражено лимфаденит, и чем младше ребенок, тем он более заметен. Такой задний шейный лимфаденит, когда лимфоузлы увеличиваются в виде цепочки, является довольно характерным, или патогномоничным признаком болезни. Никакого покраснения кожи на шее, никакого нагноения или размягчения лимфоузлов нет. При мононуклеозе увеличиваются и другие лимфоузлы, а у части детей мононуклеоз сопровождается довольно выраженными явлениями ангины с разным налетом на миндалинах. Как обычно, в таких случаях возникает трудность с носовым дыханием, появляется гнусавость голоса. Довольно часто на вирусное поражение реагирует селезенка и печень, которые также увеличиваются. Такова характерная клиническая картина мононуклеоза.
В принципе, уже достаточно характерной картины лимфаденит, чтобы выставить предварительный диагноз. Но какие показатели крови при мононуклеозе? Ведь известно, что всем без исключения заболевшим людям вначале делают рутинные анализы крови и мочи.
Специфические изменения показателей в анализе крови
Анализ крови (имеется в виду общий анализ крови при мононуклеозе) в разгар болезни исключительно своеобразен. В первые 3-5 дней болезни, пожалуй, никаких особенных изменений в анализе не выявляется, он соответствует обычным вирусным респираторым болезням. Это такие феномены, как незначительное снижение лейкоцитов (или умеренная лейкопения) за счет падения фракции нейтрофилов, то есть нейтропения.
Выявляется лимфоцитоз, появляются плазматические клетки. В период болезни, когда уже имеется вышеописанный регионарный лимфаденит, появляется умеренный лейкоцитоз не превышающий 20 тысяч, а вот формула лейкоцитов претерпевает выраженные сдвиги. Нейтропения усугубляется, появляется ядерный сдвиг влево, то есть количество лейкоцитов, содержащих гранулированные ядра, в крови падает. Снижаются нейтрофилы, эозинофилы, и базофилы. Увеличивается количество мононуклеаров, то есть моноцитов и лимфоцитов.
Но самое главное, что анализ крови при мононуклеозе переполнен особыми клетками, которые не встречаются практически больше ни при каком заболевании. Это так называемые атипичные мононуклеары. Это весьма своеобразные клетки, которые при всем своем разнообразии имеют общие особенности. Вот их признаки:
- Крупные лейкоциты, зачастую их размеры даже больше, чем у лимфоцитов;
- Ядро их выглядит единым, и не фрагментировано, так называемое моноцитарное ядро;
- Чрезвычайно своеобразной особенностью анализа крови при инфекционном мононуклеозе является цитоплазма этих атипичных мононуклеаров. Она выглядит широким пояском, интенсивно окрашивается базофильными красителями в синеватый цвет.
Чем больше атипичных мононуклеаров, тем достовернее диагноз моноцитарной ангины. В разгар заболевания их может быть 30%, может быть 50%. Иногда их может быть 80, или даже 90%, и такой абсолютный мононуклеоз за счет этих атипичных клеток является лабораторным патогномоничным критерием инфекционного мононуклеоза. Вот и ответ на вопрос, как определить мононуклеоз при расшифровке общего анализа крови.
При этом все остальные показатели, в частности показатели красной крови, такие, как число эритроцитов, практически все эритроцитарные индексы (которые выдаёт автоматический анализатор), концентрация гемоглобина — являются нормальными. Что касается числа тромбоцитов, или кровяных пластинок, то они своеобразным образом реагируют на вирусную инфекцию. В разгар болезни они могут снижаться, причем значительно – до 40-50 тыс., на, но быстро восстанавливают свою нормальную концентрацию при выздоровлении.
Интересна динамика, с которой изменяются показатели анализа крови при мононуклеозе. После того, как пик болезни миновал, концентрация атипичных клеток начинает быстро падать, и они становятся все более похожими друг на друга, исчезает их разнообразие. Как говорят врачи — становится меньше их полиморфизм. Исчезают плазматические клетки, и хотя в лейкоформуле до сих пор превалируют лимфоциты, количество нейтрофилов начинает постепенно нарастать. Но все-таки, они не могут пока достигнуть своего абсолютного лидерства, как это положено у здорового человека. Пока есть клинические признаки инфекционного мононуклеоза, анализ крови при мононуклеозе, в части белых кровяных телец, показывает преимущества мононуклеаров, то есть в крови больше всего лимфоцитов и моноцитов.
Более того, и после того, как существенно улучшается самочувствие, исчезнет температура, когда через несколько недель придут в норму размеры лимфоузлов, лабораторные признаки мононуклеоза могут существовать в течение нескольких месяцев после клинического выздоровления. Точно так же, в течение нескольких месяцев может быть незначительно увеличена печень и селезенка. Если же мононуклеозом заболел взрослый человек, то вот такой лимфоцитоз и уменьшение нейтрофилов может продолжаться «шлейфом» даже до двух лет после перенесенной моноцитарной ангины.
Таким образом, чтобы поставить правильный диагноз, вовсе не нужно сдавать кровь на мононуклеоз, или выполнять какой-то загадочный «анализ крови на мононуклеоз». Вполне достаточно характерной клинической картины, с типичным лимфаденитом, а также наличия вышеописанных изменений в совершенно обычном, классическом общем анализе крови.
И еще одно дополнение. Диагностическую ценность будет иметь анализ крови, если в нем исследована лейкоформула. Но если по каким-либо причинам это будет анализ, в котором не будут изучены лейкоциты по субпопуляциям, а будет известно только лишь их общее число, — то тогда никакой диагностической ценности этот анализ иметь не будет.
Тем не менее, в лабораториях берется огромное количество анализов непосредственно на вирус эпштейна-Барр. Это определение ДНК в анализе крови, в том числе количественный метод, в спинномозговой жидкости, в секрете простаты, соскобе слизистой носа, в выпоте, в моче, и во многих других средах организма. Берется иммуноблот – самый дорогой анализ, около 1900 руб.
Такие анализы нужны не столько для диагностики инфекционного мононуклеоза, который и так понятен, как в других целях. Прежде всего — это диагностика различных видов лейкопений, ретроспективная диагностика, если пациент перенес острое вирусное заболевание с высокой лихорадкой и нужно докопаться до истины, что это было. Одним из главных показаний является слабость иммунитета, в том числе при ВИЧ-инфекции, при приёме иммуносупрессантов, после перенесенной химиотерапии или вследствие пересадки органов. В данном случае исследование вируса Эпштейн-Барр как маркера герпетической инфекции позволяет понять, необходимо ли превентивное лечение.
Вам также может быть полезна другая наша статья на эту тему Анализ крови при мононуклеозе у детей.
Источник
[При наличии у больного подозрений на мононуклеоз] ему проводятся анализы крови на выявление признаков инфекции.
Мононуклеоз относится к заболеваниям инфекционной природы, он имеет вирусную этиологию.
Наиболее распространена данная болезнь среди детей от трех лет и у взрослых до сорока лет.
Заболевание протекает с присутствием характерных признаков, к которым относится выраженная интоксикация, острый тонзиллит, лимфаденопатия.
Что является причиной болезни
Возбудителем при мононуклеозе является вирус из семейства герпес-вирусов – [вирус Эпштейн-Барр].
Инфекционный агент распространен повсеместно, наибольший рост заболеваемости отмечается в холодное время года.

В качестве источника могут выступать больные мононуклеозом, носители вирусного агента и недавно выздоровевшие больные.
Больные люди начинают выделять вирус в окружающую среду уже в период инкубации, весь период острых клинических проявлений и до полугода после выздоровления.
Заболевание передается воздушно-капельным путем, но возможен и контактный путь распространения болезни.
Наиболее часто вирус попадает в организм при поцелуях («поцелуйная инфекция»), предметы быта, игрушки, загрязненные руки.
Не исключается возможность передачи вирусного агента и половым путем, также есть риск заражения ребенка во время родов.
Отмечается высокая восприимчивость людей к вирусу Эпштейн-Барр, после контакта с больным появляется высокая вероятность заражения мононуклеозом.
Вирус не устойчив во внешней среде, быстро погибает при нагревании и при обработке дезинфицирующими средствами.
Проникает вирусный агент в организм, когда попадает на слизистые ротоглотки.
Очень быстро возбудитель распространяется по всему организму. Вирус живет в клетках лимфоидных – В-лимфоцитах, он вызывает их деление. Благодаря делению клеток крови вирус быстро размножается.
В этих же клетках вирус начинает вырабатывать чужеродные для организма антигены. В организме развивается ряд иммунологических реакций, вызывающих характерные изменения в крови больного.
Диагностика при мононуклеозе основывается на выявлении характерных веществ в анализе крови.

Вирус мононуклеоза отличается высокой тропностью к лимфоидной ткани, поэтому при заболевании происходит поражение лимфатических узлов, глоточных миндалин, селезенки, печени.
Симптоматика недуга
После попадания вирусного агента на слизистую оболочку носоглотки происходит инкубация вируса, клинических проявлений в этот период не обнаруживается.
Инкубационный период составляет около одного – полутора месяцев.
Начинается вирусная инфекция с признаков интоксикационного синдрома, который проявляется:
- повышением температуры тела до 38,0 – 40,0 градусов;
- головной болью;
- общим недомоганием;
- общей слабостью;
- ломотой во всем теле;
- ознобом;
- тошнотой.
Может появиться заложенность носа.
Развивается клиническая картина воспаления глоточных миндалин (ангины):
- отечность глоточных миндалин;
- покраснение глоточных миндалин;
- могут быть налеты бело-желтого оттенка;
- налет легко удаляется со слизистых миндалин.
Может быть и покраснение и небольшая отечность задней стенки глотки, признаки фарингита.
Затем развивается воспаление в лимфатических узлах, которое проявляется следующими симптомами:
- увеличение лимфатических узлов;
- при пальпации лимфоузлов возникает болезненность;
- увеличение лимфатических узлов видно глазом;
- лимфоузлы могут увеличиваться до размеров куриного яйца;
- при увеличении шейных лимфатических узлов происходит деформация шеи.
Характерно то, что при данном инфекционном процессе происходит увеличение всех групп лимфатических узлов. Все изменения происходят сразу с обеих сторон, имеется симметричность изменений.

Через одну неделю от начала клинических проявлений мононуклеоза можно обнаружить при осмотре увеличение селезенки, но на третьей неделе болезни она возвращается к своим исходным размерам.
Через полторы недели от начала клинических проявлений мононуклеоза у больного развивается увеличение ткани печени, может возникнуть желтушная окраска склеры и кожных покровов.
Печень остается увеличенной более длительное время, до нескольких месяцев.
В период разгара клинических проявлений при мононуклеозе может развиться кожный синдром.
Для него характерно наличие кожных высыпаний в виде пятен, папул разнообразного размера. Высыпания на кожных покровах держаться очень короткий промежуток времени, затем они бесследно исчезают.

После исчезновения кожных элементов никаких изменений на коже не остается. Период ярких клинических проявлений составляет около двух-трех недель.
Затем происходит постепенная нормализация состояния всех органов, снижается температура, исчезают признаки воспаления носоглотки, печень и селезенка возвращаются к прежним размерам. Период выздоровления может длиться около месяца.
Диагностирование и лечение
При обнаружении любых из признаков мононуклеоза необходимо обратиться к врачу инфекционисту.
При осмотре врач может заподозрить мононуклеоз при наличии некоторых признаков:
- значительные увеличения лимфатических узлов;
- признаки поражения слизистых носоглотки (ангины, заложенности носа);
- увеличение печени, селезенки;
- развитие желтухи совместно с лимфаденопатией.
Диагностика начинается с тщательного опроса и осмотра больного, обязательно выясняется, был ли контакт с больным мононуклеозом.
При подозрении у врача на наличие вирусного инфицирования больному проводится лабораторная диагностика мононуклеоза.
Какие необходимо сдать анализы крови при мононуклеозе может определить только специалист.
Лабораторная диагностика проводится очень в короткий промежуток времени в сети лабораторий «Инвитро».
Если сдать анализы крови на мононуклеоз в «Инвитро», то уже на следующий день будет известна природа заболевания.
Общий анализ крови позволяет выявить присутствие особых клеток – мононуклеаров, они возникают только при инфицировании вирусом Эпштейн-Барр.
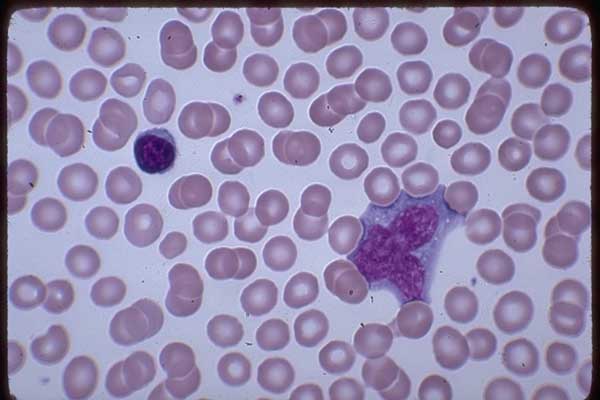
Проводятся следующие обследования на выявление возбудителя:
- анализ крови на наличие антител к вирусу (к капсидному антигену);
- анализ крови на наличие ядерных антител;
- анализ крови на обнаружение ДНК вируса.
Полученные показатели, интерпретировать анализ может инфекционист.
Лечение в основном проводится в домашних условиях, обязательной госпитализации подлежат больные с тяжелым течением болезни и наличием развившихся осложнений.
При лечении проводится только симптоматическое лечение, антибактериальные средства не назначаются.
Самолечение может привести к развитию тяжелых осложнений и переходу болезни в хронический инфекционный процесс.
Если у больного наблюдается выраженный интоксикационный синдром, то необходим строгий постельный режим на весь период интоксикации.
При наличии высокой температуры назначаются жаропонижающие средства:
- Панадол;
- Аспирин;
- [Нурофен].
Обязательно назначаются антигистаминные препараты:
- Тавегил;
- Зиртек;
- Зодак;
- Диазолин;
- Супрастин.
При тяжелом течении применяют гормональные кортикостероидные препараты (Преднизолон, Дексаметазон).
При наличии признаков воспаления ротоглотки применяются антисептические средства:
- Гексорал;
- Стопангин;
- [Мирамистин];
- Ингалипт.
Переболевшие лица находятся под диспансерным наблюдением в течение одного года после болезни.
Если вовремя проведена диагностика и лечение вирусной инфекции, то прогноз будет благоприятным. Больной полностью выздоравливает лишь спустя три-четыре месяца после начала клинических проявлений мононуклеоза.
Источник

