Что значит коэффициент атерогенности в анализе крови

Многие знают, что высокий уровень холестерина, «плохих» липопротеидов, триглицеридов, низкое содержание «хорошего» холестерина связаны с развитием атеросклероза. На самом деле имеет значение, как изменение содержания липидных фракций, так и величина соотношения между ними.

Коэффициент атерогенности – это показатель, отражающий вероятность развития сердечно-сосудистых заболеваний. Расчет индекса особенно важен для людей, которые находятся в группе риска инфаркта миокарда, инсульта.
Сегодня все чаще используют другой коэффициент: соотношение между общим холестерином ОХ и ЛПВП. Считается, что он лучше отображает вероятность заболевания. Однако наши врачи до сих пор используют коэффициент атерогенности для определения риска развития атеросклероза.
Коэффициент атерогенности – что это такое?
Холестерин – это жироподобный спирт, нерастворимый в воде. Поэтому он не может циркулировать по кровеносному руслу самостоятельно. В крови холестерин находится в связанном состоянии со сложными белково-жировыми комплексами – липопротеинами. Различают следующие классы липопротеинов:
- «плохие» липопротеины низкой, очень низкой плотности (ЛПНП, ЛПОНП), высокий уровень которых способствует формированию холестериновых бляшек;
- «хорошие» липопротеины высокой плотности ЛПВП, высокая концентрация которых защищает организм от развития атеросклероза.
Суммарное количество всех липопротеидов называют общим холестерином (ОХ).
Коэффициент атерогенности (КА) – отношение «плохих» липопротеинов низкой, очень низкой плотности к «хорошим» липопротеинам высокой плотности. Чем он выше, тем сильнее дисбаланс между полезным, вредными белково-жировыми комплексами.
Как рассчитать коэффициент атерогенности?

По определению КА=(ЛПОНП+ЛПНП)/ЛПВП. Не все липидограммы содержится показатель ЛПОНП. Поэтому чаще определение коэффициента атерогенности проводят по формуле: КА=(ОХ-ЛПВП)/ЛПВП.
Кому показана сдача анализа
КА является частью стандартной липидограммы, куда кроме него входит общий холестерин, ЛПОНП, ЛПНП, ЛПВП, триглицериды. Существует несколько причин назначения данного анализа:
- Скрининговые исследования. Биохимические изменения крови предшествуют развитию клинических признаков. Проведение скрининговых исследований позволяют выявить маркеры наличия холестериновых бляшек еще до появления характерных симптомов. Лечение атеросклероза на этой стадии приносит наилучшие результаты. Первый анализ крови сдают в 9-11 лет, второй в 17-21 год. Взрослые люди должны регулярно обследоваться каждые 4-6 лет. Индекс атерогенности определяется чаще, если человек находится в группе риска развития атеросклероза.
- Диагностика патологий, связанных с нарушением холестеринового обмена. Если врач подозревает наличие у пациента атеросклероза, он выписывает направление на липидограмму для подтверждения диагноза, а также определения тяжести заболевания.
- Мониторинг. Пациенты, имеющие холестериновые бляшки, регулярно сдают анализ крови на холестерин, ЛПНП, ЛПВП, триглицериды, а также их соотношение. Это помогает врачу оценивать ответ организма на лечение, по необходимости корректировать схему терапии или дозу препаратов.
Как правильно подготовиться к анализу
Коэффициент атерогенности чувствителен ко многим внешним факторам. Высокие значения КА могут быть результатом:
- беременности, холестерин не сдают ранее 6-й недели;
- длительного голодания;
- курения;
- приема пищи, богатой животными жирами;
- сдачи крови в стоячем положении;
- терапии стероидами, андрогенами, кортикостероидами.
КА снижают:
- интенсивная физическая нагрузка;
- вегетарианская диета;
- сдача крови в положении лежа;
- прием статинов, клофибрата, колхицина, аллопуринола, противогрибковых препаратов, секвестрантов желчных кислот, эритромицина, эстрогенов.
Ложноположительный результат нежелателен, поскольку начнут лечить несуществующее заболевания у здорового человека. Ложноотрицательный тоже плох. Пациент, нуждающийся в помощи ее не получит.
Для получения адекватных результатов перед сдачей липидограммы необходимо максимально исключить все внешние факторы. Для этого следует соблюдать несколько правил:
- сдавать кровь утром (до 12:00) натощак. Пить разрешается только воду;
- на протяжении 1-2 недель не нарушать свой привычный характер питания;
- за сутки до сдачи анализа не злоупотреблять жирной пищей, воздержаться от алкоголя;
- за полчаса до забора крови не курить, не напрягаться физически, не переживать;
- за 5 минут до исследования принять сидячее положение;
Если вы принимаете какие-либо лекарства или добавки, обсудите с врачом возможность временного прекращения курса лечения. Если это невозможно, стоит учитывать их влияние при анализе индекса атерогенности.
Коэффициент атерогенности: норма в анализе крови
Известно, что уровень холестерина у мужчин и женщин неодинаков. Также на значения показателя влияет возраст, у женщин – физиологическое состояние. КА менее зависим от гендерных, возрастных факторов, поскольку отражает не абсолютное, а относительное содержание отдельных фракций липопротеидов. Но все же есть некоторые отличие для мужчин, женщин.
Норма для женщин
Риск развития атеросклероза у женщин молодого возраста ниже, чем у мужчин. Однако им тоже необходимо проходить регулярные обследования. Особенно осторожными следует быть девушкам, принимающим оральные контрацептивы. Они способны увеличивать количество холестерина, ЛПНП.
| Возраст, лет | КА у женщин |
| 20-30 | <2,2 |
| 30-39 | 1,88-4,4 |
| 40-60 (есть симптомы ИБС) | <3,2 |
| 40-60 (нет симптомов ИБС) | 3,5-4,0 |
Норма для мужчин
Индекс атерогенности у мужчин несколько выше, чем у женщин. Сильный пол более склонен к развитию атеросклероза, поэтому ему нужно быть особенно внимательным к своему здоровью.
| Возраст, лет | КА у мужчин |
| 20-30 | <2,5 |
| 30-39 | 2,07-4,92 |
| 40-60 (есть симптомы ИБС) | 3,0-3,5 |
| 40-60 (нет симптомов ИБС) | 3,5-4,0 |
Причины высокого индекса
Определить причину повышенного коэффициента атерогенности обычно невозможно. Атеросклероз – хроническое заболевание, которое развивается 20-30 лет. За это время внешние, внутренние раздражители понемногу повреждают сосуды, провоцируя формирование холестериновых бляшек.

Показатели липидного обмена более чутко реагируют на изменения метаболизма, но все же недостаточно быстро, чтобы можно было назвать точную причину.
Выделяют следующие факторы, которые могут привести к высокому коэффициенту атерогенности:
- курение;
- возраст: мужчины старше 45, женщины старше 55 лет;
- гипертензия (артериальное давление выше 140/90 мм. рт. ст.);
- ожирение;
- наличие ближайших родственников с ранней ишемической болезнью сердца, инфарктом, инсультом;
- сахарный диабет;
- употребление излишка животных жиров;
- малоподвижный образ жизни;
- злоупотребление спиртным.
Снижение коэффициента атерогенности встречается очень редко. Диагностического значения оно не имеет.
Читайте также: коэффициент атерогенности повышен, что это значит у взрослого?
Чем опасно повышение коэффициента?
Если коэффициент атерогенности повышен, это еще не свидетельствует о наличии у человека серьезных проблем, особенно если разница между нормой и результатом анализа небольшая. Этот показатель определяет риск развития сердечно-сосудистых осложнений в будущем. Он также не является признаком наличия холестериновых бляшек.

Коэффициент атерогенности опасен в перспективе. Неконтролируемые нарушения жирового обмена способствуют развитию атеросклероза. В зависимости от локализации, размеров бляшек он может привести к:
- сердечным патологиям: ишемической болезни сердца, инфаркту миокарда;
- недостаточности мозгового кровообращения, инсульту;
- нарушению кровоснабжения конечностей, которое проявляется трофическими язвами, в запущенных случаях – некрозом стоп;
- дисфункции внутренних органов.
Как снизить коэффициент атерогенности
При высоких значениях коэффициента атерогенности пациенту нужно пройти дополнительное обследование, а также пересмотреть свой образ жизни:
- бросить курить;
- больше двигаться;
- избегать стрессов;
- пересмотреть диету.
В зависимости от результатов обследования дальнейшее лечение может включать медикаментозную терапию или хирургическое вмешательство.

Для лечения атеросклероза используются следующие группы препаратов:
- гиполипидемические средства – снижают уровень холестерина, ЛПНП, триглицеридов, увеличивают концентрацию ЛПВП. Чаще всего для этих целей назначают статины. Реже их дополняют или заменяют фибратами, высокими дозами никотиновой кислоты, ингибиторами всасывания холестерина, секвестрантами желчных кислот, омега-3 жирными кислотами;
- антикоагулянты – уменьшают вязкость крови, препятствуют слипанию тромбоцитов. Профилактика тромбообразования снижает вероятность закупорки сосудов, а также ухудшения кровоснабжения внутренних органов;
- гипотензивные препараты – назначают людям с высоким давлением. Нормализация давления помогает убрать один из немногих повреждающих факторов, которые действуют на сосуд постоянно.
Хирургическое лечение заключается в иссечении холестериновой бляшки, замене поврежденного сосуда. Но чаще применяют малоинвазивные методики, которые минимально травматичные для организма:
- шунтирование – создание дополнительного пути для крови в обход холестериновой бляшки из искусственного или натурального сосуда;
- стентирование – расширение суженного участка при помощи миниатюрного надувного баллона с последующей установкой внутри артерии металлического каркаса. Он препятствует повторному сужению сосуда.
Чтобы избежать операции, нужно вовремя пройти диагностику. На ранних стадиях атеросклероза всегда удается обойтись пересмотром диеты, отказом от вредных привычек, приобретением здоровых. Прогрессирующее заболевание можно контролировать при помощи медикаментов. Обычно чем раньше человек пересмотрит свой образ жизни, тем позже ему придется начинать принимать таблетки.

Ирина Костылева
Высшее медицинское образование. Кировская государственная медицинская академия (КГМА). Участковый терапевт. Подробнее об авторе
Последнее обновление: Февраль 27, 2020
Источник
Липидный обмен — процесс накопления, движения, метаболизма жиров. Эти вещества представлены широкой группой соединений. От холестерина до триглицеридов. Всего насчитывается больше десятка названных структур.
Некоторые из них из-за крайне низких размеров и особенностей химического строения способны зацепиться за стенки сосудов. Прикрепляясь к внутренней выстилке артерий, они постепенно наслаиваются, создают особые образования — бляшки, которые препятствуют кровотоку, мешают питанию тканей.
Коэффициент атерогенности — это один из анализов, призванный оценить вероятность отложения на стенках сосудов липидов и риска развития атеросклероза.
Как правило, индекс рассчитывают отдельно от общего анализа крови. В рамках расширенного исследования жирного спектра организма. Большой сложности методика не представляет, отличается высокой информативностью.
Исходя из коэффициента атерогенности, специалисты делают выводы о характере липидного обмена. Оценивать, однако, нужно все показатели, а в расширенном анализе их больше 10-ти.
По результатам назначают специфическое лечение. Без терапии атеросклероз вызывает ишемические процессы. Инфаркты, инсульты и прочие опасные состояния, ставящие крест на здоровье пациента.
Какие значения исследуются
Коэффициент атерогенности, он же индекс — это специальный интегральный показатель, который выводят по формуле. При расчетах используют группу значений, которые доктора отражают в анализе расширенного липидного спектра.
Общий холестерин
Особое липофильное вещество. По химической структуре представляет собой спирт. Несмотря на устоявшееся мнение, это не вредное соединение. Оно играет важную роль, выступает в качестве строительного материала организма.
Без нормального количества холестерина не формируются клеточные мембраны, невозможен адекватный энергетический обмен, замедляется процесс восстановления организма, регенерации.
Общие показатели отражают приблизительное состояние метаболизма. Поэтому обычного, рутинного исследования крови недостаточно. Особенно, если есть подозрения на патологические процессы, атеросклеороз.
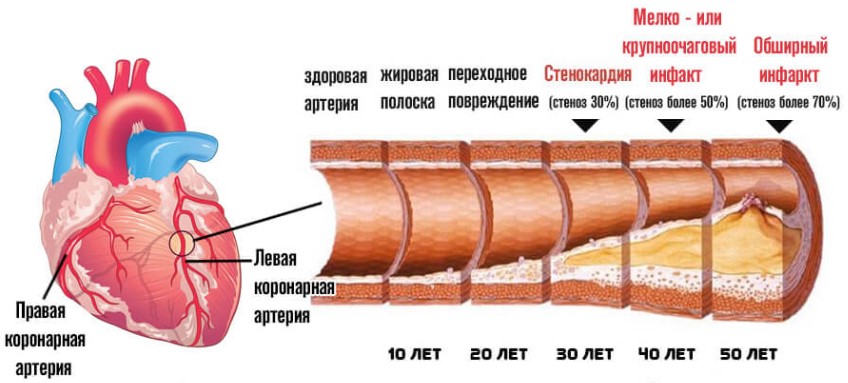
Липопротеины низкой плотности
Ошибочно называются «плохим холестерином». Действительно, среди всех липидов ЛПНП относится к наиболее опасным и атерогенным. Превышение показателя всегда провоцирует грозные патологии. Но сам по себе он не может называться холестерином.
Это специфический протеин, белок, выполняющие транспортные функции. Продукт жирового обмена, образуется под действием особого фермента. Он способен связывать холестерин, а затем переносить по организму.
Опасен именно комплекс белка + специфического спирта. Из-за крайне малых размеров он легко зацепляется за стенки артерий и формирует крупные наслоения. Этот показатель используется одним из основных при расчете индекса атерогенности.
Липопротеины очень низкой плотности
Промежуточный продукт липолиза, расщепления белков. Из них организм синтезирует ЛПНП. Это вещество не столь опасно, как предыдущее. Однако, при высоких концентрациях создает риски развития атеросклероза.
В остальном же, роль у ЛПОНП положительная. Это транспортный специфический белок. Он переносит холестерин, фосфолипиды.
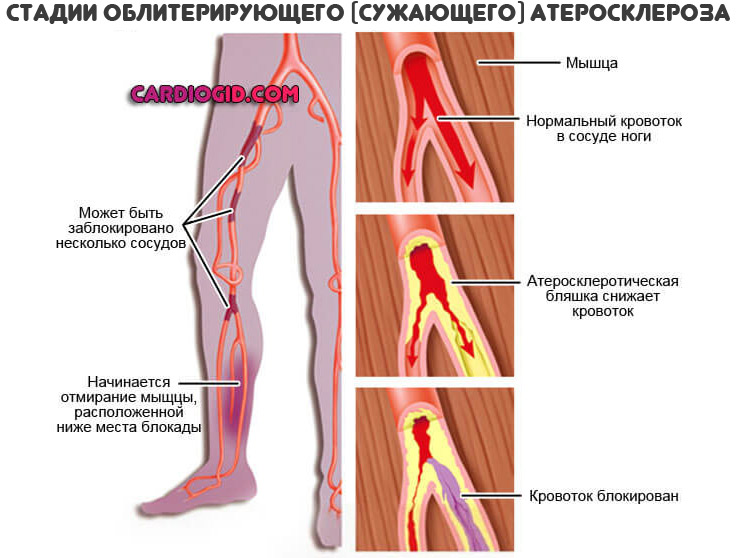
Триглицериды
Не вполне жиры, это скорее комплексы, ответственные за энергетический обмен. Представляют собой сложные эфиры. Сами не провоцируют атеросклероз. Однако повышение значений ТГ говорит о том, что липидный обмен в организме нарушен.
Не всегда это так. Нужно смотреть и на прочие показатели анализа крови. Подробнее о функциях и нормах триглицеридов читайте в этой статье.
Липопротеины высокой плотности
Еще одно вещество жирного спектра. Однако, в отличие от предыдущих, эффект их присутствия в организме прямо противоположный. ЛПВП обладают антиатерогенными свойствами. То есть снижают риск развития патологических процессов.
Почему так происходит? Дело в том, что частицы этого вещества крайне крупные и плотные, потому они не могут зацепиться за стенки сосудов.
С другой же стороны, вещество обладает связывающими свойствами. Благодаря этому, молекулы липопротеинов высокой плотности легко присоединяют частицы жира, холестерина по ходе движения. А затем выводят и утилизируют их.
Формулы расчета
Индекс атерогенности (он же коэффициент) — это синтетический показатель, математическая модель. Рассчитывается он по нескольким формулам.
- Наиболее простая и популярная среди лабораторий: (Общий холестерин + липопротеины низкой плотности)/ЛПВП.
Как правило, все вычисления идут автоматически, ими занимается аппарат, который оценивает состояние крови. В некоторых случаях результаты корректирует сам врач, вручную.
- Есть и другая формула: (ЛПОНП + ЛПНП)/ЛПВП
Большой разницы с точки зрения эффективности и точности нет. Все зависит от методики, которой придерживается конкретная лаборатория.
- Наконец, есть и третий способ вычисления: (липопротеины низкой плотности + триглицериды)/2.2. Затем полученный показатель делят на концентрацию ЛПВП.
Все три методики равноценны. Если есть какие-либо сомнения в точности, прибегают к нескольким способам. Это повышает информативность исследования.
Нормы по возрастам
У женщин
Показатель безразмерный, поскольку это индекс, отношение.
С возрастом уровни растут. Явление неизбежное, но от того не менее опасное. После 50-55 лет, когда начинается менопауза, норма индекса атерогенности у женщин находится в диапазоне 3.2-3.3.
Если уровень выше этих значений, помимо стандартной терапии, нужно еще и заместительное гормональное лечение.
| Возраст (лет) | Нормальные показатели |
|---|---|
| 20-30 | До 2.2 |
| 31-40 | 1.8-4.4 |
| 41-60 | 3.2 |
| Старше 60 лет | Не более 3.3 |
У мужчин
| Возраст (лет) | Значение |
|---|---|
| 20-30 | До 2.5 |
| 31-40 | 2-4.92 |
| 41-60 | Не выше 3.5 |
| После 60 | Не более 3.4 |
Норма коэффициента атерогенности у мужчин находится в пределах 2.5 — 4.9 единиц. Разница довольно существенная. Причина в том, что в организме мужчины холестерин и липиды расходуются активнее.
Нормы, приведенные в таблицах приблизительные. Нужно исследовать и прочие показатели, в системе., и только потом делать выводы.
Причины повышения коэффициента и методы лечения
Увеличение индекса атерогенности — состояние типичное и встречается оно часто. Есть исключения, когда у пациентов с доказанным атеросклерозом патологии значения нормальные, но это крайне редкое явление. Что же вызывает повышение индекса:
Неправильное питание
Вариантов насколько — довольно много. Наиболее опасны в плане атерогенности продукты, богатые различными химическими добавками. Синтетического происхождения. Полуфабрикаты, консервы. Также не стоит потреблять жирное мясо.
В остальном же питание играет скорее второстепенную роль. Сколько бы холестерина не было в той или иной пище, далеко не всегда начинаются проблемы. Организм умеет регулировать свое состояние без посторонней помощи.
Когда развиваются патологии, растет коэффициент атерогенности, а это значит, что уже есть какое-то нарушение и тело просто не справляется с утилизацией липидов. Например, часто таким расстройством выступают заболевания щитовидной, поджелудочной железы и пр.
Лечение. Достаточно скорректировать рацион. В него включают больше свежих фруктов, овощей и растительных продуктов вообще.
Полностью отказываются от консервов и полуфабрикатов. Жирного мяса. Вопрос при необходимости лучше обсудить со специалистом по питанию.
Высокая масса тела
Что здесь причина, а что следствие — понятно не до конца. Как правило, вес увеличивается как раз из-за нарушений метаболизма. По той же причине изменяется показатель липидов в крови.
Соответственно, у этих двух явлений один источник, но они не связаны. По крайней мере, на ранних стадиях. Затем же расстройство обмена жиров приводит к стойким проблемам и массу тела самостоятельно снизить уже не удается.
Лечение. Этиотропное. Как ни странно, вес уменьшить не получится, пока не будет решен вопрос ослабленного метаболизма. Это работа эндокринолога. Каких-либо универсальных рекомендаций нет.
Курение
Угроза не столько в никотине, сколько в прочих соединениях, которые содержатся в табачной продукции. Это кадмий, мышьяк, сурьма, вещества на основе углерода, в том числе угарный газ, оксиды свинца и много чего еще.
Понятно, что такой «коктейль» здоровья добавить не может. Липидный обмен нарушается постепенно. Чем больше стаж курения, тем хуже обстоит дело.
Лечение. Отказ от сигарет. Как правило, на ранних этапах это эффективная мера. Затем, если процесс запущенный, потребуется специальное лечение.
Назначают препараты-статины, возможно, медикаменты для поддержки сердца, головного мозга: ноотропы, кардиопротекторы.
Недостаток движения
Гиподинамия. Вызывает застойные явления в организме. Для ускорения липидного обмена нужен нормальный кровоток. Если пациент в основном сидит и тем более находится в иммобилизованном состоянии, лежит — трофика тканей ослабевает.
Движение крови по сосудам тоже становится медленным, недостаточным. Отсюда проблемы с обменов веществ, и как следствие повышенный индекс атерогенности.
Лечение. Нужно усилить режим физической активности. Хотя бы час в день ходить. Пешие прогулки на свежем воздухе станут хорошей мерой профилактики.
Труднее обстоит дело с лежачими больными или парализованными пациентами. В этом случае подойдет легкая активная или пассивная, с участием помощника, зарядка.
Если есть желание и позволяет здоровье, можно заниматься и более интенсивно. По собственному усмотрению.
Отягощенная наследственность
Играет едва ли не основную роль. Это весомый фактор риска. Обычно напрямую проблемы с обменом веществ не передаются. Хотя бывают исключения. С генами человек получает предрасположенность. Определенный риск.
При грамотном подходе, осторожном образе жизни, есть все шансы никогда не столкнуться с проблемой. Вероятно, речь идет о группе факторов, а не об одном конкретном гене. Вопрос пока не до конца изучен.
Лечение. Как таковой терапии нет. Проблема глубинная, заложена в фундаменте организма. Приходится бороться с симптомами.
Потребление спиртного
Алкоголь не хуже курения губит эндокринную систему и нарушает обмен веществ. Процесс примерно тот же, что и в случае с сигаретами.
Этанол при распаде угнетает нормальный метаболизм. Не стоит верить слухам и мифам о пользе спиртного для обмена веществ. Это не более чем выдумки.
Лечение. Полный отказ от алкоголя. Если есть желание выпить — то подойдет качественное красное вино в количестве до 50 мл в сутки. Выкладка строгая. Как и рекомендация по выбору напитка.
Сахарный диабет второго типа
Хроническое эндокринное заболевание. Чувствительность тканей к инсулину падает, это результат избыточной массы тела. Типичны генерализованные нарушения работы всех систем организма. В том числе страдает и обмен веществ.
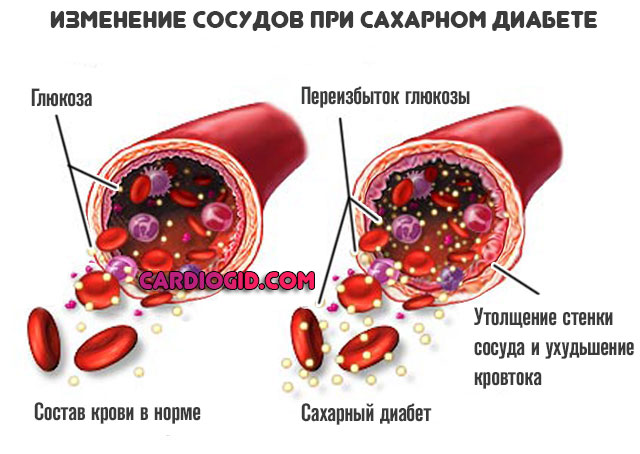
Лечение. Нужно устранять сам диабет. Первый шаг — снизить массу тела. Для этого прописывают специальную диету. По потребности назначают статины (в качестве меры профилактики и коррекции симптомов). Также инсулин, чтобы держать глюкозу крови в адекватных рамках.
Стрессовые ситуации
Их относят скорее к предрасполагающим факторам, чем к непосредственным причинам повышенного коэффициента атерогенности. Интенсивные психические нагрузки вызывают выброс кортизола, норадреналина, веществ коры надпочечников и катехоламинов. В системе они угнетают липидный обмен и замедляют утилизацию холестерина. Чем это чревато — уже понятно.
Лечение. В задачи терапии входят нормализация психоэмоционального состояния, борьба со стрессами и повышение устойчивости к ним. Вопрос решают под контролем психотерапевта. Методы соответствующие.
Медикаменты назначают редко, по потребности. Есть имеется явная патология. Например, невроз, тревожное расстройство.
Заболевания печени
Играют одну из ключевых ролей в формировании индекса атерогенности. Именно здесь, в крупнейшей лаборатории организма, перерабатываются липиды.
Любые расстройства, даже минимальные, сразу вызывают отклонения. Сначала малозаметные. А затем и объективные. Которые проявляют себя специфическими симптомами.
Классические формы нарушений — это гепатиты. Воспалительные процессы инфекционного, реже токсического плана.
Другой вариант — цирроз печени. В острой форме пациент мало что успевает понять. Как и врач. Времени на специальную глубокую диагностику нет. Необходимо срочное лечение.
При хроническом течении специалисты выявляют полный дисбаланс по всем липидам. И чем дальше — тем хуже. Если коэффициент атерогенности повышен — это повод в первую же очередь обратить внимание на печень.
Лечение. Назначают гепатопротекторы. Карсил, Эссенциале. Их задача — защитить клетки органа от разрушения, помочь тканям регенерировать. Показан динамический контроль состояния.
С пациентом работает гастроэнтеролог. Еще лучше, когда есть возможность обратиться к узкопрофильному врачу — гепатологу.
Гипертония
Хроническое заболевание сердечно-сосудистой системы. Сопровождается частым повышением показателя артериального давления.
Повышенный коэффициент атерогенности образуется вследствие нарушения кровотока в организме — сосуды спазмированы, переносят жидкую ткань недостаточно быстро. Обмен веществ, в том числе и липидов при этом так же замедляется.

Лечение. Специфическое. Нужно снизить показатели АД, вернуть их в норму. По ситуации назначают ингибиторы АПФ (Периндоприл, Перинева, Капотен и аналогичные), бета-блокаторы (Метопролол и др.), антагонисты кальция (Дилтиазем, Верапамил), сартаны, средства центрального действия.
Также диуретики. Мочегонные (Верошпирон, Гипотиазид, Фуросемид). Вопрос очень сложный. Без консультации кардиолога, а то и не одной, не обойтись.
Заболевания органов эндокринной системы
Прочие, помимо сахарного диабета. Опасны расстройства щитовидной железы. Если она вырабатываем мало гормонов, скорость метаболизма падает.
Лечение. Назначают синтетические аналоги йода. Проводят заместительную терапию.
Когда индекс атерогенности повышен — это значит, что имеет место нарушение со стороны печени или органов эндокринной системы, реже неправильный образ жизни, и влияние вредных привычек.
Причины снижения
Пониженный коэффициент атерогенности — это явление очень редкое, но не опасное, скорее наоборот риски отложения липидов и развития атеросклероза минимальные.
Если говорить о причинах:
- Спортивный образ жизни. Либо систематическая физическая активность на уровне, близком к пику собственных сил. Если пациент соблюдает рекомендации по питанию, интенсивные нагрузки пойдут только в плюс. Специально перетруждаться и изводить себя нельзя ни в коем случае. Большой пользы от этого не получить.
- Систематическое применение препаратов-статинов. Если человек давно лечится, в пониженном индексе атерогенности нет ничего необычного.
- Наконец, то же самое возможно при длительной жесткой диете. И не только. Сторонники здорового образа жизни, вегетарианцы разного толка практически вне зоны риска. Поскольку получают меньше холестерина извне.
Низкий атерогенный индекс, не дотягивающий до средней нормы — это хороший результат, ничего опасного в нем нет. Напротив.
Дополнительные обследования
Изучение коэффициента дает представление о состоянии липидного обмена. Равно как и прочие показатели в расширенном анализе крови. Но понять, что виной нарушениям не получится.
Нужны вспомогательные способы:
- УЗИ печени. Ультразвуковая оценка состояния органа. Любые отклонения можно считать вероятной причиной изменений индекса атерогенности.
- Устный опрос, исследование анамнеза. Если виновники-провокаторы субъективные, это очевидно. Задают вопросы по образу жизни, привычкам. Характеру питания, повседневной активности, перенесенным патологиям и проч. Обязательно изучают наследственность.
- Анализ крови биохимический. Основной интерес представляют показатели АСТ, АЛТ. Это так называемые печеночные значения. Если органических изменений на УЗИ нет, не всегда речь идет о норме. Вполне может быть, что процесс в зачаточном состоянии. Анализ укажет на начальные стадии.
- Исследование крови на сахар. В том числе с нагрузочным тестом. Используют, чтобы выявить диабет.
- Изучение концентрации гормонов.
- Измерение артериального давления. При необходимости — суточное мониторирование.
Исследования простые, но информативные.
Методы снижения атерогенного индекса
Об этиотропной терапии сказано ранее. Что же делать с самим атерогенным индексом? Нужна симптоматическая коррекция.
Используют специальные медикаменты:
- Статины. Выводят холестерин, утилизируют его, помогают очистить сосуды от бляшек. Аторис, Аторвастатин и прочие наименования. Выбор остается за специалистом.
- Фибраты. Их применяют не всегда. По потребности и только когда статины не справляются. Например, Гемфиброзил.
- Никотиновая кислота. В борьбе с некоторыми формами гиперлипидемий она незаменима.
Огромная роль отводится диете. Важно полностью отказаться от полуфабрикатов, консервов, сомнительного вида колбас, фаст-фуда. Предпочтение отдают пище собственного приготовления. Натуральным продуктам. В рацион включают как можно больше растительных компонентов.
Обязательно бросают и вредные привычки. Курение и потребление спиртного.
Прогноз
Благоприятный в большинстве случаев, если патологию лечат с ранних же стадий. Наследственные гиперлипидемии устраняются хуже, но симптоматическая коррекция возможна. Пусть и придется принимать препараты чуть не всю жизнь. Потому большой разницы нет.
Индекс (коэффициент) атерогенности — это показатель, который отражает риски атеросклероза, опасного состояния, когда холестерин откладывается на стенках сосудов, вызывает ишемические процессы.
По результатам диагностики, в том числе и вспомогательными методами, назначают специальное лечение. Без него прогнозы негативные. Потому тянуть не стоит.
Источник
