Биохимический анализ крови при саркоме
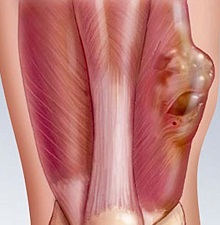
Рак костей находится в числе самых распространенных онкологических заболеваний у детей. Одна из его разновидностей – остеосаркома, на долю которой приходится почти 60% случаев. Она отличается стремительным развитием, что делает прогнозы неблагоприятными. Почему она возникает? Какие симптомы остеогенной саркомы у детей? Как ее лечить?
Проявление остеогенной саркомы у детей
Остеосаркома является самой распространенной злокачественной первичной опухолью костей. Она очень агрессивная, быстрорастущая, рано дает метастазы. Примечательно, что этот вид рака чаще возникают в возрасте от 10 до 20 лет. Среди больных мужчин в 1.5 раза больше, чем женщин
На втором месте после остеогенной саркомы находится саркома Юинга. О том, как лечить саркому Юинга у детей можно узнать, перейдя по ссылке.
Остеогенная саркома развивается непосредственно из костной ткани, поэтому ее называют первичной. Чаще всего она локализуется в метафизе трубчатых длинных костей нижних и верхних конечностей: в бедре, плечевой, малоберцовой, лучевой, локтевой кости и т.д. Объясняется это тем, что ноги и руки больше всего подвергаются физическим нагрузкам. В редких случаях остеосаркому находят в костях черепа, таза и стопах. Опухоли костей лица у детей встречаются чаще, чем у взрослых
Клетки остеосаркомы продуцируют незрелую костную ткань. По мере роста, злокачественные опухоли костей у детей распространяются на хрящевую и фиброзную ткань, мышцы, в костномозговой канал. Кость разрушается, что приводит к нарушению ее функциональности
Классификация остеогенной саркомы
По рентгенологической картине остеогенные саркомы делят на:
- остеолитическую. Это веретенообразная, перистая опухоль. При разрезе кровоточит. Остеолитическая остеосаркома приводит к истончению стенок кости;
- остеопластическую. Это образование с четкими краями. У него плотная консистенция, цвет – светлый. Остеопластическая форма остеосаркомы растет равномерно по длине и ширине кости, приводя к разрушению костной ткани;
- смешанную (сочетает признаки двух предыдущих видов).
ВОЗ — классификация остеосаркомы
Классическая:
- Остеобластическая;
- Хондробластическая;
- Фибробластическая;
- Телеангиэктатическая;
- Мелкоклеточная;
- Низкозлокачественная центральная;
- Вторичная;
- Параоссальная как правило, низкая;
- Периостальная промежуточная;
- Высокозлокачественная поверхностная высокая.
Более подробно узнать о классификации можно в статье: Остеогенная саркома: причины, симптомы и лечение.
Отличаются они по гистологическому строению. От вида опухоли зависит прогноз жизни для больного. Менее агрессивными считаются высокодифференцированная и периостальная остеосаркома. Высокая степень злокачественности у вторичной, мелкоклеточной, низкодифференцированной и классической остеогенной саркомы. Последний вид выявляют у 90% юных больных. Остальные встречаются редко.
Остеогенная сакрома у детей: причины
От чего возникает рак костей? Согласно различным теориям, на его развитие могут повлиять такие факторы:
- ионизирующее радиоактивное излучение. Существует мнение, что лечение облучением во многих случаях становится причиной остеосаркомы у детей;
- канцерогены и химические вещества (в частности бериллий);
- генетическая предрасположенность;
- болезни костей (костно-хрящевые экзостазы, фиброзная дисплазия, болезнь Паджета);
- воспалительные заболевания.
Эти факторы запускают механизм опухолевого роста, который начинается с нарушения внутриклеточных процессов деления и роста. Они приводят к появлению атипичных клеток, которые не контролируются организмом. Таким образом возникают новообразования.
Возможно, распространенность болезни среди подростков связана с тем, что скелет в это время растет и развивается. Чрезмерные физические нагрузки могут сыграть отрицательную роль.
Также обсуждается роль травматического фактора, так как часто именно после переломов или ушибов проявлялись симптомы рака. В итоге врачи пришли к выводу, что травма служит лишь катализатором появления боли, но не является причиной саркомы. Наоборот, патологические изменения в костях приводят к переломам.
Симптомы остеосаркомы у детей и подростков
Основной симптом опухолей кости – это прогрессирующая боль ноющего характера. Часто она усиливается по ночам. Устранить ее с помощью анальгетиков удается лишь на короткий промежуток времени.
На ряду с болью ограничивается подвижность сустава, происходят переломы в пораженных местах. Рак, локализующийся в ногах, приводит к хромоте. По мере роста образования появляется припухлость, отечность, покраснение кожи, выпячивание вен. Ткани в области опухлости очень твердые.
Опухоли костей черепа у детей растут быстро и приводят к его деформации, которая заметна визуально. В итоге новообразование прорастает наружу или внутрь мозга. После этого возникают такие симптомы, как головная боль, головокружение, тошнота.
Симптомы осеогенной саркомы у детей развиваются стремительно, они ярко выражены. Хотя бывают случаи медленно прогрессирующей болезни, с малозаметными проявлениями.
Также, признаком остеосаркомы в детском возрасте может являться резкое похудение, постоянная усталость и сонливость. На поздних стадиях возможно повышение температуры тела до 38-39ᵒ. Конечно, все эти симптомы не обязательно говорят о наличии рака у ребенка.
Стоит отметить, что доброкачественные опухоли костей у детей встречаются намного чаще (почти 90%), поэтому впадать в панику, без постановки точного диагноза не стоит.
Стадии остеогенной саркомы
Остеогенная саркома у ребенка классифицируется по стандартам TNM:
| 1 стадия (А) | G1, 2 | T1 | N0 | M0 |
| 1 стадия (Б) | G1, 2 | T2 | N0 | M0 |
| 2 стадия (А) | G3. 4 | T1 | N0 | M0 |
| 2 стадия (Б) | G3, 4 | T2 | N0 | M0 |
| 3 стадия | Не определяется | T3 | N0 | M0 |
| 4 стадия (А) | Любая G | Любая T | N1 | M1a |
| 4 стадия (Б) | Любая G | Любая T | Любая N | Любая M, M1б |
| G — степень злокачественности | T — первичная опухоль | N — региональные лимфатические узды | M — отдаленные метастазы |
| G1 и G2 — низкая степень злокачественности, высоко или средне дифференцированная опухоль | T1– образование до 8 см в наибольше измерении | N0 – нет признаков поражения лимфатических узлов | M0 – нет признаков отдаленных метастаз |
| G3 — G4 – высокая степень злокачественности, низкодифференцированная и недифференцированная опухоль | T2 – образование более 8 см в наибольшем измерении | N1 – региональные лимфатические узлы поражены метастазами | M1а – метастазы в легком |
| T3 – прерывистая опухоль в первично пораженной кости | M1б – метастазы в других органах и тканях |
Диагностика остеогенной опухоли кости у детей
Первым делом врач собирает данные анамнеза и проводит внешний осмотр и пальпацию больного места. Характерными признаками саркомы является прогрессирующая боль, опухлость, на фоне которой возникает гиперемия, выступание венозной сетки. Также доктор проверяет подвижность сустава.
При подозрении на опухоль делают рентгенологическое исследование. Это самый первый шаг на пути к выявлению рака костей. На рентгенологическом снимке можно увидеть патологические изменения в костях, которые характерны для остеосаркомы (шпоры, козырьки и спикулы). С другой стороны, рентген является малоэффективным методом при опухолях маленького размера.
Для получения более точных сведений о расположении и степени распространенности новообразования применяют компьютерную томографию (КТ), которая делает снимки в разных проекциях и подает изображение на компьютер. После консультации онколога и подтверждения наличия рака, ребенка госпитализируют в онкологический центр для дальнейших исследований. Там еще раз делают рентген и КТ.
В условиях стационара диагностика остеосаркомы у детей включает такие мероприятия:
- магнитно-резонансную томографию. МРТ больше подходит для оценки костного мозга и мягких тканей у детей;
- определение наличия отдаленных метастаз. Обязательно проводят КТ легких, а также сцинтиграфию (контрастное сканирование костей скелета). Во время сцинтиграфии в организм вводят определенные радиоактивные изотопы, которые накапливаются костной тканью, после чего их можно просканировать и получить детальную картину всего скелета человека. Такой метод исследований позволяет найти даже самые мелкие метастазы. Возможно понадобится сделать УЗИ органов таза, грудной клетки и брюшной полости, а также региональных лимфатических узлов, чтобы исключить их патологии;
- биопсию. Биопсия – это операция, во время которой специальной иглой делают забор частички опухолевых клеток, с целью изучения их в лаборатории. Биопсия позволяет уточнить вид и степень злокачественности остеосаркомы у ребенка, которые влияют на тактику лечения и прогнозы. Конечно, такая операция сложная и имеет свои осложнения (например, заражение крови или кровотечение), поэтому ее делают уже после госпитализации больного.
Дифференциальную диагностику проводят по саркоме Юинга и острому гематогенному остеомиелиту, так как эти недуги больше всего похожи на остеосаркому.
Перед началом лечения необходимо сдать такие анализы:
- общий анализ крови. При саркоме кости у детей в крови повышается уровень СОЭ, наблюдается лейкоцитоз и анемия;• общий анализ мочи для выявления проблем в работе почек;
- анализ крови на онкомаркеры;
- биохимический анализ крови. В первую очередь проверяют уровень фосфатазы, повышение которого свидетельствует об интенсивности процессов остеолиза в кости. Другие показатели (уровень белков, билирубина, глюкозы и т.д.) важны для оценки состояния всех внутренних органов;
- бактериологический посев (при подозрении на инфекционные заболевания).
Перед назначением химиопрепаратов ребенку проверяют слух и делают кардиограмму, чтобы проанализировать работу сердечно-сосудистой системы. По показаниям могут назначить анализ спинномозговой жидкости или пункцию из костного мозга, а также КТ (или МРТ) с контрастированием областей, где предположительно находятся метастазы (это может быть КТ головного мозга, щитовидной железы, простаты и т.д.).
Лечение остеогенной саркомы в детском возрасте
План лечения составляется на основании данных, полученных после диагностики. До его начала необходимо получить консультацию таких врачей, как ортопед, хирург, кардиолог, сурдолог, невролог или других, по необходимости. Дети обязательно проходят консультацию психолога и диетолога (для корректировки питания). Диетолог определит меню, оно должно исключать жирную, жаренную и острую пищу, включать больше белков
До госпитализации необходима симптоматическая терапия. Для снятия боли и жара используют наркотические и ненаркотические анальгетики (Ибупрофен, Кеторолак, Кодеин, Трамадол, Морфин и Метадон). Для уменьшения интоксикации организма внутривенно вводят солевые растворы. На ряду с этими мероприятиями, важно обеспечить неподвижность больной конечности (забинтовать, наложить шину и т.д.).
В основном лечение остеогенной саркомы у детей состоит из операции и химиотерапии. Лучевая терапия при раке костей используется редко, в тех случаях, когда нет возможности поведения радикального удаления опухоли.
Неоадьювантная химиотерапия
Химиотерапию при остеосаркоме в детском возрасте проводят в условиях стационара, до и после операции. Предоперационное лечение химиопрепаратами позволяет остановить рост опухоли и метастаз, добиться уменьшения их размера, что увеличивает эффективность последующей резекции.
Какие препараты помогают при остеосаркоме у детей?
Цитостатики: Цисплатин, Адриабластин, Ифосфамид, Доксорубицин, Этопозид и Метотрексат.
В дооперационный период все пациенты получают препараты по стандартному протоколу EURAMOS 1 – это комбинация Цисплатина, Метотрексата и Доксорубцина. Курс составляет 10 недель. Дозы рассчитываются индивидуально и могут увеличиваться или уменьшаться по показаниям.
Хирургическое лечение
На 11 неделе проводится операция, которая направлена на максимально возможное удаление саркомы и ее метастаз. Благодаря развитию в области микрохирургии и протезирования большинство резекций опухоли кости у детей проводят без ампутации конечностей, а удаленный участок заменяют протезом. В тяжелых случаях, когда размер опухоли составляет более 10 см или наблюдается прогрессирование болезни, органосохраняющие операции не проводят, так как они оставляют большой риск повторного развития рака. В таких случаях ампутация будет более эффективной. Вместо удаленной конечности или позвонка устанавливают искусственный протез.
При саркоме небольших размеров возможно проведение операции такими методиками, как Гамма-нож или криозаморозка жидким азотом. Они предполагают наличие лишь маленького отверстия в кости, которое по окончанию процедуры закрывают костным цементом.
Хирургические вмешательства производят под наблюдением КТ и микроскопического оборудования. Одновременно с операцией может быть проведена открытая биопсия. Полученные материалы отправляют на гистологию и цитологию. Опухоли больших размеров иногда не получается вырезать полностью, поэтому дополнительно проводят облучение остеосаркомы.
Адьювантная химиотерапия при раке кости у детей
Удаленные частицы тканей исследуют в лаборатории, чтобы определить насколько эффективной была химиотерапия. Эта оценка производится в зависимости от количества оставшихся жизнеспособных клеток рака. Хорошим результатом считается менее 10% жизнеспособных клеток. В таком случае протокол химиотерапии не меняют. У пациентов с плохим ответом на лечение дополнительно к Цисплатину, Доксорубцину и Метотрексату вводят Этопозидин и Ифосфамид. Длительность курса по разным схемам составляет 29, 40 и 104 недели. Некоторые специалисты рекомендуют проводить вместе с химиопрепаратами иммунотерапию интерфероном.
По ходу проведения химиотерапии необходимо периодически сдавать анализы, которые перечислялись в пункте диагностики. Так как препараты токсичные, возможны нарушения в работе сердца, почек и других органов. Если есть подозрения на нарушение гемостаза, важным моментом является проверка свертываемости крови. При любых отклонениях дозировки корректируются, проводят поддерживающую терапию. Например, при отравлении Метотрексатом развивается почечная недостаточность и миелосупрессия. Для устранения этих последствий применяют препарат Глукарпидаз. В подобных случаях цитостатики могут отменять и заменять на Циклофосфамид, Месну или др.
Рекомендуют после перечисленных химиопрепаратов пройти курс Г-КСФ. Также во время лечения должна проводится гидрация и кардиопротекция. Пациентам назначают антиэметики, антибиотики, противорвотные, слабительные, по надобности – антидепрессанты или транквилизаторы.
Обследования после лечения, реабилитация
Для контроля за опухолью в течение 2 недель после операции ребенку делают рентген, а чуть позже – МРТ первичного очага и метастаз. В первый и второй год каждые 3 месяца делают контрольный рентген и сцинтиграфию, берут общий и биохимический анализ крови, а если есть признаки прогрессирования заболевания – проводят МРТ с контрастом. На третий и в последующие года проверку проходят раз в полгода.
Лечение считается эффективным при подтверждении регрессии опухоли, отсутствии рецидивов и метастазов в другие органы.
В случае рецидива лечение остеосаркомы у детей подбирается в зависимости от обстоятельств: ее могут просто удалить, либо дополнить операцию химиотерапией. В легких случаях применяют паллиативные методы. При рецидивах назначают такие химиопрепараты, как Карбоплатин, Этопозидин, Вепезид.
Облучение остеогенной опухоли у детей и подростков может сказаться на умственном и физическом развитии, а также повлиять на возникновение других злокачественных образований в будущем, поэтому его стараются избегать.
Химиотерапия тоже имеет свои последствия: облысение, потеря веса, постоянная тошнота и рвота – это далеко не весь список. Реабилитация после прохождения лечения займет какое-то время. Ребенок не сможет вести обычный образ жизни, посещать школу и т.д. При установке протезов необходимо научиться их использовать.
Метастазы при остеосаркоме
Метастазы при остеогенной саркоме в 70% случаев проникают в легкие, реже – на другие кости и органы. Распространяются они гематогенно. Лимфогенное метастазирование для остеогенных сарком не характерно. Возможно наличие микрометастазов, которые не видно при обследовании. Химиотерапия помогает уничтожить эти мельчайшие очаги болезни.
Метастазы при саркоме обнаруживают уже спустя полгода — год от появления первых симптомов болезни. У 10% юношей и девушек на момент постановления диагноза уже присутствуют отдаленные метастазы. Если отдаленный очаг единичный (например, он находится только в легких), то прогноз выживаемости после радикальной операции больше, чем при множественных поражениях костей.
Прогноз жизни при остеосаркоме у детей
При остеогенной саркоме у детей прогноз зависит от нескольких факторов:
- размера онкоопухоли и наличии метастаз;
- гистологического типа саркомы;
- ее расположения;
- объема удаления образования;
- реакция на проведенную химиотерапию.
Прогнозы для людей с раком костей рук или ног немного выше, чем при расположении новообразования в области туловища и головы.
Высокая продолжительность жизни при остеосаркоме у детей, которым была проведена радикальная операция, а ответ на химиотерапию показал хорошие результаты. Статистика показывает, что плохой ответ на химиотерапию уменьшает шансы на выживаемость почти в 2 раза. Также значительно ухудшает прогноз рецидив остеосаркомы.
В общем, 5-летняя продолжительность жизни наблюдается у 60-70% маленьких пациентов, прошедших комплексное лечение. Молодой организм быстрее восстанавливается, главное вовремя заметить признаки болезни и своевременно начать терапию.
Информативное видео
Будьте здоровы!
Источник
 Саркомы — общее название злокачественных опухолей, которые образуются из разных типов соединительной ткани.
Саркомы — общее название злокачественных опухолей, которые образуются из разных типов соединительной ткани.
Их отличает прогрессивный, очень быстрый рост и частые рецидивы, особенно у детей. Такое поведение сарком объясняется ускоренным развитием в молодом возрасте соединительной и мышечной тканей. В отличие от рака (злокачественных новообразований из эпителиальной ткани), саркомы не привязаны к какому-либо конкретному органу.
Эти опухоли могут быть первичными или вторичными. Например, саркомы костей развиваются как непосредственно из костной ткани (параостальная саркома, хондросаркома), так и из тканей некостного происхождения, хотя сами при этом расположены в кости (саркома Юинга, ангиосаркома и др.).
Что это за болезнь?
Саркома – группа злокачественных опухолей, состоящих из разных вариантов соединительной ткани. Саркома чаще всего поражает кожу и кости, однако может локализироваться и в других органах: легких, желудке, сосудах, лимфатических узлах. На срезе опухоль имеет вид «рыбьего мяса».
Общие характеристики болезни:
- Высокая степень злокачественности;
- Инвазивный тип роста с прорастанием окружающих тканей;
- Вырастание до больших размеров;
- Частое и ранее метастазирование в лимфатические узлы и внутренние органы (печень, легкие);
- Частые рецидивы после удаления опухоли.
Саркома встречается не часто – 2 случая на 100 000 населения. Ее доля составляет 5% от всех злокачественных опухолей, но по количеству летальных случаев саркома занимает второе место после рака. У 40% больных поражаются нижние конечности.
Классификация
Саркома имеет множество классификаций. В соответствии с происхождением саркомы делятся:
- На опухоли, происходящие из твердых тканей;
- Из мягкотканных структур.
По степени злокачественности саркомы делятся на:
- Высокозлокачественные – быстрое деление и рост опухолевых клеточных структур, мало стромы, широко развита сосудистая система опухоли;
- С низкой злокачественностью – деление клеток происходит с невысокой активностью, они отлично дифференцируются, содержание опухолевых клеток сравнительно низкое, сосудов в опухоли мало, а стромы, наоборот, много.
В зависимости от типа тканей, саркомы классифицируются на остеосаркомы, ретикулосаркомы, хондросаркомы, цистосаркомы, липосаркомы и пр.
По степени дифференцировки саркомы подразделяются на несколько разновидностей:
- GX – невозможно определить дифференцировку клеточных структур;
- G1 – высокодифференцированная саркома;
- G2 – умеренно дифференцированная саркома;
- G3 – низкодифференцированная саркома;
- G4 – недифференцированные саркомы.
Клеточная дифференциация предполагает определение типа клеток, вида ткани, к которой они относятся и пр. С понижением дифференциации клеток возрастает злокачественность саркомного образования.
С ростом злокачественности опухоль начинает интенсивно увеличиваться, что приводит к повышенной инфильтративности и еще более быстрому развитию опухолевого процесса.
Виды саркомы
Современной медицине известны такие типа данного заболевания:
- Поражение мягких тканей. Основной её симптом – появление опухоли без чётких очертаний, сопровождающаяся болью. Распространена на плече, бедре и других областях мышечных массивов.
- Саркома Капоши – одна из самых распространённых опухолей мягких тканей. Новообразования поражают кожу и, как правило, наблюдаются у больных ВИЧ.
- Саркома лёгких – болезнь развивается в соединительной ткани бронхов или в ткани между альвеолами в лёгких. Основные симптомы: сухой кашель, отдышка, боль в груди, кровохарканье, вялость, сонливость, высокая температура.
- Саркома молочной железы – стремительная болезнь, характеризующаяся быстрым ростом тканей и, соответственно, увеличением молочной железы. Боль, покраснение кожи молочной железы, расширение подкожных вен – эти и другие симптомы характеризуют опухоль.
- Саркома матки – нечасто встречающееся заболевание, приблизительно в 3-5% случаев. Межменструальные кровотечения – основной показатель появления болезни.
- Поражение кости. Симптомы – неутихающие боли, нарушение функционирования конечностей, припухлость около кости.
- Саркома Юинга – болезнь поражает костный скелет. Возникает, как правило, в области позвоночника, ключиц, рёбер, лопаток и т.д. Симптоматика: боль, особенно усиленная ночью, активное развитие саркомы, вследствие чего поражается и соседний сустав, патологический перелом.
- Остеосаркома – болезнь, поражающая сами кости. Основные симптомы: тупая постепенно усиливающаяся боль, нарушение функционирования поражённой конечности. Ощупывание приводит к резкой боли.
- Хордома — болезнь, поражающая, как правило, основание черепа и область крестца. Отличается поздним и нечастым метастазированием. Опухоль приводит к нарушению костных структур позвоночника, это приводит к нарушению функционирования тазовых органов.

Причины
Существует множество причин, по которым может развиться саркома. Многие думают, что это та болезнь, которая развивается исключительно генетически, но это не всегда так – некоторые физические и бытовые воздействия также могут стать предпосылкой рака.
Среди них:
- Физическое нарушение целостности ткани (из-за этого соединительные и эпителиальные ткани начинают быстро регенерироваться, из-за чего клетки активно делятся. Это значит, что недиффиренцированные очаги иммунная система не может выявить полностью и уничтожить вовремя. Именно эти клетки становятся основой саркомы. В группе риска находятся люди с рубцами, переломами, ожогами. За здоровьем нужно следить людям, у которых в теле присутствуют инородные предметы, а также тем, кто недавно перенес операции).
- Воздействие химических отравляющих веществ (когда канцерогены попадают в организм, они разрушают здоровые клетки вследствие своей химической активности. Соединения стимулируют изменения в характере ДНК в ядре клетки, а значит, способствуют ее перерождению в злокачественную. У клеток меняется строение, а значит, вновь образующиеся клетки также имеют нарушенную структуру ДНК. Особенно опасны такие химические соединения – мышьяк, асбест, диоксин, углеводороды ароматического ряда – толуол, стирол, фенол, бензол).
- Облучение радиоактивностью (когда через клетки проходит сильное облучение, происходит образование свободных радикалов и ионизация клеток. Это приводит к повреждению генетического аппарата и мутации – многие последующие клетки становятся недифференцированными, а значит, способны разрастаться. Часто саркомы появляются у людей, работающих с радиоактивными элементами, у тех, кто имеет дело с оборудованием для проведения рентгена или у ликвидаторов последствий взрыва на Чернобыльской АЭС. Иногда также саркомы становятся следствием лучевой терапии, которая была направлена на разрушение другой онкологии).
- Вирусы (попадание в организм некоторых вирусных структур может приводить к появлению сарком – например, такой активностью обладает ВИЧ-1 (саркома Капоши появляется из-за действия этого вируса) и 8 тип вируса герпеса.
- Генетическая предрасположенность (при этом у заболевших саркомой отмечается отсутствие особого гена, который приостанавливает и подавляет разрастание опухоли из здоровой соединительной ткани. Это может наблюдаться при наличии ретинобластомы, синдрома Ли-Фраумени или нейрофибоматоза 1 типа).
Иногда даже подростковый гормональный рост может стать причиной болезни – когда ребенок растет, клетки органов, костей и мышц делятся очень быстро (некоторые клетки остаются незрелыми), а это – благоприятная среда для новообразований типа саркомы, особенно, если есть проблемы с иммунитетом. Чаще всего саркомы при этом появляются в бедренных костях. В группе риска находятся мальчики с высоким ростом.
Симптомы саркомы
Клиническая картина саркомы (см. фото) зависит от локализации и характеристик её злокачественности. Основные симптомы заболевания приведены в таблице.
| Группа симптомов | Проявления |
| Болевой синдром |
|
| Появление опухоли |
|
| Нарушение функции пораженного органа или сегмента |
|
| Прорастание окружающих тканей |
|
В основе разделения сарком на стадии лежат:
- Размеры первичной опухоли;
- Распространение за пределы капсулы органа или фасции анатомического образования, из которых саркома произрастает (мышцы, кости, сухожилия и т.д.);
- Вовлечение в процесс и прорастание окружающих тканей;
- Наличие метастаз в регионарные лимфатические узлы;
- Наличие метастазирования в отдаленные органы.
Гистологический тип опухоли не влияет на стадийность сарком, в отличии от первичного места локализации опухоли в организме. Именно то, в каком органе начала свой рост саркома, больше всего влияет на определение стадии процесса.
Метастазы при саркоме
Пути метастазирования саркомы могут быть лимфогенными, гематогенными и смешанными. Из органов малого таза, кишечника, желудка и пищевода, гортани по лимфогенному пути метастазы саркомы достигают легких, печени, костей скелета и других органов.
По гематогенному пути (посредством венозных и артериальных сосудов) опухолевые клетки или метастазы также распространяются по здоровым тканям. Но саркомы, например, молочной и щитовидной желез, легочные, бронхиальные, из яичников распространяются лимфогенными и гематогенными путями. Нельзя предугадать орган, где будут скапливаться элементы микроциркуляторного русла и начнется рост новой опухоли. Пылевые метастазы саркомы желудка и органов малого таза распространяются по брюшине и грудной области с геморрагическим выпотом – асцитом.
Онкопроцесс на нижней губе, кончике языка и в полости рта метастазирует больше в лимфоузлы подбородка и под челюстью. Образования в корне языка, на дне ротовой полости, в глотке, гортани, ЩЖ метастазируют в ЛУ сосудов и нервов шеи. Из молочной железы онкоклетки распространяются в область ключицы, в ЛУ с наружной стороны грудино-ключично-сосцевидной мышцы. Из брюшины они попадают к внутренней стороне грудино-ключично-сосцевидной мышцы и могут расположиться позади или между ее ножками.
Больше всего происходит метастазирование при саркоме Юинга у детей и взрослых, лимфосаркоме, липосаркоме, фиброзной гистиоцитоме даже при размере до 1 см за счет скопления кальция в онкоочаге, интенсивного кровотока и активного роста онкоклеток. У этих образований отсутствует капсула, которая могла бы ограничить их рост и размножение.
Течение онкопроцесса не усложняется, а его лечение в связи с метастазами в регионарные лимфоузлы будет не таким глобальным. При отдаленных метастазах во внутренних органах, наоборот, опухоль разрастается до больших размеров, их может быть несколько. Лечение усложняется, применяется комплексная терапия: операция, химия и облучение. Удаляют, как правило, одиночные метастазы. Иссечение множественных метастазов не проводят, оно не будет эффективным. Первичные очаги отличаются от метастазов большим количеством сосудов, митозов клеток. В метастазах больше некрозирующих участков. Иногда их находят раньше, чем первичный очаг.
Последствия саркомы следующие:
- сдавливаются окружающие органы;
- в кишечнике может возникнуть непроходимость или перфорация, перитонит – воспаление брюшных листков;
- возникает слоновость на фоне нарушенного оттока лимфы при сдавлении ЛУ;
- деформируются конечности, и ограничивается движение при наличии крупных опухолей в области костей и мышц;
- возникают внутренние кровоизлияния при распаде онкообразования.
Диагностика
Обследование у врача.
На консультации врач-онколог соберет информацию, которые позволяют правильно поставить диагноз. При осмотре врач обращает внимание на внешние диагностические признаки саркомы:
- истощение
- желтуха
- бледность
- цианотичный оттенок губ
- отечность лица
- переполнение поверхностных вен головы
- бляшки и узелки при саркоме кожи
- изменение кожи над опухолью
Кроме того, при саркоме с высокой степенью злокачественности всегда сильно выражены симптомы интоксикации:
- повышенная температура тела
- слабость
- ночная потливость
- снижение аппетита
Онколог обязательно выяснит, как давно появились симптомы саркомы, как быстро они прогрессируют, были ли у близких родственников злокачественные опухоли. После опроса врач даст направление на обследование для уточнения типа опухоли, ее локализации, определения уровня злокачественности, наличия метастазов.

Лабораторные анализы
Биопсия и гистологическое исследование при саркоме. Специальной биопсийной иглой или щипцами берут небольшой кусочек опухоли для исследования под микроскопом.
При любом типе саркомы обязательно обнаруживаются:
- извивистые капилляры с тонкими стенками
- разнонаправленные пучки нетипичных злокачественных клеток
- измененные клетки с тонкой клеточной оболочкой и крупными ядрами
- отсутствие нормальных клеток, характерных для данной ткани
- большое количество межклеточного вещества, которое содержит много элементов соединительной ткани (гиалиновых, хрящевых)
Цитогенетическое исследование выявляет аномалии в хромосомах злокачественных клеток.
Исследование крови
Специфических онкомаркеров при саркоме нет. Это означает, что по анализу крови нельзя однозначно определить эту разновидность опухоли.
Общий анализ крови при саркоме
На начальных стадиях заболевания изменений нет. В дальнейшем появляются отклонения:значительное снижение гемоглобина и количества эритроцитов –
- анемия, менее 100 г/л
- незначительное повышение уровня лейкоцитов – лейкоцитоз свыше 9,0*109/л.
- снижение числа тромбоцитов – тромбоцитопения менее 150․109/л.
- повышение СОЭ – свыше 15 мм/час.
Биохимический анализ крови при саркоме показывает повышение уровня лактатдегидрогеназы свыше 250 Ед/л. Высокие концентрации этого фермента свидетельствуют об агрессивном течении болезни.
УЗИ
Ультразвуковое исследование применяется при саркоме, расположенной в брюшной полости и мягких тканях.
Исследование позволяет оценить размер и структуру опухоли:
- новообразование без капсулы, которое раздвигает и сдавливает окружающие ткани;
- узловые образования в мышцах или внутренних органах (матка, почки);
- опухоль с неоднородной структурой;
- очаги некроза внутри новообразования.
Компьютерная томография
Признаки саркомы, выявляемые при КТ, зависят от локализации опухоли:
- новообразование неправильной формы
- контуры неровные размытые
- неоднородная структура опухоли
- повреждение окружающих тканей
- скопление контрастного вещества в извивистых сосудах
Часто перед процедурой в вену вводят рентгеноконтрастное вещество, которое помогает определить границы опухоли.
Рентген грудной клетки
Рентгенография при саркоме применяется для обнаружения опухолей и их метастазов в грудной клетке и костях.
Саркома средостенья (грудной клетки):
- опухоль округлой или неправильной формы
- размер от нескольких миллиметров до десятков сантиметров
- структура неоднородная
Саркома кости:
- неровный контур кости, бугристость или выпуклость без разрушения наружного слоя кости и без признаков вос
