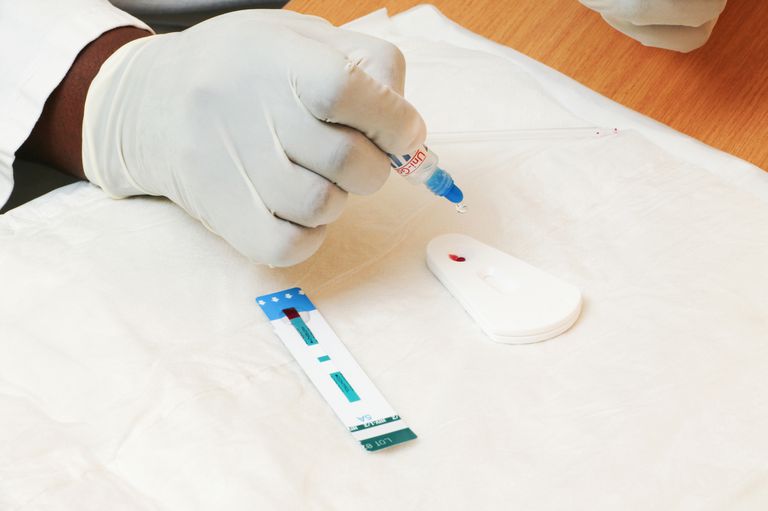
Биохимический анализ крови при флегмоне
Бесплатная консультация врача по телефону
Прием хирурга ведется ежедневно по предварительной записи!!!
ООО «Ваш Врач»
Адреса медицинских центров в Москве (единая справочная) +7 (495) 255-45-59
- +7 (495) 255-45-59
Хирургические центры в Москве
Ежедневно
с 9.00 до 20.00- Перезвоните мне
 Диагностика флегмоны не представляет особых затруднений в тех случаях, когда патологический процесс носит поверхностный характер. В этом случае тщательный осмотр места поражения может дать доктору достаточно информации для постановки правильного диагноза.
Диагностика флегмоны не представляет особых затруднений в тех случаях, когда патологический процесс носит поверхностный характер. В этом случае тщательный осмотр места поражения может дать доктору достаточно информации для постановки правильного диагноза.
В тех случаях, когда флегмона поражает глубокие ткани, охватывает клетчатку внутренних органов, требуется проведение дополнительных диагностических исследований, которые обычно назначает хирург.
Лабораторные исследования
Поскольку флегмона представляет собой воспалительный процесс, в анализах можно обнаружить характерные признаки воспаления. Прежде всего необходимо оценить общеклинические анализы крови и мочи.
- В анализе крови выявляется увеличение количества лейкоцитов. При тяжелом длительном характере воспалительного процесса возможен сдвиг лейкоцитарного ряда в сторону более молодых клеточных форм.
- Повышается скорость оседания эритроцитов крови.
- В биохимическом анализе крови может наблюдаться появления специфических воспалительных маркеров и ряда ферментов, образующихся при некротическом распаде тканей
- В анализе мочи могут наблюдаться специфические воспалительные признаки. При поражении гнойным процессом околопочечной клетчатки в моче могут наблюдаться выраженные изменения – значительное количество эритроцитов, белка, кетоновых тел. Появление в моче кетоновых тел является свидетельством тяжелой общей интоксикации организма.
Как правило, эти лабораторные данные свидетельствуют о наличии в организме воспалительного процесса, не уточняя его локализацию. Для определения местонахождения воспалительного процесса врач может назначить дополнительные инструментальные исследования.
Клинический осмотр
Первые диагностические признаки врач обнаруживает уже при расспросе пациента и осмотре места поражения. Как правило, пациент предъявляет жалобы на боль в пораженной области и повышение температуры. При охвате флегмонозным процессом конечности возможно нарушение ее функций и объёма движений в суставах. При локализации флегмоны в брюшной полсти пациент жалуется на боль в животе и напряжение мышц брюшного пресса.
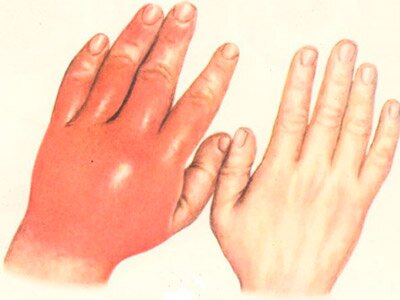
 Визуальная оценка флегмоны выявляет на пораженном участке признаки воспаления, отечность, покраснение или синюшность кожных покровов, появление уплотнения или флюктуации. Кожа в мете поражения горячая на ощупь и лоснящаяся. При надавливании или прикосновении к месту воспаления пациент жалуется на резкую боль.
Визуальная оценка флегмоны выявляет на пораженном участке признаки воспаления, отечность, покраснение или синюшность кожных покровов, появление уплотнения или флюктуации. Кожа в мете поражения горячая на ощупь и лоснящаяся. При надавливании или прикосновении к месту воспаления пациент жалуется на резкую боль.
Возможно выявление признаков общей интоксикации в виде подъема температуры, озноба, общего недомогания.
При обращении в нашу клинику хирург, прежде всего, осматривает пациента, тщательно расспрашивает и уточняет анамнестические данные. При необходимости в нашей клинике возможно пройти самые современные лабораторно инструментальные исследования для уточнения диагноза и выбора наиболее эффективного метода терапии.
Инструментальные методы
Диагностика флегмоны при глубоком расположении может вызвать ряд затруднений и потребовать проведения дополнительных методов исследования.
- Возможно проведение пациенту компьютерной томографии для определения локализации флегмонозного поражения, его размера и состояния тканей. Особенно информативен может быть метод при поражении органов грудной кленки или брюшной полости. Этот метод может иметь некоторые противопоказания, например, при беременности.
- Безопасным и информативным методом при поражении клетчатки вокруг мягких тканей является ультразвуковое сканирование. Этот метод основан на свойстве волн ультразвука проникать в ткани и отражаться от них различным способом в зависимости от плотности тканей. Этот метод позволяет диагностировать флегмону в брюшной полости, забрюшинном пространстве, паранефральной жировой клетчатке.
- Возможно проведение пункции полости гнойника с проведением посева на чувствительность к антибактериальным средствам.
Все описанные методы позволяют выставить точный
диагноз и назначить адекватное лечение.
Цены:
| Код | Наименование услуги | Цены |
|---|---|---|
| 1 | Первичный прием | 1200 |
| 2 | Повторный прием | 900 |
| 3 | Вызов хирурга на дом | 3500 |
| 4 | УЗИ брюшной полости | 2200 |
| 5 | УЗИ вен и сосудов | 2400 |
| 6 | Допплерометрия 2-3 триместр | 1200 |
| 7 | Ректоскопия | 1500 |
Как добраться от метро:
Наши медицинские центры находится в непосредственной близости от станций метро!!!
Агаев Тимур Алиевич
Андролог, Уролог
Лет стажа: 15
Стоимость приема — 2000 р.
Адалов Магомед Магомедович
Онколог, Хирург
Лет стажа: 44
Стоимость приема — 4000 р.
Азизов Усмон Шодиджонович
Хирург
Лет стажа: 11
Стоимость приема — 1950 р.
Азимов Рустам
Онколог, Хирург
Лет стажа: 22
Стоимость приема — р.
Алексанян Алексан Завенович
Маммолог, Онколог
Лет стажа: 47
Стоимость приема — 2600 р.
Источник
С помощью различных химических показателей (белок, глюкоза, липиды и т.д.) специалисты определяют уровень биологического функционирования различных органов и систем, а также организма в целом, что и определяет название анализа. Назначение биохимии широко распространено в современной медицине, поскольку позволяет выявить минимальные отклонения в крови задолго до начала заболевания и тем самым предотвратить его развитие и тяжелое течение. Данный способ лабораторных исследований характеризуется высокой точностью и достоверностью.
Биохимический анализ крови назначается с целью:
- профилактического обследования;
- оценки функционального состояния внутренних органов (печени, желчного пузыря, поджелудочной железы, почек, ЖКТ и др.):
- диагностики состояния белкового, жирового, углеводного, азотистого, витаминного и минерального обмена;
- контроля эффективности проводимого лечения;
- выявления эндемических и профессиональных заболеваний.
Биохимическое исследование назначает:
- терапевт, педиатр, хирург, инфекционист, акушер-гинеколог, профпатолог;
- эндокринолог, гастроэнтеролог, гепатолог, пульмонолог, уролог, нефролог, невролог, андролог;
- гематолог, аллерголог;
- ревматолог, кардиолог;
- онколог.
Для исследования используется:
- капиллярная кровь – делают прокол мякоти 4-го пальца стерильным или одноразовым скарификатором. Режим стерильности крайне обязателен, так как защищает пациента от возможного инфицирования болезнями, передающимися с кровью (СПИД, вирусный гепатит В и др.);
- венозная кровь – отбирают с помощью одноразового шприца. В последнее время широко используются вакуумные пробирки (вакутайнеры), главными преимуществами которых является наличие тонкой иглы (обеспечивает попадание в очень тонкие и склерозированные вены и минимально их травмирует) и герметичность упаковки.
Наиболее частому биохимическому исследованию подлежат следующие показатели крови:
- Глюкоза. Ее повышение в крови свидетельствует о развитии сахарного диабета. Обязательным это исследование является для пациентов с наследственной предрасположенностью и во время беременности. Бывают случаи пониженного уровня сахара в крови – это называется гипогликемией.
- Липидограмма (триглицериды, липопротеины низкой и высокой плотности, холестерин) – для оценки жирового обмена и риска возникновения атеросклероза. Необходима при подозрении на атеросклероз, в пожилом возрасте, при ишемической болезни сердца и других сердечно-сосудистых заболеваниях.
- Билирубин (общий, прямой и непрямой) является показателем функционирования печени и желчевыводящих путей. Он повышается при различных видах желтухи, гепатите, алкоголизме, приеме некоторых лекарственных средств.
- Общий белок, альбумины и глобулины – назначают при заболеваниях печени, почек, сердца, щитовидной железы, нарушениях обмена веществ и иммунной системы.
- Мочевина, мочевая кислота и креатинин – это конечные продукты распада белковых веществ. Используется в диагностике практически всех заболеваний, при которых возможно нарушение белкового обмена. Это болезни сердечно-сосудистой, мочевыделительной, костно-мышечной системы, а также сахарный диабет.
Полное биохимическое исследование крови включает:
1. Оценку белкового обмена, в т.ч. определение:
- общего белка – для диагностики заболеваний печени, почек, сердца, щитовидной железы, нарушений обмена веществ и истощения, а также перед проведением операции;
- белковых фракций (альбуминов и глобулинов) – при обследовании пациентов с острыми или хроническими инфекциями, болезнями печени, аутоиммунными состояниями и иммунодефицитом;
- специфических белков (альфа-1-антитрипсин).
2. Оценку азотистого обмена, которая основана на изучении:
- мочевины (азота мочевины) – конечного продукта белкового распада. Используется для оценки состояния пациентов с заболеваниями почек, гипертонической болезнью, инфарктом миокарда, сахарным диабетом, застойной сердечной недостаточностью и др., а также для контроля состоянии почек в результате применения лекарственных препаратов;
- мочевой кислоты – продукта распада пуриновых оснований и нуклеиновых кислот, который в крови повышается при подагре, мочекаменной болезни, после лучевой и химиотерапии;
- креатинина – образуется в мышцах и выводится почками, потому используется в диагностике их патологии.
3. Оценку жирового обмена – исследование липидограммы, которая используется для определения риска возникновения атеросклероза и включает изучение:
- общего холестерина (холестерола);
- липопротеинов высокой плотности (ЛПВП);
- липопротеинов низкой плотности (ЛПНП);
- триглицеридов;
- коэффициента атерогенности (соотношение ЛПВП и ЛПНП).
4. Оценку углеводного обмена, в т.ч. :
- глюкоза – для диагностики сахарного и гестационного (во время беременности) диабета, состояния гипер- и гикогликемии;
- гликированный гемоглобин – для выявления сахарного диабета на ранних стадиях, контроля правильности назначенной терапии;
- фруктозамин – образуется при соединении глюкозы с белками крови, позволяет ретроспективно (за 2-3 недели до анализа) оценить содержание глюкозы в крови;
- глюкозотолерантный тест – определение уровня глюкозы натощак и с углеводной нагрузкой;
- С-пептид – для определения уровня секреции инсулина и опухолей поджелудочной железы.
5. Оценку минерального обмена, в т.ч. определение концентрации в сыворотки крови:
- калия – для оценки баланса электролитов (наряду с натрием, хлором, магнием), диагностики гипертонии, хронических болезней почек, назначении сердечных и мочегонных препаратов;
- натрия – при гипертонической болезни, сердечной недостаточности, заболеваниях почек, печени и при обезвоживании;
- хлора – при ацидозе или алкалозе, контроле эффективности лечения болезней печени и почек, гипертонии и сердечной недостаточности;
- кальция – показателя деятельности сердечно-сосудистой, нервной и костной системы, состояния почек, зубов и фосфорно-кальциевого обмена;
- фосфора – при нарушении фосфорно-кальциевого обмена, функций почек и ЖКТ, диабете;
- магния – при мальабсорбции, нарушении питания, алкоголизме, поражении почек у пациентов с диабетом;
- железа – для уточнения вида анемии, при отклонениях показателей клинического анализа крови (эритроциты, гемоглобин, гематокрит, цветовой показатель), отравлении железосодержащими препаратами;
- меди – для диагностики болезней почек, ЖКТ, сахарного диабета, при нарушении питания, обмена кальция, фосфора, калия;
- кобальта, цинка, марганца, молибдена – для оценки недостаточности этих микроэлементов или интоксикации ими;
- хрома – для диагностики профзаболевания, дефицита (снижение толерантности к глюкозе) или избытка хрома (прием пищевых добавок), а такжэе при длительном парентеральном питании;
- алюминия – при длительном парентеральном питании, профессиональном заболевании;
- бора – при остеопорозе, снижении половой функции, диагностике эндемического «борного энтерита», контроля лечения препаратами бора;
- кремния – для диагностики силикоза, дефицита или избытка кремния (прием пищевых добавок);
- титана – при обследовании пациента с установленным титановым имплантатом;
- селена – при риске развития эндемического заболевания, длительном парентеральном питании, дефиците или интоксикации;
- никеля, свинца, мышьяка, кадмия, сурьмы, ртути – для диагностики интоксикации;
- лития – для определения эффективности терапии литийсодержащими препаратами.
6. Оценку витаминного обмена – определение концентрации витамина
D, В12, В1, В5, В6, фолиевой кислоты.
7. Исследование ферментов:
- аланинаминотрансфераза (АЛТ) – фермент, в большей степени содержащийся в печени и почках, его высокая концентрация в крови свидетельствует о вирусном или токсическом поражении печени, ее опухоли;
- аспартатаминотрансфераза (АСТ) – фермент, попадающий в кровь при повреждении печени;
- лактатдегидрогеназа (ЛДГ) – для диагностики повреждения тканей и мышц, инфаркта миокарда, стенокардии, гемолизом эритроцитов, патологий печени и почек;
- щелочная фосфатаза – катализатор биохимических процессов в клетках печени и желчевыводящих путей, его содержание в крови значительно повышается при закупорке протоков, а также при повышенной активности костных клеток;
- гамма-глютамилтранспетидаза (ГГТ) – белок печени и поджелудочной железы, наиболее чувствительный критерий застоя желчи. Используется и в диагностике панкреатита, инфаркта миокарда, сердечной недостаточности, диабета, гипотиреоза, онкозаболеваний с метастазами в печень.
8. Исследование функции печени
- билирубин (общий, прямой и непрямой) – назначают при болезнях печени и желчевыводящих путей, желтухе, гемолитической анемии, алкоголизме, приеме препаратов с возможным гепатотоксическим и гемолитическим эффектом;
- АЛТ, АСТ, ГГТ;
- щелочная фосфатаза;
- протромбиновый индекс – свидетельствует об изменении в системе свертывания крови, а также патологии внутренних органов, нарушении всасывания витамина К, применении некоторых лекарственных препаратов;
- альбумин в сыворотке – используется в диагностике болезней печени и почек, онкологических заболеваний, при тяжелых травмах и ожогах, а также для оценки пищевого статуса пациента;
- белок общий в сыворотке;
- фибриноген – вырабатываемый в печени белок, который участвует в свертывании крови, а также свидетельствует о заболеваниях печени, истощении и остром воспалении.
9. Определение маркера повреждения поджелудочной железы – амилазы (фермент, вырабатываемый в поджелудочной железе).
10. Кардио-ревматоидные маркеры:
- тропониты I и Т – используют для диагностики повреждения миокарда;
- миоглобин – при подозрении на острый инфаркт миокарда;
- ЛДГ;
- креатинкиназа – внутриклеточный фермент, чувствительный к повреждению сердечной мышцы;
- аполипопротеин – для оценки риска развития атеросклероза;
- СРБ (С-реактивный белок) – для оценки риска развития заболеваний сердечно-сосудистой системы, а также их осложнений, в т.ч. после коронарного шунтирования и ангиопластики.
Источник
 Флегмона – один из видов острого гнойно-воспалительного заболевания, которое развивается в подкожной жировой клетчатке с вовлечением в патологический процесс кожи. Болезнь характеризуется отсутствием фиброзной капсулы вокруг очага воспаления, поэтому гной легко распространяется по клетчатке. Врачи клиники «МедПросвет» проводят консервативное и оперативное лечение флегмоны с применением антибактериальных средств широкого спектра действия и малоинвазивных хирургических вмешательств. Раннее обращение за медицинской помощью минимизирует риск развития серьезных осложнений заболевания.
Флегмона – один из видов острого гнойно-воспалительного заболевания, которое развивается в подкожной жировой клетчатке с вовлечением в патологический процесс кожи. Болезнь характеризуется отсутствием фиброзной капсулы вокруг очага воспаления, поэтому гной легко распространяется по клетчатке. Врачи клиники «МедПросвет» проводят консервативное и оперативное лечение флегмоны с применением антибактериальных средств широкого спектра действия и малоинвазивных хирургических вмешательств. Раннее обращение за медицинской помощью минимизирует риск развития серьезных осложнений заболевания.
Причины и возбудители
Флегмона – бактериальное заболевание. Возбудителем воспалительного процесса могут выступать патогенные и условно-патогенные штаммы микроорганизмов. В 80-85% случаев болезнь развивается из-за проникновения в организм пациента стрептококков (Streptococcus pyogenes) или стафилококков (Staphylococcus aureus).
Стрептококки – группа бактерий, которые синтезируют биоактивные вещества (ферменты), препятствующие тканям человека ограничить инфекционный процесс. Из-за этого гнойное поражение не имеет четких границ. Стафилококки проникают в подкожную жировую клетчатку преимущественно через открытые раны или при наличии абсцессов, а также других типов воспалительного процесса.
Иные возможные возбудители флегмоны, которые встречаются с меньшей частотой:
- кишечная палочка;
- синегнойная палочка;
- клостридии;
- протей.
В зависимости от вида возбудителя, который стал причиной флегмоны, отличается выбор антибактериальных средств. Врачи центра «МедПросвет» перед началом лечения проводят тщательную диагностику заболевания для подбора оптимального метода лечения.
Механизм попадания возбудителя в жировую клетчатку:
- травматические повреждения кожного покрова;
- прорывы абсцессов, карбункулов или других гнойников;
- проникновение микроорганизмов из других очагов гнойного воспаления (остеомиелит, гнойный артрит и другие) с током крови;
- подкожное проникновение агрессивных химических веществ (кислоты, щелочи, скипидар и другие).
Важно отметить, что сами микроорганизмы, попавшие в макроорганизм, не всегда вызывают соответствующую проблему. Существует ряд факторов, которые повышают риск возникновения заболевания:
- состояние иммунодефицита (первичного или вторичного);
- сахарный диабет;
- наличие хронических заболеваний внутренних органов;
- злоупотребление алкоголем.
Симптомы
Флегмона – заболевание, которое характеризуется постепенным нарастанием симптомов. Это обусловлено необходимостью определенного времени для разрушения здоровых клеток. За счет ферментов, предотвращающих ограничение патологии, воспалительный процесс разливается вокруг очага первичного проникновения микроорганизма.
Клиника флегмоны обусловлена локальным инфицированием и сдавливанием тканей, а также нервных окончаний гноем, который образуется в ходе прогрессирования заболевания. Типичные признаки патологии:
- болевой синдром в области поражения подкожной клетчатки. Пациент указывает на целую зону, а не одну конкретную точку;
- покраснение (эритема) в патологическом участке;
- отечность, которая имеет вид «апельсиновой корочки». На поверхности кожи могут формироваться различные везикулы и пустулы с серозным или гнойным содержимым;
- повышение температуры тела. Выраженность лихорадки зависит от агрессивности возбудителя заболевания и его численности в очаге воспаления;
- учащение дыхания и увеличение числа сердечных сокращений. Клиника флегмоны, сопровождающаяся резким изменением функции сердечно-сосудистой и дыхательной системы, указывает на массивность инфицирования и требует немедленной госпитализации пациента;
- увеличение близкорасположенных лимфатических узлов (лимфаденит);
- головная боль, общее недомогание.
На основе указанных выше признаков врачи клиники «МедПросвет» проводят первичную диагностику флегмоны и подбирают базовое лечение. В 70-75% случаев пациенты с соответствующей проблемой чувствуют себя удовлетворительно. Тяжелая интоксикация возникает при игнорировании заболевания и отсутствии своевременной медицинской помощи.
В зависимости от выраженности процесса выделяются условные стадии флегмоны – серозная, гнойная, гнилостная, некротическая. Болезнь начинается с локального воспаления (серозная). Активация иммунных клеток и бактерий ведет к образованию гноя (гнойная форма). Прогрессирование процесса ведет к образованию большого количества выделений с неприятным запахом (гнилостная форма). При отсутствии своевременного лечения происходит отмирание поврежденных тканей (некротическая форма).
Локализация
Флегмона – воспалительное заболевание подкожной клетчатки. Эта патология может возникать практически везде, где присутствует жировая ткань. В зависимости от локализации патологического процесса может отличаться клиническая картина заболевания. В таком случае выбор метода лечения флегмоны дополнительно базируется на особенностях симптоматики.
Шея
Гнойное поражение подкожной клетчатки в области шеи и лица относится к группе особо опасных видов флегмоны. Из-за близости к головному мозгу возрастает риск проникновения большого количества бактерий в кровь с поражением церебральной ткани. Грозным осложнением такой формы заболевания является менингит.
Кроме традиционных симптомов, поверхностная флегмона шеи может сопровождаться:
- нарушением глотания;
- асимметрией шеи;
- осиплостью голоса;
- ограничением подвижности шеи из-за болевого синдрома.
Головная боль в данном случае выражена особо сильно, что мешает пациенту полноценно отдохнуть. Больные жалуются на нарушение сна, раздражительность, разбитость, слабость.
Поверхностная флегмона может распространяться на близлежащие мягкие ткани. Возможные варианты гнойного воспаления:
- в полости рта;
- подчелюстная;
- челюстно-лицевая;
- околоушная;
- глазницы.
Глубокая флегмона шеи, которая характеризуется распространением воспалительного процесса под глубокой фасцией, в 75-80% случаев протекает вяло. Больные не всегда понимают причину общего недомогания и повышения температуры тела. Визуальные проявления могут отсутствовать. Опасность ситуации заключается в возможности миграции патологического очага на органы средостенья (медиастинит) с резким прогрессированием симптоматики.
Конечности
Флегмоны в 60-65% случаев развиваются в подкожной клетчатке конечностей. Это связано с более частым травмированием соответствующих частей тела. Гнойное воспаление в описанных ситуациях сопровождается односторонним характером повреждения. Чаще всего проблема возникает в следующих местах:
- стопа. Она увеличивается в размерах, становится красной и горячей. Пациенту трудно передвигаться. Нередко на коже формируются волдыри, которые быстро разрываются, образуя дополнительный дефект кожи;
- голени и бедра. Гной может образовываться как в поверхностных слоях, так и под глубокими мышцами соответствующих частей ног. Большая сила мускулатуры нижних конечностей способствует уменьшению выраженности симптоматики. Больные чаще приходят к хирургу уже при массивном распространении гнойного воспаления;
- кисть. В данном случае практически полностью утрачивается функция пораженной руки. Пациент не может крепко захватывать предметы, полноценно сгибать или разгибать пальцы.
В патологический процесс могут также вовлекаться суставы. Бактерии с током крови мигрируют в коленный, тазобедренный или другие сочленения. На фоне воспаления подкожной жировой клетчатки дополнительно развивается гнойный артрит.
Медиастинит
Медиастинит – гнойное воспаление органов, расположенных в средостенье (пищевод, сердце, главные бронхи, большие сосуды и нервы). Патология является жизненно опасной из-за резкого нарастания дисфункции указанных структур.
Клинически подобный вариант флегмоны дополнительно сопровождается выраженным нарушением состояния больного из-за ухудшения работы сердца и других органов. Это существенно затрудняет диагностику первопричины патологического процесса. Таким пациентам показана экстренная госпитализация с выполнением оперативного вмешательства по жизненным показаниям.
Забрюшинное пространство
Флегмоны, развивающиеся в забрюшинном (ретроперитонеальном) пространстве, составляют особую группу гнойных поражений тела пациента. Из-за анатомической изолированности клетчатки, процесс остается менее распространенным. В забрюшинном пространстве располагаются почки, поджелудочная железа, мочеточники. Это ведет к более быстрому поражению соответствующих структур с развитием гнойных осложнений.
Парапроктит
Парапроктит – разновидность гнойного процесса, сопровождающегося поражением параректальной клетчатки. Болезнь является следствием проникновения патогенных микроорганизмов в жировую ткань, окружающую анальное отверстие. Патология часто развивается при наличии функционирующего анального свища. Клиническая картина сопровождается болевым синдромом, который усиливается при натуживании.
Из-за рыхлости жировой клетчатки в параректальной области патогенные микроорганизмы могут проникать в брюшную полость, провоцируя развитие локальных воспалительных процессов. Парапроктит может быть следствием неспецифического язвенного колита или болезни Крона.
Постинъекционная флегмона
Постинъекционная флегмона – проблема, с которой столкнуться может пациент как из терапевтического, так и хирургического отделения. При нарушении техники выполнения укола или несоблюдении базовых правил асептики и антисептики в место инъекции вместе с иглой может проникнуть болезнетворный микроорганизм.
Традиционно патология встречается в области ягодиц. Внешний верхний квадрант большой ягодичной мышцы – место, страдающее чаще всего. Клиническая картина заболевания сопровождается описанными выше симптомами. Внимание стоит обращать на высокий риск образования дополнительных ходов и карманов флегмоны внутри подкожной жировой клетчатки.
Хирурги клиники «МедПросвет» в ходе оперативного вмешательства проверяют наличие описанных ответвлений. Это минимизирует риск развития осложнений и ускоряет выздоровление пациента.
Подкожная
Подкожная флегмона относится к поверхностным гнойным процессам и характеризуется выраженной клинической картиной. Кожа становится багряного цвета, пациенты жалуются на выраженный болевой синдром.
Особенностью данного вида заболевания остается относительная простота его оперативного лечения.
Отдельным видом подкожной флегмоны является рожистое воспаление. Патология характеризуется четкостью границ и хорошими результатами консервативного лечения. В отличие от традиционной формы заболевания, в данном случае отсутствует большое количество гноя. Благодаря этому удается избежать лишних разрезов и швов.
Врачи-хирурги медицинского центра «Медпросвет» занимаются лечением флегмоны конечностей, подкожными и постинъекционными флегмонами.
Лечение
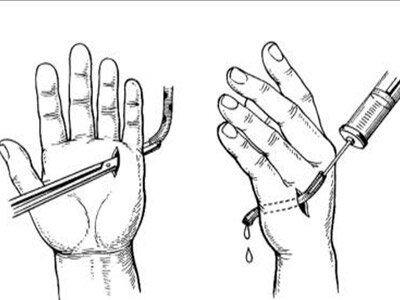
Лечение флегмоны в клинике «МедПросвет» проводят хирурги с опытом работы более 10 лет. Врачи используют проверенные оперативные методики. В редких случаях (до 5%) устранить проблему удается консервативным путем. Причиной низкой эффективности исключительно медикаментозной терапии является распространенность воспалительного процесса с образованием большого количества гноя и затеканием его в пространства между мышцами и тканями. Полное устранение патологии возможно только после ликвидации гнойного очага. Поэтому без помощи хирурга в данной ситуации не обойтись.
Хирургическое
Главной целью хирургического лечения флегмоны является очищение тканей от образовавшегося гноя. Этот экссудат является смесью бактерий и клеток, разрушенных патогенными микроорганизмами и иммунных клеток (нейтрофилы, макрофаги), которые берут участие в борьбе с возбудителем.
Устранение гноя возможно только механическим путем. Хирурги клиники «МедПросвет» успешно достигают соответствующей цели путем вскрытия и дренирования флегмоны.
Вскрытие и дренирование флегмоны включает следующие базовые этапы:
- Обработка пораженного участка кожи антисептическими растворами.
- Обезболивание.
- Рассечение кожи над патологическим очагом. Размер разреза напрямую зависит от распространенности гнойного воспаления. Наши врачи стараются минимизировать травматизацию тканей для ускорения выздоровления больного.
- Удаление гноя. Ликвидация содержимого флегмоны выполняется за счет промывания полостей.
- Установка дренажа. После вскрытия флегмоны для предотвращения повторного образования гноя в рану устанавливает дренаж. Он обеспечивает отток воспалительной жидкости и ускоряет заживление раны.
Операция при флегмоне может отличаться в зависимости от локализации патологического очага. Хирурги центра «МедПросвет» в совершенстве владеют техниками оперативного лечения соответствующей патологии.
Постоперационное лечение
Шанс повторного развития флегмоны после операции близится к нулю при правильном выполнении хирургического вмешательства и адекватной медикаментозной поддержке в последующие дни. Для борьбы с микроорганизмами врачи могут назначить курс антибактериальной и дезинтоксикационной терапии.
Важным аспектом эффективного реабилитационного периода остается правильный уход за раной. Специалисты после операции наблюдают за состоянием пациента в течение 1-5 суток (в зависимости от тяжести), выполняя перевязки и очистку места разреза (при необходимости). В дальнейшем больной в домашних условиях сам обрабатывает рану антисептиками.
Осложнения
Вскрытие флегмоны – процедура, направленная на удаление гноя из патологического очага. Однако при несвоевременном обращении к доктору, процесс прогрессирует и становится опаснее для здоровья и жизни больного. Понимание пациентом того, что это за болезнь флегмона, и, следовательно, своевременное обращение за медицинской помощью снижает риск развития гнойных осложнений, которые могут быть представлены следующими формами
- Возникновение воспалительного процесса в близлежащих лимфатических узлах (лимфаденит) или сосудах (лимфангоит). Иногда бактерии настолько агрессивны, что происходит гнойное расплавление лимфоузлов – «ограничителей» инфекции.
- Тромбофлебит. Заболевание характеризуется гнойным воспалением венозных сосудов. Результатом патологии может стать образование тромботических масс и микроскопических абсцессов внутри вен, которые провоцируют застой крови с прогрессированием соответствующей клинической картины.
- Гнойный артрит. В данном случае бактерии с током крови проникают в суставы, нарушая их функциональную активность и вызывая болевой синдром.
- Менингит. Воспаление оболочек головного мозга возникает при флегмонах, расположенных в зоне лица и шеи.
- Сепсис – заражение крови. В данном случае патогенные микроорганизмы массово проникают в кровяное русло, вызывая тотальное инфицирование организма. В таких ситуациях операция по устранению флегмоны является только частью комплексного лечения, направленного на спасение жизни пациента.
- Гнойное воспаление в близлежащих внутренних органах.
Хирурги клиники «МедПросвет» при своевременном обращении пациента за помощью сводят риск развития указанных осложнений практически к нулю.
Клиника «МедПросвет» — это медицинский центр, где пациентам доступна комплексная диагностика флегмоны, ее лечение и профилактика осложнений. При возникновении вопросов необходимо позвонить по контактным телефонам или записаться на прием. Обращайтесь к профессионалам при наличии любых подозрительных симптомов!
Источник