Биохимический анализ крови норма ревматоидный фактор
23 января 2019528,5 тыс.
Исследование на РФ является достаточно информативным тестом, позволяющим установить наличие аутоиммунных патологий, в частности, ревматоидного артрита и синдрома Шегрена, а также ряда других заболеваний, имеющих не иммунную этиологию: хронические бактериальные и вирусные инфекции, некоторые онкологические заболевания, патологии легочной, мочевыводящей и гепатобилиарной систем.
Общие сведения
| Что такое ревматоидный фактор? Источник: drpozvonkov.ru |
Ревматоидный фактор, в большинстве своем, относится к иммуноглобулинам класса М (IgM) и представляет собой антитела к собственным, но видоизмененным под воздействием патогенной микрофлоры иммуноглобулинам G (IgG).
В остром периоде заболевания РФ вырабатывается клетками воспаленной синовиальной (суставной) оболочки. При попадании в кровеносное русло образует активные иммунные комплексы (антиген — антитело), которые повреждают саму оболочку суставов и стенки кровеносных сосудов.
При хронизации патологического процесса ревматоидный фактор секретируется уже не только синовиальной оболочкой, но и костным мозгом, селезенкой, лимфоузлами, ревматоидными узелками и т. д.
На заметку: с возрастом концентрация РФ может увеличиваться. Связано это с физиологическим старением организма, поэтому почти у половины людей старше 65 лет показатели стабильно повышены.
Анализ на РФ — высокочувствительный диагностический тест, позволяющий с точностью до 90% установить наличие аутоиммунной патологии. Однако данное исследование не обладает такой же столь высокой специфичностью, поэтому каждый четвертый результат является ложноположительным. Объясняется это тем, что природа РФ специалистами до конца еще не изучена, но доподлинно известно, что антитела данного класса вырабатываются практически на любой, протекающий в хронической форме, воспалительный процесс в организме.
Показания
Симптоматика, характерная для ревматоидного артрита:
- боль и ломота в суставах
- повышение местной температуры
- покраснение
- отечность
- чувство скованности
- снижение объема движений
- слабость в мышцах и т. д.
Признаки синдрома Шегрена:
- пересыхание слизистых оболочек ротовой полости, глазных яблок и др.
- сухая и шелушащаяся кожа
- боль и ломота в мышцах, суставах
Скриннинг-диагностика при подозрении на аутоиммунные нарушения или не иммунные патологии воспалительного характера;
- Дифференциальная диагностика аутоиммунных процессов от других заболеваний опорно-двигательного аппарата
- Назначение и контроль эффективности терапии ревматоидного артрита и синдрома Шегрена
- Расшифровывать результаты пробы на ревматоидный фактор могут специалисты: ревматолог, кардиолог, терапевт, педиатр, семейный врач
Показатели ревматоидного фактора в норме
| Показатели ревматоидного фактора. Источник: boleznikrovi.com/ |
При расшифровке результатов следует учитывать, что показатели нормы и отклонений для разных лабораторий могут отличаться. Поэтому важно проводить обследование и лечение в одной и той же клинике.
Общепринятой нормой для РФ считается показатель 0–30 МЕд/мл.
Полученные результаты необходимо оценивать следующим образом:
- 30–50 МЕд/мл — слегка повышенный РФ (не имеет диагностической ценности)
- 50–100 МЕд/мл — повышенный фактор
- от 100 МЕд/мл — значительно повышен (свидетельствует о критическом состоянии или о неблагоприятном прогнозе лечения аутоиммунных заболеваний)
Повышение значений ревматоидного фактора характерно для многих заболеваний, поэтому для постановки точного диагноза и определения эффективной тактики лечения необходимо провести ряд других исследований.
Факторы влияния на результат:
- Возраст — чем старше пациент, тем выше риск ложноположительного результата
- Повышенный С-реактивный белок в острый период воспалительного процесса
- Наличие в организме антител к вирусным белкам
- Активные аллергические процессы
- Мутация антител
- Нарушение процесса забора крови медработником
- Нарушение правил подготовки к венепункции пациентом
Ревматоидный фактор повышен
Положительный результат (повышенный уровень ревмофактора) возможен в следующих ситуациях:
- ревматоидный артрит. У 20% пациентов с этим заболеванием РФ не выявляется. Это указывает на неблагоприятный прогноз течения заболевания
- ювенильный (детский) ревматоидный артрит. У детей до 5 лет РФ повышен в 20% случаев, до 10 — лишь в 5%
- синдром Шегрена
- системные аутоиммунные болезни
- волчанка
- дерматомиозит
- подагра
- васкулит
- синдром Рейно
- полимиозит
- болезнь Бехтерева
- склеродермия и т. д.
Клиническая картина большинства этих заболеваний характеризуется поражением суставов, кровеносных сосудов и окружающих тканей: соединительной, эпителиальной, эпидермиса и дермы.
Другие патологические состояния:
- эндокардит (воспаление внутренней оболочки сердца)
- боррелиоз (болезнь Лайма — инфекционное заболевание, передающееся клещами)
- малярия (угрожающее жизни инфекционное заболевание, передающееся через укусы комаров рода Anopheles и сопровождающееся тяжелыми приступами лихорадки)
- мононуклеоз (острая вирусная патология, которая характеризуется поражением лимфоузлов, зева, селезенки, печени, изменением состава крови и тяжелой лихорадкой)
- хронический гепатит (активная форма)
- тромбофлебит (воспаление стенок вены и образование тромба, перекрывающего ее просвет)
- сифилис (венерическое заболевание, передающееся половым путем)
- туберкулез (высокозаразная болезнь, поражающая легкие, кости, суставы, кишечник) и т. д.
- гранулематозные поражения тканей внутренних органов с образованием в них гранулем: саркоидоз, пневмокониоз
- онкологические процессы
- макроглобулинемия (нарушение производства плазматических клеток, болезнь Вальденстрема)
- вирусные инфекции (врожденная цитомегалия (образование в тканях клеток гигантских размеров) новорожденных)
Подготовка к анализу
Биоматериал для анализа — венозная кровь.
Метод исследования — иммунотурбидиметрия (ИФА, иммуноферментный анализ). Также для определения ревмофактора проводят экспресс-диагностику: карбо- и латекс-тест и карбо-глобулиновую пробу.
Для получения достоверного результата целесообразно применять несколько способов выявления ревматоидного фактора.
Правила подготовки к забору крови:
- Рекомендованное время для венепункции с 8.00 до 11.00
- Не принимать пищу за 8–12 часов до процедуры (проведение венепункции в экстренных случаях возможно по истечении 4-х часов после легкого перекуса)
- В день анализа (до манипуляции) можно пить только воду без газа
- За 2–3 часа до процедуры не курить
- Накануне — оградить себя от физического и эмоционального перенапряжения
- За сутки — исключить алкоголь, жирные, острые и жареные блюда
- За неделю — отменить лечение антибиотиками, гормональными и другими медикаментозными препаратами (по согласованию с лечащим врачом)
Источник
Нарушения воспалительного характера делятся на две крупные подгруппы. Первая — инфекционные. Собственно септические заболевания. От банальной простуды и до чего-то серьезного: пневмонии, заражения крови.
Вторая — иммунные изменения. Когда собственные защитные силы атакуют клетки организма. Обнаружить первый процесс не так сложно. Достаточно обычного рутинного исследования крови.
Чтобы выявить второй тип воспалительного процесса, нужны специфические меры. Частный случай как раз и следует рассмотреть.
Ревматоидный фактор — это иммуноглобулиновые антитела (IgM), способные уничтожать бактерии и вирусы, но их атака направлена на собственные клетки организма, которые ошибочно принимаются за чужеродные. Происходит так называемая аутоиммунная реакция.
Синтезируется ревматоидный фактор (RF) структурами суставных сумок и не только. Так тело борется с мнимой угрозой.
Есть здесь и плюс. С помощью этого показателя удается быстро выявить аутоиммунные процессы. Высокий или низкий уровень РФ автоматически требует полной диагностики состояния пациента.
Лечение назначается по необходимости. В основном оно направлено на борьбу с первопричиной. Симптоматические меры также имеют место.
Методы определения РФ в крови
Существует три способа выявить ревматоидный фактор.
- Нефелометрия. Классический лабораторный тест. Он основан на приблизительном расчете количественного показателя аутоантител.
Чтобы провести анализ, берут небольшой объем крови. Затем через биоматериал (заранее его специально готовят) пропускают интенсивный световой поток.
По степени мутности, качеству «раствора» определяют наличие и собственно количество ревматоидного фактора. Это один из простейших, а потому и популярных способов диагностики.
- Иногда для скрининга применяют качественные методы. Например, латексный тест. Для этого анализа используют специальный реагент на основе иммуноглобулинов класса G. Ревматоидный фактор «заточен» под атаку на это вещество, поэтому быстро реагирует на инородное соединение.
Частицы аутоантител оседают на латексе. Далее врачи изучают материал, проверяют, есть ли ревматоидный фактор.
Эта методика не столь популярна, поскольку она не дает ответа на вопрос, сколько вещества содержится в крови. Это чисто скрининговый способ. Направленный на профилактику и раннее выявление патологических процессов.
- Наиболее эффективен метод — ИФА, он же иммуноферментный анализ. Позволяет проверить кровь как наличие ревматоидного фактора, так и его количество. Считается золотым стандартом диагностики. Однако этого все равно недостаточно.
Мало выявить наличие РФ в крови и степень превышения нормы. Нужно обнаружить причину изменений. Поскольку без коррекции основы, невозможно снизить показатели.
Нормы по возрастам
При оценке показателей используются международные единицы (Ме) на каждый миллилитр крови. Для краткости их называют просто единицами.
Адекватные значения зависят от пола, общего состояния здоровья, возраста. Следует рассмотреть вопрос подробнее.
У женской части человечества результаты варьируются в небольших пределах, что показано в таблице:
| Возраст (лет) | Норма в Ме/мл крови |
|---|---|
| 16-18 | 0-12 |
| 19-25 | 0-14 |
| 25-35 | 0-14 |
| 35-50 | 0-15 |
| После 50 | 0-16 |
С годами норма ревматоидного фактора у женщин становится чуть выше. Но на уровне статистической погрешности.
У взрослых мужчин все примерно так же:
| Возраст (лет) | Показатели в Ме/мл |
|---|---|
| 16-18 | 0-13 |
| 19-25 | 0-14 |
| 25-35 | 0-14 |
| 35-50 | 0-14 |
| Старше 50 | 0-15 |
В детские годы нормы довольно сильно варьируются:
| Период | Нормальные значения |
|---|---|
| Новорожденные | 0-8 Ме/мл |
| До 6 мес. | 0-11 Ме/мл |
| До 1 года | 0-11 Ме/мл |
| 1-6 лет | 0-12.5 Ме/мл |
| 6-16 лет | 0-13 Ме/мл |
Самостоятельно расшифровать итоги не получится. Поскольку рост концентрации ревматоидного фактора возможен и у здоровых людей. Спонтанно, без видимых причин.
Например, после интенсивной физической нагрузки. Вариантов множество. Стоит доверить интерпретацию врачам.
Степени повышения РФ
Всего можно назвать 4 стадии патологии, когда растет ревматоидный фактор.
I – легкая
Сопровождается минимальными изменениями в картине крови. Уровни вещества находятся в диапазоне до 20-24 единиц (МЕ на миллилитр), хотя ревматоидный фактор в норме не должен превышать 16-ти Ме/мл.
Как правило, в этот момент протекают инфекционно-воспалительные процессы. Много чаще обнаруживается ревматоидный артрит (РА). Поражение суставов.
Порой до первой, легкой степени фактор растет и у здоровых людей по физиологическим причинам.
II — средняя
Если ревматоидный фактор повышен до 50-ти это значит, что имеет место опасный инфекционно-воспалительный процесс: венерические заболевания, туберкулез, начальные фазы СПИДа сопровождаются подобными отклонениями.
Возможны и даже вероятны аутоиммунные процессы. Их исключают в первую же очередь.
Лечение достаточно простое. В умеренной степени устранить заболевание, основной патологический процесс сравнительно легко.
III — тяжелая
Ревматоидный фактор в анализе крови растет до 100 единиц. Это крайне много. Необходимо как можно быстрее начинать терапию, состояние относится к неотложным. Или предшествующим таковому.
Применяются антибиотики, прочие препараты. Например, группы глюкокортикоидов, чтобы снизить интенсивность аутоиммунного поражения.
С другой стороны, при неэффективности и на фоне сбоя в работы защитных сил, назначают иммуносупрессоры. Средства, которые угнетают функции лейкоцитов. Во многих тяжелых случаях это единственный действенный вариант.
IV — терминальная
Как ни странно, не столь опасная для жизни как предыдущая. Почему так? Дело в характере провоцирующего расстройства. Крайняя степень патологического процесса встречается только при аутоиммунном артрите. То есть проблема в суставах.
Это болезненное расстройство, но для жизни опасности оно не несет.
Причины роста ревматоидного фактора
Степени, как правило, указывают на тот или иной диагноз. Виновников довольно много.
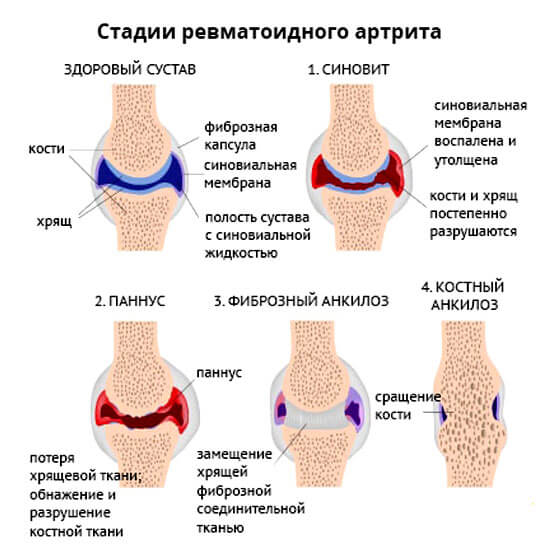
Ревматоидный артрит
Классическое аутоиммунное заболевание. Сопровождается воспалением сначала мелких суставов (пальцев ног, рук), затем переходит на крупные анатомические структуры. Будь то локти, колени.

На начальных стадиях показатели отклоняются несущественно. Как только патологический процесс достигает своего пика, уровни вещества растут до 100 единиц и даже больше.
В обострении наблюдается примерно та же картина. На долю ревматоидного артрита приходится почти 65% от общей массы случаев, когда повышается ревматоидный фактор.
Лечение. Терапия немедленная. Поскольку без качественной коррекции разовьются деформации тканей. Соответственно, человек останется инвалидом.
- Назначают противовоспалительные стероидного происхождения. Например, Преднизолон. Глюкокортикоиды снимают аутоиммунное воспаление.
- При неэффективности применяют препараты второй линии. Иммуносупрессоры, которые подавляют работу защитных сил. Частично.
- Также показана поддерживающая терапия с применением витаминов, минералов. Противовоспалительных нестероидного происхождения.
Вопрос решается под контролем ревматолога.
Болезнь Шегрена
Патология аутоиммунного происхождения. Сопровождается массивным поражением желез внешней секреции и соединительной ткани вообще.
Расстройство может быть первичным, то есть самостоятельным заболеванием или же вторичным. В этом случае оно относится к осложнениям прочих аутоиммунных процессов. Будь то ревматоидный артрит или же системная красная волчанка и т.д. Есть и другие варианты.
Лечение. Ударные дозы глюкокортикоидов. Преднизолон. При неэффективности назначают Дексаметазон. Курсами до 2-3 недель. Затем плановый скрининг и повтор терапии при необходимости.
При отсутствии эффекта назначают иммуносупрессоры. Метотрексат и аналогичные, строго под контролем ревматолога.
Воспаление скелетной мускулатуры
Как правило, встречается в 2-3% случаев от общей массы клинических ситуаций. Другое название расстройства — миозит.
Часто патологический процесс начинается вяло. С незначительного дискомфорта в спине, руках, ногах. Местах, где локализованы крупные скопления мускулов.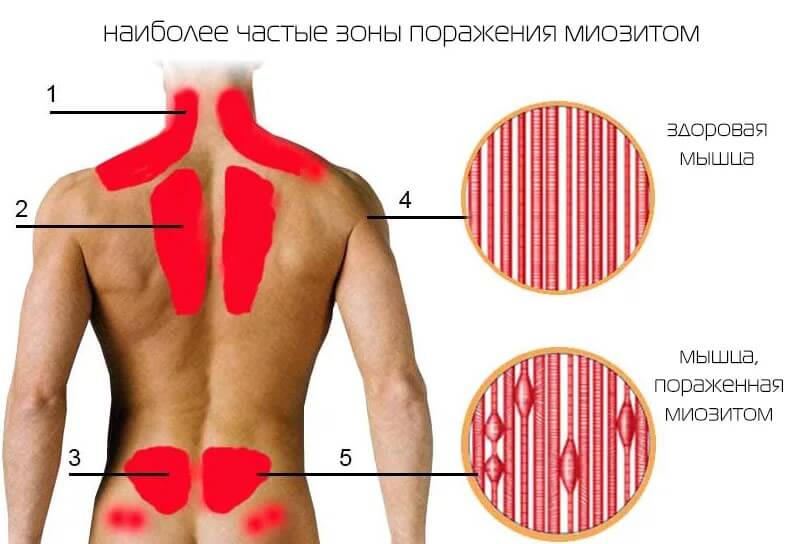
Болезнь сопровождается интенсивными болями, возможно снижение двигательной активности. Например, пациент не может повернуть шею, согнуться и пр. Патология требует немедленной коррекции, поскольку без терапии состояние станет хроническим.
Лечение. Коррекция проводится под контролем ревматолога и невролога. Нередко начинается расстройство отнюдь не с аутоиммунного процесса.
- Применяют нестероидные препараты, НПВП.
- По потребности назначают средства группы кортикостероидов. Преднизолон, Дексаметазон и менее мощные аналоги.
Прибегать к более интенсивной терапии обычно не приходится. Но состояние очень навязчивое. Вполне возможны длительные периоды обострения.
Злокачественные опухоли костного мозга
Вырабатывать ревматоидный фактор могут не только клетки суставной сумки. Это лишь один из возможных вариантов.
По мере развития патологического процесса, раковые структуры распадаются и вызывают отравление организма. Интоксикация приводит к группе дискомфортных проявлений.
В том числе у пациента болит голова. Пациент не может нормально питаться из-за слабости и ощущения разбитости. Возможно отвращение к пище. Отсюда падение массы тела. Также начинается нестерпимый зуд кожи.
В ответ на такое расстройство, вырабатывается большое количество ревматоидного фактора. В некоторых случаях — это вполне эффективный маркер раковых процессов.
Лечение. Применяют препараты для химиотерапии. Они замедляют развитие злокачественных клеток. Также показаны лучевые методики.
Однако, к несчастью, эти способы зацепляют и сам костный мозг, поскольку он крайне чувствителен к радиации. Врачи обязательно наблюдают за пациентом. Постоянно. Поскольку возможны серьезные осложнения.
Воспаления легких
Как правило, инфекционного характера. Ревматоидный фактор повышается при затяжной пневмонии, если заболевание длится более 2-3-х недель.
На начальном этапе расстройство также сопровождается ростом РФ, но не существенным. Без прочих симптомов установить, что не так — не получается.
По мере прогрессирования расстройства, ревмофактор обнаруживается все проще. В том числе и с помощью латекс-теста.
Лечение.
- Применяются препараты типа противовоспалительных нестероидного происхождения.
- Обязательны антибиотики и/или средства группы активаторов интерферона.
- Возможно внешнее введение готовых антител.
- При выраженном удушье, показаны ингаляции бронходилататоров. Беродуала, Сальбутамола.
Глюкокортикоиды применяют при неэффективности последних или параллельно, чтобы усилить терапевтический эффект.
Поражения печени
Расстройство со стороны крупнейшей железы сопровождаются быстрым ростом ревматоидного фактора.
Варианта два:
- Первый и наиболее типичный — гепатит вирусного происхождения. Содержание РФ в крови увеличивается в результате постепенного разрушения клеток печени. Интоксикации организма и лекарственные формы дают медленный рост ревматоидного фактора. Не заметный на первый взгляд. И так до тех пор, пока болезнь не начнет усугубляться.
- Второй вариант — цирроз печени. Разрушение тканей органа. В этом случае РФ растет быстро и до существенно значений (около 100 единиц и чуть менее).
Терапия заключается в том, чтобы замедлить прогрессирование патологии в случае с циррозом. А что касается гепатита — «погасить» его и симулировать естественную регенерацию.
Назначают препараты группы гепатопротекторов. Карсил, Эссенциале, Гепабене и прочие. Те, которые поддерживают орган в тонусе и не позволяют ему отмирать.
Расстройства со стороны почек и выделительной системы
Заболевания так же двух типов.
- Гломерулонефрит. Классическое нефрологическое нарушение. Как раз аутоиммунного происхождения, когда организм сам начинает разрушать ткани.
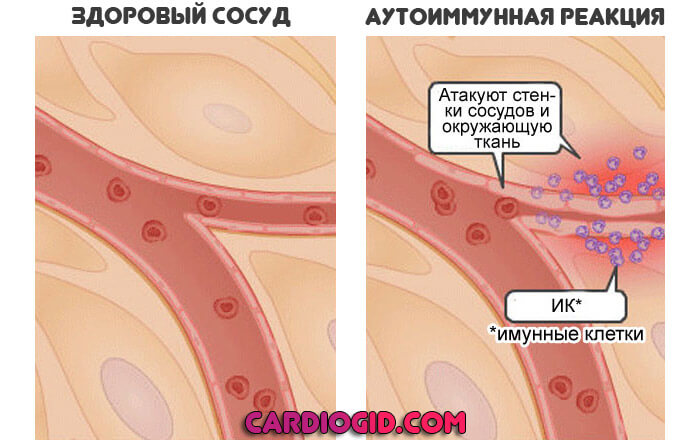
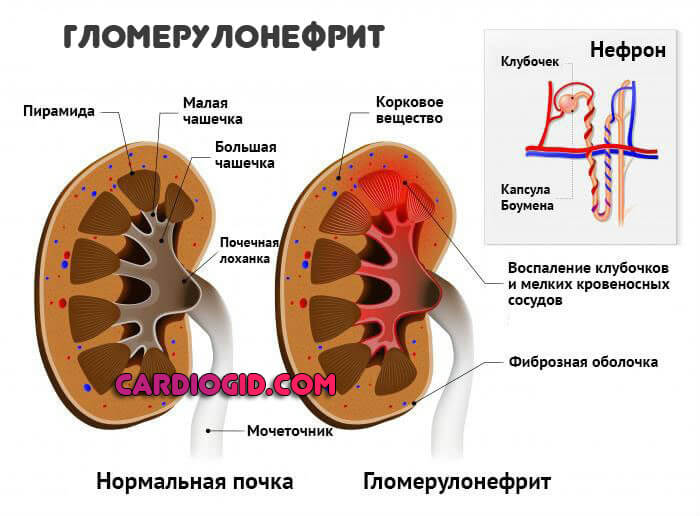
Сопровождается изменением цвета мочи. Она становится бурой, с примесями красного оттенка. Также присутствуют повышение температуры тела, сильные боли в пояснице.
По мере прогрессирования добавляется олигурия. Количество суточной урины падает до 500 мл и менее, это крайне опасный признак.
- Почечная недостаточность также может давать симптоматику схожего типа.
Лечение классическое, как при прочих аутоиммунных процессах. Глюкокортикоиды м по потребности средства для угнетения защитных сил организма. В четко выверенных дозировках. Также поддерживающая витаминная терапия.
Больным рекомендуется легкая диета с минимальным количеством белка. По крайней мере, на острый период гломерулонефрита. Каждый шаг контролируют с помощью анализа на РФ.
Прочие заболевания костного мозга
Пролиферативные и иные. Сопровождаются рефлекторным выбросом ревматоидного фактора в кровь.
Лечение зависит от конкретного диагноза. При патологиях по типу полицитемии необходима медикаментозная коррекция.
Прочие расстройства предполагают пересадку костного мозга. Часто — это единственный шанс на восстановление.
Выраженные заболевания инфекционного генеза
Туберкулез, сифилис, малярия и прочие расстройства. В том числе «экзотические», которые можно принести из опасных зон планеты. Например, азиатских, африканских стран.
Часто на начальных стадиях патологии РФ находится в пределах возрастной нормы, а повышается позднее. Необходимо отслеживать динамику по характеру изменений в анализах.
Лечение. Антибиотики, противовирусные, фунгициды (которые эффективны против грибков). В зависимости от этиологии. Обязательно нужно лечить первопричину.
Виновников довольно много и далеко не всегда это аутоиммунный процесс. Есть варианты. Таким образом, если ревматоидный фактор повышен, это значит что в организме протекает воспаление.
Причины отрицательного результата
Встречаются ситуации, когда РФ не обнаруживается вообще. С формальной точки зрения, это норма. Точно такая же, как и минимальные отклонения в клинических показателях.
С другой стороны, бывают случаи, когда патологический аутоиммунный процесс уже начался, а вот изменений в лабораторном анализе нет. Так проявляется ревматоидный артрит на ранних стадиях.
Первые указания могут обнаружиться спустя несколько недель и даже месяцев. Вплоть до полугода. Только потом начинается постепенный или стремительный рост.
Отсутствие ревматоидного фактора в крови (отрицательный результат) — вариант клинической нормы. По этому поводу беспокоиться не стоит, скорее наоборот.
Дополнительные обследования
Вспомогательные методики призваны изучить причину патологического состояния. Первичный диагноз, который и провоцирует нарушение.
Для этих целей и назначают другие исследования:
- Устный опрос, сбор анамнеза. Сразу у нескольких докторов. Как правило, привлекают ревматолога, невролога, по потребности — специалиста по опухолевым процессам.
- Общий анализ крови.
- Биохимия.
- Пункция костного мозга. Если подозрения падают на эту структуру. Затем, образец отправляют в лабораторию. Для гистологической оценки биоптата.
- Исследование мочи.
- УЗИ органов пищеварительного тракта. В первую очередь врачей интересует печень.
- Обзорный рентген грудной клетки.
- МРТ по потребности. С контрастным усилением препаратами гадолиния.
Все методы направлены на выявления того или иного заболевания.
Анализ на ревматоидный фактор показывает аутоиммунные, реже инфекционные расстройства. Это информативный и простой способ выявить патологические процессы разных типов.
Как правило, в одиночку методику не применяют. Только в системе. Так результаты будут намного точнее.
Источник


