Атерогенный индекс в анализе крови
КРАТКОЕ СОДЕРЖАНИЕ:
- коэффициент атерогенности (КА) – что это такое;
- как и где его рассчитывают (какую используют формулу);
- индекс атерогенности (ИА): НОРМА для мужчин и женщин (таблица по возрасту);
- что это значит, если коэффициент повышен;
- что нужно делать, как его снизить до нормы;
- каковы причины пониженного индекса.
Что такое коэффициент атерогенности?
Если простыми словами, то коэффициент (или индекс) атерогенности (сокр. КА / ИА) – это соотношение «плохого» холестерина (в крови) к «хорошему». Как правило, его указывают в ЛИПИДОГРАММЕ, (расширенном биохимическом анализе на липидный профиль крови). Совместно с такими показателями уровней жиров/липидов, как – ОХС (Холестерол Общий), ХС ЛПВП, ХС ЛПНП, ЛПОНП, а также ТГ (Триглицериды). То есть, наряду со всеми – наиболее важными биохимическими маркерами, позволяющими адекватно оценить риски развития – и атеросклеротических ССЗ (сердечно-сосудистых заболеваний), и АТЕРОСКЛЕРОЗА. А также проконтролировать эффективность лечения – либо лекарственными препаратами (к примеру, СТАТИНАМИ), либо специальными программами, включающими – «обезжиренную» диету, ЛФК (лечебную физкультуру), а также важные рекомендации по изменению образа жизни.
Возможно, Вы уже слышали (или же где-то читали) о том, холестерин бывает – и «ХОРОШИМ», и «ПЛОХИМ». Такого рода «ярлыки» ему привесили в конце 70-х и ошибочно определили – чуть ли не главным врагом человечества. Конечно же, с «подачи» СМИ, любящих «раскручивать» сенсации. Сегодня многие считают, что всё это произошло – именно по вине недобросовестных фармацевтических компаний, которые решили заработать на лекарствах, искусственно создав проблему. Однако, на самом-то деле – причина была другая. Американских ученых серьезно встревожили «вести» военных врачей, которые во время вскрытия погибших во Вьетнаме (в военном конфликте до 75-го года), заметили «холестериновые бляшки» на сосудах (даже молодых людей).
«Злой» холестерин и «Добрый» — Ангел и Демон. Страшные сказки для взрослых начала 80-х…
Так, почему холестерол – «плохой», и почему – «хороший»?
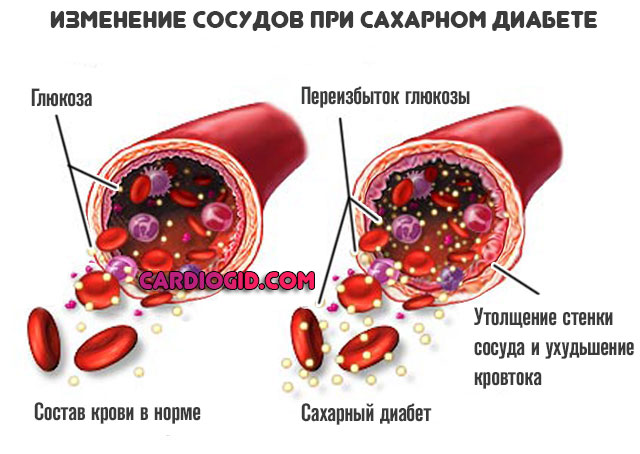
В общем, не будем копаться в прошлом. Сегодня, наука определила и доказала, что на самом-то деле, холестерин очень важен для человека. Мало того, без него – нам никак не выжить! И сразу же после разоблачения всяческих «мифов», ученые подробно объяснили, что холестерин подразделяется на фракции, каждая из которых – имеет свои задачи, достаточно важные для организма. Однако, фракция ЛПНП-холестерина, все-таки, являясь маленьким / жирным (а значит – и «липким») спиртом, будучи в преизбытке, налипает на стенки сосудов, проникают вовнутрь, и образует «горки» (см. на видео – ниже). То есть, так называемые «холестериновые бляшки», которые постепенно закрывают весь просвет в сосудах, что серьезно мешает нормальному кровотоку.
ВИДЕО (короткое / без звука): как образуются холестериновые / атеросклеротические бляшки?
Именно поэтому, повышенное количество ЛПНП (Липопротеинов Низкой Плотности) в крови принято называть – «вредным» холестерином. А другую его фракцию – ЛПВП (Липопротеины Высокой Плотности), которая (будучи тоже «липучей», но очень шустрой) «забирает» излишки «плохого холестерола» и «транспортирует» обратно в печень (для переработки или вывода из организма) – традиционно называют «хорошим» (или «полезным») холестерином.
Здесь обязательно стоит отметить, что правильнее будет называть ХС ЛПНП – УСЛОВНО «плохим» холестерином. Во-первых, в его преизбытке, больше всего, виноваты – мы сами! «Благодаря» неправильному образу жизни и чрезмерному употреблению – невероятно / вкусной, но очень вредной для здоровья пищи. А, во-вторых, согласно последним исследованиям, которые проводили датские и немецкие ученые, именно ЛПНП-холестерин способен эффективно нейтрализовать – весьма опасные бактериальные токсины! И это, не считая его главной миссии, выполняемой в роли жизненно/важного «транспортировщика» холестерола, триглицеридов и др. ценнейших элементов к клеткам тканей.
Как считается индекс атерогенности?
Наиболее распространенным способом определения коэффициента (или индекса) атерогенности является – РАСЧЕТНЫЙ, т.е. при помощи расчета по специальной формуле (состоящей из 2-х математических действий):
КА = (ОХС – ХС ЛПВП) : ХС ЛПВП
А теперь всё по порядку.
- Сначала определяют общее количество «вредного» холестерина в крови (причем, в различных его фракциях). То есть, сотрудники клинических лабораторий ВЫЧИТАЮТ показатели ЛПВП («хорошего» холестерина) из показателей ОХС (Общего Холестерола). Кстати, в лабораториях США, Канады и большинства европейских стран именно это значение тоже указывают в липидограмме (Lipid Profile), как «Non-HDL Cholesterol» (т.е. ВСЁ, что НЕ является ЛВП Холестерином или НЕ-ЛПВП).
- Далее, полученное значение «общего плохого» холестерина – просто делят на количество «хорошего» (или ЛПВП). Не правда ли, всё очень просто и логично? Но лучше воспользоваться лабораторным ОНЛАЙН-КАЛЬКУЛЯТОРОМ, размещенным на нашем сайте. Так будет проще и быстрее!
За рубежом поступают иначе. Согласно последним рекомендациям «American Heart Association» (Американской Ассоциации Сердца) там больше не делят Non-HDL-C на HDL-C. То есть, не применяют выше/описанную формулу, а просто используют соотношение «total blood cholesterol» (или Общего Холестерола — ОХС) к HDL (или ЛПВП / Липопротеинов Высокой Плотности). Именно поэтому, его обозначение в «иностранной» липидограмме выглядит, как «Cholesterol/HDL ratio» и указывается – или цифрой, или же соотношением. К примеру, значения ниже 5 (или же 5 : 1) являются – желательными, а 3,5 (или же 3,5 : 1) – оптимальными.
Возможно, Вам будет интересно, что точно так же, с помощью расчетного метода, работники клинических лабораторий вычисляют – и количество ЛПНП (Липопротеинов Низкой Плотности), и значения ЛПОНП (Липопротеинов ОЧЕНЬ Низкой Плотности).
Расчет производят по формуле Фридвальда (разработанной в 1972 году):
- ХС ЛПНП (мг/дл или ммоль/л) = ОХС – ХС ЛПВП – ХС ЛПОНП
Где количество ХС ЛПОНП рассчитывается следующим образом:
- ХС ЛПОНП (для измерения в мг/дл) = ТГ (Триглицериды) : 5
- ХС ЛПОНП (для измерения в ммоль/л) = (Триглицериды) : 2,2
(онлайн-калькулятор для расчета ХС ЛПНП по Фридвальду)
ВАЖНО: данный расчет (!) недействителен, когда уровень триглицеридов составляет более 4.5 ммоль/л (или 400 мг/дл). То есть, если он выше, то определение уровня ХС ЛПНП осуществляется напрямую (при помощи лабораторного оборудования).
Таблица: коэффициент атерогенности – норма по возрасту
Референсные (или усредненные) показатели нормального коэффициента (индекса) атерогенности (КА/ИА) для молодых мужчин и женщин (возрастом от 20 до 45 лет) колеблются в диапазоне: от 2,0 до 3,5. Оптимальные значения для детей и подростков находятся в пределах: от 1,7 до 2,0. Хороший результат для юношей и девушек в границах: от 1,9 до 2,3. Более подробные нормы индексов / коэффициентов (в зависимости от возрастных изменений) для детей, подростков, взрослых мужчин и женщин, а также пожилых людей представлены ниже (в ТАБЛИЦЕ).
Пожалуйста, обратите внимание: все значения указаны для здорового человека, не (!) страдающего сердечно-сосудистыми заболеваниями (в частности ИБС).
Коэффициент атерогенности повышен – что это значит?
Высокие результаты индекса атерогенности: выше 3,0 – для женщин (возрастом от 20-ти до 55 — 60 лет) или 4,0 – для мужчин (возрастом от 20-ти до 45 — 55 лет), не страдающих ишемической болезнью сердца, как правило, явно свидетельствуют о наличии атеросклероза. Хотя, для более точной оценки сложившейся ситуации нужно учитывать все ФАКТОРЫ РИСКА (согласно основным рекомендациям NCEP от 2002 года):
- курение (никотиновая зависимость);
- избыточный вес, ожирение (при ИМТ более 25 / рассчитать ONLINE свой показатель можно ЗДЕСЬ);
- гиподинамия (малоподвижный образ жизни);
- гипертония (при АД — от 140/90 мм. рт. ст. и выше);
- возраст (старше 45 лет – для мужчин, и 55 лет – для женщин / и это видно по таблице ВЫШЕ);
- «вредный» рацион питания (с преизбытком животных и транс- жиров);
- наличие ССЗ (включая, перенесенный инфаркт);
- семейная история преждевременных ССЗ;
- диабет или же пред/диабет.
Каковы причины повышения коэффициента (индекса) атерогенности? Предлагаем Вам ознакомиться с неким рейтингом причин: от несерьезных (поправимых) до более существенных (требующих по отношению к себе – особого внимания врачей):
- сдача анализов в положении СТОЯ (кроме того, не слишком существенно, но повышает КА – «стояние» в очереди за 5 минут до сдачи липидограммы);
- «нервотрепка» за 30 минут до сдачи анализов (тем более, с перекурами);
- соблюдение слишком строгой и «неправильной» диеты (чуть ли не голодания), к примеру, для похудения;
- прием слишком жирной пищи (в течение 1-й или 2-х недель до сдачи биохимического анализа крови);
- пиковые гормонозависимые состояния у женщин (беременность, менструация, менопауза/климакс);
- прием (накануне) гормональных лекарственных препаратов (анаболические стероиды, андрогены, кортикостероиды) или оральных контрацептивов.
ПОДРОБНО О ЛЕКАРСТВАХ, ПОВЫШАЮЩИХ ХОЛЕСТЕРИН И ТРИГЛИЦЕРИДЫ
И, наконец, более серьезные причины высокого индекса атерогенности (ИА)
- Серьезный вред от никотиновой зависимости (особенно после частого курения сигарет из «красных» пачек);
- Очень низкая физическая активность (к примеру, «сидячая» работа + очень малоподвижный досуг);
- Наличие, так называемых атеросклеротических сердечно-сосудистых заболеваний или атеросклероза;
- Наследственность (семейная история проблем с повышенным холестерином или же липидным дисбалансом);
- Болезни печени, сахарный диабет, ожирение (избыточная масса тела).
- Перенесенный «на ногах» инфаркт.
Как понизить (КА) до нормы?
Как правило, снижение показателей коэффициента (индекса) атерогенности не имеет клинического значения. Однако, его повышенные значения явно указывают на преобладание в крови – условно «плохого» холестерина. Таким образом, наиболее важными пунктами для нормализации липидных уровней являются следующие шаги.
- Мужественное решение – БРОСИТЬ КУРИТЬ! (После консультации с психологом, т.к. «корень» любой зависимости, включая – и никотиновую, находится в душе человека. Как утверждают специалисты в данной области науки, основная «душевная» проблема большинства курильщиков – это «чувство одиночества»).
- Кардинальные изменения в рационе питания (более подробная информация о том, что есть можно и что нельзя – при проблемах с холестерином указана в ТАБЛИЦЕ).
- Серьезные изменения в образе жизни (после врачебных рекомендаций – добавление в свой график жизни: утренних физических зарядок, пеших прогулок на свежем воздухе, занятий в спортивных клубах, активного отдыха на природе и т.д.).
- И, наконец, лечение специальными лекарственными препаратами (согласно рекомендациям лечащего специалиста).
ПОДРОБНО О ПРЕПАРАТАХ (2019) ДЛЯ СНИЖЕНИЯ ХОЛЕСТЕРИНА
Коэффициент атерогенности понижен
Что означают низкие показатели индекса атерогенности для взрослых мужчин и женщин? По каким причинам это происходит?
- Сдача анализа крови в положении ЛЕЖА.
- Прием лекарственных препаратов («статиновых», противогрибковых, а также аллопуринола, клофибрата, колхицина, холестирамина, эритромицина, эстрогенов / ).
- Интенсивные физические нагрузки (связанные с «тяжелыми» разновидностями работы или же подготовкой к спортивным соревнованиям).
- Применение диеты с минимальным содержанием «пищевого» холестерина и максимальным содержанием полиненасыщенных жирных кислот (к примеру, ОМЕГА-3).
Источник
Липидный обмен — процесс накопления, движения, метаболизма жиров. Эти вещества представлены широкой группой соединений. От холестерина до триглицеридов. Всего насчитывается больше десятка названных структур.
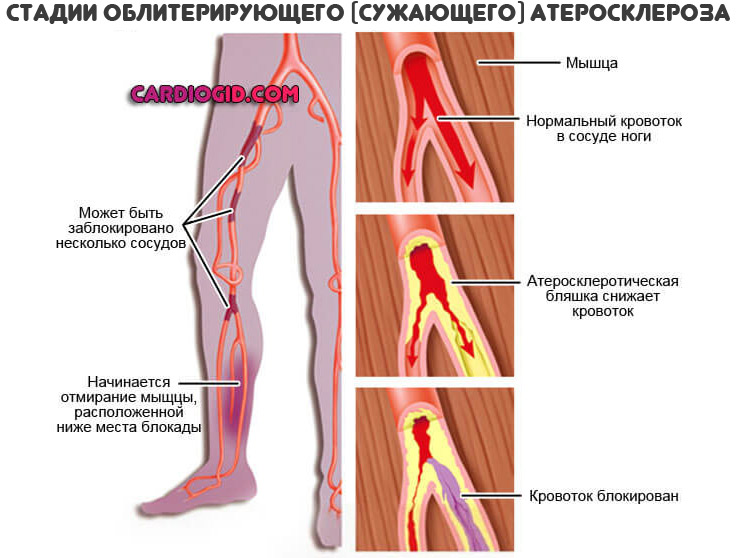
Некоторые из них из-за крайне низких размеров и особенностей химического строения способны зацепиться за стенки сосудов. Прикрепляясь к внутренней выстилке артерий, они постепенно наслаиваются, создают особые образования — бляшки, которые препятствуют кровотоку, мешают питанию тканей.
Коэффициент атерогенности — это один из анализов, призванный оценить вероятность отложения на стенках сосудов липидов и риска развития атеросклероза.
Как правило, индекс рассчитывают отдельно от общего анализа крови. В рамках расширенного исследования жирного спектра организма. Большой сложности методика не представляет, отличается высокой информативностью.
Исходя из коэффициента атерогенности, специалисты делают выводы о характере липидного обмена. Оценивать, однако, нужно все показатели, а в расширенном анализе их больше 10-ти.
По результатам назначают специфическое лечение. Без терапии атеросклероз вызывает ишемические процессы. Инфаркты, инсульты и прочие опасные состояния, ставящие крест на здоровье пациента.
Какие значения исследуются
Коэффициент атерогенности, он же индекс — это специальный интегральный показатель, который выводят по формуле. При расчетах используют группу значений, которые доктора отражают в анализе расширенного липидного спектра.
Общий холестерин
Особое липофильное вещество. По химической структуре представляет собой спирт. Несмотря на устоявшееся мнение, это не вредное соединение. Оно играет важную роль, выступает в качестве строительного материала организма.
Без нормального количества холестерина не формируются клеточные мембраны, невозможен адекватный энергетический обмен, замедляется процесс восстановления организма, регенерации.
Общие показатели отражают приблизительное состояние метаболизма. Поэтому обычного, рутинного исследования крови недостаточно. Особенно, если есть подозрения на патологические процессы, атеросклеороз.
Липопротеины низкой плотности
Ошибочно называются «плохим холестерином». Действительно, среди всех липидов ЛПНП относится к наиболее опасным и атерогенным. Превышение показателя всегда провоцирует грозные патологии. Но сам по себе он не может называться холестерином.
Это специфический протеин, белок, выполняющие транспортные функции. Продукт жирового обмена, образуется под действием особого фермента. Он способен связывать холестерин, а затем переносить по организму.
Опасен именно комплекс белка + специфического спирта. Из-за крайне малых размеров он легко зацепляется за стенки артерий и формирует крупные наслоения. Этот показатель используется одним из основных при расчете индекса атерогенности.
Липопротеины очень низкой плотности
Промежуточный продукт липолиза, расщепления белков. Из них организм синтезирует ЛПНП. Это вещество не столь опасно, как предыдущее. Однако, при высоких концентрациях создает риски развития атеросклероза.
В остальном же, роль у ЛПОНП положительная. Это транспортный специфический белок. Он переносит холестерин, фосфолипиды.
Триглицериды
Не вполне жиры, это скорее комплексы, ответственные за энергетический обмен. Представляют собой сложные эфиры. Сами не провоцируют атеросклероз. Однако повышение значений ТГ говорит о том, что липидный обмен в организме нарушен.
Не всегда это так. Нужно смотреть и на прочие показатели анализа крови. Подробнее о функциях и нормах триглицеридов читайте в этой статье.
Липопротеины высокой плотности
Еще одно вещество жирного спектра. Однако, в отличие от предыдущих, эффект их присутствия в организме прямо противоположный. ЛПВП обладают антиатерогенными свойствами. То есть снижают риск развития патологических процессов.
Почему так происходит? Дело в том, что частицы этого вещества крайне крупные и плотные, потому они не могут зацепиться за стенки сосудов.
С другой же стороны, вещество обладает связывающими свойствами. Благодаря этому, молекулы липопротеинов высокой плотности легко присоединяют частицы жира, холестерина по ходе движения. А затем выводят и утилизируют их.
Формулы расчета
Индекс атерогенности (он же коэффициент) — это синтетический показатель, математическая модель. Рассчитывается он по нескольким формулам.
- Наиболее простая и популярная среди лабораторий: (Общий холестерин + липопротеины низкой плотности)/ЛПВП.
Как правило, все вычисления идут автоматически, ими занимается аппарат, который оценивает состояние крови. В некоторых случаях результаты корректирует сам врач, вручную.
- Есть и другая формула: (ЛПОНП + ЛПНП)/ЛПВП
Большой разницы с точки зрения эффективности и точности нет. Все зависит от методики, которой придерживается конкретная лаборатория.
- Наконец, есть и третий способ вычисления: (липопротеины низкой плотности + триглицериды)/2.2. Затем полученный показатель делят на концентрацию ЛПВП.
Все три методики равноценны. Если есть какие-либо сомнения в точности, прибегают к нескольким способам. Это повышает информативность исследования.
Нормы по возрастам
У женщин
Показатель безразмерный, поскольку это индекс, отношение.
С возрастом уровни растут. Явление неизбежное, но от того не менее опасное. После 50-55 лет, когда начинается менопауза, норма индекса атерогенности у женщин находится в диапазоне 3.2-3.3.
Если уровень выше этих значений, помимо стандартной терапии, нужно еще и заместительное гормональное лечение.
| Возраст (лет) | Нормальные показатели |
|---|---|
| 20-30 | До 2.2 |
| 31-40 | 1.8-4.4 |
| 41-60 | 3.2 |
| Старше 60 лет | Не более 3.3 |
У мужчин
| Возраст (лет) | Значение |
|---|---|
| 20-30 | До 2.5 |
| 31-40 | 2-4.92 |
| 41-60 | Не выше 3.5 |
| После 60 | Не более 3.4 |
Норма коэффициента атерогенности у мужчин находится в пределах 2.5 — 4.9 единиц. Разница довольно существенная. Причина в том, что в организме мужчины холестерин и липиды расходуются активнее.
Нормы, приведенные в таблицах приблизительные. Нужно исследовать и прочие показатели, в системе., и только потом делать выводы.
Причины повышения коэффициента и методы лечения
Увеличение индекса атерогенности — состояние типичное и встречается оно часто. Есть исключения, когда у пациентов с доказанным атеросклерозом патологии значения нормальные, но это крайне редкое явление. Что же вызывает повышение индекса:
Неправильное питание
Вариантов насколько — довольно много. Наиболее опасны в плане атерогенности продукты, богатые различными химическими добавками. Синтетического происхождения. Полуфабрикаты, консервы. Также не стоит потреблять жирное мясо.
В остальном же питание играет скорее второстепенную роль. Сколько бы холестерина не было в той или иной пище, далеко не всегда начинаются проблемы. Организм умеет регулировать свое состояние без посторонней помощи.
Когда развиваются патологии, растет коэффициент атерогенности, а это значит, что уже есть какое-то нарушение и тело просто не справляется с утилизацией липидов. Например, часто таким расстройством выступают заболевания щитовидной, поджелудочной железы и пр.
Лечение. Достаточно скорректировать рацион. В него включают больше свежих фруктов, овощей и растительных продуктов вообще.
Полностью отказываются от консервов и полуфабрикатов. Жирного мяса. Вопрос при необходимости лучше обсудить со специалистом по питанию.
Высокая масса тела
Что здесь причина, а что следствие — понятно не до конца. Как правило, вес увеличивается как раз из-за нарушений метаболизма. По той же причине изменяется показатель липидов в крови.
Соответственно, у этих двух явлений один источник, но они не связаны. По крайней мере, на ранних стадиях. Затем же расстройство обмена жиров приводит к стойким проблемам и массу тела самостоятельно снизить уже не удается.
Лечение. Этиотропное. Как ни странно, вес уменьшить не получится, пока не будет решен вопрос ослабленного метаболизма. Это работа эндокринолога. Каких-либо универсальных рекомендаций нет.
Курение
Угроза не столько в никотине, сколько в прочих соединениях, которые содержатся в табачной продукции. Это кадмий, мышьяк, сурьма, вещества на основе углерода, в том числе угарный газ, оксиды свинца и много чего еще.
Понятно, что такой «коктейль» здоровья добавить не может. Липидный обмен нарушается постепенно. Чем больше стаж курения, тем хуже обстоит дело.
Лечение. Отказ от сигарет. Как правило, на ранних этапах это эффективная мера. Затем, если процесс запущенный, потребуется специальное лечение.
Назначают препараты-статины, возможно, медикаменты для поддержки сердца, головного мозга: ноотропы, кардиопротекторы.
Недостаток движения
Гиподинамия. Вызывает застойные явления в организме. Для ускорения липидного обмена нужен нормальный кровоток. Если пациент в основном сидит и тем более находится в иммобилизованном состоянии, лежит — трофика тканей ослабевает.
Движение крови по сосудам тоже становится медленным, недостаточным. Отсюда проблемы с обменов веществ, и как следствие повышенный индекс атерогенности.
Лечение. Нужно усилить режим физической активности. Хотя бы час в день ходить. Пешие прогулки на свежем воздухе станут хорошей мерой профилактики.
Труднее обстоит дело с лежачими больными или парализованными пациентами. В этом случае подойдет легкая активная или пассивная, с участием помощника, зарядка.
Если есть желание и позволяет здоровье, можно заниматься и более интенсивно. По собственному усмотрению.
Отягощенная наследственность
Играет едва ли не основную роль. Это весомый фактор риска. Обычно напрямую проблемы с обменом веществ не передаются. Хотя бывают исключения. С генами человек получает предрасположенность. Определенный риск.
При грамотном подходе, осторожном образе жизни, есть все шансы никогда не столкнуться с проблемой. Вероятно, речь идет о группе факторов, а не об одном конкретном гене. Вопрос пока не до конца изучен.
Лечение. Как таковой терапии нет. Проблема глубинная, заложена в фундаменте организма. Приходится бороться с симптомами.
Потребление спиртного
Алкоголь не хуже курения губит эндокринную систему и нарушает обмен веществ. Процесс примерно тот же, что и в случае с сигаретами.
Этанол при распаде угнетает нормальный метаболизм. Не стоит верить слухам и мифам о пользе спиртного для обмена веществ. Это не более чем выдумки.
Лечение. Полный отказ от алкоголя. Если есть желание выпить — то подойдет качественное красное вино в количестве до 50 мл в сутки. Выкладка строгая. Как и рекомендация по выбору напитка.
Сахарный диабет второго типа
Хроническое эндокринное заболевание. Чувствительность тканей к инсулину падает, это результат избыточной массы тела. Типичны генерализованные нарушения работы всех систем организма. В том числе страдает и обмен веществ.

Лечение. Нужно устранять сам диабет. Первый шаг — снизить массу тела. Для этого прописывают специальную диету. По потребности назначают статины (в качестве меры профилактики и коррекции симптомов). Также инсулин, чтобы держать глюкозу крови в адекватных рамках.
Стрессовые ситуации
Их относят скорее к предрасполагающим факторам, чем к непосредственным причинам повышенного коэффициента атерогенности. Интенсивные психические нагрузки вызывают выброс кортизола, норадреналина, веществ коры надпочечников и катехоламинов. В системе они угнетают липидный обмен и замедляют утилизацию холестерина. Чем это чревато — уже понятно.
Лечение. В задачи терапии входят нормализация психоэмоционального состояния, борьба со стрессами и повышение устойчивости к ним. Вопрос решают под контролем психотерапевта. Методы соответствующие.
Медикаменты назначают редко, по потребности. Есть имеется явная патология. Например, невроз, тревожное расстройство.
Заболевания печени
Играют одну из ключевых ролей в формировании индекса атерогенности. Именно здесь, в крупнейшей лаборатории организма, перерабатываются липиды.
Любые расстройства, даже минимальные, сразу вызывают отклонения. Сначала малозаметные. А затем и объективные. Которые проявляют себя специфическими симптомами.
Классические формы нарушений — это гепатиты. Воспалительные процессы инфекционного, реже токсического плана.
Другой вариант — цирроз печени. В острой форме пациент мало что успевает понять. Как и врач. Времени на специальную глубокую диагностику нет. Необходимо срочное лечение.
При хроническом течении специалисты выявляют полный дисбаланс по всем липидам. И чем дальше — тем хуже. Если коэффициент атерогенности повышен — это повод в первую же очередь обратить внимание на печень.
Лечение. Назначают гепатопротекторы. Карсил, Эссенциале. Их задача — защитить клетки органа от разрушения, помочь тканям регенерировать. Показан динамический контроль состояния.
С пациентом работает гастроэнтеролог. Еще лучше, когда есть возможность обратиться к узкопрофильному врачу — гепатологу.
Гипертония
Хроническое заболевание сердечно-сосудистой системы. Сопровождается частым повышением показателя артериального давления.
Повышенный коэффициент атерогенности образуется вследствие нарушения кровотока в организме — сосуды спазмированы, переносят жидкую ткань недостаточно быстро. Обмен веществ, в том числе и липидов при этом так же замедляется.

Лечение. Специфическое. Нужно снизить показатели АД, вернуть их в норму. По ситуации назначают ингибиторы АПФ (Периндоприл, Перинева, Капотен и аналогичные), бета-блокаторы (Метопролол и др.), антагонисты кальция (Дилтиазем, Верапамил), сартаны, средства центрального действия.
Также диуретики. Мочегонные (Верошпирон, Гипотиазид, Фуросемид). Вопрос очень сложный. Без консультации кардиолога, а то и не одной, не обойтись.
Заболевания органов эндокринной системы
Прочие, помимо сахарного диабета. Опасны расстройства щитовидной железы. Если она вырабатываем мало гормонов, скорость метаболизма падает.
Лечение. Назначают синтетические аналоги йода. Проводят заместительную терапию.
Когда индекс атерогенности повышен — это значит, что имеет место нарушение со стороны печени или органов эндокринной системы, реже неправильный образ жизни, и влияние вредных привычек.
Причины снижения
Пониженный коэффициент атерогенности — это явление очень редкое, но не опасное, скорее наоборот риски отложения липидов и развития атеросклероза минимальные.
Если говорить о причинах:
- Спортивный образ жизни. Либо систематическая физическая активность на уровне, близком к пику собственных сил. Если пациент соблюдает рекомендации по питанию, интенсивные нагрузки пойдут только в плюс. Специально перетруждаться и изводить себя нельзя ни в коем случае. Большой пользы от этого не получить.
- Систематическое применение препаратов-статинов. Если человек давно лечится, в пониженном индексе атерогенности нет ничего необычного.
- Наконец, то же самое возможно при длительной жесткой диете. И не только. Сторонники здорового образа жизни, вегетарианцы разного толка практически вне зоны риска. Поскольку получают меньше холестерина извне.
Низкий атерогенный индекс, не дотягивающий до средней нормы — это хороший результат, ничего опасного в нем нет. Напротив.
Дополнительные обследования
Изучение коэффициента дает представление о состоянии липидного обмена. Равно как и прочие показатели в расширенном анализе крови. Но понять, что виной нарушениям не получится.
Нужны вспомогательные способы:
- УЗИ печени. Ультразвуковая оценка состояния органа. Любые отклонения можно считать вероятной причиной изменений индекса атерогенности.
- Устный опрос, исследование анамнеза. Если виновники-провокаторы субъективные, это очевидно. Задают вопросы по образу жизни, привычкам. Характеру питания, повседневной активности, перенесенным патологиям и проч. Обязательно изучают наследственность.
- Анализ крови биохимический. Основной интерес представляют показатели АСТ, АЛТ. Это так называемые печеночные значения. Если органических изменений на УЗИ нет, не всегда речь идет о норме. Вполне может быть, что процесс в зачаточном состоянии. Анализ укажет на начальные стадии.
- Исследование крови на сахар. В том числе с нагрузочным тестом. Используют, чтобы выявить диабет.
- Изучение концентрации гормонов.
- Измерение артериального давления. При необходимости — суточное мониторирование.
Исследования простые, но информативные.
Методы снижения атерогенного индекса
Об этиотропной терапии сказано ранее. Что же делать с самим атерогенным индексом? Нужна симптоматическая коррекция.
Используют специальные медикаменты:
- Статины. Выводят холестерин, утилизируют его, помогают очистить сосуды от бляшек. Аторис, Аторвастатин и прочие наименования. Выбор остается за специалистом.
- Фибраты. Их применяют не всегда. По потребности и только когда статины не справляются. Например, Гемфиброзил.
- Никотиновая кислота. В борьбе с некоторыми формами гиперлипидемий она незаменима.
Огромная роль отводится диете. Важно полностью отказаться от полуфабрикатов, консервов, сомнительного вида колбас, фаст-фуда. Предпочтение отдают пище собственного приготовления. Натуральным продуктам. В рацион включают как можно больше растительных компонентов.
Обязательно бросают и вредные привычки. Курение и потребление спиртного.
Прогноз
Благоприятный в большинстве случаев, если патологию лечат с ранних же стадий. Наследственные гиперлипидемии устраняются хуже, но симптоматическая коррекция возможна. Пусть и придется принимать препараты чуть не всю жизнь. Потому большой разницы нет.
Индекс (коэффициент) атерогенности — это показатель, который отражает риски атеросклероза, опасного состояния, когда холестерин откладывается на стенках сосудов, вызывает ишемические процессы.
По результатам диагностики, в том числе и вспомогательными методами, назначают специальное лечение. Без него прогнозы негативные. Потому тянуть не стоит.
Источник


