Анализы мочи и крови при абсцессе

В статье подробно описано, как отличить абсцесс от опухоли. Мы рассмотрим причины возникновения инфекции. Узнаем, какие осложнения могут возникнуть. В результате, вы познакомитесь с препаратами, позволяющими быстро и эффективно справляться с заболеванием. А также узнаете, какие методы для борьбы с заболеванием есть в народной медицине.
Причины возникновения
Абсцесс — это защитная реакция организма от инфекции. Наш иммунитет создает капсулу, которая заключает гнойное воспаление в одном месте и не даёт ей возможности распространяться дальше на здоровые участки кожи.
К причинам возникновения можно отнести:
- Нарушение целостности кожи (порезы, расчёсы, открытые переломы, ожоги).
- Ранее перенесённые инфекции (воспаление лёгких, туберкулёз).
- Нестерильные медицинские инструменты.
- Некачественная инъекция (укол).
- Хронические заболевания (дерматит, экзема, фарингит).
- Сахарный диабет.

Симптомы
Стоит отметить, что абсцесс — это сложное инфекционное заболевание. Протекает в острой форме, с сильной болью и повышенной температурой. Оно может возникнуть в любом месте на теле человека. Но особенно опасны гнойные воспаления на лице, голове.
Инфекцию можно узнать по характерным внешним симптомам:
- Покраснение поражённого участка.
- Повышение температуры до 39 — 40°С.
- Опухоль.
- Общая слабость.
- Боль на воспаленном участке.
- Снижение аппетита.

Заболевание доставляет больному дискомфорт, острую боль. Поэтому требуется немедленная медицинская помощь.
Виды
Медики выделяют несколько видов гнойного воспаления (абсцесса).В зависимости от места локализации различают:
- Инфекцию мягких тканей. Характеризуется отёком, гнойным воспалением и болезненностью течения.
- Паратонзиллярный (около миндальный) вид. Это воспаление клетчатки, которая окружает нёбные миндалины.
- Лёгочный. Неспецифическое воспаление лёгких.
- Постинъекционный. Ограниченное воспаление мягких тканей после уколов.
- Инфекция головного мозга. Скопление гнойной жидкости в черепе, из-за развития инфекции (стафилококк, стрептококк, токсоплазма, кишечная палочка, анаэробная бактерия).

Где бы ни образовался абсцесс, он требует немедленного лечения и хирургического вмешательства.
Диагностика
Диагностировать заболевание не составит большого труда, так как его проявления хорошо видны внешне.
По внешним признакам можно определить стадию развития инфекции:
- Формирование (начальная стадия). Кожа отекает, краснеет, и болит при прикосновении.
- Вторая стадия. Образование начинает желтеть, и становится мягким на ощупь. Появляется боль и повышается температура тела.
Как правило, при абсцессе у больного увеличиваются лимфоузлы, но они безболезненные при прикосновении.
Для подтверждения диагноза рекомендуют сдать следующие анализы:
- Общий анализ крови — при абсцессе показывает неспецифические признаки воспаления (стафилококки и стрептококки в больших количествах).
- Бакпосев — берётся гной на анализ.

Важно! При первых признаках абсцесса (покраснение, боль, повышение температуры) не занимайтесь самолечением. Вскрывать самостоятельно воспалённый участок запрещено. Это чревато непредвиденными последствиями (заражением крови, гнойным расплавлением стенок кровеносного сосуда), вплоть до летального исхода.
Лечение
Независимо от места образования инфекции производится вскрытие пораженной области. Процедура проводится амбулаторно (когда вы периодически приходите в больницу на лечение и процедуры).
В тяжёлых случаях (абсцессах внутренних органов, головы, лица) больного госпитализируют в стационар.
Хирург очищает вскрытое место от гноя, и обрабатывает рану антисептиком (спиртом 70%).

Если абсцесс затрагивает внутренние органы, например, печень, лёгкие, то проводится пункция. Из органа выкачивается гной, и вводятся антибиотики (“Цефазолин”, “Гентамицин”, “Канамицин”).
Полезно знать! Крайней стадией хирургического вмешательства при хронических абсцессах является удаление органа вместе с нарывом.
После того, как нарыв вскрыт, и очищен от гноя назначается медикаментозное лечение, усиленное питание, переливание крови (при необходимости).
Антибиотики
Для лечения и скорейшего заживления раны используйте эффективные средства пероральные препараты или уколы, мази. Рану предварительно обрабатывайте, накладывайте мазь и делайте укол.
Лечение антибиотиками позволяет убить вредные (патогенные) микроорганизмы и способствует быстрому восстановлению организма.
“Цефазолин” инъекции
Активно борется со стафилококками и стрептококками. Быстро уничтожает их. Антибиотик 1 поколения. Цена в аптеке — 1,0 гр. флакон 15 рублей.

Результат: Убивает бактерии стафилококка и стрептококка, ускоряет процесс заживления.
“Ампиокс Натрий”
Антибактериальный препарат, активен в отношении грамположительных и грамотрицательных микроорганизмов. Цена от 20 рублей.

Результат: Убивает бактерии, стойкие к пенициллину (стафилококк, стрептококк, энтерококк). Способствует скорейшему заживлению раны.
“Тетрациклин Акос” мазь для наружного применения
Биостатический антибиотик тетрациклиновой группы. Обладает широким спектром действия, борется с грамположительными и грамотрицательными бактериями (стафилококками, стрептококками). Цена в аптеке от 25 рублей.

Как использовать: После предварительной обработки раны (спиртом 70%), нанесите мазь на марлевую повязку и приложите к больному месту. Меняйте повязку каждые 12 часов. Курс лечения составляет 3 недели.
Результат: Ускоряет процесс регенерации (заживления), убивает болезнетворные микроорганизмы. После первого нанесения вы почувствуете облегчение (боль прекратится). Рана постепенно будет затягиваться, и кожа будет восстанавливаться.
Посмотрев видео с Еленой Малышевой, вы узнаете что нужно знать об антибиотиках, если вам пришлось их принимать. И с чем их нельзя совмещать.
Мази для быстрого заживления ран
Мы подготовили список недорогих, эффективных мазей, которые способствуют быстрой регенерации (заживление, восстановление) кожи после абсцесса.
“Эплан”
Обладает обезболивающим, ранозаживляющим средством. Не является антибиотиком. Цена в аптеке от 180 рублей.

Как использовать: На поврежденную поверхность положите марлевую повязку, пропитанную мазью. Перевяжите. Меняйте повязку один раз в день. Процедуру проделывайте до полного выздоровления. Препарат не имеет противопоказаний и побочных эффектов.
Результат: Снимает отёчность и зуд, предотвращает инфицирование, ускоряет процесс заживления и регенерации (восстановления) кожи.
Мазь “Ихтиол”
Противовоспалительная и обезболивающая мазь. Не имеет побочных действий. Цена в аптечных сетях — от 65 рублей.

Как использовать: Нанесите мазь на марлевую повязку, и приложите к больному участку. Меняйте повязку 3 раза в день. Курс лечения 14 дней.
Результат: Снимает воспаление и успокаивает рану. Способствует скорейшему восстановлению и заживлению.
Фармакологические растворы
С помощью растворов можно обрабатывать рану после абсцесса. Средства способны снять воспаление и обезболить рану.
Раствор “Димексид”
Оказывает противовоспалительное и анальгетическое действие. Хорошо обрабатывает рану. Цена в аптечных сетях — 39 рублей.

Как использовать: Обрабатывайте рану 2 — 3 раза в день перед нанесением мази.
Результат: Позволяет снять боль и воспаление, защищает рану от проникновения микроорганизмов (стафилококков, стрептококков). Усиливает восприимчивость кожи к другим лекарственным препаратам.
“Диоксидин” (раствор)
Мощный антисептик, который быстро убивает стрептококки и стафилококки. Цена в аптеке — от 40 рублей.

Интересно знать! В Советской медицине препарат пользовался большим успехом. Его применяли во всех стационарах гнойной хирургии. Врачи объясняли успех препарата “Диоксидин” высокой эффективность в борьбе с различными микроорганизмами (грамположительными и грамотрицательными).
Как использовать: Обрабатывайте рану 2 — 3 раза в день. Дайте впитаться раствору, затем нанесите антибактериальную мазь (“Тетрациклин”).
Результат: Быстро уничтожает бактерии, оказывает антибактериальное, противовоспалительное действие. Способствует скорейшему заживлению.
Народные методы
В домашних условиях можно бороться с заболеванием (с абсцессом). Народные методы лечения, используемые в комплексе с медицинскими, позволяют быстрее заживать ранам после вскрытия.
Мы подобрали для вас наиболее эффективные народные способы лечения гнойного воспаления.
“Хлористый натрий” (гипертонический раствор соли)
Физиотерапевтический препарат. Для обработки раны используйте 0,9% раствора, который можно приготовить дома.

Ингредиенты:
- Соль поваренная среднего помола — 9 гр.
- Вода тёплая — 1 литр.
Как приготовить: Насыпьте соль в тёплую воду, перемешайте до полного растворения кристаллов. Должна получиться солоноватая жидкость мутного цвета.
Как использовать: Обрабатывайте раствором больной участок 2 — 3 раза в день перед нанесением мазей. Используйте до полного выздоровления и заживления раны.
Результат: Втягивает в себя гнойные жидкости, а также вытягивает болезнетворные микробы (стафилококки, стрептококки). Способствует скорейшему заживлению раны.
Алоэ
Бактерицидное растение, которое способно уничтожить возбудителя заболевания (золотистый стафилококк). Чтобы достичь максимального эффекта используйте растение правильно.

Как использовать: Промойте лист алоэ, разрежьте его пополам (вдоль листа). Приложите к больному участку. Зафиксируйте пластырем. Чтобы усилить антибактериальный эффект можно на разрезанный лист капнуть каплю йода. Лист меняйте каждые 2 — 3 часа. Используйте до полного заживления.
Результат: Уничтожает бактерии, вытягивает гной из раны. Ускоряет процесс регенерации (заживления) кожи.
Корень хрена
Один из мощных природных антибиотиков. Его используют для лечения гнойных ран. Настойкой хрена обрабатывайте гнойные раны, делайте растворы для промывания.

Ингредиенты:
- Измельчённый корень хрена — 1 ст. ложка.
- Вода — 200 мл.
Как приготовить: Залейте корень горячей кипяченной водой. Настаивайте в термосе не более одного часа.
Как использовать: Обрабатывайте рану 3 раза в течение дня. Процедуру проделывайте 14 дней, пока рана полностью не заживёт.
Результат: Способствует скорейшему заживлению инфицированного участка, убивает болезнетворные микробы (стафилококк, стрептококк).
Вопрос-Ответ
Какие осложнения вызывает абсцесс?
Несвоевременное лечение может привести к таким осложнениям, как лимфадениты (воспалительное поражение лимфоузлов), заражение крови, метастатические абсцессы (чаще возникают в глазу).
Можно ли лечить абсцесс без хирургического вмешательства?
Нет, абсцесс относится к гнойным инфекционным заболеваниям. Поэтому хирургическое вскрытие необходимо.
Что делать при повторном абсцессе?
Пройдите полное обследование, сдайте общий анализ крови, при необходимости бакпосев (гной в лабораторию). Ложитесь в стационар для повторного хирургического вмешательства.
Как отличить абсцесс от опухоли?
По внешним признакам абсцесс напоминает опухоль, он и может развиться из опухоли. Но его содержимое гнойное. Заболевания сопровождается болью, повышением температуры, общим ухудшением состояния.
Почему возникает гнойная инфекция?
Снижение иммунитета, возникновение травм, порезов, ожогов, нестерильные медицинские инструменты, некачественная инъекция (укол) являются причиной возникновения абсцесса. В места скопления патогенных (болезнетворных) микроорганизмов устремляются лейкоциты. Выполнив защитные функции, они погибают, образуя гнойную капсулу вокруг вредных бактерий.
Что запомнить:
- Не вскрывайте самостоятельно воспалённый участок, это может привести к непредсказуемым последствиям (заражению крови, проникновению гноя в стенки сосуда).
- Абсцесс — гнойное заболевание, поэтому при первых подозрениях нужно обратиться к хирургу для вскрытия очага поражения.
- В профилактических целях и чтобы избежать абсцесса после уколов, а также осложнений при таких заболеваниях, как фурункул, карбункул, соблюдайте правила личной гигиены, принимайте витамины (“Мульти-табс”, “Алфавит”).
- Пропейте “Рибомунил” — мощный иммуномодулятор. Он позволяет быстро укрепить иммунную систему.
- Не затягивайте лечение инфекции, иначе это приведёт к метастатическим (гнойным) абсцессам и воспалению лимфоузлов.
Источник
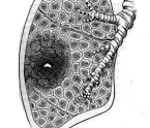
Абсцесс легкого – это неспецифическое воспаление легочной ткани, в результате которого происходит расплавление с образованием гнойно-некротических полостей. В период формирования гнойника отмечается лихорадка, торакалгии, сухой кашель, интоксикация; в период вскрытия абсцесса — кашель с обильным отхождением гнойной мокроты. Диагноз выставляется на основании совокупности клинических, лабораторных данных, рентгенологической картины. Лечение подразумевает проведение массивной противомикробной терапии, инфузионно-трансфузионной терапии, серии санационных бронхоскопий. Хирургическая тактика может включать дренирование абсцесса или резекцию легких.
Общие сведения
Абсцесс легкого входит в группу «инфекционных деструкций легких», или «деструктивных пневмонитов». Среди всех нагноительных процессов в легких на долю абсцесса приходится 25-40%. Абсцессы легочной ткани в 3-4 раза чаще регистрируются у мужчин. Типичный портрет пациента — мужчина среднего возраста (40-50 лет), социально неустроенный, злоупотребляющий алкоголем, с длительным стажем курильщика. Более половины абсцессов образуется в верхней доле правого легкого. Актуальность проблематики в современной пульмонологии обусловлена высокой частотой неудовлетворительных исходов.
Абсцесс легкого
Причины
Золотистый стафилококк, грамотрицательные аэробные бактерии и неспорообразующие анаэробные микроорганизмы являются наиболее распространенной причиной абсцесса легких. Возбудители чаще всего проникают в полость легкого бронхогенным путем. В качестве провоцирующего фактора выступают:
- Поражения рта и ЛОР-органов. При наличии воспалительных процессов в полости рта и носоглотке (пародонтоз, тонзиллит, гингивит и др.) существует вероятность инфицирования легочной ткани.
- Аспирация. Аспирация рвотными массами, например, в бессознательном состоянии или в состоянии алкогольного опьянения, попадание инородных тел тоже может стать причиной абсцесса легких.
- Поражение сосудов легких. Вторичное бронхогенное инфицирование возможно при инфаркте легкого, который происходит из-за эмболии одной из ветвей легочной артерии.
- Сепсис. Варианты заражения гематогенным путем, когда инфекция попадает в легочные капилляры при бактериемии (сепсисе) встречаются редко.
- Травматические повреждения. Во время военных действий и террористических актов абсцесс легкого может образоваться вследствие прямого повреждения или ранения грудной клетки.
В группу риска входят люди с заболеваниями, при которых возрастает вероятность гнойного воспаления, например больные сахарным диабетом. При бронхоэктатической болезни появляется вероятность аспирации зараженной мокротой. При хроническом алкоголизме возможна аспирация рвотными массами, химически-агрессивная среда которых так же может спровоцировать абсцесс легкого.
Патогенез
Начальная стадия характеризуется ограниченной воспалительной инфильтрацией легочной ткани. Затем происходит гнойное расплавление инфильтрата от центра к периферии, в результате чего и возникает полость. Постепенно инфильтрация вокруг полости исчезает, а сама полость выстилается грануляционной тканью, в случае благоприятного течения абсцесса легкого происходит облитерация полости с образованием участка пневмосклероза. Если же в результате инфекционного процесса формируется полость с фиброзными стенками, то в ней гнойный процесс может самоподдерживаться неопределенно длительный период времени (хронический абсцесс легкого).
Классификация
По этиологии абсцессы легких классифицируют в зависимости от возбудителя на:
- пневмококковые;
- стафилококковые;
- коллибациллярные;
- анаэробные;
- вызванные другими возбудителями.
Патогенетическая классификация основана на том, каким образом произошло заражение (бронхогенным, гематогенным, травматическим и другими путями). По расположению в легочной ткани абсцессы бывают центральными и периферическими, кроме того они могут быть единичными и множественными, располагаться в одном легком или быть двусторонними. Некоторые авторы придерживаются мнения, что гангрена легкого — это следующая стадия абсцесса. По происхождению выделяют:
- Первичные абсцессы. Развиваются при отсутствии фоновой патологии у ранее здоровых лиц.
- Вторичные абсцессы. Формируются у лиц с иммуносупрессией (ВИЧ-инфицированных, перенесших трансплантацию органов).
Симптомы абсцесса легких
Болезнь протекает в два периода: период формирования абсцесса и период вскрытия гнойной полости. В период образования гнойной полости отмечаются боли в области грудной клетки, усиливающиеся при дыхании и кашле, лихорадка, порой гектического типа, сухой кашель, одышка, подъем температуры. Но в некоторых случаях клинические проявления могут быть слабо выраженными, например, при алкоголизме болей практически не наблюдается, а температура редко поднимается до субфебрильной.
С развитием болезни нарастают симптомы интоксикации: головная боль, потеря аппетита, тошнота, общая слабость. Первый период абсцесса легкого в среднем продолжается 7-10 дней, но возможно затяжное течение до 2-3 недель или же наоборот, развитие гнойной полости носит стремительный характер и тогда через 2-3 дня начинается второй период болезни.
Во время второго периода абсцесса легкого происходит вскрытие полости и отток гнойного содержимого через бронх. Внезапно, на фоне лихорадки, кашель становится влажным, и откашливание мокроты происходит «полным ртом». За сутки отходит до 1 литра и более гнойной мокроты, количество которой зависит от объема полости.
Симптомы лихорадки и интоксикации после отхождения мокроты начинают снижаться, самочувствие пациента улучшается, анализы крови так же подтверждают угасание инфекционного процесса. Но четкое разделение между периодами наблюдается не всегда, если дренирующий бронх небольшого диаметра, то отхождение мокроты может быть умеренным.
Если причиной абсцесса легкого является гнилостная микрофлора, то из-за зловонного запаха мокроты, пребывание пациента в общей палате невозможно. После длительного стояния в емкости происходит расслоение мокроты: нижний густой и плотный слой сероватого цвета с крошковидным тканевым детритом, средний слой состоит из жидкой гнойной мокроты и содержит большое количество слюны, а в верхних слоях находится пенистая серозная жидкость.
Осложнения
Если в процесс вовлекается плевральная полость и плевра, то абсцесс осложняется гнойным плевритом и пиопневмотораксом, при гнойном расплавлении стенок сосудов возникает легочное кровотечение. Также возможно распространение инфекции, с поражением здорового легкого и с образованием множественных абсцессов, а в случае распространения инфекции гематогенным путем – образование абсцессов в других органах и тканях, то есть генерализация инфекции и бактериемический шок. Примерно в 20% случаев острый гнойный процесс трансформируется в хронический.
Диагностика
Обследование осуществляет врач-пульмонолог. При визуальном осмотре часть грудной клетки с пораженным легким отстает во время дыхания, или же, если абсцесс легких носит двусторонний характер, движение грудной клетки асимметрично. Для уточнения диагноза назначаются следующие процедуры:
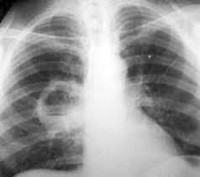
- Рентгенография легких. Является наиболее достоверным исследованием для постановки диагноза, а также для дифференциации абсцесса от других бронхолегочных заболеваний.
- Другие инструментальные методики. В сложных диагностических случаях проводят КТ или МРТ легких. ЭКГ, спирография и бронхоскопия назначаются для подтверждения или исключения осложнений абсцесса легкого. При подозрении на развитие плеврита осуществляется плевральная пункция.
- Анализы мокроты. Проводят общий анализ мокроты на присутствие эластических волокон, атипичных клеток, микобактерий туберкулеза, гематоидина и жирных кислот. Бактериоскопию с последующим бакпосевом мокроты выполняют для выявления возбудителя и определения его чувствительности к антибактериальным препаратам.
- Общее исследование крови. В крови ярко выраженный лейкоцитоз, палочкоядерный сдвиг лейкоцитарной формулы, токсичная зернистость нейтрофилов, повышенный уровень СОЭ. Во второй фазе абсцесса легкого анализы постепенно улучшаются. Если процесс хронизируется, то в уровень СОЭ увеличивается, но остается относительно стабильным, присутствуют признаки анемии.
- Биохимический анализ крови. Биохимические показатели крови изменяются – увеличивается количество сиаловых кислот, фибрина, серомукоида, гаптоглобинов и α2- и у-глобулинов; о хронизации процесса говорит снижение альбуминов в крови.
- Исследование мочи. В общем анализе мочи – цилиндрурия, микрогематурия и альбуминурия, степень выраженности изменений зависит от тяжести течения абсцесса легкого.
Лечение абсцесса легкого
Тяжесть течения заболевания определяет тактику его терапии. Возможно как хирургическое, так и консервативное лечение. В любом случае оно проводится в стационаре, в условиях специализированного отделения пульмонологии. Консервативная терапия включает в себя соблюдение постельного режима, придание пациенту дренирующего положения несколько раз в день на 10-30 минут для улучшения оттока мокроты.
Антибактериальная терапия назначается незамедлительно, после определения чувствительности микроорганизмов возможна коррекция антибиотикотерапии. Для реактивации иммунной системы проводят аутогемотрансфузию и переливание компонентов крови. Антистафилакокковый и гамма-глобулин назначается по показаниям. Если естественного дренирования не достаточно, то проводят бронхоскопию с активной аспирацией полостей и с промыванием их растворами антисептиков (бронхоальвеолярный лаваж).
Возможно также введение антибиотиков непосредственно в полость абсцесса легкого. Если абсцесс расположен периферически и имеет большой размер, то прибегают к трансторакальной пункции. Когда же консервативное лечение абсцесса легкого малоэффективно, а также в случаях осложнений показана резекция легкого.
Прогноз и профилактика
Благоприятное течение абсцесса легкого идет с постепенным рассасыванием инфильтрации вокруг гнойной полости; полость теряет свои правильные округлые очертания и перестает определяться. Если процесс не принимает затяжной или осложненный характер, то выздоровление наступает через 6-8 недель. Летальность при абсцессе легкого достаточно высока и на сегодняшний день составляет 5-10%.
Специфической профилактики абсцесса легкого нет. Неспецифической профилактикой является своевременное лечение пневмоний и бронхитов, санация очагов хронической инфекции и предупреждение аспирации дыхательных путей. Так же важным аспектом в снижении уровня заболеваемости является борьба с алкоголизмом.
Источник
