Анализы крови второй триместр беременности
Здравствуйте, дорогие будущие мамочки!
Сегодня поговорим о том, какие анализы сдают во втором триместре беременности. Если все идет хорошо, и ничего не беспокоит сверх меры, вам нужно посетить врача всего два раза:
- Первый раз в 18-20 недель
- Второй раз в 24-25 недель
Что должен сделать врач при вашем посещении в 18-20 недель:
Измерить вес:
Врач, который вас наблюдает должен провести контрольное взвешивание, измерить ваш вес, чтобы понимать, как вы набираете, какова динамика.
Измерить высоту стояния маточного дня:
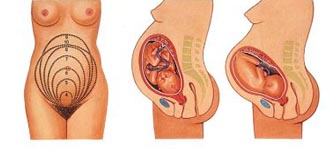
Во втором триместре ваш врач начинает измерять высоту стояния дна матки.
Высота дня матки – это расстояние от верхнего края лонного сочленения до самой высокой точки матки. Врач измеряет вас обычной лентой (сантиметровой) в положении лежа. Затем замеряет окружность живота. Все эти данные заносятся в вашу карту.
Эти измерения позволяют:
- уточнить срок беременности
- рассчитать, приблизительно, сколько весит ваш малыш
- заподозрить многоводие или маловодие
Измерить артериальное давление:

Обычно давление во втором триместре понижается, а в третьем приходит в норму.
Связано это с выработкой прогестерона—гормона, который помимо своего специального предназначения (развитие беременности) оказывает непосредственное влияние на стенки сосудов, расширяя их, тем самым, обеспечивая лучшую циркуляцию крови, а значит лучшее снабжение малыша кислородом и питательными веществами. В ответ на расширение сосудов снижается давление.
Однако давление может начать повышаться, это встречается у 10% женщин. Такое состояние называют гипертонией. Сама по себе гипертония не является опасным диагнозом, но она может быть одним из симптомов развития некоторых осложнений беременности.
О давлении мы будем говорить позже, в отдельных статьях, так как это важная тема, и вам в ней нужно обязательно разобраться.
А сейчас я хочу дать вам пару рекомендаций, которые вас очень выручат и не дадут разволноваться на «ровном» месте.
Исключите “боязнь белого халата”
Итак, во-первых, помните, само по себе высокое давление – не диагноз и не повод расстроиться и немедленно лечь в стационар.
Так бывает, что при одном виде врача, вы начинаете нервничать – давление повышается. И бывает так не редко, статистика показывает – у четверти пациентов это случается, это «боязнь белого халата».
Чтобы исключить диагноз и исследования, измеряйте давление не только у врача, но и дома. Тогда вам будет понятно, какое же у вас все-таки давление и как на вас влияют врача и халаты.
Как правильно измерять давление
И еще, знайте, что очень много зависит от того, как вам измерили давление. Вот простые, но важные правила:
- вы должны быть расслаблены
- ноги нельзя скрещивать
- перед измерением давления нельзя пить энергетики, кофе, крепкий чай
- нельзя измерять давление на полный желудок
- давление измеряют сидя
- рука должна быть опущена
- тонометр наложен на руку на уровне сердца
- манжетка тонометра не должна вам жать руку еще до того как вы начали что-то замерять
- манжетку накладывают только на голую руку
- измеряют давление на обеих руках (разницу записывают в вашу карту)
Если вы меряете давление дома, то я рекомендую купить не электронный тонометр, а самый обычный.
Измерив давление, массу, высоту дна матки и прочее, врач направит вас на анализы.
Я пройдусь по обязательным и необязательным анализам.
Какие анализы необходимо сдать обязательно?
Анализ мочи на белок
Первым обычно назначают анализ мочи на белок для выявления признаков преэклампсии (следов белка – протеинурии), инфекции мочевыводящих путей (бактериурии) и других отклонений – например, наличие в моче ацетона или сахара.
Чтобы анализ был достоверным, важно правильно собрать мочу.
Предварительно нужно омыть наружные половые органы, выпустить немного мочи и собрать в баночку вторую порцию, так как в первую порцию мочи могут попасть выделения из влагалища и результат анализа будет неправильным. Нужно собрать утреннюю мочу в стерильную баночку 50-100 мл.
УЗИ

На этом сроке врач может:
- оценить развитие плода
- количество околоплодных вод
- определяет наличие или отсутствие пороков развития внутренних систем и органов ребенка
- уточнит срок беременности
- определить пол ребеночка
- оценить состояние плаценты и пуповину
- оценить длину шейки матки и состояние внутреннего зева
- оценит место прикрепления плаценты и ее качество
Это все обязательные анализы нормально протекающей беременности в 18-20 недель. Врач может послать вас на другие анализы, если по результатам УЗИ, анализа мочи, будет нужно что-то уточнить.
Пожалуйста, спрашивайте очень дотошно, зачем вас направляют на тот или иной анализ. Не стесняйтесь разбираться и спрашивать, так как не все анализы и исследования совершенно безопасны.
А теперь перечень необязательных анализов
Скрининг 2 триместра:
Биохимический скрининг не позволяет поставить диагноз. Он лишь с той или иной степенью вероятности позволяет выявить женщин с высоким или низким риском патологии. Чтобы поставить диагноз, требуются дополнительные методы исследования.
Рекомендуемые сроки тестирования: 16-21 неделя, оптимально 17 неделя.
Для проведения этого анализа нужно сдать кровь на 4 показателя:
- ХГЧ (хорионический гонадотропин)
- АФП (альфа-фетопротеин)
- Свободный эстриол
- Ингибин А
Не во всех городах и не во всех лабораториях можно сдать анализ сразу на 4 показателя, скрининг могут сделать по 2-м показателям (ХГЧ и АФП), тогда это будет двойной тест второго триместра. Он менее точен по сравнению с полным скринингом, но тоже позволяет определить риск синдрома Дауна, синдрома Эдвардса, анэнцефалии, дефекты позвоночника.
Хочу еще раз подчеркнуть – только определить риск, вероятность.
Результат скрининга не является диагнозом, а лишь показателем индивидуального риск, ВЕРОЯТНОСТИ наличия некоторых патологий у плода.
Если на этом скрининге врач видит определенный риск, то это говорит только о том, что нужно будет делать более глубокие исследования.
Второе посещение врача на сроке 24-25 недель
Врач снова измерит и запишет все нужные показатели:
- Вес
- Артериальное давление
- Высоту дна матки
И отправит на обязательные анализы:
- Анализ мочи на белок
Необязательные анализы:
В России давно стало нормой – направлять женщин на биопсию хориона и амниоцентез по любому поводу, а между тем вы должны знать, что эти анализы могут спровоцировать прерывание беременности.
Почитайте подробную статью про генетические анализы, и посмотрите, сколько к ней комментариев, сколько историй и вопросов у женщин.
Причина делать эти анализы должна у вас быть ОЧЕНЬ веской. Не только возраст – за 30. Сейчас большинство женщин только по одному возрасту сразу отправляют к генетику.
Ниже я перечисляю причины, по которым женщину действительно могут направить на анализы:
- Женщина подвергалась влиянию различных вредных факторов: радиации, химическим ядам и пр.
- До этой беременности были самопроизвольные выкидыши
- Женщина перенесла сильные вирусные инфекции на ранних сроках беременности
- Женщина старше 35 лет
- Женщина страдает алкоголизмом, наркоманией
- В семье уже есть ребенок с врожденной патологией
- У членов семьи женщины есть какие-либо наследственные заболевания
- Женщина принимала сильные лекарственные препараты на ранних сроках беременности
- Женщина беременна от близкого родственника
Если у вас сложилась такая ситуация, что нет никаких причин из списка выше, вы здоровы и хорошо себя чувствуете, а вас все равно направляют на анализ, мой вам совет – перестрахуйтесь, сходите на прием к другому врачу. Узнайте и его мнение.
В заключение этой статьи я бы хотела сказать, что во втором триместре нужно быть очень чуткой к себе, следить за весом, за своим самочувствием, измерять и записывать свое давление дома, нормально отдыхать, хорошо кушать. Нужно сдавать обязательные анализы и не паниковать, чуть только врач что-то заподозрил.
Бывает, что врач перестраховывается, бывает, что им движет какой-то интерес, а бывает, что и правда, нужно сдать несколько уточняющих анализов, чтобы развеять все подозрения.
Не рубите с плеча. Тут нет одного рецепта для всех – или все сдавайте всё или вообще только мочу и УЗИ. Нужно довериться своему врачу.
Если это не тот врач, которому можно доверять, его нужно поменять, даже если это врач вашей женской консультации. По закону вы можете встать на учет в любую ЖК, не по прописке, а по вашему свободному выбору.
Желаю вам удачи и хороших анализов!
Источник
Второй триместр – это период беременности с 12 по 28 недель. В этот период будущие мамы посещают женскую консультацию 1 раз в месяц, но для контроля течения беременности часто возникает необходимость сдавать много разных анализов – как обязательных, так и специальных, которые показаны в конкретных случаях. Какие анализы сдают во 2 триместре беременности женщины? Какие показатели являются нормальными? Остановимся на этом более подробно.
Когда уже позади первый триместр, каждая женщина уже более четко осознает свое состояние, так как знает о возможных угрозах и наличии тех или иных болезней. Казалось бы, так много различных анализов сдавалось раньше, что уже нет необходимости во многих исследованиях. Но это ошибочное мнение. Во втором триместре предстоит еще немало проверок. Все анализы в этот период разделяют на обязательные и дополнительные.
Обязательные анализы во 2 триместре беременности
К обязательным анализам во втором триместре беременности относятся:
- Общий анализ мочи – проводится при каждом посещении будущей мамой женской консультации. В нем изучают реакцию, плотность, содержание лейкоцитов, наличие или отсутствие белка, присутствие патологических веществ и структур (бактерии, глюкоза, цилиндры и др.).
Чтобы результаты были достоверными, необходимо собрать мочу правильно. Забор проводится утром. Предварительно необходимо обмыть наружные половые органы, немного помочиться на унитаз, а среднюю порцию собрать в стерильную баночку в количестве 50-100 мл. Первая порция не собирается, потому что в нее могут попасть влагалищные выделения, поэтому результат исследования не будет достоверным. - Общий анализ крови проводят на 20-й неделе. Он позволяет отследить уровень гемоглобина. На этот показатель обращают внимание, потому что именно в этот период у будущих мам часто может возникнуть анемия, представляющая опасность и для женщины, и для ребенка. Норма этого показателя — 120-140 г/л. Если гемоглобин снижается, необходимо обязательно проконсультироваться с врачом, который подскажет, как поступить в такой ситуации.
Важный показатель анализа крови является СОЭ (скорость оседания эритроцитов). Во время беременности данный показатель имеет свойство изменяться на протяжении всего его срока. Так при наступлении второго триместра скорость оседания эритроцитов у женщины в норме составляет 25 мм/ч. Значительное повышение показателя свидетельствует наличии в организме женщины воспалительного процесса. Поэтому в таком случае, а также при его снижении нужно провести тщательную диагностику. - Анализ крови на реакцию Вассермана.
- Биохимический анализ крови во 2 триместре.
- Кровь на ВИЧ, Hbs, HCV.
- Микроскопия мазка из влагалища.
- Анализ на Д-димер – позволяет определить склонность к тромбообразованию. Этот показатель увеличивается во 2 триместре по сравнению с 1-м. В этот период верхний предел нормы — 900 нг/мл. Его резкое повышение по сравнению с предыдущим триместром опасно для здоровья женщины. При необходимости врач может назначить лечение антикоагулянтными препаратами для корректировки процесса свертываемости крови.
- Определение уровня фибриногена – белка, который способствует свертыванью крови. Во втором триместре норма данного показателя — 2,4 – 5,1 г/л. Понижение фибриногена опасно возможными кровопотерями, а повышение – тромбообразованием. Отклонения от нормы возможны при дефиците витаминов, гестозе, наличии в организме воспалений.
Дополнительные анализы
Иногда при наличии показаний врач во 2 триместре может назначить дополнительные анализы. К таким исследованиям относятся:
- «Тройной тест» или анализ PRISCA во 2 триместре. Что это такое? Проводится это исследование для того, чтобы обнаружить вероятность хромосомных аномалий плода – дефектов нервной трубки, трисомии 18 и 21 пар. Для этого производится определение уровня свободного эстриола, альфа-фетопротеина (АФП) и хорионического гонадотропина человека (ХГЧ). Учитываются также данные УЗИ во 2 триместре, в частности бипариетальный размер. Скрининг оценивает все показатели в комплексе и позволяет обнаружить дефекты развития плода и различные генетические нарушения. Рассчитывается риск при помощи компьютерной программы Prenatal Risk Calculation (PRISCA).
- Свободный эсриол – гормон-эстроген, который синтезируется плацентой, надпочечниками и печенью плода. Если беременность развивается нормально, выработка его увеличивается соответственно с повышением срока гестации. Концентрация его может снижаться при угрозе прерывания беременности, а также свидетельствовать о возможном наличии у малыша анэнцефалии, синдрома Дауна.
- Альфа-фетопротеин (АФП) – это биохимический маркер, который производят печень и желчный мешок плода, а также в незначительном количестве – его органы ЖКТ. Если АФП снижается, а при этом повышается концентрация хорионического гонадотропина, увеличивается риск трисомий, наиболее часто синдрома Дауна. Если концентрация АПФ увеличивается, это ассоциируется с возможным возникновением у плода дефектов передней брюшной стенки, нервной трубки, патологии почек и кишечника, атрезией пищевода.
Оптимальные сроки для проведения скрининга – 16-18 неделя беременности. Вероятность пороков развития у малыша увеличивается в таких случаях:
- возраст будущей мамы 35 лет и старше;
- прием до зачатия лекарственных средств с тератогенным воздействием;
- диагностированные хромосомные аномалии при предыдущих беременностях;
- недавнее радиационное облучение в одного из будущих родителей;
- наличие диагностированных пороков развития у родственников.
При помощи данного теста можно обнаружить в 83% болезнь Дауна, в 80% — дефекты нервной трубки и в 60% — синдром Эдвардса.
Но, к сожалению, анализ PRISCA не всегда может дать правильный результат. При возникновении у доктора подозрений на ту или иную патологию для уточнения диагноза его следует повторить. Но даже в таком случае сложно дать 100% гарантию. Установить диагноз можно окончательно после проведения амниоцентеза.
Амниоцентез – это анализ на патологию плода во 2 триместре, при котором проводится биохимическое исследование околоплодных вод. Материал для исследования в количестве 3-30 мл получают, прокалывая переднюю брюшную стенку, матку и амнион (водную оболочку, защищающую плод). Для анализа также берутся слущенные клетки плода. Именно по ним можно сделать вывод, есть генные мутации или нет. При исследовании амниотической жидкости можно определить уровень аминокислот, гормонов и ферментов, от которых во многом зависит развитие и рост плода.
Оптимальное время для проведения данной манипуляции – 16-18 недели беременности. Именно на этом сроке уже есть достаточное количество околоплодных вод , а размеры плода еще относительно небольшие.
Показаниями к амниоцентезу являются:
- Наличие у одного из родителей наследственного заболевания, которое теоретически может унаследовать малыш.
- Возраст будущей мамы до 20 лет и после 40 лет.
- Отклонения в инструментальных и лабораторных исследованиях, указывающие на необходимость дополнительной диагностики.
- Рождение в семье ребенка с той или иной наследственной болезнью.
- Многоводие.
- Прием беременной лекарственных средств, которые способны оказать токсическое воздействие на плод.
- Подозрение на гипоксию плода или его аномальное развитие.
Иногда врач может назначить неоднократное проведение процедуры.
В последние годы используют также такой метод диагностики, как кордоцентез. Для этого проводят прокол корды (пуповинной вены) и забирают немного крови для анализа. Если возникает необходимость, в эту вену вводят те или иные медикаменты. Чаще всего кордоцентез проводят, если нужно обнаружить гемолитическую болезнь, наследственные и хромосомные аномалии развития, резус-конфликт между матерью и плодом. Эта процедура, как и амниотентез, стала возможной благодаря тому, что в медицинскую практику внедрили такой диагностический метод, как ультразвуковое исследование (УЗИ), при помощи которого можно визуально отследить ход процедуры.
Кровь из пуповины берут иглой путем прокола передней брюшной стенки женщины. Затем материал отправляют в лабораторию, где проверяют в клетках количество хромосом, их генетически-молекулярную структуру, диагностируют всевозможные обменные нарушения. В случае гемолитической болезни (несовместимости материнской крови и плода по резус-фактору и группе крови) проводится оценка тяжести болезни, а при необходимости проводится внутриутробное лечение малыша — заменное переливание крови, которое проводится через пуповину. Если возникает подозрение на гемофилию, проводится определение факторов свёртывающей системы крови. При исследовании пуповинной крови можно также обнаружить тяжелые внутриутробные инфекции, как краснуха, цитомегалия, ВИЧ, вирус хронической анемии (парвовирус В19).
В каких случаях проводится кордоцентез? Показаниями к проведению манипуляции являются:
- Возраст будущей мамы после 35 лет, отца – 45 лет и старше. Именно с возрастом увеличивается риск спонтанных мутаций, если другие факторы риска отсутствуют.
- Кровнородственный брак.
- Признаки врожденной аномалии развития при проведении УЗИ.
- Отклонения в «тройном» тесте.
- Наследственное заболевание или пороки развития у одного из супругов.
- Наличие моногенных наследственных болезней у родственников (муковисцидоз, фенилкетонурия, спинальная амиотрофия).
- Рождение в семье детей с пороком развития или наследственной патологией.
- Наличие в анамнезе у супругов первичного бесплодия, мертворождений, выкидышей.
- Необходимость определить пол плода (некоторые болезни, сцепленые с Х-хромосомой, могут проявляться исключительно у мальчиков – атрофия зрительного нерва, гемофилия).
- Проведение на ранних сроках беременности рентгенологического исследования.
- Прием во время беременности эмбриотоксических препаратов (особенно в 1 триместре).
- Воздействие на организм на ранних сроках беременности неблагоприятных факторов окружающей среды — вдыхание парообразных ядов, радиоактивное облучение и т.п.
- Диагностика и лечение гемолитической болезни плода.
- Внутриутробная инфекция у малыша (если нет возможности диагностировать возбудитель другими методами).
Во время исследования стоит учитывать возможность осложнений. Чаще всего возможны:
- кровотечение из места забора;
- образование гематом;
- самопроизвольное прерывание беременности (в 1,5-2% случаев);
- внутриутробное инфицирование малыша.
Перед проведением манипуляции необходимо у будущей мамы взять письменное согласие. Врач при назначении кордоцентеза должен обязательно рассказать женщине о показаниях к нему, а также всех возможных осложнениях. Обязательно необходимо обсудить тактику ведения беременности, если обнаружена конкретная патология. При некоторых наследственных заболеваниях возможна внутриутробная гибель плода или смерть малыша в первые месяцы, при других же в случае адекватного и своевременного лечения возможна абсолютно нормальная жизнь.
Анализы на гормоны при беременности во 2 триместре проводятся регулярно, потому что именно так можно исключить много различных рисков. Эстрадиол и прогестерон обеспечивают нормальное течение беременности, поэтому так важно контролировать их концентрацию. Во втором триместре уровень эстрадиола находится в пределах 2400 – 18900 пг/мл, к концу данного периода он увеличивается. Если показатель выше или ниже нормы, это может говорить о наличии в организме женщины серьезных нарушений.
Важно во 2 триместре беременности следить за концентрацией в крови прогестерона, так как именно этот гормон создает необходимые условия для развития крохи, поэтому обязательно необходимо следить, не снижается или не повышается ли этот показатель. Норма его в этот период — 24,5 – 81,3 нг/мл. Анализ крови на прогестерон во 2 триместре беременности позволит провести оценку состояния плаценты и плода, обнаружить нарушения и осложнения беременности и предотвратить возможные проблемы. В случае повышения прогестерона у будущей мамы возникли отклонения в развитии плаценты, при его дефиците возникает угроза прерывания беременности.
Нормы анализов во 2 триместре беременности и отклонения от них
Не стоит забывать, что любые изменения в анализе не являются диагнозом. Иногда может неправильно провестись его забор или не соблюдались нужные условия для того, чтобы правильно оценить результат. Так, к примеру, емкость для забора мочи могла оказаться не стерильной, поэтому результат анализа не будет правильным. Или же кровь Вы сдавали после приема пищи, а не натощак, а это тоже окажет влияние на полученные данные. Поэтому определить изменения в анализах сможет наблюдающий беременность гинеколог, учитывая перенесенные будущей мамой болезни, состояние здоровья и т.п.
Наиболее частые анализы во втором триместре беременности – мочи и крови. Нормы общеклинического анализа мочи таковы:
- Белок в моче – вполне нормальным считается присутствие в моче беременной немного белка, но этот показатель не должен превышать 0,033г/л.
- Сахар – его не должно быть. При наличии необходимо более тщательный осмотр и дополнительные исследования, чтобы исключить гестационный диабет.
- Бактерии в мочи присутствовать не должны. Их наличие говорит о воспалительном процессе органов мочевыделительной системы.
- Количество солей при беременности значительно меньше по сравнению с женщиными не в положении.
Нормы общего анализа крови следующие:
- Гемоглобин — 110—140 г/л – необходим для диагностики анемии.
- Еритроциты — 4,3—5,5 ×1012/л – обеспечивают транспорт углекислого газа и кислорода в крови.
- Лейкоциты — 4—9×10 9 /л – защитники, которые необходимы для борьбы с инородными клетками.
- Тромбоциты — 150—400×109/л – отвечают за процесс свертываемости крови.
- Скорость оседания эритроцитов (СОЭ) – этот показатель у будущих мам немного выше, чем у не беременных женщин и составляет до 45мм/час.
Отклонения от нормы
Общий анализ крови:
- при снижении эритроцитов и гемоглобина диагностируют анемию.
- повышение СОЭ и лейкоцитов свидетельствуют о наличии в организме беременной воспалительного процесса;
- высокий уровень эозинофилов может наблюдаться при глистной инвазии или аллергии;
- увеличение или снижение тромбоцитов возможно при гестозе и нарушении свертывающей системы крови.
Общий анализ мочи:
- наличие в анализе лейкоцитов, цилиндров, бактерий говорит о воспалительном процессе органов мочевыделения;
- белок в мочи при беременности может свидетельствовать о гестозе (преэклампсия) или воспалительном процессе;
- присутствие сахара дает повод заподозрить гестационный диабет.
Группа крови и резус-фактор
В том случае, если у будущей мамы резус-фактор отрицательный, а у мужа – положительный, необходимо каждый месяц сдавать анализ крови на на титр антирезусных антител. Их появление и увеличение в динамике говорят о резус-конфликте.
Коагулограмма
Снижение времени кровотечения и увеличение показателей, отвечающих за свертываемость крови возможно при антифосфолипидном синдроме, аутоиммунных болезнях, тяжелом гестозе. В этом случае сразу же нужно предпринять меры, потому что в данном случае может развиться тромбоз и прерваться беременность.
Биохимический анализ крови:
- при увеличении билирубина, печеночных ферментов можно заподозрить патологию печени и гестоз;
- креатинин и мочевина выше нормы при нарушениях со стороны органов мочевыделения или токсикозе;
- глюкоза крови может увеличиваться при гестационном сахарном диабете.
Кровь на гепатиты, ВИЧ-инфекцию и реакция Вассермана (RW)
Наличие антигенов к вирусным гепатитам (так называемый Нвs-антиген), положительные анализы на сифилис (RW) и ВИЧ-инфекцию свидетельствуют о том, что беременная инфицирована, а это является угрозой состоянию плода. В таких случаях назначается профилактическое лечение фетоплацентарной недостаточности.
Мазок на влагалищную микрофлору
Наличие в большом количестве условно-патогенной или патогенной микрофлоры – это признак кольпита, что угрожает воспалением оболочек амниона, развитием хориоамнионита с последующим внутриутробным инфицированием плода.
Тактика при отклонениях анализов от нормы
Результаты общего анализа крови позволяют обнаружить анемию, скрытые воспаления, а это является угрозой кислородного голодания малыша. Поэтому в таких случаях будущей маме назначается витаминная диета, комплекс поливитаминов и препараты железа. Вероятность выкидыша увеличивается, если снижено количество тромбоцитов. Поэтому в таком случае обязательно необходимо выяснить причину изменений и назначить лечение.
Обнаружив в мочи бактерии, белок, лейкоциты, эритроциты, необходимо поставить диагноз и назначить адекватное лечение, чтобы исключить риск осложнений.
При положительных результатах анализов, которые указывают на пороки развития плода, спустя некоторое время их стоит повторить. В группе риска находятся семьи, где такие аномалии наследственные или же уже есть дети с теми или иными пороками развития.
Положительные анализы на ВИЧ, сифилис, гепатит, TORCH-инфекции требуют особой тактики ведения беременности и обязательного корректирующего лечения. Достаточно часто при правильной врачебной тактике и грамотном ведении беременности на свет появляются дети вполне здоровые, без каких-либо аномалий развития.
При выявлении во влагалищном мазке бактерий необходимо корректировать микрофлору, пройти курс специфического лечения для подготовки родовых путей, чтобы потом не инфицировать ребенка.
В том случае, если Вы сдали те или иные анализы и не понимаете, как они расшифровываются и что обозначают, обязательно обратитесь к наблюдающему беременность врачу. Ни в коем случае не устанавливайте диагноз по анализам и не занимайтесь самолечением, ведь это может навредить. Интересуйтесь своим здоровьем, ведь Вы в ответе не только за себя, а также за безопасность будущего малыша.
СТАТЬИ ПО ТЕМЕ
Обновлено: 30.10.2017 21:42
Источник
