Анализы крови на отклонения у плода
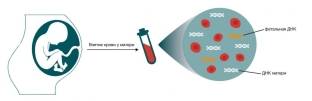
Неинвазивный пренатальный тест или НИПТ позволяет на раннем сроке беременности выявить у плода самые распространённые генетические заболевания, а также определить пол будущего ребёнка
У человека 23 пары хромосом, которые представляют собой скрученные цепи ДНК, несущие генетическую информацию. Изменения количества некоторых хромосом способны приводить к рождению детей с генетическими заболеваниями. Сегодня их насчитывается более 6500.
Многие из генетических патологий сцеплены с полом — наследуются по половому признаку. В таких случаях определение пола ребёнка проводится по медицинским показаниям.
НИПТ предполагает выделение из крови беременной женщины ДНК плода и её последующий анализ с целью выявить наличие распространённых хромосомных синдромов. Метод появился в Европе около 20 лет назад, что ознаменовало начало новой эры эффективных методов определения генетических дефектов плода – без вмешательства в органы и ткани. Prenetix – это один из видов неинвазивной диагностики хромосомных патологий плода.

Цель исследования:
— определить наличие у плода патологии хромосом 21, 18, 13, а также наличие дополнительных хромосом X и Y
— определить пол малыша
Срок проведения: на полной десятой неделе беременности
Подготовка: не требуется, для проведения достаточно 20 миллилитров венозной крови
Получение результатов: в течение 12 рабочих дней
Точность: 99,9%
Безопасность: 100%-ная для здоровья женщины и ребенка. Кровь для анализа забирают из вены, поэтому нет риска выкидыша или занесения инфекции, как в случае инвазивной диагностики. Всемирная Организация Здравоохранения рекомендует его каждой беременной.
Доступность: теперь Prenetix можно пройти в Калининграде, в клинике репродукции «Геном»
В клинике «Геном-Калининград» пройти тест Prenetix может любая беременная женщина, которая хочет получить достоверную информацию о здоровье будущего малыша, а также узнать его пол.
Особенности теста Prenetix:
— показывает точный результат при двуплодной беременности, суррогатном материнстве, беременности, полученной в результате ЭКО, в т.ч. с применением донорских яйцеклеток или сперматозоидов.
— покажет точный пол ребенка с десяти недель, в том числе при двуплодной беременности. На УЗИ половые признаки заметны не ранее 23 недели.
Prenetix — достойная альтернатива классическому скринингу I триместра. В некоторых случаях он позволяет избежать ненужных инвазивных методов диагностики.
Обычное скрининговое обследование в I триместре включает:
— УЗИ плода. Помогает обнаружить отклонения в телосложении и анатомии будущего ребенка, оценить состояние плаценты, пуповины, матки, количество околоплодных вод.
— Двойной тест (биохимический анализ крови). С его помощью определяют уровень связанного с беременностью белка плазмы (РАРР-А) и хорионического гонадотропина (β-ХГЧ). При патологиях плода уровни этих веществ изменяются.
Минус данного исследования — высокий процент ложноположительных результатов, что является показанием для проведения инвазивных исследований. Инвазивные методы предполагают получение биологического материала для лабораторного исследования путём проникновения в матку посредством пункции (прокола). Инвазивные методы часто сопровождаются осложнениями и могут спровоцировать выкидыш. Состояние женщины в период ожидания инвазивного исследования и во время его проведения обычно стрессовое, что крайне нежелательно.
Prenetix определяет наличие следующих патологий:
— Синдром Дауна. Тяжелая умственная отсталость и врождённые пороки. Самая распространённая хромосомная патология.
— Синдром Эдвардса. Олигофрения: патологии черепа, мозга, грудной клетки, сердца. До 5% новорожденных с синдромом Эдвардса доживают до года.
— Синдром Патау. Тяжелые пороки развития, из 100 детей до года доживают 5.
— Синдром Клайнфельтера. Мужское заболевание: патологии эндокринной системы, бесплодие, импотенция.
— Синдром Тёрнера. Женское заболевание: бесплодие, физическая отсталость, склонность к ожирению и сердечным болезням.
— Дополнительные Х и Y хромосомы. Небольшие отклонения в психическом и/или физическом развитии.
Prenetix может показать ложный результат в следующих случаях:
— Беременность более, чем двумя плодами;
— Срок проведения исследования менее двух недель;
— Гибель одного из близнецов.
Prenetix показан в следующих случаях:
— «плохой» результат первого скрининга;
— наличие в анамнезе беременностей с хромосомными мутациями плода;
— поздний репродуктивный возраст будущих родителей (матери от 35 лет, отца от 42 лет);
— выявлены хромосомные нарушения у будущих родителей.
К сведению: Риск появления генетических нарушений у плода увеличивается с возрастом, но он не исключён и в период до 35 лет. По закону врач обязан проинформировать женщину старше тридцати пяти лет о возможности проведения внутриутробного скрининг-теста для выявления пороков развития ребенка.
За последние 25 лет количество женщин, ставших мамами в возрасте старше 35 лет, выросло на 90%. Если еще пятнадцать лет назад неприятным словом «старородящая» называли двадцатипятилетних рожениц, то сегодня «поздний» возраст сдвинулся к 35.
Специалисты клиники «Геном» в Калининграде обладают внушительным опытом ведения беременности, включая сложные случаи. Мы будем рады помочь каждой женщине благополучно пройти период беременности и стать счастливой мамой здорового ребёнка.
Источник
Всякая будущая мама хочет быть на 100% уверенной в том, что ее малыш родится здоровым. Но до недавних пор убедиться в этом можно было лишь с помощью рискованных методов исследования, которые назначались только по жизненно важным показаниям. Сейчас существует безопасный способ обнаружения генетических аномалий у плода — неинвазивный ДНК-тест. Что он показывает и как проводится? Разбираемся в теме и отвечаем на вопросы.
Цели проведения генетического тестирования до рождения ребенка
Во время беременности диагностировать большинство генетических пороков у плода можно с помощью теста ДНК, и зачастую его выполняют именно для этого.
Вот основные цели проведения ДНК-теста для беременных:
Диагностика хромосомных аномалий:
- Синдром Дауна (добавочная хромосома в двадцать первой паре) встречается примерно у одного из тысячи новорожденных[1]. С увеличением возраста будущей матери риск родить малыша с аномалией растет. Дети с синдромом Дауна часто рождаются с пороками сердца, эпилепсией, их физическое развитие отстает от нормы, и у всех наблюдается более или менее выраженная олигофрения.
- Синдром Эдвардса возникает из-за наличия дополнительной хромосомы в восемнадцатой паре. Это редкая аномалия: она встречается примерно в одном из 7000 случаев[2]. Новорожденные с синдромом Эдвардса имеют многочисленные пороки развития: 90–95% из них погибают в первые месяцы.
- Синдромом Патау называется трисомия по тринадцатой паре. Эта аномалия встречается еще реже: приблизительно у одного из 14 000 новорожденных[3]. Как и синдром Эдвардса, данный вид наследственной патологии проявляется множественными грубыми пороками развития; продолжительность жизни больных редко превышает год.
Это важно
Для ранней диагностики синдромов Дауна, Эдвардса и Патау выполняют УЗИ-скрининг. Предположить хромосомные аномалии позволяют некоторые особенности развития плода: увеличенная ширина воротниковой зоны, укороченная носовая кость и другие. Но в I триместре УЗИ-признаки нельзя рассматривать как достоверное свидетельство нарушений, а позднее, когда результаты скрининга становятся более убедительными, время может быть упущено. Между тем исследование среди 18 955 женщин показало, что самым точным тестом на наличие хромосомных аномалий является анализ ДНК во время беременности (в I триместре)[4].
- Аномалии количества половых хромосом. К ним относятся синдром Клайнфельтера, синдром Шерешевского-Тернера и многие другие отклонения, связанные с уменьшением или увеличением нормального числа хромосом X и Y. Такие генетические дефекты часто сопровождаются недоразвитием гонад (половых желез), бесплодием, различными изменениями во внешности, нередко умственной отсталостью.
Диагностика врожденных патологий нервной системы. Например, с помощью теста ДНК на раннем сроке беременности можно обнаружить синдром Ретта (тяжелое нейропсихическое заболевание, которое проявляется только через несколько месяцев после рождения), младенческую эпилептическую энцефалопатию и другие нарушения ЦНС.
Выявление наследственных форм краниосиностоза (преждевременного срастания костей черепа) — синдромов Пфайффера, Апера, Крузона, Мюнке.
Многие другие генетические заболевания, слабо диагностируемые при традиционном скрининге, могут быть обнаружены путем анализа ДНК во время беременности.
Определение пола будущего малыша. Да, увидеть это можно и на экране аппарата УЗИ уже при втором скрининге. Но иногда требуется получить стопроцентно точный результат на максимально раннем сроке. Это необходимо прежде всего для своевременной диагностики наследственных аномалий, связанных с полом. К примеру, гемофилия и синдром Клайнфельтера встречаются только у мальчиков, а синдромом Тернера страдают исключительно девочки. Достоверность определения пола с помощью пренатального ДНК-теста на сроке беременности семь–девять недель составляет 95%, с 12 недель и позднее она достигает 99%[5].
Установление отцовства. Необходимость в этом исследовании возникает по разным причинам. Например, оно может потребоваться, если будущий отец отказывается признать свою причастность к зачатию. В спорных случаях результаты экспертизы могут служить доказательством в суде.
Показания и противопоказания к проведению анализа
Для любой будущей матери естественно беспокойство о здоровье малыша, так что одного только желания беременной женщины достаточно для выполнения неинвазивного генетического теста. Этого нельзя сказать об инвазивных методах исследования, которые несут риск для плода и потому не проводятся без строгих показаний. Но есть ситуации, когда генетический анализ беременным просто необходим. Такое исследование очень желательно, если:
- Плановый скрининг показал, что есть высокий риск родить ребенка с аномалиями. По результатам УЗИ нельзя сделать вывод о наличии синдрома Дауна и других наследственных патологий у плода, можно только заподозрить это по ряду признаков. Для уточнения диагноза беременную направляют на анализ ДНК. Раньше подтвердить или опровергнуть пороки развития возможно было лишь путем травматичных и рискованных методов — амниоцентеза, кордоцентеза и других. Не так давно появилась безопасная альтернатива — неинвазивный пренатальный генетический тест.
- Будущая мать старше 35 лет. С возрастом растет вероятность родить ребенка с синдромом Дауна. Прочие хромосомные аномалии в меньшей степени зависят от этого показателя, но некоторая связь также прослеживается.
- В анамнезе у женщины есть самопроизвольные аборты или замершие беременности. Частая причина невынашивания кроется именно в генетических пороках плода. Если прошлая беременность закончилась неудачно, имеет смысл удостовериться, что на этот раз все в порядке.
- В семье у будущих матери или отца были случаи появления детей с наследственными патологиями. До получения результатов исследования нельзя полностью исключать повторения такой ситуации.
- Кто-либо из будущих родителей страдал алкогольной или наркозависимостью. Даже если проблема осталась в прошлом, риск для здоровья ребенка по-прежнему существует.
- Женщина в первые недели беременности перенесла острое инфекционное заболевание (самое опасное из них — краснуха) или испытала действие других тератогенных (способных привести к аномалиям развития плода) факторов. К последним относятся радиоактивное облучение, прием некоторых лекарственных препаратов (например, тетрациклиновых антибиотиков), употребление алкоголя, отравление солями тяжелых металлов.
Бывают случаи, когда провести генетическое исследование беременных невозможно. Основное противопоказание к инвазивным тестам — угроза выкидыша. Также исследования не выполняют при острых инфекциях, воспалительных гинекологических заболеваниях, миоме. Неинвазивный тест на генетические отклонения не делают при многоплодной беременности (тройня и более), так как в этом случае трудно определить ДНК каждого плода и данные могут оказаться неточными. Анализ не проводится у суррогатных матерей и женщин, зачавших путем оплодотворения донорской яйцеклеткой (за исключением некоторых видов тестирования). Нельзя получить достоверные данные теста, если незадолго до беременности было сделано переливание крови или трансплантация костного мозга.
Как проводится тестирование
Разновидностей генетических исследований, выполняемых во время беременности, множество, но все их можно разделить на две группы в зависимости от способа забора материала. С этой точки зрения различают инвазивные и неинвазивные методы. Первые связаны с проникновением в организм будущей матери и плода, вторые не предполагают подобного вмешательства.
Инвазивные тесты
Все исследования этой группы несут в себе определенную опасность самопроизвольного аборта, поэтому к ним прибегают только в крайних случаях — если вероятность генетических отклонений у плода достаточно высока.
Биопсия ворсин хориона — наиболее ранний из инвазивных тестов: его выполняют на сроке 10–14 недель. Материалом для анализа служат клетки тканей хориона — будущей плаценты. Забор осуществляют путем прокола брюшной стенки и матки длинной иглой. Процедура проводится под УЗИ-контролем. Точность диагностики генетических аномалий этим способом составляет 99%[6]. То же исследование, выполняемое на более поздних сроках, называется плацентоцентез.
Амниоцентез — анализ ДНК плода, содержащейся в клетках околоплодных вод. К нему прибегают во II триместре беременности. С помощью шприца с иглой делают прокол плодного пузыря через брюшную стенку и забирают небольшое количество амниотической жидкости (примерно 30 мл). Результатов исследования нужно ждать две–три недели. Точность метода также достигает 99%.
Кордоцентез — анализ пуповинной крови, забор которой производят также через брюшную стенку. Процедуру выполняют также во II триместре. С помощью кордоцентеза можно определить генетические заболевания, инфекции и другие внутриутробные патологии.
Неинвазивный генетический тест
Методика для России относительно новая, и такое тестирование пока проводят далеко не во всех медицинских центрах. Это связано и с недостаточной оснащенностью лабораторий государственных учреждений, и с довольно высокой стоимостью исследования (потому его невозможно применять повсеместно, как скрининг).
В отличие от всех описанных выше методов, неинвазивный тест на генетические отклонения плода можно назвать безопасным. Чтобы взять биоматериал, не нужно прибегать к проколу и другим травматичным вмешательствам, способным привести к осложнениям. Для анализа необходима только кровь беременной женщины, которую берут из вены обычным способом. Специальным образом готовиться к исследованию не требуется.
Тест проводится с применением высокотехнологичного медицинского оборудования. Взятую у женщины кровь в центрифуге разделяют на эритроцитарную массу, слой лейкоцитов и плазму. ДНК из двух последних фракций «расшифровывают» путем секвенирования, разделяя геномы матери и плода. Полученный материал анализируют на предмет риска хромосомных и других патологий. Способ анализа зависит от вида тестирования. Весь процесс исследования в среднем занимает две недели.
Информативность тестов различается в зависимости от их разновидности. Почти все подобные анализы способны определить наличие или отсутствие синдромов Дауна, Эдвардса и Патау, аномалий половых хромосом, пол будущего ребенка. Некоторые методы подходят для исследования генетических рисков беременности, наступившей после ЭКО (в том числе с донорской яйцеклеткой). Достоверность результатов неинвазивного тестирования достигает 99%.
Помимо безопасности и высокой точности, исследование имеет еще одно весовое преимущество — возможность выполнить анализ ДНК на ранних сроках беременности. Его делают, начиная с девяти–десяти недель, когда в крови матери начинает обнаруживаться ДНК плода. Ни один скрининговый метод или инвазивный тест не проводится на таких сроках. Ранняя диагностика патологий имеет решающее значение в вопросе сохранения беременности, а уверенность в том, что будущий ребенок здоров, позволяет с радостью и без страха ожидать его появление на свет.
Благодаря новейшим технологиям в медицине стало возможным определить риск наследственных заболеваний у плода, не прибегая к инвазивным методам исследования. Генетический анализ крови беременных точен и безопасен, к тому же это самый ранний из всех возможных способов выявления внутриутробных патологий. У этого тестирования можно выделить два недостатка: во-первых, оно платное, во-вторых, проводится пока лишь в немногих клиниках.
Источник
Беременность – это важнейший этап в жизни женщины, который требует множества сил и соблюдения некоторых правил. Отсутствие каких-либо нарушений в период гестации не является стопроцентной гарантией того, что ребенок родится здоровым. Необходимо на ранних сроках провести диагностику на хромосомные аномалии и патологии плода. УЗИ и исследование крови способны помочь обнаружить некоторые патологии еще в момент закладки жизненно важных органов. Важно знать, что такое инвазивные и неинвазивные методики, а также быть осведомленным об их опасности.
Хромосомные и другие патологии плода, которые можно диагностировать при беременности
Зачастую причинами аномалий оказываются инфекционные заболевания, патологии эндокринной системы, болезни внутренних органов, сильный токсикоз, угроза выкидыша и аборты у женщины. Также негативно влияют на плод лекарственные препараты. Заболевания, вызванные мутацией хромосом, принято делить на 2 группы:
- Патологии, которые развились из-за аномального количества хромосом. В числе распространенных – синдромы Дауна (3 хромосомы в 21 паре), Патау (плюс одна хромосома в 13 паре) и Эдвардса (трисомия 18 пары). Возможна трисомия 9 и 14 пар.
- Аномалии, возникшие из-за неправильной структуры хромосомы. К такой группе можно отнести синдромы Шерешевского-Тернера, Клайнфельтера, “кошачьего крика”, Вольфа-Хиршхорна, Альфи, Орбели.
Таких заболеваний существует очень много, при этом они могут иметь разную степень тяжести. Мутации генов провоцируют внешние уродства и болезни внутренних органов разной сложности. Аномалии, вызванные увеличением количества хромосом, подразделяются на анеуплоидию и полиплоидию. Первым термином обозначают лишние 1–2 хромосомы в паре, ребенок в большинстве случаев рождается с некритичными патологиями. Второй означает кратное увеличение числа хромосом, и плод, как правило, погибает еще до родов.
На каком сроке проводится исследование?
Внутриутробная диагностика отклонений плода – это сложный метод, обладающий большой информативностью. Отказываться от проведения скрининга нельзя, обследование помогает исключить генетические мутации еще на ранних сроках. Наиболее часто комплекс мероприятий для выявления патологий назначают несколько раз: в 12, 20 и 30 недель. Обычно проводят анализ крови на наличие биохимических сывороточных маркеров хромосомных аномалий и УЗИ.
Методы диагностики
Существует несколько диагностических способов выявления хромосомных патологий у плода. К числу эффективных методов относят УЗИ и анализ крови. Также проводятся инвазивные процедуры: биопсия хориона, исследование плаценты, забор и анализ околоплодной жидкости. Инвазивные методики более точные, но применяются только при очевидных показаниях из-за риска выкидыша. УЗИ и анализ крови не дают 100-процентного подтверждения или опровержения аномалий плода, процедуры необходимы для расчета риска.
Анализ крови
В первом триместре проводится двойной тест на два показателя – свободную бета-субъединицу хорионического гонадотропина (ХГЧ) и PAPP-A (это плазменный протеин А). Во время 2 триместра необходим тройной тест на хромосомные аномалии у плода. Он включает общий ХГЧ, свободный эстриол и альфа-фетопротеин (белок АФП). Результаты анализов оценивают вместе с заключением после проведения УЗИ, поэтому необходима комплексная диагностика. При подозрении на какое-либо отклонение может потребоваться инвазивное исследование.
УЗИ плода
С помощью УЗИ выявить хромосомные аномалии удается не всегда. При проведении процедуры на 12 неделе специалист замечает отклонения в ЦНС и костно-мышечной системе, синдром Дауна. Далее на 20 неделе возможно диагностировать видимые нарушения в развитии, ведь организм почти полностью сформировался. К 30 неделе плод слишком большой, поэтому видны не все мутации. Повторно исследование проводится на 28–30 неделе для подтверждения или опровержения результатов, полученных при предыдущих обследованиях.
Сонолог не способен во время УЗИ выявить такие отклонения, как слепота или глухота, умственная отсталость, непроходимость печени. Метод не позволяет определить генетические заболевания и другие патологии, которые развились из-за нарушенного количества хромосом или их структуры (синдром Патау, Тернера).
Расшифровка результатов, риски хромосомных патологий
Расшифровать результаты можно только в специальной компьютерной программе, которая необходима для этих целей. Как правило, она разрабатывается индивидуально для конкретной лаборатории, поэтому рекомендуется проходить все исследования в одной клинике. Сделать вывод о риске хромосомных аномалий, полагаясь только на результаты анализа или УЗИ, невозможно. Врачи оценивают все в комплексе, чтобы получить более точный прогноз.
Низкий уровень PAPP-A и высокий бета-ХГЧ дают все основания задуматься о возможном синдроме Дауна у ребенка. Пониженный уровень бета-ХГЧ сигнализирует о наличии синдрома Эдвардса. Оценивают абсолютно все УЗ-маркеры и показатели крови: ингибин А, эстриол, лактоген. После получения плохих результатов требуется прохождение повторного УЗИ и инвазивных исследований для подтверждения или опровержения диагноза. Если в ходе ультразвукового исследования мутаций не выявлено, то рекомендуется сделать повторный анализ на патологию плода или подождать скрининга второго триместра.
Значение результатов 1:100 считается высоким, 1:1000 – средним, т. е. вероятность аномалии все же сохраняется. Пороговый риск хромосомной патологии 1:100000 означает отсутствие патологий, т. е. ребенок родится абсолютно здоровым (с точки зрения генетики).
Дальнейшая терапевтическая тактика при обнаружении аномалий или их высоком риске
После выявления высокого риска рождения ребенка с генетическими мутациями по расшифровке результатов требуется пройти полное медицинское обследование. Лучше провести скрининг сразу в этой же лаборатории (при риске 1:100 и выше), а далее обратиться к генетику за консультацией. Специалист назначит дополнительные инвазивные исследования в зависимости от срока беременности. Результаты будут готовы через 1–3 недели.
При подтвержденных аномалиях плода на 14–16 неделе, вероятнее всего, придется прервать беременность. Если же патологии выявлены позже (после 20 недели), то вызывают искусственные роды. В некоторых случаях родители решаются сохранить беременность, принимая особенности ребенка.
Анализ крови и УЗИ – самые главные процедуры, проводимые в период вынашивания малыша. Исследования помогают выявить множество нарушений, в числе которых и хромосомные аномалии. Они могут быть как тяжелыми, так и более легкой степени. В зависимости от показателя риска развития таких патологий врачи и будущие родители принимают решение о дальнейшей судьбе ребенка.
Врач акушер-гинеколог, репродуктолог, консультант по грудному вскармливанию, окончила ЧГУ им. Ульянова со специализацией гинекология, маммология Подробнее »
Источник
