Анализ крови prisca что это такое
Все о современной диагностике наследственных заболеваний во время беременности с помощью PRISKA выяснял Prostodoctor. К сожалению, порой так случается, что мы, родители, оставляем своим детям в наследство не материальные блага, а различные недуги.
Заболевания, которые передаются от родителей и прочих родственников к последующим поколениям называются – наследственными.
Наследственные заболевания: что это?
Причиной возникновения данной группы заболеваний является поломка механизмов передачи наследственной информации. В зависимости от уровня «поломки» выделяют:
- генные заболевания, связанные с нарушением строения или расположения одного или нескольких генов;
- хромосомные заболевания – грубые расстройства, причиной которых является нарушение строения хромосом или их численности.
Именно с генными болезнями в настоящее время связывают определенные виды нарушения обменных процессов (углеводного, белкового, липидного), расстройства пищеварения (лактазная недостаточность) и строения тела. С хромосомными болезнями связано около половины всех случаев невынашивания беременности.
Всего выделяют около 700 видов заболеваний и синдромов, связанных с «поломкой» хромосом. Чаще такие патологии плода являются несовместимыми с жизнью и заканчиваются самопроизвольными выкидышами на ранних сроках беременности. Но некоторые случаи хромосомных болезней заканчиваются рождением жизнеспособного ребенка. Наиболее известным и распространенным патологическим состоянием является трисомия по 21 паре хромосом, которая еще называется синдромом Дауна.
PRISCA — что это?
Рассчитать риск развития некоторых хромосомных «поломок» и пороков развития плода можно с помощью программы PRISCA. Аббревиатура PRISCA произошла от английских слов – PRenatal Risk CAlculation, что переводится как оценка пренатального риска. PRISCA — это компьютерная программа, которая рассчитывает риск врожденных патологий на основании анализов крови и данных ультразвукового исследования беременной женщины. Также, на результаты влияют возраст будущей мамы.
Когда проводят PRISCA?
Оптимальные сроки проведения диагностики на наличие наследственной патологии влияют на результат.
PRISCA I проводится в первом триместре беременности с 11 по 13 неделю.
PRISCA I I проводится во втором триместре беременности с 16 по 18 неделю.
Что входит в PRISCA 1?
Для того чтобы с помощью программы рассчитать риск рождения малыша с хромосомными аномалиями необходимы данные лабораторных исследований:
- уровень свободного b-хорионического гонадотропина человека (свободный β-ХГЧ)
- PAPP-A – протеина А, ассоциированного с беременностью.
Бета-хорионический гонадотропин человека – это первый гормон, который синтезируют клетки трофобласта – эмбриональной ткани, образующейся в месте прикрепления плодного яйца. Протеин А, ассоциированный с беременностью, — это белок, который выделяет ткань предшественница плаценты – хорион.
Анализы крови для определения этих показателей берутся из вены, желательно натощак.
Также программе для расчета риска нужны данные ультразвукового исследования. С помощью УЗИ рассчитывают 2 базовых показателя:
- толщину воротникового пространства плода
- копчиково-теменной размер (КТР).
Для расчёта рисков хромосомных аномалий и возрастных рисков по программе PRISCA I также учитываются другие данные: возраст матери, вес, экстракорпоральное оплодотворение или самостоятельная беременность, курение и т.д.
Важно! УЗИ плода и забор анализов нужно проводить в один день. Максимальное допустимое расхождение во времени примерно 20 часов. Поэтому, если УЗИ сделали вечером, то анализы крови необходимо сдать утром следующего дня.
Что входит в PRISCA 2?
Для расчета риска врожденных аномалий плода во втором триместре необходимо сдать венозную кровь для определения 3-х лабораторных показателя:
- Хорионический гонадотропин человека (ХГЧ)
- Альфа-фетопротеин (АФП)
- Свободный эстриол (неконъюгированный эстриол)
Первые два показателя вырабатываются плодом во время беременности и должны соответствовать сроку беременности. Третий показатель – женский половой гормон (эстроген) вырабатывается как плацентой, так и плодом.
Также программе для расчета риска нужны данные ультразвукового исследования второго триместра. С помощью УЗИ рассчитывают один показатель:
- бипариетальный размер (БПР).
В расчете риска наследственных заболеваний у плода во втором семестре беременности также используются данные ультразвукового исследования, проведенного в первом триместре.
Для получения правильных результатов PRISCA, следует внимательно заполнять анкету: возраст беременной, срок беременности, данные УЗИ и т.д. Ошибка в любой из цифр может дать неверный результат теста.
Зачем нужно проводить диагностику наследственных заболеваний PRISCA?
Риск развития наследственных патологий у плода достаточно высок. В последние годы тенденция рождения детей после 30 лет усиливается, что доказано увеличивает вероятность хромосомных заболеваний новорожденного. Именно поэтому с 2011 года Министерство Здравоохранения Украины рекомендует проводить обязательный пренатальный скрининг.
Проведение пренатального скрининга рекомендовано приказом Минздрава Украины № 417 от 15.07.2011 г.
Какие заболевания выявляет PRISCA?
С помощью программы PRISCA можно рассчитать риск развития следующих патологий у плода:
- Синдрома Дауна (трисомия по 21 паре хромосом)
- Синдрома Эдвардса (трисомия по 18 паре хромосом)
- Дефект нервной трубки.
По данным, полученным в результате этого исследования, нельзя поставить диагноз. PRISCA – это всего лишь скрининг, то есть оценка рисков развития определенного недуга. Если показатели риска высокие, беременной женщине порекомендуют дальнейшее более сложное и детальное обследование.
Пренатальный биохимический скрининг I триместра с расчетом генетического риска программой PRISCA можно провести в:
PRISCA 1 | PRISCA 2 | |
|---|---|---|
Лаборатории «Синево» | 180 грн. | 220 грн. |
Лаборатории «Дила» | 225 грн. | 275 грн. |
«ДНК-лаборатория» | 180 грн. | 230 грн. |
Лаборатория «Инвитро» | 200 грн. | 260 грн. |
Лаборатория клиники «ОМЕГА» | 300 грн. | 400 грн. |
Лаборатория клиники «Борис» | 403 грн. | 403 грн. |
Данные с сайтов лабораторий и клиник на февраль 2015 года | ||
Забавное видео
2-х летний малыш любит бросать. Смотрите, что получилось, когда родители купили ему баскетбольное кольцо!
Источник
Рассчитать риск развития некоторых хромосомных «поломок» и пороков развития плода можно с помощью программы PRISCA — это компьютерная программа, которая рассчитывает риск врожденных патологий на основании анализов крови и данных ультразвукового исследования беременной женщины. Также, на результаты влияют возраст будущей мамы.
Когда проводят PRISCA?
PRISCA I проводится в первом триместре беременности с 11 по 13 неделю.
PRISCA I I проводится во втором триместре беременности с 16 по 18 неделю.
![]() Узнать с точностью 99% о риске хромосомных анеуплоидий, а также пол плода, можно с 9 недель беременности, всего лишь сдав кровь из вены. Подробнее о НИПТ-тесте.
Узнать с точностью 99% о риске хромосомных анеуплоидий, а также пол плода, можно с 9 недель беременности, всего лишь сдав кровь из вены. Подробнее о НИПТ-тесте.
Что входит в PRISCA 1?
Для того чтобы с помощью программы рассчитать риск рождения малыша с хромосомными аномалиями необходимы данные лабораторных исследований:
1. уровень свободного b-хорионического гонадотропина человека (свободный ?-ХГЧ)
2. PAPP-A – протеина А, ассоциированного с беременностью.
Анализы крови для определения этих показателей берутся из вены, желательно натощак.
Также программе для расчета риска нужны данные ультразвукового исследования. С помощью УЗИ рассчитывают 2 базовых показателя:
1. толщину воротникового пространства плода
2. копчиково-теменной размер (КТР).
Для расчёта рисков хромосомных аномалий и возрастных рисков по программе PRISCA I также учитываются другие данные: возраст матери, вес, экстракорпоральное оплодотворение или самостоятельная беременность, курение и т.д.
Важно! УЗИ плода и забор анализов нужно проводить в один день. Максимальное допустимое расхождение во времени примерно 20 часов. Поэтому, если УЗИ сделали вечером, то анализы крови необходимо сдать утром следующего дня.
Что входит в PRISCA 2?
Для расчета риска врожденных аномалий плода во втором триместре необходимо сдать венозную кровь для определения 3-х лабораторных показателя:
1. Хорионический гонадотропин человека (ХГЧ)
2. Альфа-фетопротеин (АФП)
3. Свободный эстриол (неконъюгированный эстриол)
Также программе для расчета риска нужны данные ультразвукового исследования второго триместра. С помощью УЗИ рассчитывают один показатель: бипариетальный размер (БПР).
В расчете риска наследственных заболеваний у плода во втором семестре беременности также используются данные ультразвукового исследования, проведенного в первом триместре.
Какие заболевания выявляет PRISCA?
С помощью программы PRISCA можно рассчитать риск развития следующих патологий у плода:
- Синдрома Дауна (трисомия по 21 паре хромосом)
- Синдрома Эдвардса (трисомия по 18 паре хромосом)
- Дефект нервной трубки.
По данным, полученным в результате этого исследования, нельзя поставить диагноз. PRISCA – это всего лишь скрининг, то есть оценка рисков развития определенного недуга. Если показатели риска высокие, беременной женщине порекомендуют дальнейшее более сложное и детальное обследование.
- точность 99%, что намного точнее классической диагностики (УЗИ и биохимический скрининг)
- совершенно безопасен, в отличие от инвазивных методик — для забора материала на анализ необходимо просто взять кровь из вены беременной женщины.
- на ранних сроках: анализ можно проводить уже на 9-й неделе беременности.
Узнать подробнее
Источник
[40-007]
Беременность — Пренатальный скрининг трисомий II триместра беременности, PRISCA
1690 руб.
Неинвазивное исследование, которое на основании определенных лабораторных маркеров и клинических данных позволяет при помощи компьютерной программы рассчитать вероятный риск развития хромосомных болезней или других врождённых аномалий плода.
Из-за ограничений в применении расчетных методов определения риска врождённых аномалий плода расчет таких рисков при многоплодной беременности с 3 и более плодами провести невозможно.
Состав исследования:
— Бета-субъединица хорионического гонадотропина человека (бета-ХГЧ)
— Альфа-фетопротеин (альфа-ФП)
— Эстриол свободный
Синонимы русские
Тройной тест второго триместра беременности.
Синонимы английские
Maternal Screen, Second Trimester; Prenatal Screening II; PRISCA II (Prenatal Risk Calculation).
Метод исследования
Твердофазный хемилюминесцентный иммуноферментный анализ («сэндвич»-метод), иммунохемилюминесцентный анализ, конкурентный твердофазный хемилюминесцентный иммуноферментный анализ.
Единицы измерения
ММЕ/мл (милли- международная единица на миллилитр), МЕ/л (международная единица на литр), нг/мл (нанограмм на миллилитр).
Какой биоматериал можно использовать для исследования?
Венозную кровь.
Как правильно подготовиться к исследованию?
- Исключить из рациона жирную пищу за 24 часа до исследования.
- Исключить физическое и эмоциональное перенапряжение в течение 30 минут до исследования.
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
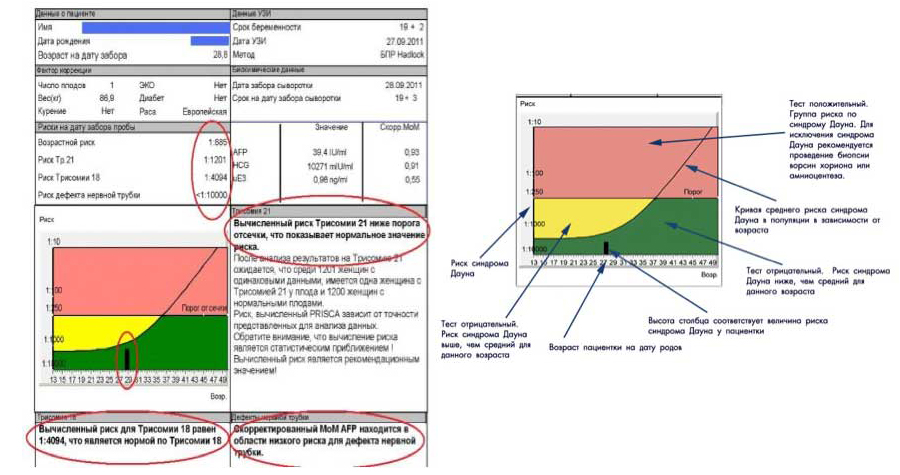
Пренатальный скрининг трисомий II триместра беременности выполняется для оценки вероятности наиболее распространенных аномалий плода – трисомии 21 (синдрома Дауна), трисомии 18 (синдрома Эдвардса) и дефекта нервной трубки на сроке между 14 и 22 неделями беременности. К факторам риска развития таких аномалий относятся роды в возрасте старше 35 лет, многоплодная беременность, наличие в акушерском анамнезе плодов с хромосомными аномалиями (трисомии 21, 13 или 18), сопутствующая ВИЧ-инфекция, беременность, наступившая в результате ЭКО, курение и сахарный диабет. При этом возраст матери является наиболее значимым фактором. Так, риск развития хромосомных аномалий плода резко возрастает после 35 лет (1:179 по сравнению с 1:476 у женщины 25 лет).
Определение АФП совместно с хорионическим гонадотропином и эстриолом (так называемый тройной тест) на 15-20 неделях беременности используют для скрининга дефектов развития плода и хромосомных аномалий. Данный скрининговый анализ позволяет оценить вероятность наличия генетических заболеваний и пороков развития, однако его результат не является абсолютным показателем патологии или нормального развития плода.
Хорионический гонадотропин человека (ХГЧ) вырабатывается в плодной оболочке человеческого эмбриона. Он является важным показателем развития беременности и ее отклонений. Максимума уровень ХГЧ достигает на 10-11-ю неделю, а затем постепенно снижается. По этому показателю можно судить о благополучном течении беременности и выявлять нарушения развития плода.
Альфа-фетопротеин вырабатывается в эмбриональном желточном мешке, печени и эпителии кишечника плода, его уровень зависит от состояния желудочно-кишечного тракта, почек плода и плацентарного барьера. Он принимает активное участие в полноценном развитии плода. В крови матери его концентрация постепенно увеличивается с 10-й недели беременности и достигает максимума на 30-32 неделях. В связи с этим АФП используется как неспецифический маркер состояния плода и наличия акушерской патологии.
Эстриол свободный является главным эстрогеном беременности и имеет большое значение для нормального развития и функционирования фетоплацентарного комплекса. Его концентрация повышается с момента формирования плаценты и прогрессивно растет с течением беременности. Низкая концентрация свободного эстриола в сочетании с высокими показателями бета-ХГЧ и альфа-ФП связана с повышенным риском задержки внутриутробного развития плода и осложнений третьего триместра беременности (преждевременной отслойки плаценты и преэклампсии).
Очень важно точно знать гестационный возраст плода, так как уровни АФП, ХГЧ и свободного эстриола в крови отличаются на разных неделях беременности.
При данном скрининговом исследовании риск патологий рассчитывается с помощью компьютерной программы PRISCA (Prenatal Risk Calculation), разработанной компанией Typolog Software (Германия) и имеющей международный сертификат соответствия. Для исследования определяется содержание хорионического гонадотропина (ХГЧ), альфа-фетопротеина (АФП) и неконъюгированного (свободного) эстриола в крови беременной.
Обязательно учитываются клинические данные (возраст беременной, масса тела, количество плодов, наличие и особенности ЭКО, раса, вредные привычки, наличие сахарного диабета, принимаемые лекарственные препараты). Если выполнено УЗИ, срок беременности определяется по его результатам, а не по дате последней менструации.
После исследования и расчета риска патологий беременной назначается консультация у врача – акушера-гинеколога.
Результаты скрининга не могут служить критериями постановки диагноза и поводом для искусственного прерывания беременности. На их основании принимается решение о том, целесообразно ли применять инвазивные методы обследования плода. При высоком риске необходимы дополнительные обследования, в том числе кордоцентез, амниоцентез с генетическим исследованием полученного материала.
Для чего используется исследование?
- Для скринингового обследования беременных, чтобы оценить риск хромосомной патологии плода – синдрома Дауна (трисомии 21), синдрома Эдвардса (трисомии 18), дефекта нервной трубки.
Когда назначается исследование?
- При обследовании беременных во втором триместре (анализ рекомендован на сроке 14 недель 3 дня – 22 недели), особенно при наличии факторов риска развития патологии:
- возраст старше 35 лет;
- невынашивание и тяжелые осложнения беременности в анамнезе;
- хромосомные патологии, болезнь Дауна или врождённые пороки развития при предыдущих беременностях;
- наследственные заболевания в семье;
- перенесенные инфекции, радиационное облучение, прием на ранних сроках беременности или незадолго до нее лекарственных препаратов, которые обладают тератогенным эффектом (могут стать причиной врождённых пороков и аномалий плода).
Что означают результаты?
Референсные значения
- Альфа-фетопротеин (альфа-ФП)
Неделя беременности | Референсные значения |
1-12-я | 0,5 -15 МЕ/мл |
12-15-я | 15 — 60 МЕ/мл |
15-19-я | 15 — 95 МЕ/мл |
19-24-я | 27 — 125 МЕ/мл |
24-28-я | 52 — 140 МЕ/мл |
28-30-я | 67 — 150 МЕ/мл |
30-32-я | 100 — 250 МЕ/мл |
- Бета-субъединица хорионического гонадотропина человека (бета-ХГЧ)
Неделя беременности | Референсные значения |
1-2 недели | 25 — 300 МЕ/л |
3-4 недели | 1500 — 5000 МЕ/л |
4-5 недель | 10000 — 30000 МЕ/л |
5-6 недель | 20000 — 100000 МЕ/л |
6-7 недель | 50000 — 200000 МЕ/л |
7-8 недель | 20000 — 200000 МЕ/л |
8-9 недель | 20000 — 100000 МЕ/л |
9-11 недель | 20000 — 95000 МЕ/л |
11-12 недель | 20000 — 90000 МЕ/л |
13-14 недель | 15000 — 60000 МЕ/л |
15-25 недель | 10000 — 35000 МЕ/л |
26-37 недель | 10000 — 60000 МЕ/л |
- Эстриол свободный
Неделя беременности | Референсные значения |
15-я | 0,17 — 1,29 нг/мл |
16-я | 0,28 — 1,48 нг/мл |
17-я | 0,34 — 2,2 нг/мл |
18-я | 0,47 — 2,6 нг/мл |
19-я | 0,4 — 3,39 нг/мл |
27-я | 2,3 — 6,4 нг/мл |
28-я | 2,3 — 7 нг/мл |
29-я | 2,3 — 7,7 нг/мл |
30-я | 2,4 — 8,6 нг/мл |
31-я | 2,6 — 9,9 нг/мл |
32-я | 2,8 — 11,4 нг/мл |
33-я | Более 3,0 нг/мл |
34-я | Более 3,3 нг/мл |
35-я | Более 3,9 нг/мл |
36-я | Более 4,7 нг/мл |
37-я | Более 5,6 нг/мл |
38-я | Более 6,6 нг/мл |
39-я | Более 7,3 нг/мл |
40-я | Более 7,6 нг/мл |
По данным исследования, программа PRISCA рассчитывает вероятность возникновения во время беременности пороков развития и представляет результаты. Например, соотношение 1:400 показывает, что, согласно статистическим данным, у одной из 400 беременных женщин с аналогичными показателями рождается ребенок с соответствующим пороком развития.
Что может влиять на результат?
Точность предоставленных данных и заключений ультразвуковой диагностики.
Важные замечания
- Лаборатория должна иметь точные данные о сроке беременности и обо всех факторах, необходимых для расчета показателей. Предоставленные неполные или неточные данные могут быть источником серьезных ошибок в расчете рисков.
- Применение инвазивных методов диагностики (биопсия хориона, амниоцентез, кордоцентез) не рекомендовано при нормальных показателях скрининговых тестов и отсутствии изменений на УЗИ.
- Результаты пренатального скрининга даже при высоком расчетном риске не могут служить основанием для искусственного прерывания беременности.
Также рекомендуется
- Беременность – II триместр
- Ассоциированный с беременностью протеин А плазмы (PAPP-A)
- Эстриол свободный
- Плацентарный лактоген
- Прогестерон
- Цитологическое исследование гормонального фона (при угрозе прерывания беременности, нарушениях цикла)
Кто назначает исследование?
Акушер-гинеколог, медицинский генетик.
Литература
- Durkovic J., Andelic L., Mandic B., Lazar D. False Positive Values of Biomarkers of Prenatal Screening on Chromosomopathy as Indicators of a Risky Pregnancy. // Journal of Medical Biochemistry. – Volume 30, Issue 2, Pages 126–130.
- Gabant P, Forrester L, Nichols J, and others. Alpha-fetoprotein, the major fetal serum protein, is not essential for embryonic development but is required for female fertility. Proc Natl Acad Sci U S A. 2002 Oct 1;99(20):12865-70. Epub 2002 Sep 24. PMID: 12297623.
- Muller F., Aegerter P., et al. Software for Prenatal Down Syndrome Risk Calculation: A Comparative Study of Six Software Packages. // Clinical Chemistry – August 1999 vol. 45 no. 8. – 1278-1280.
Источник

