Анализ крови при туберкулезном плеврите
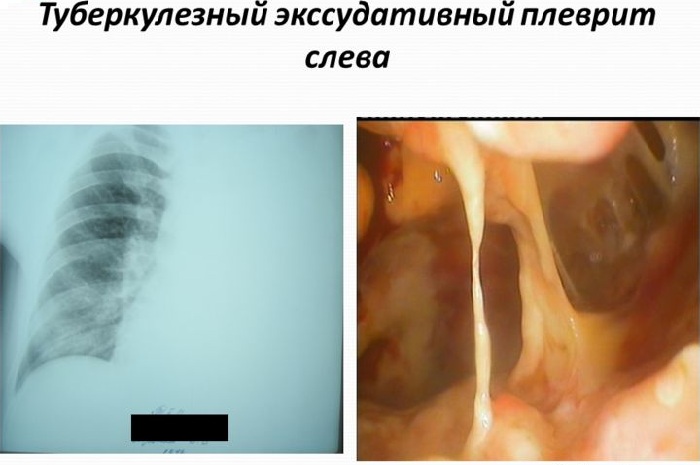
Туберкулезный плеврит – это воспалительный процесс плевры туберкулезного происхождения либо по-другому плеврит туберкулезной этиологии. Болезнь способна проходить в сухой форме, а так же с формированием выпота (экссудата) в плевральной полости.
Заболевание может иметь рецидивирующий, острый и хронический характер. Зачастую формируется у людей, предрасположенных к туберкулезу легких.
Поражаются оболочки, покрывающие легкие и образовывающие плевру. В организм попадает лимфогенным (через лимфу) либо гематогенным (через кровь) путем.
- Туберкулёзная эмпиема плевры
Классификация туберкулезного плеврита
Туберкулезный плеврит бывает сухим (фибринозным) и выпотным (экссудативным).
При сухом плеврите очень мало экссудата, но он богат фибрином. Образовавшийся выпот довольно стремительно расходится, а фибрин остается на плевре, со временем от него образовываются фиброзные тяжи, они закупоривают сосуды и просветы легких, тогда сухой плеврит переходит в адгезивный.
Туберкулезный плеврит
Чаще диагностируется экссудативный туберкулезный плеврит, который отличается большим количеством экссудата. Экссудативный плеврит в то же время подразделяется на:
- серозный,
- геморрагический,
- холестериновый,
- гнойный выпот.
По составу клеток подразделяется на:
- лимфоцитарный,
- эозинофильный,
- нейтрофильный.
Если уровень проницаемости капилляров в плевре резко увеличивается, то выпот преобразовывается в серозно-геморрагический либо геморрагический. При холестериновом выпоте экссудат желтоватого цвета и более густой, отличается высоким уровнем холестерина.
 Двусторонний плеврит обнаруживается очень редко (1,5%), чаще односторонний. Также плеврит бывает:
Двусторонний плеврит обнаруживается очень редко (1,5%), чаще односторонний. Также плеврит бывает:
- аллергический,
- перифокальный,
- туберкулезный,
- гнойный.
В развитии туберкулезной этиологии отличают три периода:
- Увеличение объема экссудата, что делает его симптомы более ярко выраженными.
- Стабилизация, выработка экссудата приостанавливается.
- Экссудат рассасывается, клинические признаки отступают.
Туберкулёзная эмпиема плевры
Эмпиема плевры – гнойный туберкулезный плеврит, который зарождается благодаря нагноению экссудата либо при разложении плевры. Гнойному плевриту свойственно накапливание гноя в полости с поджиманием легкого.
Зачастую в гнойном содержании выявляется присутствие микобактерии туберкулеза, гнойный выпот не рассасывается.
Его можно удалить при помощи оперативного вмешательства либо он прорывается сквозь грудную стенку или бронхи. Все это приводит к тому, что листки плевры начнут утолщаться, образуются рубцы, содействуя склеиванию полости эмпиемы.
 Гнойный туберкулезный плеврит характеризуется болью в области груди, ознобом, сильно повышается потливость, нередко появляется одышка. На рентгеновском снимке хорошо видно скопление жидкости.
Гнойный туберкулезный плеврит характеризуется болью в области груди, ознобом, сильно повышается потливость, нередко появляется одышка. На рентгеновском снимке хорошо видно скопление жидкости.
В анализах крови повышенный уровень лейкоцитов, с большей частью молодых клеток, повышена СОЭ, развитие малокровия. Если лихорадка продолжается долго, то пациент стремительно теряет вес. При тяжелой форме нагноительного развития летальные исходы происходят в 5-15%.
При осложнениях гнойного туберкулезного плеврита происходит формирование свищей, гной прорывается в ткани и начинается заражение крови.
Причины и диагностика
Причиной заболевания становятся вредоносные бациллы, самым опасным значится палочка Коха – бактерия туберкулеза. Чаще возникает у молодых людей до сорока лет, немного чаще болеют мужчины. Возникновение болезни может произойти благодаря таким факторам:
-
 онкология,
онкология, - сахарный диабет,
- применение глюкокортикоидов,
- контакт с туберкулезными больными,
- переохлаждение,
- плохое питание,
- индивидуальная предрасположенность к туберкулезу.
По той причине, что симптомы очень похожи на признаки других болезней дыхательной системы, по внешним признакам определить туберкулезный плеврит довольно сложно.
Именно поэтому основным диагностическим методом считается проведение рентгена грудной клетки. На рентгеновском снимке больного видны многочисленные белые пятна на темном фоне, наиболее часто они располагаются на верхней части легких.
При малейшем опасении на существование туберкулезного происхождения болезни пациент должен проконсультироваться с фтизиатром.
 Но существуют и другие способы диагностики. Например, делается забор слюны и проводится биопсия легкого для дополнительных исследований. Наличие туберкулеза помогает диагностировать туберкулезный плеврит, так как у его бацилл есть способность сохранять некоторые свои свойства в кислотной среде. Также проводятся пробы Манту, исследование мокроты и экссудата.
Но существуют и другие способы диагностики. Например, делается забор слюны и проводится биопсия легкого для дополнительных исследований. Наличие туберкулеза помогает диагностировать туберкулезный плеврит, так как у его бацилл есть способность сохранять некоторые свои свойства в кислотной среде. Также проводятся пробы Манту, исследование мокроты и экссудата.
При обнаружении экссудата в плевральной полости нельзя забывать, что это может быть результат осложнения туберкулеза. Именно поэтому необходимо пройти исследование органов дыхания (рентген, томография, трахеобронхоскопия).
В выпоте изредка обнаруживаются бациллы туберкулеза, хотя на плевре пораженного легкого есть много туберкулезных гранулем в виде выпуклостей, поэтому эффективней провести торакоскопию и биопсию, это будет более достоверным способом диагностики туберкулезного плеврита.
Пневмонический плеврит получает развитие вместе с воспалением легких, экссудат серозный, в несущественном объеме. Если появляется лихорадка, то это говорит о развитии гнойного выпота.
При дифференциальной диагностике туберкулезного и пневмонического плеврита необходимо принимать во внимание присутствие пневмонии легких и существование гноя в выпоте.
Раковый плеврит начинается с обнаружения метастаз в легких, дает возможность установить первичную онкологию. Наблюдается стабильное накопление выпота, независимо от его регулярного удаления.
 Если в выпоте есть наличие грибка, то диагностируется микотический плеврит.
Если в выпоте есть наличие грибка, то диагностируется микотический плеврит.
Плевральный экссудат при болезнях соединительной ткани способен обнаружиться, если первичная болезнь протекает достаточно давно и будет его начальным симптомом. Как единственное заболевание плеврит обнаруживается очень редко, по этой причине его происхождение определяется по основной болезни. Если диагностика затруднительна, то для постановки диагноза проводят биопсию плевры.
Симптомы
Сухой плеврит обычно имеет вторичную этиологию либо осложнение других болезней дыхательной системы, поэтому его признаки способны маскировать главный очаг заболевания.
 Основным симптомом считаются режущие болевые ощущения в области груди, которые значительно увеличиваются во время кашля, резких движений и при тяжелом дыхании. Эти боли вынуждают больного ложиться на больную сторону, чтобы хоть как-то сдерживать движения грудной клетки.
Основным симптомом считаются режущие болевые ощущения в области груди, которые значительно увеличиваются во время кашля, резких движений и при тяжелом дыхании. Эти боли вынуждают больного ложиться на больную сторону, чтобы хоть как-то сдерживать движения грудной клетки.
При дыхании больного видно, что пораженная часть отстает. Также отличительным признаком является то, что при аускультации слышно звук трения плевры. Температура тела немного повышается, иногда возникает озноб, ночью повышается потливость, общая слабость. Также больного сопровождают икота, метеоризм – скопление газов желудочно-кишечного тракта, напрягаются мышцы пресса.
Развитие сухого плеврита напрямую зависит от первостепенного заболевания. У многих пациентов все симптомы исчезают через 2-3 недели, часто возвращаются рецидивами. Если у пациента сопутствующий туберкулез, то лечение долгое, причем зачастую сопровождается поступлением выпотного экссудата в плевральную полость.
При экссудативном плеврите появляются ноющие болевые ощущения с пораженной стороны грудной клетки, мучительный кашель без мокроты.
При дыхании пораженная часть отстает от здоровой, слышен звук трения плевры. По мере того, как накапливается выпот, ноющая боль заменяется ощущением тяжести, начинается одышка, зачастую начинается цианоз , посинение кожи.
 Также наблюдаются общие симптомы болезни:
Также наблюдаются общие симптомы болезни:
- недомогание,
- повышенная температура тела (при сопутствующей эмпиеме плевры – озноб),
- снижение аппетита,
- повышение потливости.
При развитии осумкованного плеврита появляются следующие признаки:
- затруднение глотания,
- отек кожа лица и шеи,
- сиплый голос.
Серозный плеврит, который спровоцирован бронхогенной онкологией, зачастую проявляется кровохарканье. Плевриты, спровоцированные волчанкой, выдают себя перикардитом , воспалительное процесс серозной оболочки сердца, заболеваниями почек и суставов. Метастатическим плевритам характерно замедленное скопление выпота, внешние симптомы не выражены.
Большое содержание выпота приводит к смещению средостения в другую сторону, нарушению дыхания – становится более поверхностным и частым, а также нарушению работы сердца и сосудов, развитие тахикардии.
 К главным признакам туберкулезного плеврита можно отнести:
К главным признакам туберкулезного плеврита можно отнести:
- режущие боли в боку,
- сухой кашель,
- повышенная (37-38 °С) либо высокая (38°С — 39°С) температура,
- недомогание,
- тяжелое дыхание.
Лечение туберкулезного плеврита
Лечение экссудативного туберкулезного плеврита проходит исключительно в стационаре противотуберкулезной больницы. Поскольку состояние таких больных довольно тяжелое, необходимо проводить диагностические и терапевтические мероприятия, которые нельзя проделать в домашних условиях.
Туберкулез и туберкулезный плеврит — это заразное заболевание, которое чаще всего передается воздушно-капельным путем, особенно если в мокроте есть микобактерии болезни.
Лечение туберкулезного плеврита начинается с назначения трех либо четырех препаратов от туберкулеза:
- Стрептомицин.
- Пиразинамид.
- Рифампицин.
- Этамбутол.
- Изониазид.

Иногда также назначается Преднизолон, который позволяет достичь предотвращения накопления экссудата. Если же формирование выпота продолжается, то осуществляются дополнительные плевральные пункции с впрыскиванием антибиотиков в полость плевры. Для ускорения расправления легкого и образования сращений листков плевры способствует дренирование плевральной полости.
Когда начинается рассасывание выпота, используются:
- НПВС (нестероидные противовоспалительные средства),
- электрофорез,
- гимнастика для дыхания.
 Если образовался бронхоплевральный свищ, то есть необходимость провести оперативное вмешательство.
Если образовался бронхоплевральный свищ, то есть необходимость провести оперативное вмешательство.
При скоплении значительного объема жидкости в плевральной полости назначается плевральная пункция, с ее помощью и выводится экссудат, часто необходимо несколько таких мероприятий. Делается это с целью предупреждения формирования рубцов в полости плевры.
Спустя три месяца после начала лечения определяется достигнутый эффект, если он неудовлетворительный, то происходит замена одних антибиотиков на другие. В общей сложности терапия туберкулезного плеврита продолжается не менее 6-9 месяцев.
Особенно в этот период времени больным необходима хорошая пища с достаточным количеством белка, но с уменьшенным добавлением соли, также необходимо употреблять витамины.
Не следует пить разнообразные травяные отвары, следуя методам народной медицины, так как есть необходимость снизить количество употребляемой жидкости в связи с выделением плеврального экссудата. В период лечения более целесообразно будет принимать лекарственные препараты, назначенные врачом.
 При терапии туберкулёзной эмпиемы плевры первоначально требуется приостановить разрушение тканей. Каждый день выполняется выведение гноя, плевральная полость обрабатывается антисептиком, впрыскивается антибиотик. Если положительных результатов в ходе лечения не наблюдается либо гнойный плеврит хронической стадии, то необходимо прибегнуть к хирургическому вмешательству.
При терапии туберкулёзной эмпиемы плевры первоначально требуется приостановить разрушение тканей. Каждый день выполняется выведение гноя, плевральная полость обрабатывается антисептиком, впрыскивается антибиотик. Если положительных результатов в ходе лечения не наблюдается либо гнойный плеврит хронической стадии, то необходимо прибегнуть к хирургическому вмешательству.
Для профилактики болезни проводят вакцинацию и туберкулинодиагностику у детей, взрослые каждый год должны проходить флюорографию и избегать контакта с больными людьми.
Загрузка…
Источник
Редактор
Анна Сандалова
Пульмонолог, врач высшей категории
Туберкулезная инфекция может поражать не только ткань легких, но и окружающую их оболочку – плевру. Так возникает туберкулезный плеврит (ТП), который чаще всего является осложнением основного заболевания. Он развивается преимущественно в молодом возрасте. В статье речь пойдет о видах плеврита, их клинических проявлениях, диагностике, лечении и прогнозе.
Классификация
Существует классификация туберкулезного плеврита по наличию и характеру экссудата, по патогенезу, по локализации и распространенности выпота.
Плеврит всегда протекает с образованием экссудата (жидкости). В некоторых случаях его количество очень мало, и оно всасывается плеврой обратно. Это сухой (фибринозный) плеврит. Для него характерен выпот с высоким содержанием фибриногена – белка, который при реакции с воспаленной тканью плевры превращается в фибриновый слой на ее поверхности.
При наличии жидкости в плевральной полости говорят об экссудативном (выпотном) плеврите. Туберкулезный экссудативный плеврит легких по патогенезу бывает:
- аллергическим;
- перифокальным;
- истинным туберкулезом плевры.
По характеру экссудата туберкулезный плеврит бывает гнойным, фибринозным, серозным, серозно-фибринозным. При наличии гноя в выпотной жидкости говорят об эмпиеме плевры.
Серозный экссудат по клеточному составу разделяется на эозинофильный, лимфоцитарный, нейтрофильный.
Выпотной плеврит всегда развивается из сухого.
По распространенности выпота выделяют осумкованный и диффузный плеврит. В первом случае экссудат заключен в ограниченном пространстве, образуемом плевральными спайками. По локализации он бывает верхушечным, костальным, костально-диафрагмальным, диафрагмальным, парамедиастинальным, междолевым. При диффузном плеврите экссудат растекается по всей плевральной полости.
Патогенез и этиология
Аллергический плеврит возникает на фоне первичного туберкулезного комплекса (ПТК), туберкулеза внутригрудных лимфоузлов, туберкулезной интоксикации. При попадании микобактерий туберкулеза в организм они воспринимаются как чужеродное тело (антиген) и связываются с антителами в единый иммунный комплекс. В результате этой реакции происходит синтез биологически активных веществ (цитокины, гистамин), которые повышают проницаемость стенок кровеносных сосудов, стимулируют образование экссудата и привлекают к месту воспаления лейкоциты.
Перифокальный плеврит при туберкулезе легких формируется при переходе воспаления с очага (фокуса), находящегося в легком под покрывающим его листком плевры (висцеральным). Впоследствии поражается и париетальная плевра, которая выстилает грудную полость. Развивается при ПТК, диссеминированном, очаговом, инфильтративном, фиброзно-кавернозном туберкулезе легких. Может возникать и при туберкулезе внутригрудных лимфоузлов.
Истинный туберкулез плевры развивается при попадании МБТ в плевральную полость. Это может происходить тремя путями:
- лимфогенный (по лимфатической системе);
- гематогенный (с током крови);
- контактный.
При контактном способе туберкулезное воспаление переходит из очага, расположенного под оболочкой легких, на ее листки. Плеврит может развиваться и при прорыве каверны в плевральную полость.
Пути заражения
Клиническая картина
Для туберкулезного плеврита характерно острое или подострое начало. Он может быть единственным проявлением туберкулеза или сочетаться с другими признаками инфекции.
Аллергический плеврит имеет острое начало. Для него характерно повышение температуры до фебрильных цифр (38° и выше), быстрое накопление выпота в плевральной полости, появление сердечно-легочных симптомов (учащение пульса, одышка, боль в боку). В анализе крови обнаруживается повышение числа эозинофилов, СОЭ увеличивается. Заканчивается выздоровлением без лечения в течение месяца.
Перифокальный плеврит начинается подостро. Больные жалуются на боли в грудной клетке на стороне поражения, непостоянный сухой кашель, субфебрильную температуру тела. По мере накопления жидкости в плевральной полости боль сменяется ощущением тяжести. Болезнь носит затяжной характер, клинические проявления сохраняются в течение 4-6 недель. Выпот имеет лимфоцитарный характер, МБТ не обнаруживаются.
Туберкулез плевры начинается с ярко выраженных симптомов интоксикации (потливость, учащение пульса), высокой температуры тела. Далее возникает боль в боку, одышка, сухой кашель. Клиническая картина крови изменяется: повышается количество лейкоцитов, возникает лимфопения, СОЭ увеличивается.
Для эмпиемы плевры характерно острое начало, резко выраженный интоксикационный синдром (лихорадка, ночная потливость, учащение пульса, бледность кожных покровов, слабость, похудение), наблюдаются симптомы дыхательной недостаточности (одышка, цианоз), возникает сухой кашель. В экссудате преобладают нейтрофилы, что говорит о гнойном содержимом плевральной полости.
Диагностика
Обследование больного с экссудативным плевритом начинается с опроса, сбора жалоб и анамнеза. Затем применяются методы физикальной диагностики (осмотр, аускультация, перкуссия, пальпация).
При сухом плеврите простукивание грудной клетки редко выявляет притупление легочного звука. При аускультации в подмышечной области и в нижнезадних отделах легкого выслушивается шум трения плевры на протяжении всего акта дыхания. Шум не исчезает после покашливания. Пальпаторно обнаруживается небольшая болезненность трапециевидных и грудных мышц (симптомы Штернберга и Поттенджера).
Внешними признаками выпотного плеврита являются: отставание грудной клетки на пораженной стороне в акте дыхания, выпирание межреберных пространств, вынужденное положение пациента в постели на боку на больной стороне. При пальпации голосовое дрожание не определяется. Перкуторно обнаруживается притупление легочного звука. При аускультации выслушивается ослабление или отсутствие дыхания.
Клинический анализ крови при всех формах плеврита:
- в остром периоде (при наличии выпота) СОЭ повышается до 50-60 мм/ч, после рассасывания экссудата снижается до 10-20 мм/ч;
- при серозном и серозно-фибринозном характере выпотной жидкости в крови наблюдается незначительный лейкоцитоз со сдвигом лейкоцитарной формулы влево, снижение числа лимфоцитов;
- при гнойном плеврите наблюдается выраженный лейкоцитоз.
Диагностика заболевания включает методы лучевого обследования:
- рентгенографию органов грудной клетки в прямой и боковой проекциях;
- рентгеноскопию;
- УЗИ плевральной полости;
- компьютерную томографию;
- фибробронхоскопию по показаниям.
Признаки выпота в плевральную полость на рентгене показаны ниже.
Для свободного плеврального выпота характерно высокоинтенсивное однородное затемнение с косой верхней границей, сливающееся с тенью диафрагмы, смещение органов средостения в здоровую сторону.
Свободный экссудат.
Осумкованный плеврит на рентгенограмме выглядит как тень произвольной формы с четкими границами, связанная с оболочкой легких.
Осумкованный плеврит.
Основным методом диагностики плеврита является плевральная пункция с забором экссудата и его последующим исследованием. Оценивают внешний вид плевральной жидкости (цвет, прозрачность, консистенцию), определяют содержание белка, глюкозы, удельный вес, уровень ферментов лактатдегидрогеназы, амилазы, проводят цитологическое и бактериологическое исследование пунктата.
Показатели выпотной жидкости, которые характерны для серозного плеврита:
- соломенно-желтый цвет;
- относительная плотность 1,015 и выше;
- содержание белка – 30 г/л и более;
- в клеточном составе экссудата преобладают лимфоциты (90-98%);
- содержание глюкозы ниже нормы – менее 3,33 ммоль/л;
- концентрация лактатдегидрогеназы более 0,6;
- МБТ определяются только в 10-15% случаев;
- положительная проба Ривальта (в экссудате содержится белок серомуцин, который при реакции с уксусной кислотой сворачивается).
Если в выпоте начинают преобладать нейтрофилы, это говорит о том, что начинается эмпиема плевры. При доле эозинофилов не менее 10% делают вывод об эозинофильной природе экссудата.
Дифференциальная диагностика туберкулезного плеврита проводится с:
- плевритами нетуберкулезной этиологии (опухолевые, неспецифические);
- выпотами в плевральную полость при сердечной или почечной недостаточности;
- посттравматическими выпотами (при повреждениях грудной клетки);
- хроническими аутоиммунными заболеваниями (системная красная волчанка, ревматоидный артрит), сопровождающимися поражением соединительной ткани.
Лечение
Лечение ТП комплексное и включает в себя антимикобактериальную, симптоматическую и патогенетическую терапию. Химиотерапия проводится в соответствии с Федеральными клиническими рекомендациями по диагностике и лечению туберкулеза органов дыхания. Выбор режима лечения зависит от лекарственной чувствительности МБТ к противотуберкулезным препаратам.
Симптоматическая терапия направлена на устранение или облегчение клинических проявлений заболевания. Включает применение обезболивающих, жаропонижающих, противокашлевых и отхаркивающих препаратов.
Патогенетическая терапия подбирается в зависимости от стадии ТП (экссудация, рассасывание выпота, образование плевральных спаек и сращений). Она осуществляется с помощью:
- глюкокортикостероидов;
- нестероидных противовоспалительных препаратов;
- антигистаминных препаратов;
- антиоксидантов;
- иммуномодуляторов;
- протеолитических ферментов.
Хирургическое лечение экссудативного плеврита туберкулезной этиологии включает пункцию и дренирование плевральной полости с целью удаления свободной жидкости; торакоскопическую санацию для удаления фибриновых наложений, спаек; введение в полость плевры антисептических, антибактериальных и противотуберкулезных препаратов.
Оперативное лечение показано при осумкованном и адгезивном плеврите, эмпиеме.
Осложнения и исходы
Прогноз в большинстве случаев благоприятный. Исходами заболевания могут быть:
- полное рассасывание выпота и фибриновых наложений;
- формирование плевральных спаек и сращений.
Без адекватной терапии выпотной плеврит может перейти в гнойный.
Осложнения эмпиемы плевры: бронхиальные и торакальные свищи, пневмоплеврит, аспирационная пневмония, гнойно-некротические воспалительные процессы костной ткани (ребер, грудины), легочно-сердечная недостаточность, сепсис.
Справочные материалы (скачать)
Заключение
Плеврит может быть осложнением различных форм туберкулеза или единственным клиническим проявлением инфекции. Он возникает как на фоне первичного, так и вторичного туберкулеза. Более чем в 50% случаев плевриты имеют микобактериальную этиологию.
Источник


