Анализ крови при опухоли панкоста
Бесплатная консультация по лечению в Москве.
Звоните 8 (800) 350-85-60 или заполните форму ниже:
Рак Панкоста — это злокачественная опухоль верхней борозды легкого, проявляющаяся двумя симптомокомплексами — синдромами Бернара–Горнера и Панкоста. Поражение жизненно важных органов делает его смертельным. Новообразование проникает в костные ткани плечевого пояса грудной клетки, шейные и грудные позвонки, ребра, лопатки, ключицы, затрагивает плечевое нервное сплетение, крупные сосуды, симпатические ганглии. История появления этой нозологической единицы в медицине связана с врачом-рентгенологом Г.К. Панкостом, который первым дал полное ее описание.
Эпидемиология указывает, что его распространенность в высокоразвитых странах (Шотландия, Нидерланды) выше, что связано со средней продолжительностью жизни (более 50 лет) — наиболее подвержены недугу именно пожилые люди. В России уровень заболеваемости различается и выше в сельскохозяйственных и промышленных районах.
Актуальность проблемы заключается в трудности раннего диагностирования рака Панкоста, в том числе и с помощью флюорографии. Новообразование располагается в зоне, ограниченной костными структурами, поэтому получить хорошие снимки и сделать заключение в срок не всегда возможно, медицинская помощь запаздывает.
Кроме того, требуется дифференцировать рак Панкоста от туберкулеза, эхинококка, абсцессов, пневмоний, доброкачественных образований — симптоматика у этих патологий похожая. Многие из них, в отличие от рака, заразны, причем заразиться ими можно как контактным, так и воздушно-капельным путем.

Если вам или вашим близким нужна медпомощь, свяжитесь с нами. Специалисты сайта посоветуют клинику, в которой вы сможете получить эффективное лечение:
Виды рака Панкоста
Для определения разновидности рака Панкоста обязательно требуется гистологическое исследование тканей. Цитологической картиной доказывают бронхогенный характер недуга, для чего делается пункционная биопсия. По цитологии различают типы рака:
- • плоскоклеточный — более 80%;
- • мелкоклеточный — агрессивный, быстро метастазирует;
- • крупноклеточный;
- • железистый, аденокарцинома, бронхогенный.
Последствия рака Панкоста обусловлены различиями его роста. Встречаются следующие виды:
- • эндофитный — для него характерны ателектазы, пневмониты, воспаление;
- • экзофитный — осложняется пневмотораксом, гемотораксом, плевритами, проникновением в соседние ткани.
Клинические формы учитывают динамику, выраженность синдромов Горнера, Панкоста, их сочетание или отсутствие. Для выбора тактики лечения используют TNM классификацию.
Рак Панкоста, симптомы и признаки с фото
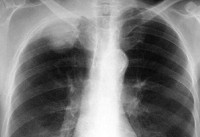
Рак Панкоста выделяют среди других опухолей легких, так как он нередко протекает без кашля, кровохарканья, долго развивается без характерных симптомов, а предвестников заболевания (пятна или шишки на теле) обнаружить не удается. Его начало носит бессимптомный характер, поэтому рак Панкоста часто обнаруживают на рентгенограмме случайно. Отсутствие внешних, видимых изменений затрудняет диагностирование и постановку диагноза на ранних этапах.
Самые первые жалобы больного — слабость, потеря веса, утомляемость. При увеличении или прорастании рака появляется явная и характерная симптоматика: синдром Панкоста, Горнера или их сочетание.
Синдром Панкоста:
- • сильный болевой синдром — болит в области плеча и по ходу локтевого нерва на стороне локализации, под лопаткой;
- парестезии, ощущение жжения, зуда, покалывания, ползания мурашек на коже;
- • слабость, атрофия мышц руки.
Иногда параллельно выявляются первичные проявления синдрома верхней полой вены, что выражается цианозом лица, набуханием яремных вен. Начальные признаки синдрома Бернара–Горнера, прогноз при которых менее благоприятен, это:
- • энофтальм;
- • птоз;
- • гипогидроз, сухость слизистых;
- • миоз.
Если вовлечен возвратный нерв, меняется тембр голоса, появляется осиплость. К поздним жалобам относятся явления интоксикации: частый пульс, кахексия, невысокая температура. Распад раковой опухоли вызывает осложнения: пневмоторакс, гемоторакс. Проникновение в позвоночный столб вызывает парезы, параличи.
Причины рака Панкоста
Обнаружение рака Панкоста у мужчин и у женщин представлено соотношением 5:1, но, несмотря на это, женская заболеваемость постоянно растет. Согласно этиологии, в 82–86% случаев развитие провоцирует табакокурение. Предрасположенность возникает и у подростков, девушек и юношей, если они выросли в семьях, где родители курят. Человек, который курит — опасен для окружающих. Канцерогены, содержащиеся в табачном дыме, попадают в организм во время дыхания и повышают шанс заболеть в 1,7 раз. Отказ от сигарет в течение десяти лет практически полностью выводит человека из группы риска.
В 10% эпизодов причиной возникновения рака Панкоста считается работа на стройке с асбестом, в горнорудной или химической промышленности. Высока роль туберкулеза, возбудитель которого палочка Коха, и других заболеваний бронхо-легочной системы (бронхоэктатической болезни, пневмонитов), при которых онкология образуется вследствие малигнизации.
Не исключается также влияние психосоматики и генов, которые передаются по наследству.
Таким образом, основные факторы, вызывающие появление опухоли, это:
- • табакокурение;
- • возраст;
- • наследственность;
- • вредное производство;
- • облучение;
- • загрязнение окружающей среды;
- • стрессы, переутомление.

Стадии рака Панкоста
Стадийность рака Панкоста уточняется по фотографиям инструментальных обследований и определяется с целью выявить локализацию и метастазирование образования. Различают следующие стадии:
- • 0 (in situ) — выявляется редко;
- • 1 — размер 2–5 см, не прорастает;
- • 2 — размер 2–7 см, выходит за пределы плевры, вызывает ателектазы, есть единичные изменения в регионарных лимфоузлах;
- • 3 — имеются множественные пораженные метастазами лимфатические узлы, опухоль проникает в ближайшие сосудистые и нервные стволы, пищевод, трахею, кости, средостение;
- • 4 — онкопроцесс метастазирует в отдаленные органы, высок риск метастазирования в головной мозг, кости.
На ранней стадии протекания (первой и второй) рак Панкоста операбельный и излечим, шанс выжить составляет 40–60%. На третьей выживаемость 18–20%. Если не лечить, то рак быстро прогрессирует, и его последняя, четвертая степень приводит к смерти. Бороться с запущенным раком Панкоста сложно. Смертность — 98–100%, летальный исход наступает в течение 6–7 месяцев. Нельзя запускать болезнь, обращаться к врачу следует при первом подозрении или болезненном сигнале.
Диагностика рака Панкоста
Рак Панкоста невозможно выявить без инструментального обследования. Подозрение возникает при сборе анамнеза (например, если стаж курильщика более 10 лет) и осмотре (внешнем, аускультации, пальце-пальцевой перкуссии). Диагностирование позволяет проверить наличие опухоли, определить ее положение в грудной клетке, проявляет наличие метастазов. Доктора назначают:
- • рентгенографию;
- • компьютерную томографию;
- • магнитно-резонансную томографию;
- • ПЭТ-КТ.
КТ проверка предпочтительнее МРТ, так как способна показать костные и заполненные воздухом структуры. Определить состояние организма пациента помогут клинический и биохимический анализы крови. Разновидности онкопроцесса исследуют с помощью биопсии, теста на онкомаркеры. Забор материала производят как пункцией, так и эндоскопией (медиастиноскопия, торакоскопия, бронхоскопия).

Лечение рака Панкоста
Чтобы избавиться от опухоли, победить ее, нужно вовремя пройти курс терапии. Торакальная хирургия разработала способы удаления рака Панкоста, которые включают резекцию легкого — необходимо иссечь все лимфатические узлы средостения, пораженные сосуды и нервы. Действия хирурга направлены на ограничение очага. Другие эффективные средства против онкопатологии — лучевая и химиотерапия, которые проводятся и при подготовке к оперативному вмешательству, и после него.
Такой подход позволяет остановить метастазирование, замедляет рост опухоли. На каждом этапе онкологическому больному требуется адекватное обезболивание. Принимать обезболивающие надо и если есть неоперабельный процесс или противопоказания к операции, чтобы помочь облегчить состояние.
Выздоровление происходит не всегда. Иногда после операции наблюдается ремиссия, а затем опухоль формируется повторно, появляются рецидивы — скорость процесса нарастает, рак становится неизлечим.
Профилактика рака Панкоста
Чтобы предотвратить рак Панкоста, профилактические рекомендации требуют исключить курение и избегать задымленных помещений, поскольку пассивное вдыхание табачного дыма не менее опасно. Защищает от онкопроцесса здоровый образ жизни, режим дня, достаточный сон. Рекомендуется повышать общий иммунитет, заниматься спортом.
Существуют программы онкопоиска или программы Check-up, которые пожилым людям рекомендовано делать каждый год. Нельзя пропускать и обычные профилактические медосмотры — все это способствует раннему выявлению процесса.
Источник
Рак Панкоста – апикальный рак легкого, имеющий субплевральную локализацию и сопровождающийся прорастанием нервно-сосудистого пучка, нижних шейных позвонков, верхних ребер и других близлежащих анатомических образований. Проявления рака Панкоста весьма специфичны; они включают боли в плече и руке, парестезии в пальцах кисти, синдром Горнера, грубый кашель, осиплость голоса, синдром верхней полой вены. Обследование начинается с оценки физикальных данных и рентгенографии легких; в дальнейшем дополняется КТ/МРТ грудной клетки, бронхоскопией, биопсией. Наилучшие результаты лечения рака Панкоста достигаются при проведении неоадъювантной терапии (лучевой и химиотерапии), дополненной хирургическим вмешательством.
Общие сведения
Рак Панкоста (рак верхней борозды легкого) – периферический рак легкого, поражающий сегмент S1 (верхушечный) и в силу своей локализации сопровождающийся специфическим симптомокомплексом. Назван по имени американского рентгенолога H.K. Pancoast, в 1924 году впервые описавшего рентгенологические признаки и полную клинику данной патологии. По своему морфологическому строению рак Панкоста чаще всего соответствует плоскоклеточному раку легкого. В пульмонологии, кроме злокачественной опухоли, вызывать сходную симптоматику (так называемый синдром Панкоста) могут воспалительные и опухолевые процессы с локализацией в области верхушки легкого. Поэтому для подтверждения рака Панкоста обязательно необходима гистологическая верификация диагноза.

Рак Панкоста
Причины рака Панкоста
В целом причины рака Панкоста совпадают с теми, которые влияют на частоту возникновения рака легких в целом. Как и в других случаях, в 80-85% ведущую роль в этиопатогенезе рака Панкоста играет курение. Важнейшими факторами при этом выступают стаж курения, суточная «норма» выкуриваемых сигарет и качество табака. Пассивное курение – регулярное вдыхание табачного дыма людьми, окружающими курильщика, столь же опасно, как и активное: в этом случае риск заболевания раком легкого повышается в 1,5–2 раза.
Свою лепту в статистику заболеваемости вносят вредные производственные и экологические факторы. В первую очередь, это контакт с асбестом, мышьяком, никелем, хромом, тяжелыми металлами, инсeктицидами, пecтицидами, аэрополлютантами. В возникновении рака Панкоста немаловажная роль принадлежит хроническим воспалительным и дистрофическим процессам в легких: ранее перенесенному туберкулезу, хронической пневмонии, бронхоэктатической болезни, очаговому пневмосклерозу и др. Доказана наследственная предрасположенность к возникновению рака легких; вероятна роль вирусов в запуске процессов канцерогенеза.
Симптомы рака Панкоста
Патогномоничная симптоматика рака Панкоста обусловлена верхушечной локализацией опухоли, деструкцией верхней апертуры грудной клетки, опухолевой инфильтрацией плечевого сплетения и звездчатого ганглия. Клиническая картина складывается из одноименного синдрома Панкоста и синдрома Горнера. Иногда оба симптомокомплекса развиваются одновременно, в некоторых случаях встречаются по отдельности.
Синдром Панкоста обусловлен прорастанием нервных корешков на уровне позвонков С8, Th1-Th2. Для него типична изнуряющая ноющая боль в плече на стороне опухоли, распространяющаяся по ходу локтевого нерва; слабость в мышцах руки, парестезии и онемение пальцев кисти, иногда – атрофия мышц конечности. Зачастую, чтобы ослабить боль в плече, пациент вынужден поддерживать больную руку за локоть. Боль может отдавать под лопатку, в подмышечную область, в грудную клетку. При прорастании или компрессии возвратного гортанного нерва возникает грубый сухой кашель и охриплость голоса. Рак Панкоста часто сопровождается развитием синдрома верхней полой вены.
Синдром Горнера развивается у больных раком Панкоста в случае вовлечения в патологический процесс симпатических волокон от уровня верхнего шейного ганглия до сегмента Th1. Симптомокомплекс характеризуется опущением (птозом) верхнего века, сужением зрачка (миозом), западением глазного яблока (энофтальмом), прекращением потоотделения (ангидрозом) на пораженной стороне лица и верхней конечности. В позднем периоде в надключичной ямке пальпируется опухолевый конгломерат.
Специфические признаки рака Панкоста протекают на фоне раковой интоксикации (недомогания, похудания, лихорадки) и паранеопластических расстройств. Для верхушечного рака легкого характерна склонность к деструктивному росту и раннему метастазированию в средостение, головной мозг, печень, кости. Рак Панкоста необходимо дифференцировать с другими патологическими процессами, сопровождающимися данным синдромом: метастатическим раком легкого, лимфогранулематозом, мезотелиомой плевры, эхинококковой кистой легкого, опухолями средостения и грудной стенки, туберкулезом.
Диагностика рака Панкоста
С жалобами на болевые ощущения в руке пациенты часто обращаются к неврологу, однако после исключении неврологической патологии перенаправляются для дальнейшего обследования к пульмонологу, торакальному хирургу или онкологу.
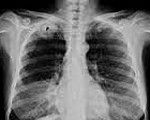
Рентгенография легких помогает выявить затемнение в области верхней борозды, утолщение плевры на верхушке легкого; часто обнаруживается деструкция I-III ребер, нижних шейных и верхних грудных позвонков. С помощью КТ или МРТ легких определяется степень инвазии опухоли в сосуды, лимфоузлы, ребра, позвонки, ткани грудной стенки. Эти сведения крайне важны для прогнозирования операбельности при раке Панкоста. Для оценки вовлеченности кровеносных сосудов возможно проведение артерио- или флебографии, либо контрастной компьютерной томографии.

КТ ОГК С+. Опухоль верхушки правого легкого с вовлечением окружающих костных и мягкотканных структур.
Дополнительные сведения о распространенности злокачественного процесса помогает получить бронхоскопия. Гистологическая верификация диагноза осуществляется после выполнения трансторакальной тонкоигольной пункционной биопсии опухоли или открытой биопсии лимфатических узлов. С целью исключения метастазов рака легкого может назначаться медиастиноскопия, МРТ головного мозга, УЗИ печени, сцинтиграфия костей.
Лечение рака Панкоста
Чаще всего рак Панкоста диагностируется на III стадии, что накладывает свои особенности на процесс лечения. Сразу после установления диагноза важно назначить больному адекватное обезболивание, вплоть до наркотических анальгетиков. В практике онкологии наиболее приемлемым считается трехкомпонентный подход, включающий лучевую терапию, химиотерапевтическое и хирургическое лечение. Неоадъювантная терапия назначается для уменьшения распространенности опухоли и повышения операбельности.
Объем резекции при раке верхушки легкого обычно включает пневмонэктомию с медиастинальной лимфаденэктомией, удалением всех вовлеченных структур (сосудов, ветвей плечевого сплетения, пораженных ребер и тел позвонков). В послеоперационном периоде снова проводится химиолучевая терапия. Для пациентов с метастатическим процессом лечение носит паллиативный характер.
Прогноз
При выявлении рака Панкоста на ранней стадии и радикальном комбинированном лечении прогноз можно считать условно благоприятным. При трехкомпонентном лечении пятилетняя выживаемость составляет 30-46%. Прорастание раковой опухоли в лимфоузлы средостения, симпатические узлы, подключичную артерию, тело позвонков, ребер, развитие синдрома Горнера усугубляют прогноз при раке Панкоста. Снизить вероятность развития рака легких позволяет полный отказ от курения, исключение контакта с вредными химическими соединениями.
Источник
Рак Панкоста характеризует точную локализацию онкологической опухоли: поражена верхняя борозда лёгкого. Этот апикальный рак получил название в честь фамилии учёного, написавшего в 1924 году диссертацию о злокачественном процессе.
В группу риска по этому заболеванию попадают курящие мужчины старше 50 лет. Но это не означает, что патологией не страдают женщины. В 90% случаев болезнь заканчивается смертью пациента.
Понятие и признаки рака Панкоста
Рак Панкоста – это поражение онкологическим процессом верхней части лёгкого. Онкология имеет субплевральный характер. Из лёгкого онкология переходит в нервно-мышечные волокна, шейный отдел позвоночника, артерии и вены. По течению и клинической картине этот вид онкологии может сопровождаться туберкулёзной симптоматикой, пневмонией, абсцессами, эхинококковой патологией.
Первые симптомы заболевания – хроническая усталость, недомогание, внезапная потеря веса. В начале заболевания болевых ощущений не возникает, поэтому к врачу люди не спешат. О прогрессировании злокачественного образования в лёгких судят по следующим симптомам:
- Кашель с примесью крови в мокроте.
- Затруднённое дыхание, свист при выдохах и вдохах.
- Болевые ощущения в области грудной клетки, отдающие в подлопаточную область.
- Приступы мигрени как эпизодический симптом.
- Снижение работоспособности.
- Выраженный болевой синдром при дыхании.
- Плотные новообразования и отёки в области лёгких, которые нарушают обычный вид грудной клетки и обнаруживаются при пальпации.
Запущенный рак Панкоста характеризует последовательность симптомов: появление синдрома Горнера и синдрома Панкоста. Для синдрома Горнера характерно опущение верхнего века и сужение зрачков глаз, западание глазного яблока, отёки лица и левой либо правой верхней конечности (в зависимости от левостороннего или правостороннего поражения онкологией лёгкого).
Рак верхушки лёгкого с синдромом Панкоста проявляется в постоянном кашле, изменениях в голосе без признаков простудных заболеваний, болезненных ощущениях в области плечевого сустава со стороны поражённого лёгкого. Боль отдает в нижний отдел лопатки и в верхнюю часть лёгкого, где локализация онкоочага. Вдобавок отмечается нарушение мелкой и крупной моторики левой или правой руки (в зависимости от левостороннего либо правостороннего расположения ракового образования).
Разновидности и стадии лёгочного рака
В зависимости от гистологических особенностей раковых клеток, онкология лёгких делится на следующие типы:
- Плоскоклеточная опухоль. Это крайне распространённая форма рака верхних отделов лёгкого.
- Железистая карцинома.
- Немелкоклеточный рак.
- Мелкоклеточная раковая опухоль. Это одновременно и самая редкая форма карциномы, и самая агрессивная.
В зависимости от скорости прогрессирования болезни, выделяют такие виды опухоли:
- Онкология эндофитного характера – опухоль локализована внутри лёгкого, характеризуется воспалительными процессами, похожими на пневмонию.
- Онкология экзофитного характера – из тканей лёгкого патологический процесс выходит наружу, метастазируя в соседние органы по нервным волокнам и кровеносным сосудам. Указанная форма проявляется признаками, схожими с плевритом, пневмотораксом и гемотораксом.
Этапы развития рака Панкоста
Инструментальная и лабораторная диагностика позволяет определить стадию развития рака Панкоста.
Рак лёгких
1 стадия. Опухоль в диаметре не превышает 3 см и не выходит за контуры верхней части лёгкого. Заболевание на указанной стадии происходит бессимптомно, пациент не подозревает о наличии онкологии. Это самая подходящая стадия для начала лечения, терапия на 1 стадии рака даёт благоприятный прогноз. Но случаи обращения за медицинской помощью на старте онкологического процесса встречаются крайне редко.
2 стадия. Опухоль по диаметру не больше 7 см. Локализована в пределах плевры. Компьютерная диагностика обнаруживает начало метастазирования в лимфоузлы и сосудистый пучок. При условии начала терапии на этой стадии прогноз по заболеванию в 70% случаев бывает благоприятный: патологический процесс удаётся купировать, средняя продолжительность жизни после лечения – 10 лет.
3 стадия. Опухоль прогрессирует, распространяясь метастазами не только на ближайшие, но и на отдалённые лимфоузлы. Злокачественный процесс обнаруживается в шейном отделе позвоночника с 1 по 6 позвонок, отмечается прорастание в органах пищеварительной системы. Как правило, именно на этой стадии больные обращаются за медицинской помощью. В 20% случаев начатое лечение заканчивается выздоровлением.
4 стадия. В патологический процесс вовлечен весь организм: онкоочаги появляются практически во всех тканях и органах. Костная ткань истощена вторичными онкологическими образованиями, а метастазы в головной мозг проявляются неадекватными поведенческими реакциями. На последней стадии рака смерть наступает через 4-6 месяцев после постановки диагноза у всех больных.
Причины развития рака Панкоста
Факторами риска для развития рака Панкоста служат:
- Табакокурение. При этом чем более низкого качества сигареты курит человек, чем дольше он находится в никотиновой зависимости, тем выше риск возникновения онкологии. Даже если курильщик примет решение избавиться от никотиновой зависимости, он остаётся в группе риска по возникновению карциномы в лёгких в течение следующих 10 лет. Примечательно, что рак верхней части лёгких может возникнуть у некурящей женщины, супруг которой курит в её присутствии. Это обусловлено вдыханием ею табачного дыма, который губительно воздействует на лёгочную ткань.
- Неблагоприятные экологические условия проживания человека. Наличие в населенном пункте фабрик и заводов, которые выбрасывают в атмосферу вредные отходы производства, повышает риск развития у населения онкологии.
- Работа на производстве с вредными химическими элементами и тяжёлыми металлами.
- Инфекции бронхов и лёгких в анамнезе человека: многократные бронхиты и пневмонии, туберкулёз.
- Генетическая предрасположенность.
Диагностика и лечение заболевания
Обнаружение опухоли осложнено в силу того, что она скрыта лёгочными костями. Расположение за костями препятствует обнаружению онкологии на ранних стадиях развития даже при флюорографии.
Так как симптоматика онкологического недуга схожа с другими заболеваниями, врачи для точной постановки диагноза используют комплексную диагностику.
- Анализ крови. Позволяет оценить степень дисфункции в результате онкопроцесса в организме в целом.
- Рентген. Процедура неинформативна, если рак имеет первый этап развития. Лучи аппарата способны обнаружить опухоль, начиная со 2 стадии. Признаками прогрессирования патологического процесса на рентгене являются затемненные участки на снимках и утолщение плевры.
- МРТ и КТ. Данные процедуры направлены на определение точного места локализации опухоли. Компьютерная техника показывает точные размеры опухоли, выявляет наличие или отсутствие метастазов. Диагностику с использованием компьютерных обследований проводят перед операцией с целью определения объёма хирургического вмешательства.
- Биопсия лимфатических узлов. Процедура позволяет определить стадию рака.
- Бронхоскопия. С помощью этого метода выявляют вовлеченность в патологический процесс трахеи, бронхов, альвеол.
Лечение рака Панкоста
Как правило, поводом для обращения в медицинское учреждение за помощью для большинства пациентов с раком верхнего отдела лёгкого является ярко выраженный болевой синдром. Применение анальгетиков, которые приобретаются в аптеке без рецепта, не снижает болевые ощущения.
История болезни пациента и клиника лабораторной диагностики помогает врачу выбрать технологию лечения. Основными терапевтическими процедурами при раке Панкоста являются операция, химиотерапия и лучевая терапия.
Этапы хирургического лечения рака
Хирургическое устранение злокачественных клеток предполагает последовательное прохождение трёх стадий.
Дооперационная стадия. На этой стадии осуществляется подготовка к операции. Если онкопоражение лёгкого обширное, врач назначает курс радиоактивной терапии и химиокурс. Эти меры позволяют частично убить онкоклетки, тем самым снизив размер опухоли и, следовательно, понадобится хирургическое вмешательство меньшего объёма. Кроме того, химиотерапия и радиоактивное облучение на этапе дооперационной терапии предупреждают послеоперационные вторичные очаги рака в других органах. Таким образом, терапевтические мероприятия дооперационного лечения являются залогом эффективности операции и способствуют благоприятному прогнозу выживаемости.
Если пациент обратился за медицинской помощью в самом начале развития онкологии, терапевтических мер хватит, и оперативное вмешательство не понадобится.
Хирургическое вмешательство. Несмотря на потенциальную пользу процедуры, она показана не всем онкобольным. При запущенном заболевании, когда опухоль распространилась обширными метастазами по организму, операция может не принести желаемого результата и навредить работе органов и систем.
Операция также нецелесообразна в том случае, когда онкология поразила оба лёгких. Удалить оба органа нельзя, так как это не совместимо с жизнью: без лёгких человек не сможет дышать. В этом случае будут употребляться препараты паллиативной терапии.
Если операция невозможна, врач назначает несколько курсов химиотерапии и радиоактивного облучения.
Если же клинически картина не критична, врач принимает решение о проведении операции с частичным либо полным удалением лёгкого, поражённого карциномой. Если опухоль достаточно большая, вместе с ней удаляются фрагменты нервных волокон, мышечной ткани. Иногда есть необходимость в ампутации одной из верхних конечностей со стороны поражённого лёгкого.
Послеоперационное лечение. Завершающим этапом лечения является назначение курсов лучевой терапии и химиокурсов. Они необходимы для гарантии полного удаления онкоклеток и предупреждения вторичного возникновения рака.
Народные средства для лечения рака верхнего отдела лёгкого
В борьбе с раком лёгких помогают спиртовые настойки таких растений, как чистотел, подорожник, аконит. Помогает настойка из соцветий картофеля. Противораковое действие настоек обусловлено наличием в этих растениях ядовитых компонентов, которые воздействуют на раковые клетки, убивая их.
При лечении настойками следует помнить о том, что ядовитые вещества могут быть губительны для организма. Для безопасности рекомендуется покупать готовые настойки в аптеках. В случаях самостоятельного приготовления необходимо чётко следовать инструкции и соблюдать пропорции компонентов.
Также следует отметить, что народная медицина не заменяет традиционную в борьбе с карциномой. Это средство препятствует метастазированию опухоли, облегчает общее состояние больного. Но одной народной медициной победить рак невозможно!
Восстановительные мероприятия после лечения
Соблюдение рекомендаций лечащего врача и прохождение полных курсов дооперационного и послеоперационного лечения повышает шансы на выздоровление пациента.
Восстановительные процедуры следует начинать сразу после операции. Продолжительность восстановительных мероприятий зависит от индивидуальных особенностей пациента и его чувствительности к онкотерапии. Обязательными компонентами восстановительной технологии после операции на лёгком являются:
- Комплекс физических упражнений, направленных на тренировку и укрепление мышц груди.
- Соблюдение двигательного режима, активный образ жизни, ежедневные прогулки на свежем воздухе, спортивная ходьба.
- Дыхательная гимнастика, цель которой – укрепление иммунитета и профилактика простудных заболеваний, которые нежелательны после операции.
- Соблюдение строгой индивидуальной диеты, рекомендованной лечащим врачом.
Выберите город, желаемую дату, нажмите кнопку «найти» и запишитесь на приём без очереди:
Источник

