Анализ крови при нейробластоме у детей
- Как часто встречаются нейробластомы?
- Факторы риска при нейробластоме
- Каковы причины возникновения нейробластомы?
- Можно ли предотвратить развитие нейробластомы?
- Возможна ли ранняя диагностика нейробластомы?
- Как диагностируется нейробластома?
- Лечение нейробластомы у детей
- Что происходит после окончания лечения нейробластомы?
Нейробластома — один из видов злокачественных опухолей и встречается обычно у младенцев и детей и очень редко у детей старше 10 лет. Клетки этой опухоли напоминают нервные клетки на ранних этапах их развития у плода.
Одна треть нейробластом развивается в надпочечниках, другая треть — в брюшной полости по ходу нервных стволов вдоль позвоночника и остальные — в грудной полости и на шее. Некоторые нейробластомы возникают из спинного мозга. Иногда в связи с широким распространением опухоли на момент диагностики трудно установить точно место, откуда возникла опухоль.
Не все опухоли нервной системы относятся к злокачественным.
Ганглионеврома — пример доброкачественной опухоли.
Ганглионейробластома является смешанной опухолью и содержит как злокачественные, так и доброкачественные участки. Незрелые (злокачественные) клетки этой опухоли могут расти и метастазировать.
Ганглионевромы обычно удаляют хирургическим путем и затем тщательно изучаются под микроскопом для выяснения нет ли там участков ганглионейробластомы. В случае установления диагноза ганглионевромы дополнительное лечение не требуется. Напротив, ганглионейробластомы лечат так же, как и нейробластомы.
Нейробластома является необычной опухолью по многим причинам. Эта опухоль выделяет гормон, приводящий к необычным изменениям в организме, например, вращательным движениям глазных яблок, спастическим подергиваниям мышц, наличию постоянного жидкого стула.
Указанные изменения носят название паранеопластических синдромов.
Нейробластома может вести себя необычным образом. Иногда опухолевые клетки произвольно погибают и опухоль исчезает. Такое явление встречается чаще всего у очень маленьких детей и значительно реже у больных более старшего возраста. В ряде случаев опухолевые клетки самопроизвольно созревают и перестают делиться. Таким образом нейробластома превращается в ганглионеврому — доброкачественную опухоль.
Как часто встречаются нейробластомы?
Нейробластома является самой частой опухолью у младенцев и занимает четвертое место по частоте среди всех злокачественных опухолей у детей более старшего возраста после острых лейкозов, опухолей центральной нервной системы и злокачественных лимфом.
Ежегодно нейробластомой в России заболевают 6-8 детей на 1 млн. детского населения до 15 лет (средний возраст- 2 года).
Каждый год в США диагностируется приблизительно 650 новых случаев нейробластомы и эта цифра держится стабильно в течение многих лет. У мальчиков нейробластома возникает несколько чаще, чем у девочек. На каждые 6 случаев опухолей у мальчиков приходится 5 случаев у девочек.
Средний возраст больных на момент диагностики составляет 17 месяцев. Одна треть случаев диагностируется у детей до 1 года. Почти 90% нейробластом выявляется до 5-летнего возраста. Лишь 2% опухолей обнаруживается в возрасте после 10 лет и у взрослых больных. В редких случаях нейробластому можно выявить с помощью ультразвукового исследования еще до рождения ребенка.
В 7 из 10 случаев нейробластома на момент диагностики уже имеет метастазы.
Факторы риска при нейробластоме
Фактор риска — это то, что увеличивает вероятность возникновения опухоли.
Факторы, связанные с образом жизни, являются основными при раке у взрослых. В качестве примеров можно привести нездоровую диету (малое потребление фруктов и овощей), малоподвижность, курение и употребление алкоголя. Факторы риска, связанные с образом жизни детей, не влияют на возникновение злокачественных опухолей.
Вероятность возникновения нейробластомы по всему миру почти одинаковая. Это дает возможность предположить, что факторы окружающей среды, например, ее загрязнение, не являются причиной развития этой опухоли.
Единственным известным фактором риска при нейробластоме является наследственность. Полагают, что некоторые люди очень редко могут наследовать риск развития нейробластомы. Только в 1-2% случаев диагностируется семейная форма нейробластомы, т.е. возникновение опухоли у ребенка, в семье которого имелись случаи этого заболевания.
Средний возраст больных на момент диагностики семейных случаев нейробластомы составляет 9 месяцев. Это меньше возраста больных со спорадическими (не наследуемыми) случаями опухоли. Кроме того, у детей с семейной нейробластомой возможно возникновение двух и более аналогичных опухолей в различных органах, например, в обоих надпочечниках.
Важно различать нейробластомы, развивающиеся одновременно в различных органах, от метастатической нейробластомы, когда опухоль возникает в одном органе и затем распространяется по организму. Если нейробластома возникла в нескольких местах, то можно предположить семейную форму заболевания. Метастазы нейробластомы могут возникать как при семейных, так и спорадических случаях опухоли.
Каковы причины возникновения нейробластомы?
Точные причины возникновения нейробластомы не ясны. Однако известны различия между клетками нейробластомы и нормальными нейробластами. Выяснены различия между нейробластомами, которые отвечают на лечение и которые не поддаются терапии и имеют плохой прогноз (исход) заболевания. Эта информация важна при выработке подходов к лечению.
Многие исследователи полагают, что нейробластома возникает в том случае, когда нормальные эмбриональные нейробласты не созревают в нервные клетки или клетки коры надпочечников. Вместо этого, они продолжают расти и делиться.
Нейробласты могут полностью не созреть к моменту рождения ребенка. В действительности, показано, что небольшие скопления нейробластов часто выявляются у младенцев до 3-месячного возраста. Большинство таких клеток в итоге созревают в нервные клетки и не образуют нейробластому. Иногда нейробласты, остающиеся у младенцев, продолжают расти и образуют опухоль, которая может даже метастазировать в различные органы. Однако многие такие опухоли, в конце концов, созревают или исчезают.
По мере роста ребенка вероятность созревания таких клеток уменьшается, а вероятность формирования нейробластомы увеличивается. При достижении нейробластомой больших размеров и появлении симптомов созревание клеток прекращается, они продолжают расти и распространяться, если не проводится лечение.
У некоторых онкологических больных имеются мутации (изменения) ДНК, которые они унаследовали от одного из родителей, что повышает риск развития опухоли. Некоторые полагают, что некоторые семейные случаи нейробластом возникли в результате наследуемых мутаций гена, угнетающего опухолевый рост.
Большинство нейробластом не являются следствием наследуемых мутаций ДНК. Они вызваны мутациями, приобретенными в ранний период жизни ребенка. Эти мутации присутствуют в опухолевых клетках родителя ребенка и не передаются детям. Причины, вызывающие изменения ДНК, приводящие к возникновению нейробластом, не известны.
Можно ли предотвратить развитие нейробластомы?
В настоящее время не существует рекомендаций по предотвращению развития нейробластомы, так как нет факторов риска, которые можно было бы избежать.
При наличии семейных случаев нейробластомы необходима консультация генетика для уточнения риска возникновения данной опухоли у ребенка.
Возможна ли ранняя диагностика нейробластомы?
Проведенные исследования показали, что скрининг (проведение обследования при отсутствии симптомов заболевания) у детей с целью ранней диагностики нейробластомы не имеет ценности.
С помощью скрининга (исследования мочи на выявление определенных веществ) в 6-месячном возрасте действительно удалось диагностировать больше случаев нейробластомы.
Однако эти опухоли относились к таким, которые или исчезали затем самостоятельно или же созревали и, возможно, никогда и не были бы диагностированы.
По той же причине считается, что такой скрининг не приведет к снижению смертности от нейробластомы.
Более того, современные методы скрининга не являются столь специфичными, как бы хотелось. Из двух детей с подозрением на нейробластому, по данным скрининга, лишь в одном случае действительно имелась опухоль. Эти ложные результаты приводили к неоправданному беспокойству родителей и операциям у детей при отсутствии нейробластомы.
В редких случаях нейробластому можно диагностировать до рождения с помощью ультразвукового исследования (УЗИ). Данный метод применяется для определения возраста плода, прогнозирования времени рождения ребенка и выявления некоторых врожденных дефектов. Совершенствование УЗИ и других методов может привести к более точной диагностике нейробластомы до рождения ребенка.
Как диагностируется нейроблстома?
Если у ребенка имеются признаки и симптомы, позволяющие предположить наличие нейробластомы, то потребуется дополнительное обследование, включая анализы крови и мочи, микроскопическое изучение ткани, а также использование методов изображения: компьютерной томографии (КТ), магнитно-резонансной томографии (МРТ), сканирования и пр.
Такое дополнительное обследование необходимо, так как многие симптомы нейробластомы могут быть вызваны другими опухолями и неопухолевыми заболеваниями.
Признаки и симптомы нейробластомы зависят от локализации первичной опухоли и степени распространения процесса в близлежащие или отдаленные органы и части тела.
Наиболее частым признаком нейробластомы является обнаружение опухоли в животе, что приводит к увеличению его размеров. Ребенок может жаловаться на чувство распирания живота, дискомфорт или боль, как результат наличия опухоли. Однако пальпация опухоли не вызывает болевых ощущений. Опухоль может располагаться и в других областях, например, на шее, распространяясь за глазное яблоко и вызывая его выпячивание.
Нейробластома часто поражает кости. При этом ребенок может жаловаться на боли в костях, хромать, отказываться ходить. В случае распространения опухоли в спинномозговой канал может возникнуть сдавление спинного мозга, что приводит к слабости, онемению и параличу нижних конечностей.
У каждого четвертого больного возможно повышение температуры.
Реже могут отмечаться:
- Постоянный жидкий стул (диарея)
- Высокое артериальное давление, приводящее к раздражительности
- Учащенное сердцебиение
- Покраснение кожи
- Потливость
Эти признаки и симптомы являются результатом выброса гормонов клетками нейробластомы.
Иногда у больных возникает отек нижних конечностей и мошонки за счет сдавления кровеносных и лимфатических сосудов в области малого таза. В ряде случаев растущая опухоль может привести к нарушению функции мочевого пузыря и толстой кишки. Давление нейробластомы на верхнюю полую вену, которая несет кровь от головы и шеи к сердцу, может вызвать отек лица или глотки. Эти явления, в свою очередь, могут привести к нарушению дыхания или глотания.
В результате сдавления нервов в грудной полости и на шее могут возникнуть такие симптомы, как опущение век и сужение зрачка. Сдавление нервов около позвоночника может привести к тому, что ребенок потеряет способность двигать руками или ногами.
Появление голубоватых или красноватых пятен, напоминающих небольшие кровоподтеки, может указывать на поражение кожи опухолевым процессом.
Из-за вовлечения в процесс костного мозга, производящего клетки крови, у ребенка могут снизиться все показатели крови, что может вызвать слабость, частые инфекции и повышенную кровоточивость при незначительных травмах (порезах или царапинах).
Нормальные нервные клетки поддерживают между собой связь за счет высвобождения определенных химических веществ, основными из которых являются катехоламины. В организме катехоламины разлагаются на метаболиты, которые затем выводятся с мочой.
В 90% случаев клетки нейробластомы вырабатывают такое количество катехоламинов, которое можно обнаружить в моче с помощью специальных методов. Обычно определяют два основных метаболита катехоламинов: гомованилиновую кислоту (ГВК) и ванилилминдальную кислоту (ВМК).
Некоторые симптомы, связанные с нейробластомой, например, высокое артериальное давление, учащенное сердцебиение и жидкий стул, непосредственно объясняются повышением уровня катехоламинов.
Биохимический анализ крови позволяет судить о функции печени и почек.
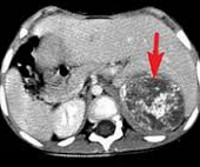
Для выявления опухоли и ее метастазов применяют компьютерную томографию (КТ), магнитно-резонансную томографию (МРТ), сканирование костей и ультразвуковое исследование (УЗИ).
Хотя ряд методов обследования позволяет предположить наличие нейробластомы, тем не менее, окончательный диагноз устанавливается только при обнаружении клеток нейробластомы при микроскопическом исследовании.
Иногда клетки нейробластомы можно спутать с клетками других опухолей детского возраста. В этом случае используется иммуногистохимическое исследование опухоли после специальной обработки антителами. Эти антитела связываются с клетками нейробластомы в отличии от клеток других опухолей у детей.
Если уровни катехоламинов или их метаболитов повышены, то обнаружения клеток нейробластомы в костном мозге достаточно для установления окончательного диагноза. Костный мозг может быть поражен у 25% больных нейробластомой.
В некоторых клиниках применяют новый метод сканирования с использованием радиоактивного метайодобензилгуанидина (МЙБГ). Метод позволяет обнаружить клетки нейробластомы в костном мозге и в других частях тела.
Лечение нейробластомы у детей
Каждый ребенок с нейробластомой должен получать лечение. Метод лечения зависит от стадии опухоли, возраста ребенка, а также прогностических факторов. Лечение включает операцию, применение химиотерапии и/или лучевой терапии. У некоторых детей могут применяться два или все три метода терапии.
Обычно при выборе метода лечения нейробластомы учитывают не столько стадию заболевания, сколько группу риска.
Группа низкого риска. Как правило, детям из группы низкого риска требуется только оперативное вмешательство, за исключением некоторых больных.. Для этой небольшой группы детей может быть использована химиотерапия.
Группа промежуточного риска. Больным с этой группой риска назначают 4-8 циклов химиотерапии до или после операции. В отдельных случаях проводится повторная операция для удаления оставшейся опухоли или лучевая терапия.
Группа высокого риска. Для этой группы пациентов применяют очень интенсивную химиотерапию наряду с трансплантацией костного мозга или периферических стволовых клеток.
Операция и/или лучевая терапия могут быть составной частью общей лечебной программы. Биологические вещества, например, 13-цисретиноидная кислота, назначаются в течение 6 месяцев после прекращения терапии.
К сожалению, у некоторых больных после лечения нейробластомы может возникнуть рецидив (возврат) болезни после первичного лечения. Лечение в этом случае зависит от многих факторов, включая группу риска и место рецидива, и может включать операцию и химиотерапию.
Что происходит после окончания лечения нейробластомы?
У многих детей с нейробластомой высокая вероятность излечения после проведения интенсивной терапии.
Наилучший прогноз (исход) отмечен у детей с локализованным процессом и у младенцев в возрасте до одного года с распространенным процессом и наличием некоторых благоприятных факторов.
Опухоли у этих больных могут полностью исчезнуть без лечения или с помощью минимальной терапии. У более старших детей с распространенной нейробластомой вероятность полного излечения снижается. Кроме того, у них опухоль может рецидивировать, т.е. появиться вновь.
Нередко после проведенного лечения, включающего операцию, химиотерапию и облучение, возникает необходимость повторной операции для оценки эффективности проведенной терапии и удаления оставшейся опухоли.
Наличие нейробластомы обычно не повышает риска возникновения второй опухоли. Однако в некоторых случаев применение интенсивного лечения (химиотерапии или облучения) может вызвать вторую злокачественную опухоль.
В связи с этим дети, перенесшие лечение по поводу нейробластомы, должны находиться под тщательным медицинским наблюдением и регулярно обследоваться.
Источник

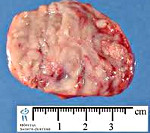
Нейробластома – злокачественное новообразование симпатической нервной системы эмбрионального происхождения. Развивается у детей, обычно располагается в надпочечниках, забрюшинном пространстве, средостении, шее или области таза. Проявления зависят от локализации. Наиболее постоянными симптомами являются боли, повышение температуры и снижение веса. Нейробластома способна к регионарному и отдаленному метастазированию с поражением костей, печени, костного мозга и других органов. Диагноз устанавливается с учетом данных осмотра, УЗИ, КТ, МРТ, биопсии и других методик. Лечение – оперативное удаление неоплазии, радиотерапия, химиотерапия, пересадка костного мозга.
Общие сведения
Нейробластома – недифференцированная злокачественная опухоль, происходящая из эмбриональных нейробластов симпатической нервной системы. Нейробластома является самой распространенной формой рака экстракраниальной локализации у детей раннего возраста. Составляет 14% от общего количества злокачественных новообразований у детей. Может быть врожденной. Нередко сочетается с пороками развития. Пик заболеваемости приходится на 2 года. В 90% случаев нейробластома диагностируется в возрасте до 5 лет. У подростков выявляется очень редко, у взрослых не развивается. В 32% случаев располагается в надпочечниках, в 28% — в забрюшинном пространстве, в 15% — в средостении, в 5,6% – в области таза и в 2% — в области шеи. В 17% случаев определить локализацию первичного узла не удается.
У 70% больных нейробластомой при постановке диагноза выявляются лимфогенные и гематогенные метастазы. Чаще всего поражаются регионарные лимфоузлы, костный мозг и кости, реже – печень и кожа. Крайне редко обнаруживаются вторичные очаги в головном мозге. Уникальной особенностью нейробластомы является способность к повышению уровня дифференцировки клеток с трансформацией в ганглионеврому. Ученые считают, что нейробластома в отдельных случаях может протекать бессимптомно и завершаться самостоятельной регрессией или созреванием до доброкачественной опухоли. Вместе с тем, часто наблюдаются быстрый агрессивный рост и раннее метастазирование. Лечение нейробластомы проводят специалисты в сфере онкологии, эндокринологии, пульмонологии и других областей медицины (в зависимости от локализации неоплазии).
Нейробластома
Причины нейробластомы
Механизм возникновения нейробластомы пока не выяснен. Известно, что опухоль развивается из эмбриональных нейробластов, которые к моменту рождения ребенка не созрели до нервных клеток. Наличие эмбриональных нейробластов у новорожденного или ребенка младшего возраста не обязательно приводит к формированию нейробластомы – небольшие участки таких клеток часто выявляются у детей в возрасте до 3 месяцев. В последующем эмбриональные нейробласты могут трансформироваться в зрелую ткань или продолжить делиться и дать начало нейробластоме.
В качестве основной причины развития нейробластомы исследователи указывают приобретенные мутации, возникающие под влиянием различных неблагоприятных факторов, однако определить эти факторы пока не удалось. Отмечается корреляция между риском возникновения опухоли, аномалиями развития и врожденными нарушениями иммунитета. В 1-2% случаев нейробластома носит наследственный характер и передается по аутосомно-доминантному типу. Для семейной формы неоплазии типичен ранний возраст начала болезни (пик заболеваемости приходится на 8 месяцев) и одновременное или практически одновременное образование нескольких очагов.
Патогномоничным генетическим дефектом при нейробластоме является потеря участка короткого плеча 1-ой хромосомы. У трети пациентов в опухолевых клетках обнаруживаются экспрессия либо амплификация N-myc онкогена, подобные случаи рассматриваются как прогностически неблагоприятные из-за быстрого распространения процесса и устойчивости неоплазии к действию химиопрепаратов. При микроскопии нейробластомы выявляются круглые мелкие клетки с темными пятнистыми ядрами. Характерно наличие очагов кальцификации и кровоизлияний в ткани опухоли.
Классификация нейробластомы
Существует несколько классификаций нейробластомы, составленных с учетом размера и распространенности новообразования. Российские специалисты обычно используют классификацию, которую в упрощенном виде можно представить следующим образом:
- I стадия – выявляется одиночный узел размером не более 5 см. Лимфогенные и гематогенные метастазы отсутствуют.
- II стадия – определяется одиночное новообразование размером от 5 до 10 см. Признаки поражения лимфоузлов и отдаленных органов отсутствуют.
- III стадия – выявляется опухоль диаметром менее 10 см с вовлечением регионарных лимфоузлов, но без поражения отдаленных органов, либо опухоль диаметром более 10 см без поражения лимфоузлов и отдаленных органов.
- IVА стадия – определяется неоплазия любого размера с отдаленными метастазами. Оценить вовлеченность лимфоузлов не представляется возможным.
- IVВ стадия – выявляются множественные новообразования с синхронным ростом. Наличие либо отсутствие метастазов в лимфоузлы и отдаленные органы установить не удается.
Симптомы нейробластомы
Для нейробластомы характерно значительное разнообразие проявлений, что объясняется разными локализациями опухоли, вовлечением тех или иных близлежащих органов и нарушением функций отдаленных органов, пораженных метастазами. На начальных стадиях клиническая картина нейробластомы неспецифична. У 30-35% пациентов возникают локальные боли, у 25-30% наблюдается повышение температуры тела. 20% больных теряют в весе либо отстают от возрастной нормы при прибавке массы тела.
При расположении нейробластомы в забрюшинном пространстве первым симптомом заболевания могут стать узлы, определяемые при пальпации брюшной полости. В последующем нейробластома может распространяться через межвертебральные отверстия и вызывать компрессию спинного мозга с развитием компрессионной миелопатии, проявляющейся вялой нижней параплегии и расстройством функций тазовых органов. При локализации нейробластомы в зоне средостения наблюдаются затруднения дыхания, кашель, дисфагия и частые срыгивания. В процессе роста неоплазия вызывает деформацию грудной клетки.
При расположении новообразования в области таза возникают расстройства дефекации и мочеиспускания. При локализации нейробластомы в области шеи первым признаком болезни обычно становится пальпируемая опухоль. Может выявляться синдром Горнера, включающий в себя птоз, миоз, эндофтальм, ослабление реакции зрачка на свет, нарушения потоотделения, гиперемию кожи лица и конъюнктивы на стороне поражения.
Клинические проявления отдаленных метастазов при нейробластоме также отличаются большим разнообразием. При лимфогенном распространении выявляется увеличение лимфоузлов. При поражении скелета возникают боли в костях. При метастазировании нейробластомы в печень наблюдается быстрое увеличение органа, возможно – с развитием желтухи. При вовлечении костного мозга отмечаются анемия, тромбоцитопения и лейкопения, проявляющиеся вялостью, слабостью, повышенной кровоточивостью, склонностью к инфекциям и другими симптомами, напоминающими острый лейкоз. При поражении кожных покровов на коже больных нейробластомой образуются голубоватые, синеватые или красноватые плотные узлы.
Для нейробластомы также характерны метаболические расстройства в виде повышения уровня катехоламинов и (реже) вазоактивных интестинальных пептидов. У пациентов с такими расстройствами наблюдаются приступы, включающие в себя побледнение кожи, гипергидроз, диарею и повышение внутричерепного давления. После успешной терапии нейробластомы приступы становятся менее выраженными и постепенно исчезают.
Диагностика нейробластомы
Диагноз выставляют с учетом данных лабораторных анализов и инструментальных исследований. В список лабораторных методов, используемых в ходе диагностики нейробластомы, включают определение уровня катехоламинов в моче, уровня ферритина и мембрано-связанных гликолипидов в крови. Кроме того, в процессе обследования пациентам назначают тест на определение уровня нейронспецифической енолазы (NSE) в крови. Этот анализ не является специфичным для нейробластомы, поскольку увеличение количества NSE также может наблюдаться при лимфоме и саркоме Юинга, но имеет определенную прогностическую ценность: чем ниже уровень NSE, тем более благоприятно протекает заболевание.
План инструментального обследования в зависимости от локализации нейробластомы может включать в себя КТ, МРТ и УЗИ забрюшинного пространства, рентгенографию и КТ органов грудной клетки, МРТ мягких тканей шеи и другие диагностические процедуры. При подозрении на отдаленное метастазирование нейробластомы назначают радиоизотопную сцинтиграфию костей скелета, УЗИ печени, трепанобиопсию либо аспирационную биопсию костного мозга, биопсию кожных узлов и другие исследования.
Лечение нейробластомы
Лечение нейробластомы может проводиться с использованием химиотерапии, лучевой терапии и оперативных вмешательств. Тактику лечения определяют с учетом стадии болезни. При I и II стадии нейробластомы осуществляют хирургические вмешательства, иногда – на фоне предоперационной химиотерапии с использованием доксорубицина, цисплатина, винкристина, ифосфамида и других препаратов. При III стадии нейробластомы предоперационная химиотерапия становится обязательным элементом лечения. Назначение химиопрепаратов позволяет обеспечить регрессию новообразования для последующего проведения радикальной операции.
В некоторых случаях наряду с химиотерапией при нейробластомах применяют лучевую терапию, однако, в настоящее время этот метод все реже включают в схему лечения из-за высокого риска развития отдаленных осложнений у детей младшего возраста. Решение о необходимости лучевой терапии при нейробластоме принимают индивидуально. При облучении позвоночника учитывают возрастной уровень толерантности спинного мозга, при необходимости применяют защитные средства. При облучении верхних отделов туловища защищают плечевые суставы, при облучении таза – тазобедренные суставы и, по возможности, яичники. На IV стадии нейробластомы назначают высокодозную химиотерапию, выполняют трансплантацию костного мозга, возможно – в сочетании с хирургическим вмешательством и лучевой терапией.
Прогноз при нейробластоме
Прогноз при нейробластоме определяется возрастом ребенка, стадией заболевания, особенностями морфологического строения опухоли и уровнем ферритина в сыворотке крови. С учетом всех перечисленных факторов специалисты выделяют три группы больных нейробластомой: с благоприятным прогнозом (двухлетняя выживаемость составляет более 80%), с промежуточным прогнозом (двухлетняя выживаемость колеблется от 20 до 80%) и с неблагоприятным прогнозом (двухлетняя выживаемость составляет менее 20%).
Наиболее значимым фактором является возраст пациента. У больных младше 1 года прогноз при нейробластоме более благоприятный. В качестве следующего по значимости прогностического признака специалисты указывают локализацию неоплазии. Больше всего неблагоприятных исходов наблюдается при нейробластомах в забрюшинном пространстве, меньше всего – в средостении. Обнаружение в образце ткани дифференцированных клеток свидетельствует о достаточно высокой вероятности выздоровления.
Средняя пятилетняя выживаемость пациентов с нейробластомой I стадии составляет около 90%, II стадии – от 70 до 80%, III стадии – от 40 до 70%. У больных с IV стадией этот показатель существенно меняется в зависимости от возраста. В группе детей до 1 года, имеющих нейробластому IV стадии, пять лет с момента постановки диагноза удается прожить 60% пациентов, в группе детей от 1 до 2 лет – 20%, в группе детей старше 2 лет – 10%. Профилактические меры не разработаны. При наличии случаев заболевания нейробластомой в семье рекомендуется консультация генетика.
Источник