Анализ крови при лимфадените у ребенка
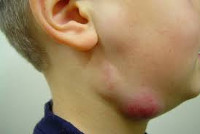
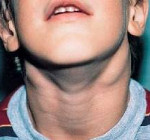
Лимфаденит у детей – это воспалительная реакция лимфатических узлов в ответ на локальные или общие патологические процессы в организме. Серозный лимфаденит у детей протекает с увеличением, уплотнением, болезненностью лимфоузлов; гнойный лимфаденит сопровождается местными (гиперемией, отеком) и общими симптомами (резким ухудшением самочувствия, лихорадкой). Диагноз лимфаденита у детей устанавливается на основании клинического осмотра, общего анализа крови, УЗИ и пункции лимфоузлов. В лечении лимфаденита у детей применяется консервативная тактика (антибактериальная, десенсибилизирующая, дезинтоксикационная терапия, местные аппликации, УВЧ) или хирургическое вскрытие и дренирование гнойного очага с обязательной ликвидацией первичного источника инфекции.
Общие сведения
Лимфаденит у детей – инфекционный или неинфекционный воспалительный процесс в периферических органах лимфатической системы – лимфоузлах. Лимфадениту принадлежит одно из ведущих мест по частоте встречаемости в педиатрической практике, что обусловлено морфофункциональной незрелостью лимфатической системы ребенка. Чаще всего лимфаденит наблюдается у детей в возрасте от 1 до 6 лет и имеет более бурное течение, чем у взрослых. Лимфаденит у детей развивается вторично, осложняя течение основных инфекционно-воспалительных заболеваний, поэтому увеличение лимфатических узлов у ребенка может обнаруживаться различными детскими специалистами: врачом-педиатром, детским отоларингологом, детским стоматологом, детским хирургом, детским иммунологом, детским ревматологом и др.

Лимфаденит у детей
Причины
Рост и развитие лимфоидных образований у детей продолжается до 6-10 лет; этот период связан с повышенной восприимчивостью к различным инфекционным агентам и недостаточной барьерно-фильтрационной функцией. Лимфоузлы, как элементы иммунной защиты, вовлекаются во все патологические процессы, протекающие в организме: распознавая и захватывая чужеродные частицы (бактерии, токсины, продукты распада тканей), они препятствуют их распространению из местного очага и попаданию в кровь.
Лимфаденит у детей чаще всего имеет неспецифический генез, его основными возбудителями являются гноеродные микроорганизмы, в первую очередь, стафилококки и стрептококки. При лимфадените у детей обычно имеется первичный очаг острого или хронического гнойного воспаления, из которого инфекция попадает в лимфоузлы с током лимфы, крови или контактным путем.
Более 70% случаев лимфаденита у детей связано с воспалительными процессами ЛОР-органов — тонзиллитом, синуситом, отитом. Лимфаденит у детей часто сопутствует инфекциям кожи и слизистых оболочек: фурункулам, пиодермии, гнойным ранам, экземе, стоматиту. Лимфаденит может осложнять течение различных бактериальных и вирусных инфекций у детей — скарлатины, дифтерии, ОРВИ, гриппа, паротита, ветряной оспы, кори. Наибольшее количество лимфаденитов у детей отмечается в осенне-зимний период вследствие увеличения числа инфекционных и обострения хронических заболеваний.
Лимфаденит у детей старше 6-7 лет может быть связан с воспалительными заболеваниями зубо-челюстной системы (пульпитом, периодонтитом, остеомиелитом). При этом нарастание симптомов лимфаденита у детей может происходить после затухания патологического процесса в первичном очаге. Причиной специфического лимфаденита у детей являются инфекционные заболевания с типичным для них поражением лимфатических узлов — туберкулез, инфекционный мононуклеоз, бруцеллез, актиномикоз, сифилис и др.
В некоторых случаях лимфаденит у детей может быть связан с заболеваниями крови (острыми и хроническими лейкозами), опухолями лимфоидной ткани (лимфосаркомой, лимфогрануломатозом), а также травматическим повреждением самих лимфоузлов. Лимфаденит обычно наблюдается у детей с лимфатико-гипопластическим диатезом, часто болеющих ОРВИ, имеющих в анамнезе сопутствующие герпесвирусные инфекции (ЦМВ, вирус Эпштейна-Барра) и хронические заболевания ЖКТ.
Классификация
В зависимости от типа возбудителя выделяют неспецифический и специфический лимфаденит у детей, который может иметь острое (до 2-х недель), подострое (от 2-х до 4-х недель) или хроническое (более месяца) течение. По характеру воспалительных изменений лимфатических желез у детей различают серозные (инфильтрационные), гнойные, некротические (с расплавлением узлов) лимфадениты и аденофлегмоны.
По очагу поражения лимфадениты у детей разделяют на регионарные (шейные, подчелюстные, подмышечные, паховые и т. д.) и генерализованные; по этиологическому фактору — одонтогенные (связанные с патологией зубо-челюстной системы) и неодонтогенные.
Симптомы
Как правило, при лимфадените у детей поражаются лимфоузлы в области лица и шеи (наиболее часто — подчелюстные и шейные с одной или обеих сторон, реже — околоушные, щечные, затылочные, заушные), в отдельных случаях – подмышечные, паховые.
Серозная стадия острого неспецифического лимфаденита у детей (1-3 сутки заболевания) проявляется болезненными, заметно увеличенными в размерах и плотно-эластичными на ощупь регионарными лимфоузлами, без потери их подвижности и развития местной кожной реакции. Общее состояние ребенка не нарушено, температура колеблется от нормальных до субфебрильных значений.
Переход острого лимфаденита в гнойную стадию (3-6 сутки заболевания) протекает с ярко выраженными местными признаками и резким ухудшением самочувствия детей. Наблюдаются признаки интоксикации: озноб, высокая температура (до 40ºС), головная боль, сильная слабость, отсутствие аппетита и нарушение сна. В области пораженных лимфоузлов возникают интенсивные тянущие или стреляющие боли, явления периаденита, местная гиперемия и отек кожи. Возможно развитие аденофлегмоны с появлением очагов флюктуации и выходом гнойного воспаления за пределы лимфоузла. Аденофлегмоны челюстно-лицевой области могут осложниться тромбозом кавернозного синуса, медиастинитом, сепсисом.
Хроническая форма лимфаденита у детей может развиться первично, если возбудителями являются слабовирулентные микроорганизмы, или стать продолжением острой формы заболевания. При хроническом течении вне обострения лимфоузлы увеличены, ограничены в подвижности, достаточно плотные, но безболезненные; самочувствие ребенка не нарушено; нагноение развивается редко. При наличии у ребенка очага хронической инфекции, длительно поддерживающего вялотекущий лимфаденит, лимфоузлы постепенно разрушаются и замещаются грануляционной тканью.
Туберкулезный лимфаденит у детей имеет продолжительное течение, ограничивается обычно шейной группой лимфоузлов, собранных в плотный, безболезненный, значительный пакет, похожий на ошейник. Туберкулезный лимфаденит у детей может осложняться казеозным распадом, образованием свищевых ходов, рубцовыми изменениями кожи.
Специфический лимфаденит, связанный с вакцинацией против туберкулеза («бецежеит»), может развиться у детей с низкой и измененной общей реактивностью, проявляясь хроническим кальцинирующим казеозным поражением подмышечных лимфоузлов. Генерализованный лимфаденит у детей отмечается при диссеминированном туберкулезе легких и хронической туберкулезной интоксикации; сопровождается характерным фиброзированием узлов («железы-камушки»).
Диагностика
Диагностика лимфаденита у детей включает тщательный физикальный осмотр, оценку клинической картины и анамнеза заболевания, исследование клинического анализа крови, УЗИ лимфатических узлов и ряд дополнительных дифференциально-диагностических исследований. Выявление лимфаденита у детей может потребовать обследования у врачей различных специальностей: педиатра, инфекциониста, детского отоларинголога, гематолога, хирурга, фтизиатра.
В ходе диагностики необходимо установить этиологию лимфаденита у детей, выявить первичный очаг гнойного воспаления. Вспомогательными методами выявления туберкулезного лимфаденита у детей служат туберкулиновые пробы, рентгенография грудной клетки, диагностическая пункция и бактериологический посев материала. При подозрении на онкологический процесс выполняется биопсия лимфатических узлов с цитологическим и гистологическим исследованием ткани.
Дифференциальная диагностика лимфаденитов различной локализации у детей проводится с опухолями слюнных желез, метастазами злокачественных новообразований, флегмоной, ущемленной паховой грыжей, остеомиелитом, системными заболеваниями (саркоидоз, лейкоз), диффузными заболеваниями соединительной ткани (ювенильный ревматоидный артрит, системная красная волчанка, дерматомиозит).
Лечение лимфаденита у детей
Лечение лимфаденита у детей определяется стадией, типом заболевания, степенью интоксикации и направлено на купирование инфекционно-воспалительных процессов в лимфоузлах и устранение первичного очага инфекции.
При остром серозном и хроническом неспецифическом лимфадените у детей применяют консервативную терапию, включающую антибиотики (цефалоспорины, полусинтетические пенициллины, макролиды), десенсибилизирующие средства, местное лечение (сухое тепло, компрессы с мазью Вишневского, УВЧ). Показаны общеукрепляющие препараты – кальция глюконат, аскорутин, витамины, иммуностимуляторы.
При отсутствии эффекта терапии или переходе лимфаденита в гнойную стадию, ребенка госпитализируют и проводят экстренное вскрытие, дренирование и санацию гнойного очага. В случае некротического лимфаденита у детей выполняют тщательный кюретаж полости, при необходимости производят удаление лимфоузла. В послеоперационном периоде показана комплексная противовоспалительная и дезинтоксикационная терапия. Лечение специфического туберкулезного лимфаденита у детей проводят в специализированных лечебных учреждениях.
Прогноз и профилактика
Прогноз лимфаденита у детей при своевременном адекватном лечении – благоприятный, при длительном хроническом течении возможно замещение лимфоидной ткани на соединительную; иногда в области пораженных лимфоузлов развивается нарушение лимфооттока (лимфостаз).
Предупреждение лимфаденита у детей заключается в устранении источников хронической инфекции, своевременном лечении зубов, травматических и гнойных поражений кожи и слизистых оболочек, повышении общей и местной сопротивляемости организма.
Источник
Если увеличиваются и воспаляются лимфоузлы, это сигнализирует о воспалительном процессе, протекающем в каком-либо органе или системе. В любом случае человек должен пройти полное обследование, которое позволит определиться с источником воспаления и дальнейшим лечением последнего. Одним из методов диагностики выступает анализ крови.
Причины увеличения лимфоузлов
Прежде чем рассмотреть особенности проведения такого анализа, стоит выделить основные причины лимфаденита, устранив которые, данная диагностика может и не понадобиться.
В большинстве случае воспаление лимфоузлов на шее или в иной области возникает на фоне развития в организме инфекционной патологии. Именно увеличение узлов часто выступает первым симптомом в таких случаях. В поражение может быть вовлечен как один узел, так и несколько одновременно. Это может происходить как на фоне банального ОРЗ, так и на фоне более серьезных болезней, например, при лейкемии или лимфоме.
Наиболее часто диагностируют лимфаденит в детском возрасте. Увеличенные лимфоузлы, которые находятся на шее и у основания черепа – нормальное явление. Это не считается патологией, а лишь индивидуальной особенностью. Если же воспалительный процесс развивается в подростковом возрасте, это уже не нормально и требует всесторонней диагностики.
Итак, лимфоузлы на шее или в иной области могут увеличиваться по таким причинам:
- Локальное проникновение инфекции.
- Общее инфицирование организма.
- Протекающие патологии соединительной ткани (артрит, красная волчанка и др.)
- Сопутствующее онкологическое заболевание (лейкемия и др.).
- Гиперчувствительность организма к определенным раздражителям (например, к определенным лекарствам).
- Развитие гранулематоза.
Локальное инфицирование организма может вызвано:
- бактериями (например, это может быть стафилококк или стрептококк);
- вирусами (например, это может быть сопутствующее развитие краснухи, болезни кошачьей царапины и др.);
- простейшими организмами, грибками.
Общее инфицирование организма может быть вызвано:
- бактериями (развитием таких бактериальных патологий, как туберкулез, тиф и др.);
- вирусами (цитомегаловирусом, ветрянкой, краснухой, инфекционным мононуклеозом);
- спирохетами, одноклеточными микроорганизмами.
Анализ крови, как одна из эффективных методик диагностирования лимфаденита
В первую очередь при воспалении лимфоузлов (их увеличении) нужно сдать общий анализ крови. Именно такое диагностическое мероприятие позволяет вынести предварительный диагноз. Также благодаря анализу врач определяет выраженность воспалительного процесса, а если имеет место генерализированная инфекция, — выясняет, какой возбудитель поспособствовал его развитию.
Если действительно воспалился лимфоузел, общий анализ крови покажет такие изменения:
- увеличено число лейкоцитов в крови, что прямо указывает на развитие инфекционного процесса;
- будет увеличено число нейтрофилов, что сигнализирует о бактериальном поражении организма;
- увеличено число моноцитов, что указывает на вирусное или грибковое поражение организма, туберкулез или сифилис;
- будет увеличено число эозинофилов, что указывает на развитие паразитарного, вирусного или бактериального заболевания в организме;
- может быть уменьшено число эозинофилов и моноцитов, что говорит о том, что в организме протекает выраженный гнойный процесс;
- может быть увеличена скорость оседания эритроцитов, что также указывает на какой-либо воспалительный процесс.
Виды анализов крови
Также назначается биохимический анализ крови, анализ на онкомаркеры, а также иммунологический анализ.
По результатам биохимического анализа крови врач может определить состояние всех органических систем в организме. Так, с помощью него определяют состояние таких органов, как печень и почки, выявляют воспалительные процессы и обменные нарушения. Также биохимический анализ крови всегда сдавали для определения стадии онкологического процесса.
Анализ крови на онкомаркеры назначают для того, чтобы подтвердить лимфатическую опухоль, развивающуюся в организме. Существуют определенные белковые соединения, которые своим присутствием в крови всегда сигнализируют о развитии лимфоопухоли. В зависимости от того, каков уровень содержания такого соединения, можно определить, на какой стадии протекает воспалительный процесс.
Во время прогрессии онкологического заболевания лимфоузла уровень маркеров будет постепенно возрастать. При снижении их содержания, особенно на фоне химиотерапии или лучевой терапии, можно говорить о высокой эффективности такого лечения. Именно по этой причине анализ на онкомаркеры часто проводят для контроля проводимой терапии.
Иммунологический анализ крови проводят, чтобы определить, на какой стадии протекает онкологический процесс. В данном случае можно выявить изменение количественного состава В- и Т-лимфоцитов, что происходит при развитии опухолевого процесса в лимфатических узлах.
Иные методы диагностики
Анализ крови при воспаленных и увеличенных лимфоузлах – не единственная эффективная методика диагностики заболевания. Обязательно необходимо проведение и других мероприятий, которые позволяют поставить окончательный диагноз. К ним можно отнести:
- УЗИ (ультразвуковое исследование). Данная методика исследования лимфоузлов позволяет выявить раковую опухоль в данной области. Как таковая специфическая подготовка к диагностике не требуется.
- Рентгенологическое исследование. Такой метод диагностики лимфатических узлов используют, если иные способы оказались неинформативными или же, если узлы расположены очень глубоко.
- КТ (компьютерная томография). Достаточно информативная методика выявления воспалительного процесса в лимфатическом узле. Если сравнивать компьютерную томографию с ренгтенологическим исследованием, первая считается более безопасной для организма человека. Но, все же, можно выделить и некоторые противопоказания к проведению исследования, а это: период беременности, дети в возрасте до 12 лет, патологии щитовидной железы, предрасположенность к возникновению аллергической реакции, патологии сердца и сосудов.
- Биопсия лимфоузла с последующим проведением гистологического исследования. Если диагноз подтвердился в ходе проведения иных диагностических мероприятий, биопсию не назначают. Если же есть подозрение на развитие онкологического процесса в лимфоузле или на развитие специфического лимфаденита, биопсия будет незаменимой. К противопоказаниям можно отнести наличие гнойного процесса в области проведения, коагулопатия и др.
Чтобы точно узнать, почему увеличивается лимфоузел, лучше обратиться к специалисту, ведь, чем раньше диагностировано заболевание, тем благоприятнее прогноз.
Источник
Причины лимфаденита у детей
У детей лимфаденит вызывает в основном неспецифическая инфекция, к которой относятся стрептококки, стафилококки, синегнойная палочка и другие микроорганизмы. В большинстве случаев возбудитель попадает в лимфатические узлы вследствие ангины, тонзиллита, ОРВИ, скарлатины, синусита или отита. Также развитие патологии может быть спровоцировано фурункулами, карбункулами.
Кроме того, в редких случаях заболевание возникает на фоне специфического возбудителя (например, туберкулеза или актиномикоза). Причиной лимфаденита у детей может стать механическое повреждение лимфатического узла (удар или кошачьи царапины). В ряде случае увеличение лимфоузлов развивается под воздействием атипичных клеток.
Воспаление лимфатических узлов в детском возрасте нередко бывает одонтогенным. В этом случае на патологический процесс оказывают влияние кариес, пульпит, остеомиелит. Лимфаденит часто развивается у детей со сниженным иммунитетом, часто болеющих простудными заболеваниями. В этом случае стоит подозревать ВИЧ – инфекцию, заражение вирусом Эпштейна-Барра.
Заболевание лимфоузлов не всегда появляется вследствие поражения патологическими микроорганизмами. Иногда лимфаденит у ребенка может свидетельствовать об опухолевых процессах, болезнях крови. Поэтому во избежание серьезных последствий необходимо очень тщательно проводить диагностику причины патологии.
Симптомы
Лимфаденит у детей может быть острым или хроническим. Для острого течения заболевания на начальной стадии характерно увеличение лимфатических узлов, болезненность при их пальпации, гиперемия, отечность, повышение температуры до субфебрильных цифр, однако в целом общее состояние ребенка не сильно ухудшается. В дальнейшем, через несколько дней появляются ярко выраженные признаки интоксикации организма (озноб, лихорадка, головная боль, бессонница). При локализации воспаленных узлов в подмышечной области движения руки становятся ограниченными, при подчелюстном и шейном лимфадените возможно затруднение глотания, болезненность при пережевывании пищи. Также воспалительный процесс принимает гнойное течение, образуется абсцесс, который может прорваться внутрь или наружу.
Хронический лимфаденит развивается как следствие невылеченного до конца острого варианта болезни и бывает абсцедирующим ( с формированием гнойного процесса) и гиперпластическим. Этот вариант течения наибольше опасен в отношение озлокачествления. Хроническая форма заболевания протекает не так активно, как острая и отличается тем, что ребенка в этом случае может практически ничего не беспокоить. При пальпации могут определяться уплотненные и увеличенные лимфоузлы с незначительной болезненностью или без нее.
Длительно протекающее воспаление может грозить разрушением узла и разрастанием соединительной ткани взамен лимфатической. При лимфадените, возникшем вследствие специфической инфекции, его симптомы сочетаются с признаками основного заболевания. Так, при туберкулезе признаки воспаления лимфоузла (увеличение, болезненность, гиперемия в области поражения) сочетаются с клинической картиной самого туберкулеза.
Осложнения
При отсутствии лечения лимфаденит может привести к достаточно серьезным осложнениям. Так, при вскрытии абсцесса, сформировавшегося вследствие гнойного течения заболевания, внутрь тканей, развивается флегмона. В случае попадания инфекции из лимфатических узлов в кровоток есть опасность появления сепсиса. Кроме того, при длительном течении воспаления иммунитет ребенка не справляется со многими патологическими микроорганизмами, отсюда возникают частые инфекционные болезни, которые плохо поддаются лечению.
Диагностика заболевания
Для выявления лимфаденита у детей необходимо в первую очередь провести тщательный осмотр ребенка и собрать подробный анамнез. При поверхностном расположении пораженного узла и остром течении заболевания диагностировать патологию не так сложно. Во многих случаях могут потребоваться дополнительные методы обследования. В частности, это необходимо для исключения опухолевой природы увеличенного лимфатического узла или специфической инфекции.
Общий анализ крови назначается для выявления признаков воспаления в организме (увеличение количества лейкоцитов и СОЭ). Кроме того, по лейкоцитарной формуле можно судить о предполагаемой причине лимфаденита. Так, при увеличении количества эозинофилов возбудителем заболевания может быть сифилис, туберкулез, а также паразиты, вирусы и некоторые другие бактерии. Если же в крови увеличивается уровень лимфоцитов, то это говорит о вирусной инфекции. Лимфоцитопения является возможным признаком лимфомы.
Ультразвуковое исследование лимфатических узлов также применяется для выявления лимфаденита у детей. Кроме того, для определения причины болезни и исключения опухолевых процессов используются такие методы, как рентгенография грудной клетки и биопсия. Последний способ обследования обычно проводят крайне осторожно и только при наличии показаний. Взятый материал в последующем смотрят под микроскопом.
Другими вспомогательными методами диагностики лимфаденита являются анализы крови на специфическую инфекцию, туберкулиновые пробы и прочие исследования. Также в некоторых случаях назначаются консультации таких специалистов, как гематолог, инфекционист, фтизиатр.
Лечение
Лечение лимфаденита у детей проводится с помощью медикаментозной терапии либо хирургического вмешательства, в зависимости от стадии и течения воспалительного процесса. На начальных этапах острой формы заболевания рекомендуется прием лекарственных препаратов, включающих в себя антибиотики, витамины, иммуностимулирующие и противовоспалительные средства.
Антибиотикотерапия у детей должна проводиться крайне осторожно с учетом возраста ребенка и чувствительности микроорганизма, вызвавшего заболевание, к лекарству. Кроме того, в случае вирусной, грибковой природы возбудителя лимфаденита у детей стоит использовать специфические лекарства.
Оперативный метод лечения используется при нагноении лимфоузла. При этом необходимо вскрыть пораженный лимфатический узел, удалить гнойное содержимое и провести санацию полости с последующим ее дренированием. В некоторых случаях прибегают также к удалению узла.
Профилактика
Для профилактики лимфаденита у ребенка необходимо следить за соблюдением его личной гигиены, не допускать гнойных процессов на коже и обрабатывать антисептическими препаратами любые её повреждения. Также стоит вовремя выявлять и лечить простудные заболевания, регулярно посещать стоматолога. Для поддержания иммунитета на должном уровне рекомендуется детям включать в рацион больше продуктов, обогащенных витамином С, закалять их приучать к спорту. При подозрении на лимфаденит нужно обязательно обратиться к врачу и точно выполнять все его указания. Недопустимо лечиться самостоятельно дома, так как неадекватная терапия может повлечь за собой развитие серьезных последствий (менингит, сепсис), вплоть до летального исхода.
ЧиÑаеÑе Ñакже

31 Ð¼Ð°Ñ 2016, 17:10
ÐиоÑаÑкома
ÐиоÑаÑкома â злокаÑеÑÑвенное новообÑазование, ÑазвиваÑÑееÑÑ Ð¸Ð· клеÑок мÑÑеÑной Ñкани. ÐпÑÑ Ð¾Ð»Ñ Ð¼Ð¾Ð¶ÐµÑ ÑазвиваÑÑÑÑ ÐºÐ°Ðº из гладкой,…

26 ÑевÑÐ°Ð»Ñ 2016, 17:34
СаÑкома маÑки
СаÑкома маÑки оÑноÑиÑÑÑ Ðº Ñак назÑваемÑм «немÑм» опÑÑ Ð¾Ð»Ñм, длиÑелÑное вÑÐµÐ¼Ñ Ð½Ð¸ÐºÐ°Ðº ÑÐµÐ±Ñ Ð½Ðµ пÑоÑвлÑÑÑим. ÐÑо…
26 ÑевÑÐ°Ð»Ñ 2016, 17:30
СаÑкома коÑÑи
Ðдним из видов злокаÑеÑÑвеннÑÑ Ð½Ð¾Ð²Ð¾Ð¾Ð±Ñазований, поÑажаÑÑÐ¸Ñ ÐºÐ¾ÑÑи ÑкелеÑа, ÑвлÑеÑÑÑ ÑаÑкома. ÐÑо заболевание Ñ Ð°ÑакÑеÑизÑеÑÑÑ Ð±ÑÑÑÑÑм ÑеÑением…
Источник
