Анализ крови при гемолитической болезни новорожденных
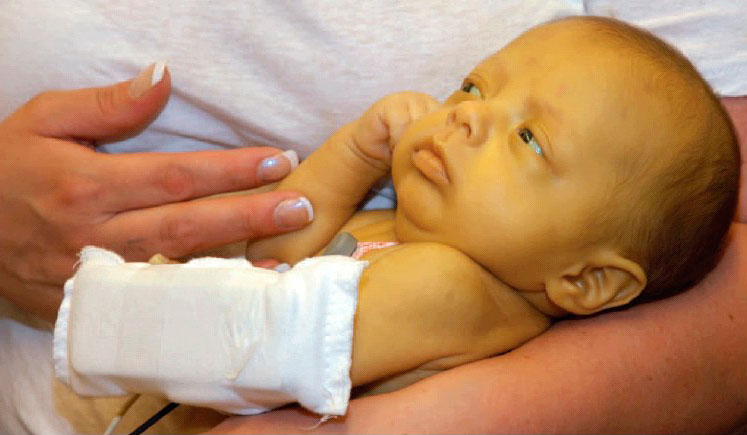
Гемолитическая болезнь новорожденных (ГБН) – патологическое состояние ребенка (плода), которое сопровождается распадом (гемолизом) эритроцитов, обусловленным несовместимостью его крови с материнской по эритроцитарным антигенам.
Общая информация
Эритроциты – клетки красного цвета, которые являются форменными элементами крови человека. Они выполняют очень важную функцию: доставляют кислород из легких к тканям и осуществляют обратный транспорт углекислого газа.
На поверхности эритроцитов находятся агглютиногены (белки-антигены) двух типов А и В, а плазме крови присутствуют антитела к ним – агглютинины α и ß – анти-А и анти-В соответственно. Различные комбинации этих элементов служат основой для выделения четырех групп по системе АВ0:
- 0(I) – нет обоих белков, есть антитела к ним;
- A (II) – есть белок А и антитела к В;
- B (III) – есть белок В и антитела к А;
- AB (IV) – есть оба белка и нет антител.
На оболочке эритроцитов находятся и другие антигены. Наиболее значимый из них – антиген D. При его наличии считается, что кровь обладает положительным резус-фактором (Rh+), а при отсутствии – отрицательным (Rh-).
Группа крови по системе АВ0 и резус-фактору имеет огромное значение во время беременности: конфликт крови матери и ребенка приводит к агглютинации (склеиванию) и последующему разрушению красных клеток, то есть к гемолитической болезни новорожденных. Она обнаруживается у 0,6% детей и без адекватной терапии приводит к тяжелым последствиям.
Причины
Причина гемолитической болезни новорожденных – конфликт крови ребенка и матери. Он возникает при следующих условиях:
- у женщины с резус-отрицательной (Rh-) кровью развивается резус-положительный (Rh+) плод;
- у будущей матери кровь относится к 0(I) группе, а у ребенка – к А(II) либо В(III);
- имеет место конфликт по другим антигенам.
В большинстве случаев ГБН развивается из-за резус-конфликта. Существует мнение, что несовместимость по системе АВ0 встречается еще чаще, но из-за легкого течения патологии ее не всегда диагностируют.
Резус-конфликт провоцирует гемолитическую болезнь плода (новорожденного) только при условии предшествующей сенсибилизации (повышения чувствительности) организма материи. Сенсибилизирующие факторы:
- переливание Rh+ крови женщине с Rh- независимо от возраста, в котором оно было осуществлено;
- предыдущие беременности, в том числе и прерванные после 5-6 недели, – риск развития ГБН увеличивается с каждыми последующими родами, особенно если они были осложнены отслойкой плаценты и хирургическими вмешательствами.
При гемолитической болезни новорожденных с несовместимостью по группе крови, сенсибилизация организма происходит в повседневной жизни – при употреблении некоторых продуктах, во время вакцинации, в результате инфекций.
Еще один фактор, повышающий риск патологии, – нарушение барьерных функций плаценты, происходящее в результате наличия хронических заболеваний у беременной женщины, неправильного питания, вредных привычек и так далее.
Патогенез
Патогенез гемолитической болезни новорожденных связан с тем, что иммунная система женщины воспринимает элементы крови (эритроциты) плода в качестве чужеродных агентов и вырабатывает антитела для их уничтожения.
При резус-конфликте Rh-положительные эритроциты плода проникают в кровь матери с Rh-. В ответ ее организм вырабатывает антирезус-антитела. Они проходят сквозь плаценту, попадают в кровь ребенка, связываются с рецепторами на поверхности его эритроцитов и уничтожают их. При этом в крови плода существенно снижается количество гемоглобина и повышается уровень неконъюгированного (непрямого) билирубина. Так развиваются анемия и гипербилирубинемия (гемолитическая желтуха новорожденных).
Непрямой билирубин – желчный пигмент, обладающий токсичным действием на все органы, – почки, печень, легкие, сердце и так далее. При высокой концентрации он способен проникать через барьер между кровеносной и нервной системами и повреждать клетки мозга, вызывая билирубиновую энцефалопатию (ядерную желтуху). Риск поражения мозга при гемолитической болезни новорожденных увеличивается в случае:
- снижения уровня альбумина – белка, который обладает способностью связывать и обезвреживать билирубин в крови;
- гипогликемии – дефицита глюкозы;
- гипоксии – нехватки кислорода;
- ацидоза – увеличения кислотности крови.
Непрямой билирубин повреждает клетки печени. В результате в крови возрастает концентрация конъюгированного (прямого, обезвреженного) билирубина. Недостаточное развитие у ребенка желчных протоков приводит к его плохому выведению, холестазу (застою желчи) и гепатиту.
Из-за выраженной анемии при гемолитической болезни новорожденных могут возникнуть очаги экстрамедуллярного (внекостномозгового) кроветворения в селезенке и печени. В итоге эти органы увеличиваются, а в крови появляются эритробласты – незрелые эритроциты.
Продукты гемолиза красных кровяных телец накапливаются в тканях органов, обменные процессы нарушаются, и возникает дефицит многих минеральных веществ – меди, кобальта, цинка, железа и других.
Патогенез ГБН при несовместимости по группе крови характеризуется сходным механизмом. Отличие состоит в том, что белки А и В созревают позже, чем D. Поэтому конфликт представляет опасность для ребенка ближе к концу беременности. У недоношенных детей распад эритроцитов не возникает.
Симптомы
Гемолитическая болезнь новорожденных протекает в одной из трех форм:
- желтушной – 88% случаев;
- анемической – 10%;
- отечной – 2%.
Признаки желтушной формы:
- желтуха – изменение цвета кожи и слизистых оболочек в результате накопления пигмента билирубина;
- снижение гемоглобина (анемия);
- увеличение селезенки и печени (гепатоспленомегалия);
- вялость, снижение рефлексов и тонуса мышц.
При конфликте по резусу желтуха возникает сразу после рождения, по AB0-системе – на 2-3 сутки. Оттенок кожи постепенно меняется от апельсинового до бледно-лимонного.
Если показатель непрямого билирубина в крови превышает 300 мкмоль/л, на 3-4 сутки может развиться ядерная гемолитическая желтуха у новорожденных, которая сопровождается поражением подкорковых ядер мозга. Ядерная желтуха характеризуется четырьмя этапами:
- Интоксикация. Для нее характерны потеря аппетита, монотонный крик, двигательная слабость, рвота.
- Поражение ядер. Симптомы – напряженность затылочных мышц, резкий крик, набухание родничка, тремор, опистотонус (поза с выгибанием спины), исчезновение некоторых рефлексов, брадикардия.
- Мнимое благополучие (улучшение клинической картины).
- Осложнения гемолитической болезни новорожденных. Появляются в конце 1 – начале 5 месяца жизни. Среди них – параличи, парезы, глухота, ДЦП, задержка развития и так далее.
На 7-8 день гемолитической желтухи у новорожденных могут возникнуть признаки холестаза:
- обесцвечивание кала;
- зеленовато-грязный оттенок кожи;
- потемнение мочи;
- повышение в крови уровня прямого билирубина.
При анемической форме клинические проявления гемолитической болезни новорожденных включают:
- анемию;
- бледность;
- гепатоспленомегалию;
- незначительное повышение или нормальный уровень билирубина.
Анемическая форма характеризуется наиболее легким течением – общее самочувствие ребенка почти не страдает.
Отечный вариант (внутриутробная водянка) – самая тяжелая форма ГБН. Признаки:
- бледность и сильный отек кожи;
- большой живот;
- выраженное увеличение печени и селезенки;
- вялость мышц;
- приглушение тонов сердца;
- расстройства дыхания;
- тяжелая анемия.
Отечная гемолитическая болезнь новорожденных приводит к выкидышам, мертворождению и гибели детей.
Диагностика
Диагностика ГБН возможна в пренатальный период. Она включает:
- Сбор анамнеза – уточнение количества предыдущих родов, выкидышей и переливаний, выяснение информации о состоянии здоровья старших детей,
- Определение резус-фактора и группы крови беременной, а также отца ребенка.
- Обязательное выявление противорезусных антител в крови женщины с Rh- не менее 3 раз за период вынашивания ребенка. Резкие колебания цифр считаются признаком конфликта. При несовместимости АВ0-системе контролируется титр аллогемагглютининов.
- УЗИ-сканирование – показывает утолщение плаценты, многоводие, увеличение печени и селезенки плода.
При высоком риске гемолитической болезни новорожденных на 34 неделе проводится амниоцентез – забор околоплодных вод через прокол в пузыре. При этом определяется плотность билирубина, уровень антител, глюкозы, железа и других веществ.
После рождения диагноз ГБН ставится на основании клинических симптомов и лабораторных исследований. Анализ крови показывает:
- уровень билирубина выше 310-340 мкмоль/л сразу после рождение и его рост на 18 мкмоль/л каждый час;
- концентрацию гемоглобина ниже 150 г/л;
- снижение числа эритроцитов с одновременным повышением эритробластов и ретикулоцитов (незрелых форм кровяных телец).
Также проводится проба Кумбса (показывает количество неполных антител) и отслеживается уровень противорезусных антител и аллогемагглютининов в крови матери и грудном молоке. Все показатели проверяются несколько раз в сутки.
Гемолитическая болезнь новорожденных дифференцируется от анемии, тяжелой асфиксии, внутриутробной инфекции, физиологической желтухи и других патологий.
Лечение
Лечение тяжелой гемолитической болезни новорожденных в пренатальный период осуществляется путем переливания эритроцитарной массы плоду (через вену пуповины) либо с помощью заменного переливания крови (ЗПК).
ЗПК – процедура поочередного выведения крови ребенка небольшими порциями и введения донорской крови. Она позволяет удалить билирубин и материнские антитела, одновременно восполнив потери эритроцитов. Сегодня для ЗПК используется не цельная кровь, а эритроцитарная масса, смешанная с замороженной плазмой.
Показания к ЗПК для доношенных детей с диагнозом «гемолитическая желтуха новорожденных»:
- билирубин в пуповинной крови выше 60 мкмоль/л и увеличение этого показателя на 6-10 мкмоль/л каждый час, уровень пигмента в периферической крови – 340 мкмоль/л;
- гемоглобин ниже 100 г/л.
В некоторых случаях процедуру повторяют через 12 часов.
Другие методы, применяемые для лечения ГБН новорожденных:
- гемосорбция – фильтрация крови через сорбенты, очищающие ее от токсинов;
- плазмаферез – удаление из крови части плазмы вместе с антителами;
- введение глюкокортикоидов.
Лечение ГБН при легком и среднетяжелом течении, а также после ЗПК или очищения крови включает медикаментозные средства и фототерапию.
Лекарства, используемые при гемолитической болезни новорожденных:
- белковые препараты и глюкоза внутривенно;
- индукторы печеночных ферментов;
- витамины, улучшающие работу печени и активизирующие обменные процессы, – Е, С, группы В;
- желчегонные средства в случае сгущения желчи;
- переливание эритроцитарной массы;
- сорбенты и очистительные клизмы.
Фототерапия – процедура облучения тела ребенка флуоресцентной лампой с белым или синим светом, в ходе которой непрямой билирубин находящейся в коже окисляется, а затем выводится из организма.
Отношение к грудному вскармливанию при ГБН у новорожденных неоднозначное. Ранее считалось, что ребенка можно прикладывать к груди только через 1-2 недели после рождения, поскольку к этому моменту в молоке уже нет антител. Сегодня врачи склоняются к тому, чтобы кормление грудью начиналось с первых дней, поскольку антирезусные антитела разрушаются в желудке ребенка.
Прогноз
Последствия гемолитической болезни новорожденных зависят от характера течения. Тяжелая форма может привести к гибели ребенка в последние месяцы беременности или в течение недели после рождения.
Если развивается билирубиновая энцефалопатия возможны такие осложнения, как:
- церебральный паралич;
- глухота, слепота;
- задержка развития.
Перенесенная гемолитическая болезнь новорожденных в старшем возрасте провоцирует склонность к частым заболеваниям, неадекватные реакции на вакцинацию, аллергию. У подростков наблюдаются снижение работоспособности, апатия, тревожность.
Профилактика
Профилактика гемолитической болезни новорожденных направлена на предупреждение сенсибилизации женщины. Основные меры – переливание крови только с учетом резус-фактора, недопущение абортов и так далее.
Поскольку главным сенсибилизирующим фактором при резус-конфликте являются предыдущие роды, в течение суток после появления первого ребенка с Rh+ (либо после аборта) женщине необходимо ввести препарат с иммуноглобулином анти-D. Благодаря этому эритроциты плода быстро выводятся из кровотока матери и не провоцируют образование антител при последующих беременностях. Недостаточная доза средства или его позднее введение существенно снижают эффективность процедуры.
Профилактика ГБН во время беременности при выявлении Rh-сенсибилизации включает:
- неспецифическую гипосенсибилизацию – введение детоксикационных, гормональных, витаминных, антигистаминных и других препаратов;
- гемосорбцию, плазмаферез;
- специфическую гипосенсибилизацию – пересадку лоскута кожи от мужа;
- ЗПК на сроке 25-27 недель с последующим экстренным родоразрешением.
Источник
Между плодом и матерью при вынашивании ребенка формируются иммунные связи, которые обычно в конфликт не перерастают. Гемолитическая болезнь у новорожденного – результат несовместимости их крови, а также соединенности кровотоков. ГБН наблюдается у 0.6 % младенцев, 3-6 больных на 1000 родов. Заболевание вызывает патологическое склеивание эритроцитов в крови младенца. 2.6 % малышей с осложненными формами ГБН умирают.
Общая информация о гемолитической болезни
Заболевание проявляется в первые часы или сутки жизни младенца, но предпосылки гемолитической болезни появляются, когда будущий ребенок еще находится в материнской утробе. ГБН относится к группе эритроцитопатий, то есть патологий, вызванных неполноценностью эритроцитов, их недостатком.
Разрушение и образование эритроцитов – процесс естественный, в здоровом организме находится в естественном балансе. При ГБН – массированный распад этих кровяных клеток преобладает над синтезом.
Гемолиз эритроцитов провоцирует увеличенное образование билирубина, приводящее к желтухе у только что рожденного малыша и развитию анемии.
Справка: гемолитическая болезнь – один из факторов формирования нефизиологических видов желтухи новорожденных.
Причины
Изосерологическая несовместимость – провокатор развития ГБН. Резус-несоответствие относят к самым частым побудителям возникновения заболевания, когда мать имеет Rh-, а плод – Rh+. Ребенок наследует резус от отца, и он конфликтует с материнским. Такой иммунный конфликт обычно наблюдается во 2-3-ей беременностях, когда антигены в женском организме уже сформированы.
Другой фактор, приводящий к развитию гемолитической болезни, – групповое различие крови (система АВО). Болезнь может развиться, если мать имеет группу 0(I), а ребенок – A, B (II,III). Антигены малыша во время пребывания в утробе переходят в систему кровообращения матери и порождают выработку антител. Это может происходить еще при первой беременности, болезнь при этом протекает в гораздо более легкой форме.
Выделяют и другие виды иммунноконфликтов, вызывающих болезнь, но их общее число в заболеваемости ГБН незначительно.
Патогенез
Гемолитическая болезнь зарождается и протекает в следующей последовательности:
- из организма плода в тело женщины попадают с движением крови эритроциты, содержащие несуществующий у нее антиген;
- у матери образуются антитела;
- антитела через плаценту попадают в кровяное русло плода;
- они запускают агглютинацию (соединение, склеивание) эритроцитов у плода;
- начинается распад эритроцитов, в кровь выделяется свободный гемоглобин, способствующий образованию непрямого билирубина (НБ);
- НБ изменяет процессы тканевого дыхания, синтез АТФ, транспортировку электролитов у плода или младенца.
Наблюдается нарушение естественных процессов в клетках плода, включая структуры головного мозга, которое нередко заканчивается их некрозом.
Симптоматика и формы
Выделяют 3 формы гемолитической болезни новорожденных, симптомы и особенности течения заболевания заметно различаются.
Желтушная
Эта форма наиболее распространенная из всех видов ГБН (80 %). Ребенок обычно рождается в срочных родах, с естественным цветом кожи. Желтуха проявляется через несколько часов, реже через 1-2 суток. Симптомы желтушной формы:
- увеличены размеры лимфоузлов, печени, селезенки, реже сердца;
- быстрый рост неконъюгированного билирубина;
- желто-зеленая кожа;
- темная моча;
- неокрашенный кал.
В случае ядерной желтухи у новорожденного – вялость, судороги, рвота. Гибель мозговых клеток наступает при показателях билирубина 300-340 микромоль/литр, при недоношенности – 170-200 микромоль/литр.
Анемическая
Анемическая форма ГБН выявляется сложнее, так как симптоматика менее выраженная:
- бледные кожные покровы;
- анемия;
- незначительное увеличение размеров печени и селезенки;
- небольшой рост показателя НБ.
Эта форма лечится легче всего, осложнения могут возникнуть только у недоношенных.
Отечная
Наиболее редкая и опасная форма характеризуется фатальным увеличением селезенки и печени, отечностью внутренних органов плода. Признаком отечной формы является значительное увеличение массы тела новорожденного (до 2-х раз), выраженная анемия. Другие признаки:
- бледные кожные покровы, отеки в подкожном слое;
- вялость, слабость мышц;
- увеличенный живот;
- нарушения дыхания;
- слабые тона сердца.
При раннем развитии гемолитической болезни у плода может произойти выкидыш или гибель младенца сразу после родов. Эта форма ГБН чаще других заканчивается летальным исходом.
Диагностика
Современный подход предполагает два вида диагностирования болезни – антенатальный, проводимый во время внутриутробного развития, и постнатальный, включающий исследование состояния малыша сразу после родов.
Сбор анамнеза
Собирать анамнез начинают в пренатальном периоде. Во время бесед с будущей матерью выявляются:
- число родов, выкидышей, мертворожденных младенцев у беременной;
- переливания крови, проводимые женщине в течение жизни;
- наличие заболеваний, задержки в развитии у старших детей.
После рождения проводят исследование состояния младенца, сбор анализов. На основании этих данных выставляется диагноз.
Определение резус-фактора и группы крови родителей
Для выявления возможного иммунного конфликта будущим родителям проводят анализ крови на определение резус-совместимости и устанавливают групповую принадлежность.
Выявление противорезусных антител
Беременным с отрицательным резус-фактором не менее 3-х раз проводятся анализы на выявление титра специфических антител. Сроки проведения анализов:
- 8-10 недели беременности;
- 16-18 недели;
- 24-26 и 32-34 недели.
По титру антител выявляют необходимость анализа плодных вод (амниоцентеза).
УЗИ-сканирование
С помощью ультразвукового исследования можно выявить:
- утолщение (гиперплазию) плаценты;
- отечность плода;
- многоводие – избыточность амниотической жидкости;
- увеличение селезенки (спленомегалия), печени (гепатомегалией), сердца;
- расширение пупочной вены.
Эти признаки характеризуют развитие гемолитической болезни.
Амниоцентез
Амниоцентез (инвазивная процедура) назначают по результатам УЗИ-исследования и кардиотокографии, выявляющей частоту сердечных сокращений плода в совокупности с тонусом матки.
Амниоцентез проводят с УЗИ-контролем для забора околоплодных вод. Параллельно обычно выполняют кардоцентез (анализ крови, взятой из пуповины).
Анализы после рождения
Анализы крови новорожденному для подтверждения диагноза ГБН:
- выявление уровня гемоглобина, тромбоцитов;
- показатель ретикулоцитов;
- динамика изменения концентрации билирубина, глюкозы (выполняют 2-4 раза в сутки);
- титр аллогемагглютининов при конфликте по системе АВО.
Исследуются кровь и молоко матери (титр антител).
Лечение
В условиях стационара терапию проводят врачи – неонатолог, гематолог и педиатр. Используется комплекс лечебных мероприятий, зависящий от формы и тяжести болезни.
Неинвазивные методы
Лечение беременной на последних неделях включает плазмаферез и стимуляцию иммунной защиты иммуноглобулинами. Это способствует уменьшению интоксикации организма, снижению содержания антител в крови и последующего транспорта через плаценту плоду.
Введение иммуноглобулинов на протяжении последних 3-х недель курсом не оказывает существенного влияния на состояние крови плода, метод применяют выборочно, он не общепризнан.
Инвазивные методы
Используются следующие способы лечения ГБН, относящиеся к инвазивным:
- до родов для плода – кордоцентез, трансфузия «отмытых» эритроцитов крови;
- для новорожденного – устранение гипербилирубинемии, анемии, симптоматическая терапия, исходя из особенностей развития болезни.
Симптоматическая терапия при болезни крови предполагает вливания свежезамороженной плазмы, тромбоцитарной массы, препаратов, усиливающих диурез. После переливаний крови и улучшения состояния формируется поддерживающая терапия, проводятся контрольные анализы крови.
Фототерапия
Для разрушения непрямого билирубина в кожном слое используют фототерапию. Действие флуоресцентных ламп основано на окислении НБ, превращении его в нетоксичные соединения и последующем выводе из организма.
Продолжительность проведения фототерапевтического лечения устанавливают по стойкому снижению НБ в крови.
Обычно требуется 72-96 часов непрерывного воздействия, перерывы допускаются только на кормление.
Применение иммуноглобулина
Введенный плоду иммуноглобулин (быстро, через 1-2 часа после рождения) помогает предотвратить массовый гемолиз эритроцитов. Препарат снижает необходимость частых заменных переливаний крови и продолжительной фототерапии, так как они имеют побочные эффекты.
Инфузионная терапия
Введение лекарственных растворов проводится вместе с фотолечением и усиливает его действие. Задача инфузионной терапии – ускорение диуреза, увеличение ввода жидкости для вымывания опасных веществ из организма новорожденного. Обычно вводится 10 % раствор глюкозы. К нему добавляют при необходимости другие препараты – Но-шпу, растворы калия хлорида, сульфата магния. Вещества при гемолитической болезни вводятся внутривенно или через желудочный зонд.
Оперативная терапия
Заменное переливание крови (ЗПК) младенцу относят к способам оперативной терапии ГБН. Выполняют маятниковым способом – удаляется часть крови, затем вливается. Проводится при гемолитической болезни в следующие сроки:
- раннее ЗПК – в течение первых двух суток жизни;
- позднее – начиная с 3-х суток.
Показаниями к проведению переливания при ГБН являются:
- быстрый рост непрямого билирубина (6 микромоль на литр в час);
- признаки билирубиновой интоксикации;
- крайне тяжелое состояние – отечность органов, анемия, желтуха в первые часы жизни;
- тяжелые формы анемии.
При появлении интоксикации ЗПК проводится немедленно.
Выбор препаратов для заменного переливания крови
Для ЗМК используют:
- (Rh-) кровь (хранение 2-3 дня) одной группы с ребенком – при резус-конфликтной ситуации;
- соединение эритроцитов 0(1) группы, сочетающихся с резус-фактором ребенка, и плазмы АВ(IV) группы или такой, как у малыша – при групповой несовместимости (система АВО);
- группа эритроцитов 0(1) группы (резус-фактор минус) и плазма АВ(IV) группы или такой, как у новорожденного – при несовместимости по системе АВО и резус-конфликте одновременно.
Если конфликт по редким факторам, кровь выбирают индивидуально, в соответствии с группой, резус-фактором. Ищут подходящего донора без наличия конфликтных признаков.
Прогноз
Анемичные формы ГБН имеют благоприятный прогноз и наиболее простое лечение. В желтушной и отечной формах важна своевременная и полноценная терапия.
Успех во многом зависит от состояния ребенка после рождения, развития поражения ЦНС и прогрессирования билирубинемии.
В будущем после тяжелых форм гемолитической болезни могут развиться осложнения. Почти у 8 % детей последствием становятся болезни и нарушения центральной нервной системы, 4.9 % отстают в физическом развитии.
Профилактика
Современная медицина предлагает следующие способы профилактики гемолитической болезни у новорожденных:
- Подготовка девочки к материнству с рождения – не увлекаться неоправданными гемотрансфузиями, проводить только при крайней необходимости.
- Объяснять вред абортов, как причин развития сенсибилизации и опасности при следующих беременностях.
- Введение после абортов и родов всем женщинам с отрицательным резус-фактором анти-D-глобулина (опыт Великобритании показал снижение заболеваемости гемолитической болезнью новорожденных на 95 %).
Важно проводить обследование будущих родителей до наступления беременности и на ранних сроках гестации.
Важно: требуется выявлять разные виды несовместимости супругов до беременности, стимулировать иммунобиологическую защиту организма, снижать сенсибилизацию у женщин.
Врачи призывают будущих мам не игнорировать назначаемые осмотры, проводить все исследования в срок и полностью. Гемолитическая болезнь плода и новорожденного в современных условиях лечится, но требует своевременной и полноценной диагностики и терапии, чтобы не терять драгоценные часы после рождения малыша.
Источник