Анализ крови показал воспалительный процесс у ребенка

Общий анализ крови: чем болеет ребенок?
Чтобы с вами ни случилось, врачи назначают одно и то же – общий анализ крови. Болят почки – общий анализ крови, болит в груди – общий анализ крови, поднялась температура – опять общий анализ крови, а там посмотрим. Мы-то хоть с вами взрослые люди, а если болеет ребенок? Ему-то для чего почем зря пальцы колоть – он же плачет!
К тому же врачи, глубокомысленно в этот анализ взглянув, назначают всегда одно и то же – антибиотики. Тридцать лет тому назад назначали олететрин, десять лет назад – оспен, сейчас вот в моде аугментин и супракс. Скажу по секрету – оспен, супракс и аугментин хотя и разные по химическому составу, но работают абсолютно одинаково, да еще и против одних и тех же бактерий.
Можно конечно сколь угодно возмущаться по этому поводу, но давайте посмотрим немножко с другой стороны. Предположим, что анализ крови мы с вами уже сдали, малышу укололи пальчик, на следующий день, отстояв длиннющую очередь, вы забрали анализ в лаборатории. Пора в другую очередь, чтобы показать анализ врачу? Не спешите. Давайте сами заглянем туда и попробуем разобраться, что значат все эти латинские слова и загадочные цифры.
КРАСНАЯ КРОВЬ: ЧТО ЭТО ТАКОЕ?
Ага. Анализ крови делится на две части. Первая часть – так называемая красная кровь, то есть гемоглобин, эритроциты, тромбоциты и цветовой показатель. Вся эта шатия отвечает за перенос кислорода в клетки и при инфекции не шибко-то и страдает. Нам с вами нужно лишь бегло пробежаться по нормам и убедившись, что все хорошо, переходить ко второй части.
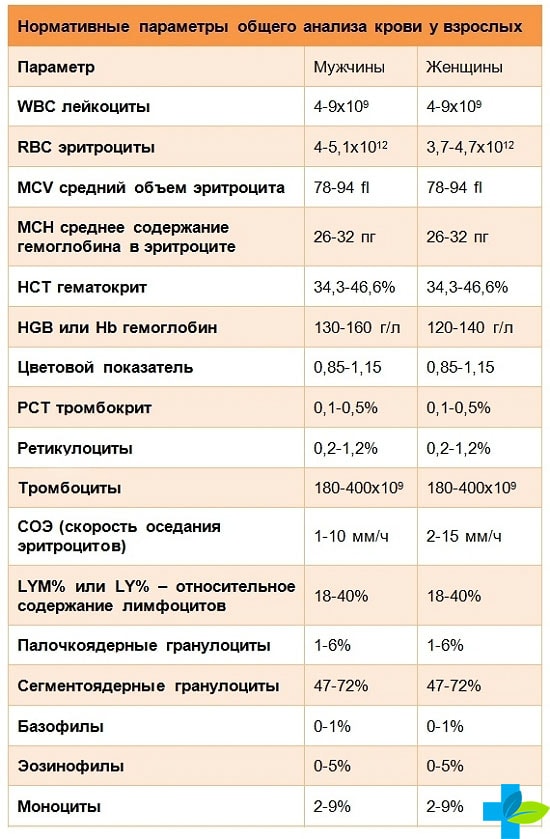
Нормы.
Гемоглолбин (он же Hb), измеряется в граммах на литр (!) крови и отвечает за перенос кислорода.
У месячного ребенка норма гемоглобина 115-175 (это вам не взрослый, тут все сложнее), в полгода – 110-140 – так же, как и у нас с вами, и так собственно, аж до 10-12 лет. 110-140 (145 по другим данным) грамм на литр крови.
Эритроциты, они же RBC – клетки, в которых гемоглобин и плавает в крови. Ага, это как раз они при помощи гемоглобина кислород и переносят. В месяц у ребенка нормой будет 3,8-5,6 – внимание! – триллионов эритроцитов на литр крови. У годовалого ребенка (как и у взрослого) этих самых триллионов уже поменьше – 3,5-4,9 на литр крови. Что делать – если выкачивать кровь для анализа литрами, все приходится считать в триллионах. Ничего, дальше будет попроще, вот увидите.
Ретикулоциты, они же RTC, измеряется их количество, слава Богу, в процентах. Это так сказать, юные эритроциты, их не должно быть более 15% у детей до года и не более 12 % у детей старше года или у взрослых. Нижний предел нормы для ретикулоцитов – 3%. Если их меньше, ребенок находится на пороге анемии, и меры необходимо принимать как можно скорее.
Тромбоциты. Английская аббревиатура PLT. Их существенно меньше, чем эритроцитов – их количество измеряют «всего лишь» в миллиардах на литр крови, норма от 180 до 400 для детей до года и от 160 до 360 для детей старше года или у взрослых. Тромбоциты – это собственно и не клетки вовсе, а так – обломки гигантской клетки-предшественника, из этих обломков, в случае чего, формируются тромбы – например, чтобы прекратить кровотечение, если малыш, не дай Бог, поранится.
СОЭ (ESR). Это даже и не клетки вовсе, а показатель скорости оседания эритроцитов – чем быстрее эта самая скорость («быстро» это не как едет автомобиль, здесь скорость измеряется в мм в час), тем активнее воспалительный процесс, по поводу которого вам возможно и порекомендовали сдать анализ крови. Нормы СОЭ в 1 месяц – 4-10, в 6 месяцев 4-8, а вот от года и до 12 лет – от 4 до 12 мм в час. Потом нормы той самой СОЭ будут отличаться еще и в зависимости от пола, но это уже совсем другая история.
Кроме этих показателей, есть еще множество других – гематокрит (НСТ), ширина распределения эритроцитов (RDWc), средний объем эритроцита (MCV), среднее содержание гемоглобина в эритроците (MCH) и даже средняя концентрация гемоглобина в эритроците (MCHC). Все эти показатели служат для диагностики анемий, поэтому нам с вами (мы ведь разговариваем об инфекциях, помните?) будет лучше отложить их обсуждение на потом.
Для нас гораздо важнее не система переноса кислорода, а система защиты организма от инфекций. Это так называемая белая кровь, лейкоциты. Вот на ней мы остановимся очень и очень подробно.
ЛЕЙКОЦИТЫ ИЛИ БЕЛАЯ КРОВЬ: ЭВОЛЮЦИЯ ИММУННОЙ СИСТЕМЫ
Лейкоциты бывают разные. Одни отвечают за борьбу с бактериями, другие расправляются с вирусами, третьи «специализируются» по вовсе уж крупным супостатам – например по растительным клеткам (такое бывает чаще, чем вы думаете – я имею в виду аллергию на пыльцу растений) или даже по многоклеточным мерзавцам-глистам.
Поэтому посмотреть общее число лейкоцитов при острой инфекции – это хорошо, но чертовски мало. В лучшем случае доктор определит, что инфекция есть. Но чтобы понять, что именно эту инфекцию вызвало, нужно смотреть, какие именно лейкоциты повышены. Называется такое исследование лейкоцитарной формулой.
Вот о ней мы и поговорим.
Нормы.
Основные изменения в красной крови у детей происходят не то что до года – до месяца, и связано это с тем, что в течение первого месяца жизни у ребенка еще сохраняются в крови следы перехода на дыхание легкими. С иммунной системой все гораздо сложнее – она изменяется непрерывно в течение первых шести лет жизни, причем крайне неравномерно. Так что приготовьтесь. Цифр будет побольше.
Лейкоциты. Они же WBC. Их количество измеряется в миллиардах на литр крови (что по сравнению с эритроцитами выглядит как-то даже и несерьезно). А поскольку при рождении ребенок переходит из стерильной среды (утроба матери) в среду крайне нестерильную – что ж тут поделать, никакие уборки и кварцевания в комнатке малыша не обеспечивают гибели ВСЕХ находящихся там микробов, количество лейкоцитов даже в норме у детей гораздо выше, чем у взрослых. Правда, это количество с возрастом снижается. У ребенка одного месяца от роду норма лейкоцитов в крови составляет от 6,5 до 13,8, в полгода от 5,5 до 12,5, с года до шести лет (ага, в то самое время когда ребенок чаще всего болеет) от 6 до 12. И лишь когда иммунитет ребенка становится достаточно стойким, чтобы противостоять многочисленным инфекциям, количество лейкоцитов приближается к количеству их у взрослых – от 4,5 до 9 (некоторые почему-то считают нормой 12, но это не совсем так).
Нейтрофилы, они же NEU. Их количество считают не в абсолютных единицах (сколько на литр крови) а в процентах от общего числа лейкоцитов. Задача этих клеток – борьба с бактериями. Это довольно честная драка: нейтрофилы просто поедают зазевавшиеся бактериальные клетки и переваривают их. Правда, кроме бактериальных клеток нейтрофилы еще выступают и в роли своеобразных уборщиков – точно таким же образом они убирают из организма любой клеточный мусор, а не только микробов.
Нейтрофилы бывают разные: есть палочкоядерные нейтрофилы (это своего рода юниоры среди клеток-пожирателей), но их в крови не очень-то и много – такие дела, как уничтожение инфекций – задача не детская. Их количество почти не меняется с возрастом – и у месячного, и у годовалого и даже у шестилетнего ребенка их от 0,5 до 4.5 %. И только у детей старше семи лет (как впрочем и у взрослых) верхняя граница нормы палочкоядерных нейтрофилов поднимается аж до 6%. Иммунитет готов к вторжениям, ага.
Но настоящие «рабочие лошадки» иммунной системы – это сегментоядерные нейтрофилы – кстати, именно они являются основной и почти единственной защитой для детей моложе 2 лет. У детей до года в норме их от 15 до 45%, а с года до шести лет (когда работы существенно прибавляется) то количество нейтрофилов существенно вырастает – от 25 до 60 %. Наконец, к семи годам, количество сегментоядерных нейтрофилов добирается таки до взрослой нормы. Правда, норма эта весьма размыта – от 30 до 60%. То есть и тридцать процентов – норма, и шестьдесят – норма тоже.
Моноциты, они же MON. Это – «младшие братья» нейтрофилов. До поры до времени они сидят в тканях, а в кровь выплывают исключительно редко. В норме их количество не превышает от 2 до 12% у детей до года или от 2 до 10% у детей старше года. Взрослые от детей по этому показателю не отличаются ничуть – все те же 2-10%. Правда, когда нейтрофилов в крови начинает катастрофически не хватать, им на помощь приходят как раз моноциты и число моноцитов в крови хоть и не сильно, но увеличивается.
Эозинофилы, они же EOS. Поговаривают, что эозинофилы ответственны за аллергические реакции. Мягко говоря, это не совсем так. Эозинофилы не производят иммуноглобулинов класса Е, уровень которого как раз и повышен у аллергиков. Эозинофилы, если хотите, — «высшая каста» клеток-пожирателей (до этого как о клетках-пожирателях мы говорили о нейтрофилах и моноцитах). Они способны сожрать все, что не способно сожрать их самих. Даже многоклеточные агрессоры (глисты, ага) и весьма крупные чужеродные клетки (например кишечные амебы) отчаянно боятся эозинофилов. Дело в том, что эозинофилы не заглатывают клетки – они присасываются к ним, впрыскивают внутрь клеток свои пищеварительные ферменты и затем высасывают содержимое этих клеток, как ребенок высасывает двухлитровый пакет сока. Только отвернись – и от пакета (в нашем случае от небольшого глиста, например) остается лишь пустая оболочка. В норме эозинофилов в крови немного – от 0,5 до 6%
Лимфоциты, они же LYM. Это – основные клетки зрелой иммунной системы. Их специализация – борьба и с вирусами и с бактериями. Но особенно азартно лимфоциты расправляются или с вирусами или со своими же собственными клетками, по наивности этих вирусов приютивших. В норме в крови ребенка моложе года лимфоцитов от 40 до 72%, хотя работают они, право слово, вполсилы. А вот когда иммунная система малыша начинает таки развиваться (напоминаю, развитие иммунной системы после года и заканчивается в основном к 6-7 годам), число лимфоцитов в крови достаточно резко падает – до 26-60%. Наконец, после 7 лет лимфоциты «устаканиваются» на отметке в 22-50%.
Базофилы, BAS. Просто юные лимфоциты. Их число никогда не превышает 1%.
Все. Уф-ф-ф-ф…
НУ И КТО ВИНОВАТ В ИНФЕКЦИИ?
Когда знаешь, какие клетки крови за что отвечают, разобраться по анализу крови что за инфекция на этот раз у ребенка не просто, а элементарно просто. Высокая СОЭ и высокие лейкоциты – значит, инфекция в разгаре и лечить ее необходимо просто немедленно (в довесок к этим показателям чаще всего имеется температура хорошо за 38). Высокие нейтрофилы – значит, мы с вами познакомились с очередными бактериями, а высокие лимфоциты означают очередную вирусную инфекцию.
Все просто, как видите. А теперь давайте посмотрим примеры. И чтобы не заморачиваться цифрами, будем просто говорить «много» или «мало». Попробуем?
Острая вирусная инфекция.
Признаки. Лейкоциты и СОЭ выше нормы, в лейкоцитарной формуле превышение количества лимфоцитов, снижение количества нейтрофилов. Моноциты и эозинофилы могут незначительно повыситься.
Что делать? Чаще всего врачи назначают препараты, содержащие интерферон – виферон, кипферон или генферон.
ВАЖНО! Точно так же как вирусы, ведут себя так называемые внутриклеточные паразиты – хламидии и микоплазмы. Отличить их можно по клиническим проявлениям заболевания – «визитная карточка» и тех и других – длительный сухой кашель при крайне невнятной внешней картине – ребенок выглядит активным, в легких хрипов нет. Кашель, тем не менее, может долиться неделями.
Хроническая вирусная инфекция
Признаки. Ребенок часто болеет, в крови нормальная СОЭ и нормальные же (а то и пониженные) лейкоциты. В лейкоцитарной формуле на верхней границе нормы плавают лимфоциты и моноциты. Нейтрофилы на нижней границе нормы или даже еще ниже.
Что делать? Обследовать ребенка на антитела к вирусам Эпштейна-Бар и цитомегаловирусу. Скорее всего, виноваты эти двое.
ВАЖНО! Если ребенок только что переболел вирусной инфекцией, анализ крови будет точно таким же. Так что если ребенок болеет два раза в год и только что перенес вирусный насморк, бежать сдавать анализы на хронические вирусные инфекции несколько преждевременно.
Острая бактериальная инфекция.
Признаки. Лейкоциты и СОЭ выше нормы, в лейкоцитарной формуле превышение количества нейтрофилов (а то и моноцитов вместе сними) на фоне снижения количества лимфоцитов. Внешне видны такие признаки воспаления как температура, гнойные выделения из носа, хрипы в легких или влажный кашель.
Что делать? Наиболее частые врачебные назначения с таким анализом крови – это антибиотики пенициллиновой группы (аугментин, флемоклав солютаб, супракс), реже – антибиотики группы азалидов (вильпрофен, сумамед).
Хроническая или местная бактериальная инфекция
Признаки. Все те же – повышенные нейтрофилы (не выше верхней границы нормы) и пониженные лимфоциты (тоже в границах нормы, только ближе к нижней). Если в анализах крови есть такие изменения, придется искать локальный не очень активный очаг инфекции (Осмотр ЛОР-врача или снимок околоносовых пазхух, при подозрении на инфекцию мочевыводящих путей – общий анализ мочи).
ВАЖНО! Точно так же выглядит анализ крови после недавно перенесенной бактериальной инфекции.
Автор статьи Иван Лесков, врач-отоларинголог
Источник
Что такое бактериальный сепсис новорожденного? Это заражение крови, крайне тяжёлое инфекционное заболевание с гнойным воспалением органов и нарушением их функционирования. При сепсисе происходит циркуляция в крови вредоносных бактерий. Заболевание возникает у детей первого месяца жизни и является одной из причин смерти новорожденного ребёнка.
Врожденный сепсис может проявиться до рождения ребёнка (внутриутробное заражение), на четвёртый день после рождения (поздний неонатальный), в первый месяц жизни (неонатальный), в первые трое суток после рождения (ранний неонатальный).
Причины
Сепсис у детей возникает вследствие влияния патогенных бактерий на организм. Заражение ребенка происходит после рождения, во время родов или внутриутробно.
Внутриутробный сепсис может произойти из-за наличия у беременной женщины острых или хронических заболеваний. Инфекционные болезни, наличие гнойно-воспалительных процессов может спровоцировать заражение ребёнка. Причины внутриутробного сепсиса новорожденного берут начало от разного рода акушерских вмешательств, токсикоза при беременности и продолжительного безводного периода.
Неонатальный сепсис проявляется в первые 28 дней жизни ребёнка. Входными воротами для инфекции наиболее часто становятся:
- Аппарат искусственной вентиляции лёгких;
- хирургическое вмешательство;
- мочевые пути новорожденного;
- уши и глаза ребёнка;
- повреждение кожного покрова;
- внутричерепная травма во время родов;
- незрелость иммунитета недоношенных детей;
- асфиксия, гипоксия (недостаток кислорода);
- острые вирусные инфекции.
Пупочный и грибковый сепсис у новорожденного происходят из-за заражения крови болезнетворными микробами, попавшими через пупочную ранку. Инфицирование может произойти:
- При многочисленных катетеризациях пупочной и центральных вен;
- При введении растворов лекарств в пупочную вену (при переливании крови);
- Из-за высокой проницаемости кожного покрова (в особенности у недоношенных детей);
- При недостаточной зрелости сосудов пуповины.
Пупочный сепсис новорожденного часто происходит при неблагоприятной санитарной и эпидемиологической обстановкой в родильном доме.
Причины болезни кроются в факторах, влияющих на защитные функции естественных путей, значительно снижая сопротивление организма к инфекции. От зоны заражения бактерии с потоком крови распространяются по организму ребёнка. Попадая в органы (почки, печень, мозг и др.), они вызывают острое гнойное воспаление.
Сепсис крайне опасен для детей, родившихся раньше срока. Иммунитет недоношенных детей более чем уязвим к инфекциям.
Симптомы
Ранние симптомы сепсиса у новорожденных можно определить по крайне тяжёлому состоянию:
- Повышение температуры тела;
- Кожный покров со значительными дерматитами и бледно-серой окраской;
- Обезвоживание организма;
- Отёчность;
- Геморрагическая сыпь;
- Желтуха (заболевание типично для большинства недоношенных детей, но при сепсисе кожа обладает зеленоватым или восковидным оттенком);
- Срыгивание;
- Пониженное артериальное давление;
- Рвота;
- Большая первичная потеря массы тела;
- Околоплодные воды с зеленоватой окраской;
- Увеличение печени и селезёнки.
Поздние симптомы сепсиса новорожденных развиваются поэтапно, ухудшение состояния происходит на первой либо второй неделе после рождения малыша:
- Повышение температуры тела на протяжении продолжительного времени;
- Бледность кожных покровов с градационным приобретением серого или зеленоватого оттенков;
- Беспокойство, плохой сон;
- Вялость,слабая подвижность;
- Заостренные черты лица;
- Зеленоватый кал со слизью;
- Отказ от питания, угасание сосательного рефлекса;
- Покраснение в области пупка (кровоточивость), плохое заживление пупочной ранки;
- Рвотой (обильным срыгиванием);
- Судороги;
- Снижение массы тела;
- Одышка;
- Усиленная выраженность и длительная продолжительность желтухи;
- Гнойничковые высыпания на слизистых оболочках;
- Поверхностное отрывистое дыхание;
- Отёчность конечностей и стенки живота;
- Гнойное воспаление кожи.
Симптомы сепсиса новорожденных могут быть нечётко выражены, а проявляться только в срыгивании, низким сосательном рефлексе и небольшой прибавкой в массе тела.
Диагностика
Методы диагностики:
- Общий анализ крови;
- Общий анализ мочи;
- Бактериологическое исследование;
- Биохимический анализ крови;
- Бактериологический анализ мочи, кала, ликвора;
- Ультразвуковая диагностика, электрокардиограмма.
Осложнения
Самое опасное для ребёнка – септический шок, при котором состояние относится к крайне критическому. Под воздействием инфекции происходит нарушение циркуляции крови в организме ребёнка.
Синдромы характерные для септического шока:
- Синдром нарушений в ЦНС. У ребёнка появляются: беспокойство, вялость, снижение врождённых рефлексов, судороги, низкий тонус мышц, ребёнок может впасть в кому;
- Почечный синдром. Скудное мочеиспускание ребёнка или полное отсутствие;
- Синдром дыхательной недостаточности. Обусловлен шумным дыханием, влажными хрипами, синюшностью кожи (из-за недостатка кислорода);
- Синдром неспецифического нарушения системы гемостаза (увеличение свёртываемости крови в сосудах);
- Нарушение циркуляции крови. Вследствие усиленного снабжения кровью головного мозга и сердца из кровообращения исключаются важные органы: почки, мышцы, кожный покров.
Симптомы нарушения циркуляции крови:
- Снижение артериального давления;
- Снижение температуры тела;
- Бледность кожи;
- Сохранение пульса только на сонной артерии;
- Тахикардия;
- Похолодание конечностей.
Анализ крови показывает увеличение или понижение количества лейкоцитов. Выявляется анемия и наличие в крови воспалительного процесса. Анализ гноя из очага воспаления, позволяет установить присутствие патогенных микроорганизмов, вид и реакцию на антибиотики.
Последствия сепсиса у новорожденного ребёнка часто носят необратимый характер. Септический шок затрагивает все жизненно важные органы и повышает вероятность летального исхода, особенно, у недоношенных детей.
Патология способна к скоротечному течению, поражая все важные органы и системы жизнедеятельности малыша. Летальный исход наступает в течение одного-двух дней. Кроме тяжёлого течения болезни, различают: острый, подострый и рецидивирующий сепсис.
Сроки протекания болезни разнятся от 1 мес. до 6 месяцев, а рецидивирующий сепсис способен к волнообразному течению. Нормальное самочувствие ребёнка может заменяться обострением болезни. Хронический сепсис может протекать больше года.
Лечение
Заболевших детей, в срочном порядке, госпитализируют в отделение патологии или в хирургическое для новорожденных. Основными направлениями в лечении сепсиса являются: укрепление иммунитета больного, подавление жизнедеятельности патогенных микробов, лечение очага инфекции. Больного малыша нужно кормить грудным молоком.
Препараты
Лечение происходит с помощью мероприятий, стимулирующих иммунные механизмы. Благодаря использованию антител создаётся искусственный иммунитет. Синтетические препараты усиливают влияние на иммунные клетки, и улучшается обмен веществ.
Для борьбы с инфекцией используют антибиотики. Для лечения применяют более сильные средства борьбы с характеристиками инфекционного процесса. Антибиотики применяют внутривенно или внутримышечно. Длительность терапии длится до наступления стойкого лечебного эффекта и обычно составляет от 7 до 14 дней.
После лечения антибиотиками требуется восстановление микрофлоры кишечника.
При инфекционных заболеваниях часто возникают аллергические реакции. Для борьбы с ними, применяются средства подавляющие аллергию и гормональные препараты. К лечению гормонами обязывают только крайние случаи:
- Бурные реакции на инфекционные заболевания;
- Недостаточная естественная выработка гормонов;
- Применение гормональной терапии до заболевания;
- Лечение антибиотиками или антибактериальными препаратами в больших дозах;
- Сильная аллергическая реакция на вредоносные микроорганизмы;
- Крайне тяжёлое течение заболевание.
Для нормализации обмена веществ и поражённых органов, ребёнку назначаются дополнительные витамины группы B. Для нормализации циркуляции крови в головном мозге применяются успокоительные препараты.
Физиотерапия
Происходит лечение дыхательной и сердечно-сосудистой систем. Больному вводят энергетические смеси, подключают к искусственной вентиляции лёгких, очищают кровь и применяют мочегонные средства. В период реабилитации рекомендовано проходить физиопроцедуры, массаж, применять лечебно-физические упражнения и пропить курс гомеопатических препаратов.
Прививать детей, перенёсших заражение крови, запрещено до одного года после выздоровления.
Профилактика
Женщине в период вынашивания ребёнка, необходимо посещать консультацию гинеколога, соблюдать режим дня, правильно питаться, следить за протеканием болезни. Если анализ крови указывает на воспалительные процессы в организме, необходимо пройти лечение.
Необходимо внимательно следить за состоянием новорожденных и недоношенных детей. Пройти тщательное обследование, в случае небольшого изменения в состоянии: возникновение очагов воспаления на коже или пупочной ранке, отита, сбоях в функциональности кишечника. По истечении первого месяца жизни необходимо сдать общие анализы мочи и крови. Пройти исследование на иммунограмму в случае частых воспалительных болезней у малыша.
▼СОВЕТУЕМ ОБЯЗАТЕЛЬНО ИЗУЧИТЬ▼
Источник: LechenieDetej.ru
Читайте также
Вид:


Источник