Анализ крови норма пожилые люди
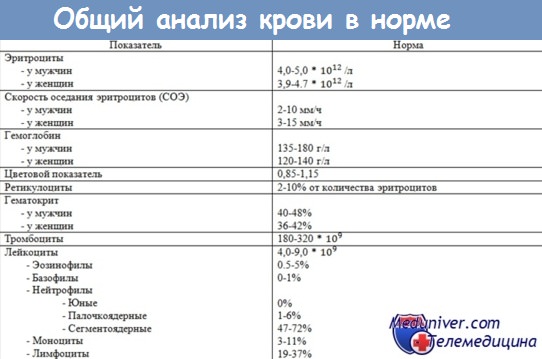
Старческие изменения общего анализа крови у пожилыхПротиворечивость данных в связи с составом крови у пожилых, представленных в более давней и более новой медицинской литературе, объясняется главным образом тем, что изучаемый материал происходит почти без исключения от пожилых, страдающих различными дегенеративными кардиоваскулярными, артикулярными, легочными и пр. заболеваниями, следовательно речь идет о явно патологических случаях, которые обязательно сопровождаются реактивными гематологическими модификациями, связанными с болезнью, а не с возрастом. С другой стороны, до недавних пор, более широкие группы исследованных пожилых, у которых были обнаружены гематологические изменения (как «старческая анемия»), состояли из лиц, плохо питавшихся, дистрофиков, так что изменения, которые приписывались возрасту, были в действительности связанными с дефицитом тех или иных веществ, с физиологической нуждой. В настоящее время, в нашей стране число пожилых непрестанно возрастает благодаря созданию соответствующих условий жизни, гигиены, питания, благодаря высокоразвитой общедоступной медицинской и психосоциальной помощи; гематологические синдромы, связанные с «физиологической нуждой » исчезли, так что мы имеем теперь возможность точно установить реальный аспект гематологии пожилых, ейгериков или ортогериков (нормальных), категория, которая встречается — в ограниченном размере — и в группах преклонного возраста (свыше 80 лет). Ряд авторов, работавших в этих новых условиях (Burger, Dekoninck, Gingold и сотр., Hittmair), констатировали некоторые явные изменения в связи с преклонным возрастом. Периферическая кровь у пожилых1. Эритроцитарння серия. Принимая за норму для взрослого цифры 4,5—5 мил./мм3 у мужчин и 4—4,5 мил/. мм3 у женщин, Gingold и сотр. нашли в группе пожилых «ортогериков» нормальную или сверхнормальную цифру у 69% мужчин и 80% у женщин, субнормальную у остальных. Гемоглобин явно понижен у пожилых, причем понижение значительнее у мужчин, чем у женщин. В результате получается гипохромия даже при нормальной цифре эритроцитов (Gingold и сотр.). Расстройство метаболизма гемоглобин у пожилых возможно связано с более низкой сидеремией, ведущей не только к недостаточному синтезу гемоглобина но и к качественной альтерации эритроцитарной серии, которая выражается анизопойкилоцитозом, присутствием гематий «мишень», микромакроцитозом. Согласно некоторым авторам, тот факт, что у пожилых мужчин гемоглобин падает даже ниже нормального уровня женщины объясняется прекращением секреции тестостерона (Betke).
Кривая Прайс-Джонса (Price-Jones) отклоняется вправо, особенно у мужчин. В результате получается макроцитоз с платицитозом (Gin-gold и сотр.), вероятно в связи с освобождением в циркуляторный поток не совсем созревших элементов, ассоциированный с недостатком витамина В12. Ретикулоциты находятся в нормальных пределах (8—20 %). Эритроцитарные энзимы прогрессивно сокращаются, в особенности фосфоглицеромутаза. Гематокрит также понижен. 2) Лейкоцитнрная формула крови. У пожилых констатируется тенденция к сокращению числа лейкоцитов, незаисимо от пола. В лейкоцитарной формуле, разница между обоими полами проявляется только на уровне хромозомиалъных придатков. Гранулоциты. Цифра нейтрофилов в основном нормальная, с легким отклонением влево или вправо. Цифра эозинофилов иногда нормальная, иногда пониженная вплоть до анэозинофилии. Такое же поведение наблюдается и у базофилов (Gingold и сотр.). Согласно отдельным авторам, продолжительность жизни гранулоцитов у пожилых увеличена. Лимфоциты. У большинства пожилых наблюдается лимфопения (Gingold и сотр.), благодаря инволюции лимфотворных органов (Burger). Моноциты находятся в нормальном числе. 3) Тромбоцитарная серия. Число тромбоцитов в периферической крови пожилых нормальное (Gingold и сотр.). Что касается мазка периферической крови в целом, у более половины исследованных пожилых «ейгериков» (Gingold и сотр.) констатировалось: анизоцитоз, пойкилоцитоз, микроцитоз и в особенности макроцитоз, анулоциты, гематии «мишени»; «патологические» грануляции в нейтрофилах, формы инволюции, вакуольная цитоплазма в нейтрофилах; фрагменты мегакариоцитов, полиплоидия и пр. у лиц, не представляющих ни количественных отклонений соответствующих элементов, ни какое-либо клиническое основание этих изменений. — Также рекомендуем «Возрастные изменения костного мозга у пожилых — старческая миелограмма» Оглавление темы «Болезни крови»:
|
Источник
Нормы биохимического анализа крови у пожилых людей
Биохимический анализ крови является одной из наиболее популярных методик для врачей и пациентов. Если научиться правильно «читать» этот анализ, можно выявить еще на ранних стадиях такие серьезные патологии, как острая и хроническая почечная недостаточность, сахарный диабет, вирусные гепатиты и злокачественные опухоли и полностью остановить их развитие.
Медсестра набирает кровь у пациента пару минут, эта процедура не вызывает особых неприятных ощущений. Биохимическое обследование, как и любое другое, требует подготовки и соблюдения ряда простых требований:
- кровь необходимо сдавать строго натощак;
- ужин накануне не должен содержать крепкого чая и кофе, а жирную пищу и алкоголь лучше не употреблять 2-3 дня;
- за 24 часа следует воздержаться от любых тепловых процедур (баня, сауна) и тяжелых физических нагрузок;
- анализы сдают рано утром, в первую очередь, перед медицинскими процедурами (капельницы, уколы, рентгенография);
- когда пациент пришел в лабораторию, перед забором крови ему желательно посидеть 10-15 минут, отдышаться и успокоиться;
- для определения точного уровня сахара крови больному утром перед анализом не нужно чистить зубы, пить чай или кофе; даже если ваше «утро начинается с кофе», от него следует воздержаться;
- также перед забором крови не желательно принимать гормональные препараты, антибиотики, мочегонные и другие лекарства;
- за две недели до проведения анализа нужно прекратить пить лекарства, которые уменьшают концентрацию липидов в крови (см. статины для снижения холестерина);
- при необходимости повторного обследования анализ нужно сдавать в одно и то же время суток, в одной и той же лаборатории.
- альбумины
- глобулины (α1, α2, β, γ)
- 35-45 г/л
- 21,2-34,9 г/л
- женщины 44-97 мкмоль на литр
- мужчины 62-124
- У мужчин – 0,12-0,43 ммоль/л
- У женщин – 0,24-0,54 ммоль/л
- женщины больше или равно 1,2 ммоль на литр
- мужчины 1 ммоль на литр
- У мужчин – до 33,5 Ед/л
- У женщин – до 48,6 Ед/л
Белок играет очень важную роль в организме, он участвует в строительстве новых клеток, формировании гуморального иммунитета и переносе веществ. Обычно протеины состоят из 20 основных аминокислот, хотя в их состав могут входить витамины, неорганические вещества (металлы), остатки углеводов и липидов.
Жидкая часть крови содержит около 165 разных белков, которые различаются по строению и роли в организме. Все протеины делятся на три категории или фракции: альбумины, глобулины (α1, α2, β, γ) и фибриноген. Поскольку протеины производятся по большей части в печени, их содержание отражает синтетическую функцию этого органа.
Снижение общего белка носит название гипопротеинемия (см. общий белок в крови). Это состояние возникает при:
- белковом голодании (вегетарианстве, безбелковой диете);
- повышенном выведении его с мочой (заболевания почек, протеинурия беременных);
- потеря крови (обильные менструации, носовые кровотечения);
- ожогах, особенно с образованием пузырей;
- накоплении плазмы в брюшной полости (асцит), плевральной полости (экссудативный плеврит), перикарде (экссудативный перикардит);
- злокачественных новообразованиях (рак желудка, рак мочевого пузыря);
- нарушении образования белка (гепатит, цирроз);
- длительное лечение глюкокортикостероидами;
- снижении всасывания веществ (энтериты, колиты, целиакия, панкреатиты).
Повышение общего белка называется гиперпротеинемия, это состояние может быть относительным и абсолютным. Относительное увеличение протеинов возникает при потере жидкой части плазмы (холера, многократная рвота). Абсолютное повышение белка возникает при воспалительных процессах (за счет глобулинов), миеломной болезни. Физический труд и изменение положения туловища изменяет концентрацию этого вещества на 10%.
Фракции белка это: альбумины, глобулины и фибриноген. Фибриноген не определяется в биохимическом анализе. Этот белок отражает процесс свертывания крови. Его определяют в таком анализе, как коагулограмма.
- острые гнойные воспалительные процессы;
- системные заболевания соединительной ткани (склеродермия, дерматомиозит, ревматоидный артрит);
- ожоги в фазе восстановления;
- нефротический синдром при гломерулонефрите.
Β- глобулины:
- гиперлипопротеинемии (атеросклероз, сахарный диабет);
- нефротический синдром;
- язва в желудке и кишечнике, которая кровоточит;
- гипотиреоз.
Γ- глобулины:
- вирусные и бактериальные инфекции;
- системные заболевания соединительной ткани (склеродермия, дерматомиозит, ревматоидный артрит);
- ожоги;
- аллергии;
- глистная инвазия.
- у новорожденных из-за недоразвитости печеночных клеток;
- при беременности;
- отек легких;
- злокачественные новообразования;
- болезни печени;
- кровотечения;
- накопление плазмы в полостях организма (анасарка)
В организме помимо строительства клеток происходит их постоянный распад, сопровождающийся накоплением азотистых оснований. Эти токсические вещества формируются в печени и выводятся почками. Поэтому повышение шлаков крови может говорить как о снижении работы почек и печени, так и избыточном распаде белков. К основным показателям азотистого обмена относятся:
- мочевина и креатинин
- реже определяются остаточный азот, креатин, мочевая кислота, аммиак, индикан и другие.
- острые и хронические гломерулонефриты, пиелонефриты;
- нефросклероз;
- отравление солями ртути, дихлорэтаном, этиленгликолем;
- краш-синдром (синдром длительного сдавливания);
- артериальная гипертензия;
- поликистоз почек;
- туберкулез почек;
- острая и хроническая почечная недостаточность
- после введения глюкозы;
- увеличение выделения мочи (полиурия);
- после гемодиализа;
- печеночная недостаточность;
- голодание;
- снижение обмена веществ;
- гипотиреоз
- острая и хроническая почечная недостаточность;
- гипертиреоз;
- акромегалия;
- декомпенсированный сахарный диабет;
- кишечная непроходимость;
- мышечная дистрофия;
- обширные ожоги
- подагра;
- лейкозы;
- В-12-дефицитная анемия;
- болезнь Вакеза;
- острые инфекции;
- болезни печени;
- тяжелая форма сахарного диабета;
- кожные патологии (дерматиты, пузырчатка);
- отравление барбитуратами, угарным газом
Глюкоза – это основной показатель углеводного обмена. Это вещество – главный энергетический продукт, поступающий в клетку, именно из глюкозы и кислорода клетка получает топливо для дальнейшей жизнедеятельности.
Глюкоза поступает в кровь после приема пищи, затем поступает в печень, где утилизируется в виде гликогена. Эти процессы контролируются гормонами поджелудочной железы – инсулином и глюкагоном (см. норма глюкозы в крови).
- Недостаток глюкозы в крови носит название гипогликемия
- Избыток – гипергликемия.
| Гипогликемия | Гипергликемия |
|
|
В организме человека существуют специфические окрашенные белки. Обычно это пептиды, которые имеют в составе какой-либо металл (железо, медь). К ним относятся: гемоглобин, церуллоплазмин, миоглобин, цитохром и другие. Конечным продуктом распада таких белков является билирубин и его фракции. Что же происходит с билирубином в организме?
Когда эритроцит заканчивает свое существование в селезенке, его гемм распадается. За счет биливердинредуктазы образуется билирубин, называемый непрямым или свободным. Этот вариант билирубина токсичен для всего организма, и в первую очередь для головного мозга. Но благодаря тому, что он быстро связывается с альбуминами крови, организм не отравляется. А вот при гепатитах, циррозе печени он высокий, потому что он не связывается с глюкуроновой кислотой.
Дальше в клетках печени непрямой билирубин связывается с глюкуроновой кислотой (превращаясь в связанный или прямой, нетоксичный), его показатели высокие только при дискинезиях желечевыводящих путей, при синдроме Жильбера (см. причины высокого билирубина в крови). В анализах прямой билирубин растет при повреждениях печеночных клеток (например, при гепатитах).
Дальше билирубин попадает в желчь, которая из печеночных протоков транспортируется в желчный пузырь, а затем в просвет 12-перстной кишки. Здесь из билирубина образуется уробилиноген, который всасывается из тонкой кишки в кровь и, попадая в почки, окрашивает мочу в желтый цвет. Оставшаяся часть, достигшая толстой кишки, под действием ферментов бактерий становится стеркобилином и окрашивает кал.
- повышенный распад гемоглобина и других пигментных белков (гемолитические анемии, укусы змей, патологическая гиперфункция селезенки) – непрямой билирубин образуется в таких огромных количествах, что печень просто не успевает его перерабатывать и выводить;
- болезни печени (гепатиты, циррозы, новообразования) – пигмент образуется в нормальном объеме, но клетки печени, пораженные болезнью, не могут выполнять свою функцию;
- нарушение оттока желчи (холецистит, желчекаменная болезнь, острый холангит, опухоли головки поджелудочной железы) – из-за сдавливания желчевыводящих путей желчь не поступает в кишечник, а накапливается в печени, вызывая разрушение ее клеток и поступление билирубина обратно в кровь.
Все три состояния очень опасны для здоровья человека, они требуют немедленной медицинской помощи.
- гепатиты (вирусные, токсические);
- опухоли печени;
- цирроз печени;
- повышенный распад красных кровяных телец (гемолитическая анемия);
- появление желтухи.
Липиды играют важную роль в жизнедеятельности клетки. Они участвуют в строительстве клеточной стенки, образовании желчи, многих гормонов (мужские и женские половые гормоны, кортикостероиды) и витамина Д. Жирные кислоты – это источник энергии для органов и тканей.
Все жиры в организме человека делятся на 3 категории:
- триглицериды или нейтральные жиры;
- общий холестерин и его фракции;
- фосфолипиды.
В крови липиды находятся в виде следующих соединений:
- хиломикроны – содержат в основном триглицериды;
- липопротеиды высокой плотности (ЛПВП) – имеют в своем составе 50% белка¸30% фосфолипидов и 20% холестерина;
- липопротеиды низкой плотности (ЛПНП) – содержат 20% белка¸20% фосфолипидов, 10% триглицеридов и 50% холестерина;
- липопротеиды очень низкой плотности (ЛПОНП) – образуются при распаде ЛПНП, включают в себя большое количество холестерина.
Наибольшее клиническое значение в анализе имеет общий холестерин, ЛПНП, ЛПВН и триглицериды (см. норма холестерина в крови). При заборе крови следует помнить, что нарушение правил подготовки и употребление жирной пищи может привести к значительным погрешностям в результатах анализа.
- микседема;
- сахарный диабет;
- беременность;
- семейная комбинированная гиперлипидемия;
- желчекаменная болезнь;
- острый и хронический панкреатит;
- злокачественные опухоли поджелудочной железы и простаты;
- гломерулонефрит;
- алкоголизм;
- гипертоническая болезнь;
- инфаркт миокарда;
- ишемическая болезнь сердца
- злокачественные опухоли печени;
- цирроз печени;
- ревматоидный артрит;
- гиперфункция щитовидной и паращитовидных желез;
- голодание;
- нарушение всасывания веществ;
- хронические обструктивные заболевания легких
- вирусные гепатиты;
- алкоголизм;
- алкогольный цирроз печени;
- билиарный (желчный) цирроз печени;
- желчекаменная болезнь;
- острый и хронический панкреатит;
- хроническая почечная недостаточность;
- гипертоническая болезнь;
- инфаркт миокарда;
- ишемическая болезнь сердца;
- беременность;
- тромбоз сосудов головного мозга;
- гипотиреоз;
- сахарный диабет;
- подагра;
- синдром Дауна;
- острая перемежающаяся порфирия
- хронические обструктивные заболевания легких;
- гиперфункция щитовидной и паращитовидных желез;
- недоедание;
- нарушение всасывания веществ
- 5,2-6,5 ммоль/л – легкая степень повышения вещества, зона риска атеросклероза;
- 6,5-8,0 ммоль/л – умеренное повышение, которое корректируется диетой;
- свыше 8,0 ммоль/л – высокий уровень вещества, требующий лекарственного вмешательства.
В зависимости от изменения показателя липидного обмена выделяют 5 клинических синдромов, так называемых дислипопротеинемий (1,2,3,4,5). Эти патологические состояния являются предвестниками тяжелых болезней, таких как атеросклероз сосудов головного мозга, сахарный диабет и другие.
Ферменты – это особые белки, которые ускоряют химические реакции организма. К основным ферментам крови относятся: аланинаминотрансфераза (АЛТ), аспартатаминотрансфераза (АСТ), щелочная фосфатаза (ЩФ), гамма-глутамилтрансфераза (ГГТ), креатинкиназа (КК) и α-амилаза.
Все эти вещества содержатся внутри клеток печени, поджелудочной железы, мышцах, сердца и других органах. Содержание их в крови очень мало, поэтому измеряют ферменты в специальных международных единицах: Ед/л. Рассмотрим каждый фермент в отдельности.
Эти ферменты обеспечивают в химических реакциях перенос двух аминокислот: аспартата и аланина. АСТ и АЛТ содержатся в больших количествах в тканях печени, сердечной мышцы, скелетной мускулатуре. Повышение их в крови говорит о разрушении клеток этих органов, и чем выше уровень ферментов, тем больше клеток погибло.
| Степени повышения ферментов: | При каких болезнях увеличивается АСТ и АЛТ? |
|
|
Данный фермент отвечает за отщепление фосфорной кислоты от химических соединений и транспорт фосфора внутри клетки. ЩФ имеет две формы: печеночную и костную. Причины повышения фермента:
- остеогенная саркома;
- метастазирования в кости;
- миеломная болезнь;
- лимфогранулематоз;
- гепатиты;
- токсическое и лекарственное поражение печени (аспирин, цитостатики, пероральные контрацептивы, тетрациклин);
- при заживлении переломов;
- цитомегаловирусная инфекция;
- остеопороз и остеомаляция (разрушение костей).
ГГТ участвует в обмене жиров, перенося холестерин и триглицериды внутри клетки. Наибольшее количество фермента содержится в печени, предстательной железе, почках, поджелудочной железе. Активность его в крови увеличивается при:
- выше перечисленных заболеваниях печени;
- алкогольной интоксикации;
- сахарном диабете;
- инфекционном мононуклеозе;
- сердечная недостаточность.
КК принимает участие в превращениях креатина и поддержании энергетического обмена в клетке. Она имеет 3 подтипа:
- ММ (фермент располагается в мышечной ткани)
- МВ (находится в сердечной мышце)
- ВВ (в головном мозге).
Повышение в крови этого вещества обычно вызвано разрушением клеток вышеперечисленных органов. Какие же конкретно болезни повышают уровень КК?
Источник
