Анализ крови на титры кори
Метод определения
Иммуноанализ.
Исследуемый материал
Сыворотка крови
Вирус кори относится к семейству Morbillivirus семейства парамиксовирусов. Вирусная частица содержит РНК, окруженную белковым капсидом и внешней белково-липидной оболочкой. Вирус способен связываться с клетками, несущими рецептор комплемента CD46.
Корь – высококонтагиозное заболевание. Ранее, до повсеместной вакцинации, она была одной из самых распространённых детских инфекций (преимущественно среди детей дошкольного и школьного возраста). Передача вируса происходит воздушно-капельным путем. Первоначально вирус размножается в слизистой, что сопровождается умеренной виремией. Затем с кровью попадает в лимфоидную ткань, в которой активно размножается, особенно в моноцитах. После этого происходит широкое распространение вируса, совпадающее с продромальным периодом (повышение температуры, недомогание). В это время (9 — 10 сутки от момента заражения) вирус выявляется практически во всех тканях, особенно в эпителии дыхательных путей и лимфоидной ткани. Появляется кашель, насморк, конъюнктивит, повышается температура. В течение последующих 5 — 6 суток, больные наиболее заразны. Во время появления характерной сыпи (примерно на 14-е сутки) репродукция вируса снижается, к 16-м суткам вирус уже может не выявляться. В это время в крови выявляются специфические антитела. С появлением сыпи симптомы достигают максимума, наиболее тяжёлое состояние отмечается на 2 — 4 сутки, когда сыпь охватывает всё тело. Нередко сыпь сопровождается головной болью, рвотой, болями в животе, поносом и болями в мышцах.
Выраженное увеличение лимфоузлов и селезёнки, появляющееся в первые дни болезни, может сохраняться несколько недель. В острой стадии болезни и после исчезновения сыпи могут развиваться вторичные осложнения, связанные с инвазией гноеродных бактерий в дыхательные пути. Возможно развитие среднего отита или бронхопневмонии. Самые тяжёлые осложнения кори – поражения центральной нервной системы (панэнцефалит).
У переболевших корью людей развивается пожизненный иммунитет. Вакцинация живой противокоревой вакциной также обеспечивает стойкий иммунитет, инактивированной – на 6 — 18 месяцев. В зрелом возрасте иммунитет против кори (вследствие перенесённого заболевания или вакцинации) имеют практически все. Корь у беременных встречается редко, она может вызвать преждевременные роды, самопроизвольный аборт, мёртворождение. Однако пороков развития плода не наблюдается. Новорожденные дети у матерей, имеющих иммунитет против кори, защищены от инфекции материнскими антителами, прошедшими в их кровь через плаценту, вплоть до 6 — 7-месячного возраста после рождения. Начиная со второго полугодия жизни, восприимчивость детей к заболеванию растет.
Лабораторная диагностика. В случае затруднений в диагностике по клинической картине заболевания, целесообразно использование серологическох тестов (исследование уровня в крови IgM и IgG антител к вирусу кори – в лаборатории ИНВИТРО тесты № 251 и № 250). Неспецифическим лабораторным признаком кори является лейкопения со снижением абсолютного количества нейтрофилов и выраженным снижением числа лимфоцитов в продромальном периоде и периоде высыпаний (в лаборатории ИНВИТРО тесты № 5, № 119).
Антитела класса IgG к вирусу кори появляются вслед за антителами класса IgM примерно через 2 недели после инфицирования. В ходе дальнейшего развития иммунного ответа их концентрация быстро растёт. Специфические антитела в крови можно выявить практически у всех больных корью уже ко 2 дню появления сыпи. Антитела класса IgG сохраняются после перенесённого заболевания обычно пожизненно. IgG против вируса кори выявляются также и после вакцинации. По их присутствию в крови можно судить о наличии иммунитета к этому заболеванию. В крови новорожденных до 6 — 7 месячного возраста могут выявляться материнские IgG антитела, полученные через плаценту из крови матери в период беременности (IgM антитела через плаценту не проходят). При повторном контакте с вирусом у иммунных лиц наблюдается быстрый рост титров высокоспецифичных IgG, что обеспечивает защиту от инфекции (клинических проявлений и выделения вируса при этом не наблюдается).
Литература
- Инфекционные болезни у детей. Ред. Д. Марри. М. Практика, 2006. 928 с.
- Материалы фирмы – производителя реагентов.
- Jacobs D. et al. Laboratory test handbook/ Lexi-Comp./2002 — 1534 p.
Источник
Обследование на антитела к кори представляет собой мероприятие, проводимое в целях выявления антител класса G к данному вирусу. Именно они являются основными маркерами перенесенного заболевания. В качестве материала для исследовательских мероприятий используется кровь из вены. Возбудитель этого состояния – представитель семейства парамиксовирусов, способствующих активизации вирусов у детей и взрослых пациентов. Сама по себе корь – это острое инфекционное поражение, имеющее вирусную природу. Она выступает в качестве наиболее распространенной причины детской смертности в раннем возрасте.
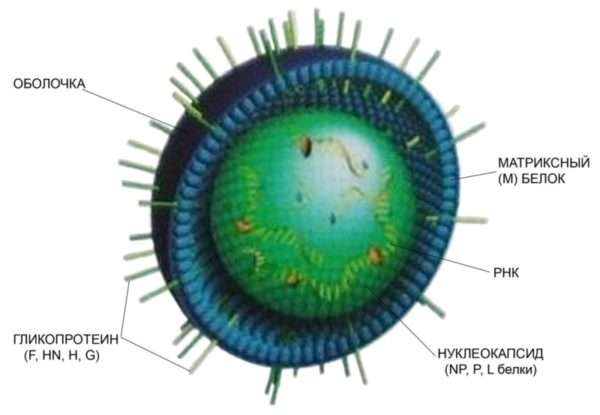
Симптомы и признаки кори, характер высыпаний
Средняя продолжительность инкубационного периода составляет 1-2 недели. После этого происходит проникновение вирусного элемента в кровь и распространение по органам, тканям.
Начинается это заболевание со следующего набора признаков:
- вялость, повышенная утомляемость,
- болевые ощущения в голове, утрата аппетита,
- насморк, сопровождающийся обильными выделениями слизи, в которой может присутствовать гной,
- сухой кашлевой рефлекс,
- осиплость голоса,
- глазные поражения (конъюнктивит),
- повышение телесной температуры, лихорадка.
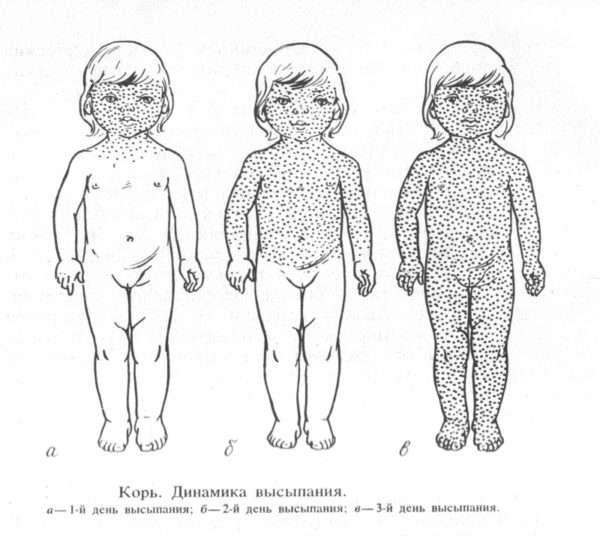
На 3-5 сутки заболевания больному может показаться, что его самочувствие немного улучшилось. На этом этапе происходит снижение температуры. Но спустя пару дней все возвращается на круги своя. Более того, симптоматическая картина усугубляется дополнительными явлениями в виде пятен, которые напоминают скопившиеся зерна манки. Сыпь представлена несколькими волдырями, окруженными пятнышками. Болячки небольшие по размеру, но их много, и они яркие. Сыпь покрывает всю поверхность тела и может повлечь за собой кровоизлияния.
Болячки, формирующиеся в процессе прогрессирования этой болезни, имеют определенную последовательность развития.
- В первые сутки болезни они локализуются за ушами, в области волосистой части головы, проявляются на шее, лице.
- На второй день они поражают тело и верхнюю часть рук.
- На следующем этапе попадают на нижние конечности и оставшиеся части рук, которые до этого не были поражены. На лице высыпания становятся более бледными.
- На 4-е сутки течения заболевания наблюдается побледнение болячек в той же последовательности, в которой они появлялись. После себя они оставляют сильное шелушение и потемнение кожи.

Если не предпринять своевременных попыток по лечению этого заболевания, есть вероятность осложнений:
- воспалительный процесс гортани (ларингит),
- круп,
- отит,
- пневмония,
- энцефалит коревой,
- менингит.
Своевременное обнаружение первичных симптомов и последующая диагностика позволит искоренить недуг на ранних этапах.
Лабораторное подтверждение инфекции
Чтобы удостовериться в том, что пациент страдает именно от кори, а не от какого-то другого недуга, необходимо провести иммуноферментный анализ к вирусу. Он представляет собой лабораторное исследование, включающее определение специальных биохимических реакций. С их помощью появляется возможность выявления количества иммуноглобулинов в крови, т. е. антител – белков, вырабатываемых клетками крови.
Когда в человеческий организм проникают возбудители тех или иных инфекций, постепенно происходит связывание с ними иммуноглобулинов, которые далее их нейтрализуют. Сколько есть различных микробов, токсинов, вирусов, столько и иммуноглобулинов. Вместе с кровью они способны проникать даже в самые дальние уголки организма и настигать агрессоров-возбудителей.
Чтобы поставить диагноз «корь», специалисты чаще всего используют следующий комплекс и обследований:
- общий анализ крови (ОАК), позволяющий отследить изменения ее структуры, состава,
- иммуноферментный анализ на антитела (он расшифровывается как ИФА).
Чтобы диагностический процесс привел к желаемому результату – точному определению возбудителя, необходимо проводить его правильно.
Как подготовиться к сдаче анализов
Особых подготовительных мероприятий этот лабораторный анализ не предусматривает. Единственное, на что стоит обратить внимание – проведение натощак. Говоря простыми словами, между последним приемом пищи и проведением диагностики должен пройти временной промежуток от 8 часов. Накануне не рекомендуется употреблять какие-либо лекарства, а за несколько дней до сдачи ограничить себя в приеме жирной, острой, жареной пищи.

Как сдавать правильно
Суть исследования состоит в том, чтобы определить состояние здоровья больного и диагностировать заболевание. Для этого лаборант берет небольшое количество сыворотки крови и антигена, отправляет все это на поверхность специальной планшетки. Антитело и антиген, относящиеся к одному виду, сочетаются друг с другом «как ключ с замком», формируя единый иммунный комплекс. Впоследствии добавляется вещество, которое его окрашивает. На основании интенсивности полученного окраса происходит определение концентрации этих иммуноглобулинов в составе сыворотки.
Преимущество методики ИФА заключается в том, что она предполагает высокую чувствительность даже к невысокому содержанию иммуноглобулинов и имеет специфичность. Это может говорить только о высокой точности и достоверности полученных результатов. Обычно исследование длится 1-2 дня, а некоторые лаборатории готовы предоставить и срочный результат спустя несколько часов после обследования за дополнительную плату.
Расшифровка результата исследования
Расшифровка осуществляется на основании показателей титра антител, который может принимать следующие значения:
- до 0,12 – результат носит отрицательный характер,
- в диапазоне от 0,12 до 0,18 – сомнительный результат,
- от 0,18 – положительный.
Если титр больше 0,18, т. е. ответ положительный, то он может говорить об остром периоде инфекционного процесса или о наличии иммунитета. Отрицательный тест свидетельствует об отсутствии иммунной защиты по отношению к вирусу, а также о ранней стадии заболевания. Более подробное описание значений результатов, выраженных в показателях IgG, IgM, представлено в табличной форме.
| IgM | IgG | Характеристика результата |
| отрицательный | отрицательный | Это значит, что инфекция, как и иммунитет к возбудителю, отсутствует, т. е. человек обладает крепким здоровьем и может не переживать на этот счет. |
| отрицательный | положительный | Есть иммунитет к болезни за счет уже перенесенного заболевания или проведения вакцинации. Если показатель из второй колонки низкий, это говорит о резком ослаблении иммунитета и необходимости в повторной вакцинации. |
| положительный | отрицательный | Заболевание присутствует в начальной стадии и требует медицинского вмешательства для предотвращения его развития. |
| положительный | положительный | Болезнь перешла на среднюю или финальную стадию. Такие результаты будут сохраняться в течение нескольких месяцев после перенесенной кори. |
Что делать, если результат сомнительный
Если исследование показало сомнительный результат, т. е. титр антител равняется 0,12-0,18 единиц, то для детализации сведений спустя 2 недели назначается проведение повторного анализа на антитела к кори.
Какой вывод можно сделать
Антитела к кори – защитные механизмы, предотвращающие возникновение и развитие этого недуга. Чтобы удостовериться в хороших показателях здоровья, нужно сдавать соответствующий лабораторный анализ. Он требует обязательной подготовки и соблюдения некоторых правил проведения.
Источник
Корью называется острая инфекция вирусной природы, которая может сопровождаться такими тяжелыми симптомами, как пневмония, температура равная 39–41 °C, воспаление верхних дыхательных путей, общая слабость, экзантема и т. д. В некоторых случаях люди становятся инвалидами или же погибают от осложнений.
Согласно медицинским данным, иммунитет к кори имеет возможность полноценно сформироваться лишь после фактического перенесения человеком недуга, а прививки в подавляющем большинстве случаев не только не способствуют образованию антител по отношению к вирусу, но и нередко ослабляют защитные барьеры организма. Для того чтобы выявить инфекционную болезнь, а также подтвердить наличие или отсутствие должной иммунной реакции на нее, специалисты применяют анализ крови на антитела к кори. В чем же состоит его особенность?
Значимость антител для человека
Когда вирус кори (морбилливирус), преодолевая естественные защитные барьеры организма, попадает во внутреннюю среду, он придается активному размножению и распространению. В это же время иммунная система производит необходимое количество защитных белков – антител: вырабатываемые структуры обнаруживают инородные клетки, входят с ними в контакт и купируют их развитие. Если организм изначально имел в наличии большое количество иммуноглобулинов, то процесс его очистки от враждебных тел пройдет как можно быстрее без каких-либо осложнений.
Принцип действия защитной реакции на вирусное вторжение основывается на так называемой системе «замочка и ключика». Иммунитет не только продуцирует необходимое количество антител, но и придает им уникальную структуру, которая позволяет оборонительным белкам подобно ключам «встраиваться» в соответствующие скважины замочков инфекционных агентов и подвергать их ликвидации.
Также следует отметить хорошую память белков: столкнувшись ранее с врагом, они навсегда запоминают их «внешний вид», что позволяет им при повторной попытке захвата моментально среагировать на опасность, ликвидируя болезнь еще до её начала. А поскольку возбудитель кори не подвергается практически никаким изменениям, «лицо» вируса будет на протяжении всей жизни человека идентифицироваться его защитной системой и незамедлительно атаковываться.
Так как чаще всего во время первого заболевания корью антитела вырабатываются организмом не столь быстро, во время иммунной реакции повышается вероятность заражения окружающих людей воздушно-капельным путем.

Детальное строение морбилливируса – возбудителя кори
В каких случаях проводится исследование?
Анализ крови на соответствующие иммуноглобулины делается, в первую очередь, людям, у которых во время комплексного обследования были диагностированы подобные симптомы или совокупность таковых:
- Боли в области горла.
- Слезотечение.
- Сухой кашель.
- Лихорадка.
- Стоматит.
- Конъюнктивит.
- Зудящая сыпь на поверхности кожного покрова.
- Температура, поднимающаяся выше 38-39° C.
- Покраснение глаз.
- Боязнь света.
- Тахикардия.
- Пристеночное дыхание.
- Истощение организма.
- Ангина.
- Эпидермальная пигментация.
- Потеря аппетита.
- Интоксикация.
- Артериальная гипотензия (пониженное АД).
- Гиперемия.
- Чихание.
- Отечность век.
- Отит.
- Красноватые и белесые пятна на нёбе.
- Непрекращающиеся головные боли.
- Суставная боль.
- Ринит (насморк).
- Видоизменение голоса, его осиплость.
- Энцефалит.
- Выраженные хрипы при дыхании.
СПИД, значительно ослабевая иммунную систему человека, нередко способствует беспрепятственному проникновению морбилловируса в организм. Исследование крови на напряженность иммунитета к кори часто просят сдать детей и подростков при введении карантинного режима на территории учебных учреждений. Помимо прочего, существуют так называемые факторы риска, которые тоже могут способствовать назначению анализа на иммуноглобулины.
Если говорить о том, сколько их существует на данный момент, стоит выделить наиболее значимые из них:
- Проживание в условиях крайней антисанитарии.
- Посещение государств, в которых вирусное заболевание является распространенным явлением.
- Общее снижение уровня иммунитета.
Люди, страдающие от последствий дефицита витамина A, также попадают в группу риска: на фоне признаков авитаминоза (куриной слепоты, сухости кожи и пр.) у них могут параллельно проявляться симптомы опасной инфекции. Поэтому при хроническом недостатке ретинола следует немедленно посетить врача с целью восстановления защитных барьеров организма.
Следует помнить о том, что кори в большинстве случаев подвергаются те, кто напрямую контактировал с больными людьми.
Подготовка к анализу
Подготовка к диагностике титров нарастания антител подразумевает всего несколько крайне важных требований. Следует минимум за сутки до исследования минимизировать тяжелые физические нагрузки. За 2 недели до того, как сдавать кровь на корь, требуется обязательная консультация со специалистом относительно дальнейшего употребления каких-либо лекарственных средств. Необходимо постараться удерживать положительный психологический настрой, не поддаваясь панике и стрессу.
За 24–48 часов стоит исключить распитие энергетиков и алкогольных напитков. Нужно отложить на полноценный сон накануне диагностики примерно 7–8 часов – на прием к врачу следует приходить выспавшимися и отдохнувшими. За 8–10 часов до анализа крови рекомендуется употребить последний прием пищи: сбор биоматериала осуществляется на пустой желудок.
Медики советуют не проходить лабораторное исследование сразу после каких-либо физиотерапевтических процедур, колоноскопии, МРТ, рентгена, компьютерной томографии или флюорографии. Последний прием еды перед исследованием должен быть максимально простым и нежирным: лучше всего приготовить крем-суп, запеченные овощи или легкий салат. Когда до медицинской манипуляции останется 10–20 минут, пациенту потребуется присесть на свободную скамью в коридоре и немного передохнуть после спешной дороги.
Техника проведения
Для того чтобы диагностика показала достоверный результат, а также не нанесла урон здоровью человека, её следует выполнять согласно установленным инструкциям, предполагающим следующий порядок действий:
- Пациент заходит в оборудованное помещение и усаживается на кушетку, располагающуюся около манипуляционного столика.
- Специалист подготавливает необходимые стерильные ёмкости, маркирует их, указывая также личные данные конкретного человека и подписывает направление в лабораторию, с дальнейшим занесением очередной заметки в журнал.
- Одну из рук пациента укладывают в разогнутом состоянии на стол так, чтобы ладонь была направлена к потолку, кладут под локоть небольшой валик.
- На нижнюю часть плеча накладывают жгут из резины или иной материи, проверяя наличие пульса близь запястья.
- Кожу над локтевой веной обрабатывают с помощью медицинского спирта, затем просят пациента интенсивно чередовать сжимания и разжимания кулака для лучшего насыщения сосудов кровью.
- Когда игла вакуумной системы или одноразового шприца будет введена в вену под углом в 25 градусов, лаборант аккуратно подкорректирует направление иглы, расположив её параллельно сосудистым стенкам.
- Далее производится забор необходимого количества крови, которая должна обладать бордовым (темно-красным) оттенком.
- К месту прокола прижимают ватный диск, одновременно извлекая из вены иглу, после чего с плеча снимают жгут.
- На протяжении минимум 5 минут пациенту нужно неподвижно держать руку в согнутом состоянии, для того чтобы в области пункции образовался тромб (кровяной сгусток): он закупорит сосуд и предотвратит дальнейшую потерю крови.
Если локтевая вена при первичном осмотре практически не наблюдается (т.е. глубоко залегает), тогда специалист может взять пробу из вен нижней части конечности: кисти или запястья.

Схема забора биоматериала из вены
Специфика лабораторного исследования
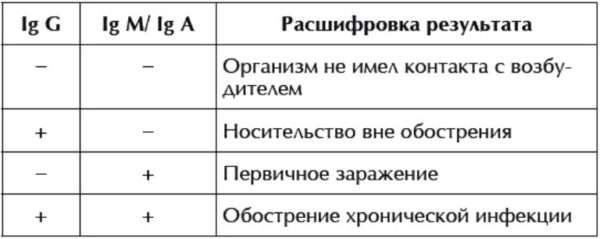
Данный анализ крови на корь предполагает исследование двух типов иммуноглобулинов – M и G. Антитела первого типа вырабатываются иммунной системой в острой фазе инфекционного заболевания. На протяжении последующего месяца их уровень значительно повышается, а потом начинает падать, стремясь к нулю. Можно сказать, что IgM является непостоянным параметром, проявление которого сигнализирует о наличии возбудителя кори. После излечения, эта белковая структура исчезает.
Иммуноглобулин G появляется следом за IgM, его концентрация также начинает временно увеличиваться до определенной отметки. В отличие от своего собрата IgG, после перенесения человеком вирусной патологии, остается в крови на постоянной основе, свидетельствуя о том, что пациент когда-то заболевал инфекцией и в последствие приобрел стойкий иммунитет к кори. Крайне часто по окончании лабораторного исследования на руки пациенту выдают 2 бланка результатов
Дело в том, что врачи предпочитают подходить к важному обследованию комплексно, поэтому в большинстве случаев серологическая диагностика иммуноглобулинов производится в совокупности с общим анализом крови. ОАК позволяет специалистам выявить корь по состоянию наиболее значимых элементов крови – моноцитов, лимфоцитов, нейтрофилов, эозинофилов, лейкоцитов, тромбоцитов и эритроцитов. Последние форменные элементы в письменной расшифровке анализа скрываются под термином СОЭ – скоростью оседания эритроцитов.
Принципы расшифровки результатов
Анализ крови на иммуноглобулины не имеет классических стандартов содержания IgG и IgM, так как каждая лаборатория устанавливает собственные параметры нормы. Как правило, допустимые значения антител указаны в бланке рядом с результатами диагностики, поэтому пациент сам может методом сравнения установить частичный диагноз. Если цифирные обозначения личных данных ниже нормы – речь идет об отрицательном показателе, если выше нормы – тогда о положительном.
Рядом с каждым параметром для удобства можно аккуратно нарисовать «+» или «-» в зависимости от вычислений, затем приступить к сопоставлению результатов:
| Наименование иммуноглобулинов | Расшифровка значений | |
| IgM | IgG | |
| — | — | Пациент никогда не заболевал корью ранее, антитела к инфекции отсутствуют. Если имел место быть контакт с больным человеком, необходимо повторить процедуру, так как вероятно наличие инкубационного бессимптомного периода. |
| — | + | В крови имеются устойчивые защитные белки, которые образовались во время перенесения кори или в редких случаях при введении вакцины. |
| + | — | Наблюдается начальная стадия вирусного заболевания. |
| + | + | Наличие положительных IgG и IgM свидетельствует об острой фазе кори. Иногда подобная картина видна и на последнем этапе недуга. |
В результатах общего анализа крови при кори будет наблюдаться снижение количества нейтрофилов, лейкоцитов, моноцитов, эозинофилов (могут отсутствовать) и лимфоцитов. Показатель СОЭ, в свою очередь, немного повышен. Анализы крови на антитела к кори никогда, при правильном подходе к обследованию, не берутся самостоятельно в отсутствии уточняющих методов диагностики.
Поэтому до окончательного объявления диагноза не следует поддаваться тревожным ощущениям. Если пациент будет выполнять предписания специалиста, следовать намеченному плану лечения и восстановления, тогда вероятность благоприятного исхода повышается в несколько раз.
Источник

