Анализ крови на фелиноз в инвитро

Диана
, Сочи
383 просмотра
5 августа 2019
Здравствуйте, диагноз болезнь кошачьих царапин ,фелиноз ,пью ципролет 2-3 недели .Скажите это можно вылечить навсегда без последствий?? Прошло 6 после царапины недель,чувствую себя нормально ,темп нет, один лимфоузел вздут 3-4 см…Помогите пожалуйста
Хронические болезни: Красный плоский лишай аутоимунный,стадия ремиссии год
На сервисе СпросиВрача доступна консультация инфекциониста онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Педиатр
Здравствуйте! Оак в норме?
Диана, 5 августа 2019
Клиент
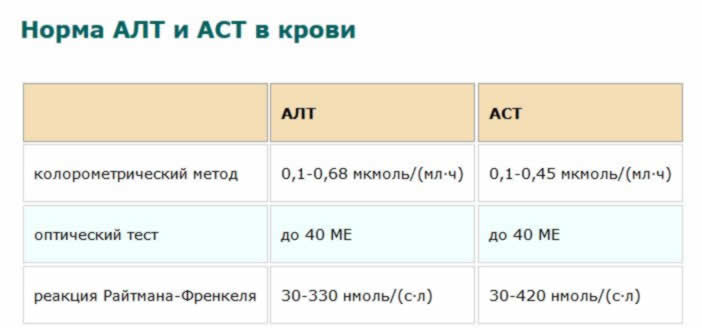
Маргуба, спасибо за ответ,нейтрофилы 42,9 понижены,лимфоциты 42,3 повышены ,сопутствующий диагноз кишечная палочка или дисбактериоз от столовых в Сочи и видимо на этом фоне еще показатели печени АлАТ и АсАТ не значительно повышены , остальное в норме..Не много мелкие суставы побаливают ,пальцы рук не значительно ..Правильно ли пить антибиотик Ципролет?

Педиатр
Прогноз у болезни хороший. Вылечитесь

Уролог
Здравствуйте! Да, Вы вылечитесь.

Гинеколог, Инфекционист, Педиатр
Здравствуйте. Вам уже не нужно ничего пить, увеличенный лимфоузел на фоне воспаления еще сохранится некоторое время. Причин для беспокойства нет

Стоматолог, Детский стоматолог
Здравствуйте. У вас положительная динамика , выздоровление

Педиатр
Препарат подходящий. Но покажитесь хирургу по поводу лимфоузла

Уролог
Лимфоузел может ещё некоторое время быть увеличен. Наблюдайте, в случае увеличения обратитесь к хирургу на очную консультацию. Будьте здоровы!

Инфекционист, Гепатолог
Здравствуйте! Можно, никаких последствий остаться не должно. Процесс может быть длительным, но при лечении завершается полностью хорошо. Сдайте полный клинический анализ крови.

Педиатр
Здравствуйте возможно фелиноз давно прошел
Сдайте кровь на вэб цмв впг токсоплазму методом ифа igg m

Гастроэнтеролог, Инфекционист
Здравствуйте! Ципролет не очень подходит для борьбы с этим возбудителем.Надо пролечиться препаратом юнидокс или сумамед.Достаточно семь дней.Затем обязательно принимайте пробиотики в течение месяца
Инфекционист
Здравствуйте. Болезнь кошачьих царапин проходит без последствий, даже иногда самоизлечивается без антибиотиков. Препараты выбора для лечения азитромицин, но также можно лечить с помощью других антибиотиков: доксициклина, ципрофлоксацина (ципролет), рифампицина, гентамицина, триметоприм-сульфаметоксозала (бисептол), кларитромицина. Как я понял, вы выбрали для лечения довольно токсичный антибиотик — ципрофлоксацин, и уже принимаете 2-3 недели и при этом вас беспокоит увеличенный лимфоузел, и нейтрофилы в формуле крови составляют 42,9%. В данном случае, курса лечения ципрофлоксацином, что вы уже прошли 2 или 3 недели достаточно, лимфоузел в последующем постепенно уменьшится. Нарушение стула вероятнее всего объясняется антибиотиком ципролетом. Отмените антибиотик и принимайте какой-нибудь пробиотик для нормализации микрофлоры (линекс или максилак, бак-сет) и через 1 неделю повторите анализы.

Терапевт
Здравствуйте.динамика хорошая.причин для паники нет.Не переживайте.
Если у вас будут какие то вопросы ко мне-пишите мне в чат.Жду ваших сообщений.Крепкого вам здоровья и всех благ.

Гепатолог, Инфекционист
Вас нужно смотреть. Рискованно этот диагноз устанавливать онлайн, а тем более назначать лечение. Покажитесь мне. Но приём у меня платный.

Инфекционист, Терапевт, Кардиолог
Здравствуйте! Можно, никаких последствий остаться не должно
Оцените, насколько были полезны ответы врачей
Проголосовал 1 человек,
средняя оценка 5
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ — получите свою медицинскую консультацию онлайн.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально — задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Хотя укус кошки или следы ее когтей не наносят в большинстве своем значительного внешнего вреда, но всегда стоит помнить о том, что эти животные (и некоторые еще), могут заразить человека неприятной инфекцией — фелинозом. Его по-другому еще называют болезнью кошачьей царапины, что хорошо отражает суть патологии. Кошки при облизывании лап инфицируют когти особым микробом, и с острых зубов или когтей он проникает в кожу, где дает начало инфекции. При сильном иммунитете организм относительно легко справляется с заражением, однако бывает и нетипичное протекание фелиноза.
Когда возможно заражение инфекцией при укусах кошки?

Опасны в основном молодые животные, не достигшие года и недавно появившиеся в доме. В условиях нашего климата люди более активно контактируют с животными в осенне-весенний период. Если же это жаркие страны, там не имеется четкой сезонности. В основном, подвержены заражению молодые люди, активно общающиеся с кошками — волонтеры приютов, семьи, заводящие животное в доме. Нередко могут заражаться и дети, и у них инфекция протекает тяжелее, чем у родителей.
Классические проявления болезни — покраснение и сыпь в месте, где ранее был укус кошки, а также реакция лимфоузлов спустя несколько недель от момента травмы. Заболевание протекает на протяжении месяца, вызывая лихорадку, недомогание, воспаление лимфоузлов и кожные высыпания. В основном завершается все благополучно, инфекция проходит без последствий.
Однако такие проявления болезни типичны для тех, кто обладает крепким иммунитетом, и в чьем организме инфекционный агент не проникает в кровь. Если же оцарапыванию или укусу кошки подвергаются люди, имеющие иммунодефициты или проблемы в работе клеточного иммунитета, это грозит серьезным течением инфекции и поражением внутренних органов, нервной системы. Такое возможно у тех, кто получал иммунодепрессанты или гормональную терапию, страдает от сахарного диабета, врожденных или приобретенных иммунодефицитных состояний, а также у хронических алкоголиков. Могут тяжело болеть беременные женщины, пожилые люди или те, кто имеет целый букет соматических патологий. В этом случае фелиноз может иметь атипичное течение, а инфекция навсегда оставаться внутри тела, приводя к хроническому носительству с периодами обострений.
Как поставить диагноз: обследования, анализы крови

При подозрении на фелиноз, особенно если симптомы проявились после появления в доме котенка, после укуса кошки с улицы, важно обратиться к врачу. Насторожить должны странные сыпи с бугорками и реакция лимфоузлов, расположенных недалеко от этих высыпаний. Обратиться стоит сразу же к инфекционисту, указав на укус кошки и типичные проявления — это направит врача сразу в нужное русло диагностического поиска.
Если же сыпь прошла незаметно для пациента, с увеличением лимфоузлов и их нагноением его нередко посылают к хирургу, который также проведет полное обследование для определения причины воспаления.
Если фелиноз предполагается по типичным жалобам и указаниям на контакты с животными, то это не обязательно должны быть кошки, вместо них могут выступать кролики, грызуны или дикие кошачьи. Инфекционист может подтвердить диагноз только данными анализа крови с выявлением самого возбудителя или его антител. Также ПЦР-диагностике могут быть подвергнуты друге среды организма — соскоб кожи в области сыпи, отделяемое гнойничков. Именно ПЦР точно и однозначно может дать заключение о наличии микроба, выявляя фрагменты его ДНК.
Кроме того, проводится анализ крови с определением форменных элементов, так как при фелинозе обычно ускорено СОЭ и увеличен уровень эозинофилов. Могут проводиться гистологическое исследование, при котором будут типичны изменения лимфоузлов и обнаружится сам микроб, а также серологические методы. Для этого берут анализ крови и определяют наличие антител к микробу, вызывающему фелиноз. Но подобные анализы крови будут показательны только в разгар болезни, когда организм уже наработал определенный титр антител, в начале заболевания их может еще не быть. Для взрослых после 4-ой недели болезни значимой будет и кожно-аллергическая проба с введением раствора с частицами бартонеллы подкожно — практически все больные с инфекцией отвечают на нее краснотой и отеком в месте введения.
Дополняет лабораторную диагностику проведение УЗИ печени и селезенки, а также ЭКГ для того, чтобы выявить осложнения на сердце. Если по данным обследований обнаружено увеличение печени и селезенки, стоит провести коррекцию лечения.
Какие лекарства применяют при лечении, какова профилактика?

Возбудители фелиноза чувствительны к антибиотикам. В зависимости от тяжести состояния, лекарства применяются внутрь или же парентерально (в вену, в мышцу). Также применяются и местные способы лечения в области лимфоузлов, а иногда и хирургическая обработка с целью профилактики вторичной инфекции. Основные лекарства, которые применимы при фелинозе — это тетрациклины, макродиды, аминогликозиды и некоторые другие группы препаратов антимикробного ряда. При поражении лимфоузлов и кожи их применяют в таблетках и капсулах, при глазных проявлениях — еще и в виде капель местно. Дополнительно назначают лекарства с противовоспалительными и обезболивающими эффектами, антигистаминные препараты. Если фелиноз протекает тяжело, лечение обычно стационарное, предполагается внутривенное введение лекарств, дезинтоксикационная терапия, гормоны.
Местная терапия заключается в применении компрессов и физиотерапевтического воздействия на область воспаленных узлов, а также хирургическая их обработка при нагноении и вскрытии с истечением гноя. Пунктирование и дренирование узлов показано при сильном напряжении и резкой болезненности, больших размеров лимфоузлов. Это помогает в удалении гноя и облегчении состояния.
В основном, заболевание завершается благополучно, без осложнений. Но лучше всего проводить адекватную его профилактику, чтобы предотвратить заражение.
Естественно, что профилактика заражения фелинозом — это профилактика укусов и оцарапываний животными. Но не всегда удается этого избежать, особенно при наличии в доме котенка или молодой кошки. Если животное вас поранило, с целью профилактики фелиноза и других инфекций необходимо промывание ранки с хозяйственным мылом под струей проточной воды и немедленная обработка антисептиками — перекисью водорода, йодом. А вот прием антибиотиков после укусов кошки — это не эффективная профилактика, возбудитель размножается внутри клеток, и в период инкубации будет для этих лекарств просто недоступен.
Источник
Метод определения
Непрямая иммунофлюоресценция.
Исследуемый материал
Сыворотка крови
Исследование применяют для диагностики демиелинизирующих нейропатий.
Миелин – оболочка вокруг крупных аксонов, которую формируют глиальные клетки (олигодендроциты в центральной нервной системе и Шванновские клетки в периферической нервной системе). Миелин, представляя собой, по сути, множество слоев клеточной мембраны глиальной клетки, содержит липиды и белки, и обладает изолирующими свойствами, что обеспечивает быструю и эффективную передачу нервных импульсов. Некоторые компоненты миелина проявляют иммуногенные свойства и способны вызывать аутоиммунные реакции. В их числе – основной белок миелина (MBP), миелин-ассоциированный гликопротеин (MAG), миелиновый олигодендроцитарный гликопротеин (MOG), ганглиозиды и ряд других. Повреждение миелина лежит в основе ряда заболеваний и может приводить к инвалидизации.
Предполагается, что антитела к миелину могут участвовать в патогенезе демиелинизирующих расстройств. Присутствие таких антител в сыворотке обнаруживают у больных с рассеянным склерозом (более 50%) и другими демиелинизирующими заболеваниями ЦНС, нередко при синдроме Гийена-Барре и иных полирадикулоневритах. Метод непрямой флюоресценции на тканевых препаратах позволяет выявить присутствие основных разновидностей антител к миелину (без их идентификации). Клиническая значимость выявления антител к миелину для диагностики, прогноза, определения тактики ведения пациентов с демиелинизирующими заболеваниями неоднозначна и является предметом продолжающихся исследований.
Литература
- Лапин С.В. Тотолян А.А. Иммунологическая лабораторная диагностика аутоиммунных заболеваний. Издательство «Человек», СПб – 2010, 272 с.
- Conrad. K, et al. Autoantibodies in Organ Specific Autoimmune Diseases A Diagnostic Reference – PABST- 2011 – 304 pp.
- McLaughlin K.A. and Wucherpfennig K.W. — B Cells and Autoantibodies in the Pathogenesis of Multiple Sclerosis and Related Inflammatory Demyelinating Diseases. — Adv Immunol. 2008, Vol. 98, p.p. 121–149.
Специальная подготовка не требуется. Рекомендуется проводить взятие крови не ранее чем через 4 часа после последнего приема пищи.
- демиелинизирующие заболевания центральной и периферической нервной системы.
Интерпретация результатов
Интерпретация результатов исследований содержит информацию для лечащего врача и не является диагнозом. Информацию из этого раздела нельзя использовать для самодиагностики и самолечения. Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований и т.д.
Единицы измерения: титр.
Референсные значения: <1:10 – антител не обнаружено.
Интерпретация результатов
Антитела к миелину с повышенной частотой отмечаются у больных с демиелинизирующим заболеваниями центральной нервной системы: рассеянном склерозе, нейрооптикомиелите, поперечном миелите, остром диссеминированном энцефаломиелите, вторичной демиелинизации на фоне неврологических заболеваний. Среди заболеваний периферической нервной системы антитела к миелину отмечаются при синдроме Гиейна-Барре и других полирадикулоневритах, проявляя комплементфиксирующие свойства. Результат исследования следует рассматривать в совокупности с данными комплексного обследования пациента, тест не обладает высокой клинической специфичностью.
Источник
Метод определения
Иммуноанализ (Immulite 2000).
Исследуемый материал
Сыворотка крови
Эозинофильный катионный белок (ECP) – компонент специфических секреторных гранул эозинофилов человека, представитель суперсемейства рибонуклеаз (рибонуклеаза 3). Его выраженные основные свойства обусловлены высоким содержанием аргинина. Помимо относительно невысокой рибонуклеазной активности, ECP проявляет и другие свойства. Для него характерна мощная цитотоксическая активность по отношению к различным клеткам и микроорганизмам, проявляющаяся в перфорировании мембран клеток-мишеней. ECP связан с механизмами антигельминтной, антибактериальной, противоопухолевой, а также, как показано в последнее время, и определённой противовирусной активности эозинофилов. Эозинофилы поступают в кровь из костного мозга, некоторое время находятся в циркуляции, после чего поступают ткани, где и проводят основное время своего существования.
Первичная сенсибилизация (примирование) под действием определённых цитокинов происходит ещё во время пребывания эозинофилов в крови, направленное движение в очаг воспаления определяется сложным взаимодействием с эндотелием стенки сосудов и хемотаксисом. Дегрануляция с освобождением содержимого секреторных гранул запускается различными стимулами, среди которых наиболее важными являются секреторные иммуноглобулины А, а также IgG, особенно в сочетании с интерлейкином-5. Выраженное эозинофильное воспаление, которое наблюдается при аллергической реакции, может результировать в повреждении собственных тканей, одним их механизмов которого является токсическое действие ECP.
Продемонстрирована токсичность ECP по отношению к клеткам эпителиальных линий, нейронам (механизмы зуда), клеткам миокарда. Уровень ECP в пробах крови отражает интенсивность воспалительных процессов, протекающих с вовлечением эозинофилов: бронхиальной астмы, аллергического ринита, аллергической экземы и пр. Доказана целесообразность применения данного теста в динамическом наблюдении пациентов с бронхиальной астмой для оценки состояния и прогноза.
Уровень ECP в большинстве случаев коррелирует с тяжестью клинических симптомов астмы, отражая выраженность эозинофильного компонента воспаления. Во время экспозиции к аллергену концентрация ECP в крови растёт, отражая активацию эозинофилов. У пациентов с сезонными проявлениями бронхиальной астмы измерения ECP в течение года отражают изменения активности заболевания. Пробы пациентов с атопией показывают более высокий уровень ECP, даже когда количество эозинофилов в периферической крови находится в пределах нормы. Показано, что уровень ECP превышает норму как при IgE-опосредованной, так и при не-IgE опосредованной атопии.
Эозинофильный катионный белок, который выявляется методом иммуноанализа в сыворотке крови, является результатом дегрануляции эозинофилов in vivo (ещё в организме) и in vitro (в результате дегрануляции эозинофилов во время образования сгустка в пробирке). Примированные эозинофилы пациентов с активной аллергией дегранулируются легче, содержание ECP в таких пробах выше, чем у здоровых людей. Условия взятия крови (тип пробирок, время от момента взятия пробы до центрифугирования, окружающая температура и т. д.) оказывает выраженное влияние на результаты. Соблюдение правил взятия пробы крови для измерения ECP является критичным при проведении исследования.
Источник