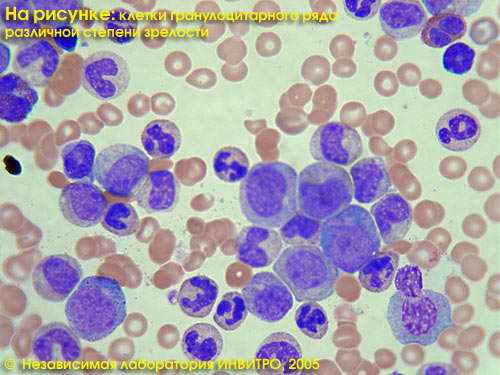
Анализ крови из брюшной полости

На чтение 4 мин. Опубликовано 22.02.2019
Общий анализ крови (синонимы: клинический анализ крови, ОАК) – это лабораторное исследование, целью которого является определение количества кровяных клеток (гемограмма) и их основных функциональных показателей, не требующих дорогостоящего оборудования.
ОАК проводится в любом лечебно-профилактическом учреждении и в современных условиях не требует больших временных затрат – результаты анализа можно получить уже через несколько часов.

Диагностическое значение общего анализа крови при болях в животе обусловлено возможностью экспресс-оценки воспалительного процесса и главных кровяных клеток, число которых изменяется при различных патологических состояниях.
Показания к проведению анализа
Сегодня клинический анализ крови проводится в любых ситуациях, в том числе по просьбе пациента. Тем не менее, основными показаниями к ОАК являются (с примерами):
- Воспалительные заболевания (аппендицит, перитонит, воспаление женских половых органов, простатит, пневмония, плеврит).
- Аутоиммунные процессы (язвенный колит, болезнь Крона, аутоиммунный гепатит, ревматоидный артрит, системная красная волчанка).
- Инфекционные заболевания (пищевые токсикоинфекции, сальмонеллез, эшерихиоз, кампилобактериоз, иерсиниоз, псевдотуберкулез, амебиаз, балантидиаз, аскаридоз, вирусный гепатит А).
- Гематологические заболевания (анемия, лейкозы, миелодиспластический синдром, миеломная болезнь).
При болях в животе общий анализ крови играет вспомогательную роль и служит для подтверждения результатов других исследований (равно как и в большинстве иных случаев).
Фактически, этот метод диагностики является основополагающим лишь в гематологии и онкогематологии.
Методика проведения исследования
Исследование проводится утром натощак. В день проведения анализа можно употреблять только чистую воду. Рекомендуется отказаться от приема медикаментов, за исключением тех, которые пациент принимает на протяжении длительного времени (антигипертензивные, противодиабетические, противоэпилептические, противотуберкулезные, психотропные, антиретровирусные и другие).
Взятие крови проводится двумя методами:
- Специальным ланцетом прокалывается подушечка безымянного пальца. Капля крови забирается специальным капилляром (длинная и тонкая стеклянная трубочка). Часть капли наносится на стекло для последующего микроскопического исследования.
- Необходимый объем крови забирается из вены. Медсестра фиксирует на плече пациента ремень и попросит несколько раз сжать кулак, чтобы поверхностные вены руки заполнились кровью. После обработки кожи локтевого сгиба спиртом в вену вводится игла, а к ней присоединяется пробирка, содержащая консервант. Затем ремень снимается, игла извлекается, а на место прокола кладется вата, смоченная спиртом, или наматывается марлевая повязка.
Взятие крови из вены практикуется чаще. Этот метод не сопровождается столь выраженными болевыми ощущениями, как при проколе пальца, однако у субтильных личностей может развиться головокружение и, редко, потеря сознания.
Расшифровка результатов анализа крови
Нормальные значения результатов общего анализа крови:
| Показатель | Норма |
| Гемоглобин (мужчины) | 130-160 г/л |
| Гемоглобин (женщины) | 120-140 г/л |
| Эритроциты (мужчины) | 4-5 х 1012 |
| Эритроциты (женщины) | 3,7-4,7 х 1012 |
| Цветовой показатель | 0,85-1,15 |
| Ретикулоциты | 0,2-1% |
| Тромбоциты | 180-320 х 109 |
| Лейкоциты | 4-9 х 109 |
| – Палочкоядерные | 1-6% |
| – Сегментоядерные | 47-72% |
| – Эозинофилы | 0-5% |
| – Базофилы | 0-1% |
| – Лимфоциты | 18-40% |
| – Моноциты | 2-9% |
| СОЭ | 2-15 мм/ч |
| Гематокрит | 0,40-0,45 |
Изменение показателей
Интерпретация измененных показателей в ОАК может занять целую книгу. В данной статье мы рассмотрим лишь те изменения, которые касаются болей в животе с единичными примерами.
| Показатель | Снижение | Повышение |
| Гемоглобин | Желудочно-кишечное кровотечение | Эритремия |
| Эритроциты | Желудочно-кишечное кровотечение, дифиллоботриоз | Эритремия |
| Ретикулоциты | – | Лечение В12-дефицитной анемии, желудочно-кишечное кровотечение (через ~1 нед) |
| Тромбоциты | Гиперспленизм, цирроз печени | Тромбоцитарный лейкоз |
| Лейкоциты | Агранулоцитоз, химиотерапия | Инфекционно-воспалительные заболевания, аппендицит, перитонит |
| – Палочкоядерные | Агранулоцитоз, химиотерапия | Инфекционно-воспалительные заболевания, аппендицит, перитонит |
| – Сегментоядерные | – | Инфекционно-воспалительные заболевания, аппендицит, перитонит |
| – Эозинофилы | – | Глистные инвазии, пищевая аллергия, иерсиниоз |
| – Базофилы | – | Аллергические реакции |
| – Лимфоциты | ВИЧ-инфекция, хронические вирусные инфекции | Острые вирусные инфекции |
| – Моноциты | – | Инфекционный мононуклеоз |
| СОЭ | Состояния гиперкоагуляции | Воспалительные и аутоиммунные заболевания, миеломная болезнь |
| Гематокрит | Хронические желудочно-кишечные кровотечения | Обезвоживание вследствие кишечных инфекций и перитонита |
Значение общего анализа крови в диагностике болей в животе
Общий анализ крови при болях в животе играет вспомогательную роль и практически никогда не служит основополагающим и решающим методом исследования.
ОАК не позволяет определить локализацию патологического процесса, что крайне важно с хирургической точки зрения.
Также он не в силах определить возбудителя инфекционного заболевания – хотя традиционно считается, что при бактериальных инфекциях повышаются палочкоядерные и сегментоядерные лейкоциты, а при вирусных – лимфоциты, на практике это наблюдается достаточно редко.
Тем не менее, клиническое исследование крови помогает врачу сориентироваться в плане дальнейшей лабораторной и инструментальной диагностики, а также оценивать состояние пациента по ходу лечения.
Источник
Боль в животе. Какие анализы нужно сдавать
Какие анализы сдавать при болях в животе
Причинами болей в животе могут быть различные заболевания и состояния. Следует также обращать внимание на локализацию (месторасположение) болей, их характер и интенсивность.
Например, при болях в правом подреберье в первую очередь следует думать о воспалении желчного пузыря (холецистите), дискинезии желче-выводящих путей (ДЖВП), желчно-каменной болезни (ЖКБ), воспалительных заболеваниях печени (гепатиты). В эту область могут иррадиировать боли при пиелонефритах, мочекаменной болезни, панкреатитах.
При болях в левом подреберье часто выявляются воспаления поджелудочной железы (панкреатиты), спленомегалия (увеличение селезенки, например, при различных видах анемии), камни и воспаления в левой почке, также может быть обнаружена межреберная невралгия.
Боли в верхней части живота по центру (в эпигастрии) дают гастриты, язвенная болезнь желудка, рефлюкс эзофагит (для него еще характерна боль за грудиной), воспаление головки поджелудочной железы. Для последней более характерны опоясывающие боли в верхней половине живота.
При колитах (язвенных, катаральных), синдроме раздраженного кишечника боли могут быть разлитыми, мигрирующими, схваткообразными или тупыми, наблюдаться в разных отделах живота. Возможно уменьшение болей после посещения туалета и отхождении газов.
Околопупочные также могут указывать на поражение кишечника, причем как толстого (колит), так и тонкого (язвенная болезнь двеннадцатиперстной кишки).
В нижних отделах живота по центру локализуются боли при воспалении мочевого пузыря (цистите), эндометрите, простатите и аденоме простаты, поражении прямой кишки. В боковых отделах внизу боли сигнализируют о воспалении придатков, кишечника (аппендицит в том числе), отхождении камней из почек. Возможны спайки в малом тазу.
Злокачественное поражение органов желудочно-кишечного тракта может проявиться болями в любом отделе живота. При возникновении сильных или продолжительных болей в животе рекомендовано обратиться к врачу.
Первое, что должен сделать врач, это опросить и осмотреть пациента. При необходимости — направить к другому специалисту (хирургу, гинекологу или урологу). Итак, какие же обследования Вам предложит доктор после осмотра?
1.УЗИ внутренних органов (печень, желчный пузырь, поджелудочная железа, селезенка, почки), мочевого пузыря, органов малого таза
2.Фиброгастроскопия (ФГС) — назначается по показаниям (при подозрении на язву желудка или кишечника, гастрит, эрозии желудка, сильном болевом синдроме), иногда заменяется на рентген желудка (если пациент не может проглотить фиброскоп)
3.Колоноскопия — осмотр толстого кишечника колоноскопом (по показаниям). Сейчас в некоторых городах у пациентов имеется возможность пройти виртуальную колоноскопию.
4.Ирригоскопия, ректороманоскопия также проводятся при подозрении на воспаление или заболевание кишечника
5.В редких случаях назначается обзорная рентгенография брюшной полости
6.МРТ брюшной полости (назначается редко или при неясном диагнозе)
7.Анализ крови общий, анализ мочи общий, биохимия крови (АсАТ, АлАТ, ЩФ, амилаза, липаза, С-реактивный белок, билирубин, глюкоза,ГГТП, общий белок, креатинин, мочевина)
8.Анализ крови на гепатит В и С, антитела к гельминтам, лямблиям, аскаридам, токсоплазме, цитомегаловирусу, вирусу Эпштейн-Барр
9.Анализ кала на кишечные инфекции, гельминты (если не сдана кровь), дисбактериоз, скрытую кровь; копрограмма
10.Кровь на онкомаркеры сдается при подозрении на рак (РЭА, СА-19, СА-125, ПСА и др.)
Следует иметь ввиду, что данный перечень обследований не является обязательным при любой боли в животе. Необходимые анализы выбирает лечащий врач, основываясь на данных осмотра и опроса больного. Иногда бывает достаточным сделать биохимию крови и УЗИ внутренних органов (например, чтобы поставить диагноз гепатит). В некоторых случаях требуется более полное и развернутое обследование (например, рак толстого кишечника). Каждый случай рассматривается индивидуально.
Запишитесь в лучшую клинику Вашего города!
Поделись статьей!
Еще статьи на эту тему
Если Вам понравилась эта статья, подпишитесь на обновления сайта.
Поиск
Найти клинику в Москве
Лучшие врачи Москвы
Рубрики
Метки
Сайт «Медицинская практика» посвящен врачебной деятельности, в котором рассказывается про современные методы диагностики, описаны этиология и патогенез заболеваний, их лечение
источник
Анализ крови при болях в животе: расшифровка результатов
Общий анализ крови (синонимы: клинический анализ крови, ОАК) – это лабораторное исследование, целью которого является определение количества кровяных клеток (гемограмма) и их основных функциональных показателей, не требующих дорогостоящего оборудования.
ОАК проводится в любом лечебно-профилактическом учреждении и в современных условиях не требует больших временных затрат – результаты анализа можно получить уже через несколько часов.
Диагностическое значение общего анализа крови при болях в животе обусловлено возможностью экспресс-оценки воспалительного процесса и главных кровяных клеток, число которых изменяется при различных патологических состояниях.
Показания к проведению анализа
Сегодня клинический анализ крови проводится в любых ситуациях, в том числе по просьбе пациента. Тем не менее, основными показаниями к ОАК являются (с примерами):
- Воспалительные заболевания (аппендицит, перитонит, воспаление женских половых органов, простатит, пневмония, плеврит).
- Аутоиммунные процессы (язвенный колит, болезнь Крона, аутоиммунный гепатит, ревматоидный артрит, системная красная волчанка).
- Инфекционные заболевания (пищевые токсикоинфекции, сальмонеллез, эшерихиоз, кампилобактериоз, иерсиниоз, псевдотуберкулез, амебиаз, балантидиаз, аскаридоз, вирусный гепатит А).
- Гематологические заболевания (анемия, лейкозы, миелодиспластический синдром, миеломная болезнь).
При болях в животе общий анализ крови играет вспомогательную роль и служит для подтверждения результатов других исследований (равно как и в большинстве иных случаев).
Фактически, этот метод диагностики является основополагающим лишь в гематологии и онкогематологии.
Методика проведения исследования
Исследование проводится утром натощак. В день проведения анализа можно употреблять только чистую воду. Рекомендуется отказаться от приема медикаментов, за исключением тех, которые пациент принимает на протяжении длительного времени (антигипертензивные, противодиабетические, противоэпилептические, противотуберкулезные, психотропные, антиретровирусные и другие).
Взятие крови проводится двумя методами:
- Специальным ланцетом прокалывается подушечка безымянного пальца. Капля крови забирается специальным капилляром (длинная и тонкая стеклянная трубочка). Часть капли наносится на стекло для последующего микроскопического исследования.
- Необходимый объем крови забирается из вены. Медсестра фиксирует на плече пациента ремень и попросит несколько раз сжать кулак, чтобы поверхностные вены руки заполнились кровью. После обработки кожи локтевого сгиба спиртом в вену вводится игла, а к ней присоединяется пробирка, содержащая консервант. Затем ремень снимается, игла извлекается, а на место прокола кладется вата, смоченная спиртом, или наматывается марлевая повязка.
Взятие крови из вены практикуется чаще. Этот метод не сопровождается столь выраженными болевыми ощущениями, как при проколе пальца, однако у субтильных личностей может развиться головокружение и, редко, потеря сознания.
Расшифровка результатов анализа крови
Нормальные значения результатов общего анализа крови:
| Показатель | Норма |
| Гемоглобин (мужчины) | 130-160 г/л |
| Гемоглобин (женщины) | 120-140 г/л |
| Эритроциты (мужчины) | 4-5 х 10 12 |
| Эритроциты (женщины) | 3,7-4,7 х 10 12 |
| Цветовой показатель | 0,85-1,15 |
| Ретикулоциты | 0,2-1% |
| Тромбоциты | 180-320 х 10 9 |
| Лейкоциты | 4-9 х 10 9 |
| – Палочкоядерные | 1-6% |
| – Сегментоядерные | 47-72% |
| – Эозинофилы | 0-5% |
| – Базофилы | 0-1% |
| – Лимфоциты | 18-40% |
| – Моноциты | 2-9% |
| СОЭ | 2-15 мм/ч |
| Гематокрит | 0,40-0,45 |
Изменение показателей
Интерпретация измененных показателей в ОАК может занять целую книгу. В данной статье мы рассмотрим лишь те изменения, которые касаются болей в животе с единичными примерами.
| Показатель | Снижение | Повышение |
| Желудочно-кишечное кровотечение | Эритроциты | Эритремия |
| – | Тромбоциты | Тромбоцитарный лейкоз |
| Агранулоцитоз, химиотерапия | – Палочкоядерные | Инфекционно-воспалительные заболевания, аппендицит, перитонит |
| – | – Эозинофилы | Глистные инвазии, пищевая аллергия, иерсиниоз |
| – | – Лимфоциты | Острые вирусные инфекции |
| – | СОЭ | Воспалительные и аутоиммунные заболевания, миеломная болезнь |
| Хронические желудочно-кишечные кровотечения |
Источник
 Кровь в брюшной полости является следствием разрыва сосудов, питающих внутренние органы и системы организма. При этом кровотечение происходит в брюшную полость, забрюшинное пространство, в желудок либо кишечник. Это чрезвычайно опасное для жизни пациента состояние, так как часто не сопровождается болевым синдромом.
Кровь в брюшной полости является следствием разрыва сосудов, питающих внутренние органы и системы организма. При этом кровотечение происходит в брюшную полость, забрюшинное пространство, в желудок либо кишечник. Это чрезвычайно опасное для жизни пациента состояние, так как часто не сопровождается болевым синдромом.
Кровь в брюшной полости может появиться в результате травм либо серьёзных патологий внутренних органов. Проблему обнаружить часто удаётся не сразу, поэтому состояние пациента, обратившегося за помощью, может быть тяжёлым и требовать немедленной помощи. Существует ряд симптомов, которые нельзя игнорировать, а следует срочно обращаться в клинику за квалифицированной помощью.
Симптомы внутреннего кровотечения
При возникновении внутреннего кровотечения происходит уменьшение объёма циркулирующей крови в организме, и в зависимости от этого проявляется клиническая картина, которая заключается в следующем:
- Недомогание, ощущение сильной слабости;
- Головокружение;
- Холодная испарина;
- Низкое артериальное давление;
- Учащённый пульс, тахикардия;
- Боли внутри живота, возникающие при движениях.
В зависимости от того, в каком органе возникло кровотечение, могут появиться и другие симптомы: рвота массами чёрного цвета, дегтеобразный кал и другие.
Нарастание симптомов зависит от степени повреждения кровеносных сосудов. При очень интенсивной кровопотере может наступить сосудистый коллапс.
Записаться на консультацию к гастроэнтерологу можно у наших консультантов по телефону +7 (495) 125-49-50
Причины возникновения внутренних кровотечений
К возникновению внутреннего кровотечения могут привести различные травмы, а также тяжёлые патологии внутренних органов.
К травматическим причинам относятся:
- Колотые и резаные раны живота, огнестрельные ранения, в результате которых нарушается целостность внутренних органов и питающих их кровеносных сосудов;
- Травмы, полученные в результате удара, падения, сдавления, в результате которых происходит разрыв органов;
- Чрезмерные физические нагрузки, которые могут привести к разрыву внутренних органов.
Причинами возникновения внутренних кровотечений могут стать:
- Язвенная болезнь желудка или двенадцатиперстной кишки;
- Повреждения стенок сосудов в результате прорастания или распада опухоли;
- Расслоение аорты;
- Повышение проницаемости стенок сосудов в результате некоторых заболеваний;
- Нарушения свёртываемости крови.
В случае возникновения подозрения на кровоизлияние внутреннего кровотечения, пациента необходимо в срочном порядке госпитализировать, ведь от этого зависит спасение его жизни. Очень часто в таких случаях необходимо хирургическое вмешательство, которое может провести опытный специалист хирург.
Диагностика и лечение
 В стационарных условиях проводится обследование пациента на предмет внутреннего кровотечения. Для этого проводится осмотр живота с целью обнаружения наружных повреждений и травм. Затем специалист осуществляет поверхностную пальпацию, чтобы определить локализацию болевых ощущений.
В стационарных условиях проводится обследование пациента на предмет внутреннего кровотечения. Для этого проводится осмотр живота с целью обнаружения наружных повреждений и травм. Затем специалист осуществляет поверхностную пальпацию, чтобы определить локализацию болевых ощущений.
Проводится лабораторное исследование крови на уровень гемоглобина, который значительно снижен при наличии внутреннего кровотечения.
Обзорная рентгенография позволяет подтвердить наличие крови внутри брюшной полости, а УЗИ брюшной полости и органов малого таза выявляет источник кровопотери.
В тяжёлых случаях проводится экстренная операция с последующим переливанием крови.
В клинике работают
квалифицированные и опытные специалисты: гинеколог, травматолог, проктолог,
гастроэнтеролог, помощь которых может также понадобиться в ходе диагностики и
лечения этой смертельно опасной патологии.
Статья не является медицинским советом и не может служить заменой консультации с врачом.
Источник
Скопление жидкости в брюшной полости — состояние, которое на языке врачей называется асцитом. Оно не возникает само по себе, это всегда проявление какого-либо заболевания.
Некоторые цифры и факты:
- Чаще всего жидкость в животе скапливается при патологиях печени, две другие распространенные причины — сердечная недостаточность и онкологические заболевания.
- Обычно для того, чтобы скопление жидкости привело к каким-либо симптомам, требуется несколько недель. Но иногда асцит развивается быстрее — в течение нескольких дней.
- В тяжелых случаях в животе накапливается до 35 литров асцитической жидкости.
- Самая распространенная причина этого состояния — цирроз печени. Более чем в 80% случаев к асциту приводит именно он.
Откуда в брюшной полости жидкость?
Брюшная полость — это пространство, в котором находятся органы живота. Сверху оно отграничено от грудной клетки дыхательной мышцей — диафрагмой, снизу — мышцами, которые формируют диафрагму таза. Переднюю стенку брюшной полости образуют мышцы брюшного пресса, заднюю — поясничный отдел позвоночника и поясничные мышцы.
Изнутри брюшная полость выстлана тонкой пленкой из соединительной ткани — париетальным листком брюшины. Последняя переходит на внутренние органы и покрывает их снаружи — это уже висцеральный листок брюшины. Таким образом, брюшная полость — это пространство между париетальным и висцеральным листками брюшины. На деле она представляет собой узкую щель.
В брюшной полости постоянно вырабатывается и всасывается серозная жидкость. Ее главная функция состоит в том, что она играет роль смазки, облегчающей скольжение внутренних органов относительно друг друга. В норме за сутки у взрослого человека в брюшной полости образуется и всасывается около 1,5 литра серозной жидкости. Постоянно она присутствует лишь в небольшом количестве.
Выработка и всасывание серозной жидкости — два процесса, которые в норме постоянно находятся в динамическом равновесии. Если последнее нарушается, то в животе скапливается жидкость, это приводит к некоторым симптомам.
При каких заболеваниях жидкость начинает накапливаться в брюшной полости?
Одна из главных причин асцита — портальная гипертензия, состояние, при котором повышается давление в воротной вене — она собирает кровь от кишечника и селезенки и впадает в печень. Вещества, которые всасываются в кишечнике, в первую очередь попадают в этот сосуд. Печеночные клетки — гепатоциты — перерабатывают некоторые полезные вещества и обезвреживают токсины. Именно из-за этого многие лекарства при приеме в виде таблеток действуют хуже, чем будучи введенными внутривенно: всасываясь в кишечнике, они поступают по воротной вене в печень и разрушаются там.

Причины портальной гипертензии
Если кровоток в воротной вене нарушен, возникает портальная гипертензия. Давление крови повышается, и она просачивается через стенку сосуда в брюшную полость. Это происходит при следующих состояниях:
- цирроз печени, к которому, в свою очередь, приводят вирусные гепатиты B и C, поражение печеночной ткани алкоголем, неалкогольная жировая болезнь печени;
- сердечная недостаточность, при которой возникает застой и повышение давления крови в нижней полой вене, собирающей кровь от нижней части тела, а вслед за ней — в воротной вене;
- обструкция и сдавление воротной вены опухолью;
- синдром Бадда-Киари — тромбоз печеночных вен в месте, где они впадают в воротную вену.
Снижение уровня белков в крови
Второй важный механизм развития асцита — снижение в крови уровня белков-альбуминов, которые обеспечивают онкотическое давление и помогают удерживать жидкость в сосудах. При падении уровня белка в плазме жидкость устремляется в ткани, полости тела. Возникают отеки, асцит, гидроторакс (скопление жидкости в плевральной полости внутри грудной клетки). Такое состояние развивается при патологиях печени (так как печеночные клетки синтезируют альбумины), нарушении функции почек (нефротический синдром, когда много белка теряется с мочой), белковом дефиците при голодании.
Скопление жидкости в животе при злокачественных опухолях
К скоплению жидкости в брюшной полости могут приводить злокачественные опухоли, чаще всего рак яичников, молочной железы, желудка и кишечника, поджелудочной железы, брюшины, матки, легкого, печени.
Причины асцита при онкологических заболеваниях:
- Раковые клетки, которые распространяются по поверхности брюшины, раздражают ее и заставляют вырабатывать избыточное количество жидкости.
- При поражении опухолью лимфатических узлов, последние не могут обеспечить нормальный отток лимфы от брюшной полости.
- Опухоль или метастаз могут находиться в печени и нарушать отток крови по воротной вене.
- При поражении печени гепатоциты перестают нормально производить белки.
Другие причины
Реже к скоплению жидкости в брюшной полости приводят такие патологии, как острый и хронический панкреатит (воспаление в поджелудочной железе), сниженная функция щитовидной железы (гипотиреоз), туберкулез, воспаление брюшины (перитонит).
Классификация
Лишняя жидкость может проникать в брюшную полость разными способами, в зависимости от этого классически выделяют две разновидности асцита:
- Транссудативный возникает из-за повышения давления в воротной вене и снижения онкотического давления крови. При этом в асцитической жидкости обычно мало белка.
- Экссудативный — результат воспаления. Характеризуется высоким содержанием белка в асцитической жидкости.
Такая классификация имеет некоторые недостатки, поэтому в настоящее время чаще используется другая, основанная на сывороточно-асцитическом альбуминовом градиенте (сокращенно — SAAG). Этот показатель обозначает разницу между уровнями белков-альбуминов в сыворотке крови и асцитической жидкости:
- Низкий SAAG характерен для скопления жидкости в животе при воспалительных процессах (панкреатит, перитонит), нарушении функции почек.
- При высоком SAAG асцит, скорее всего, вызван портальной гипертензией или нарушением работы сердца.
Сколько жидкости может скапливаться в животе?
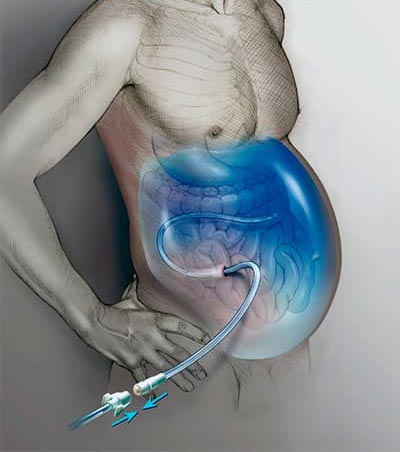
В тяжелых случаях в брюшной полости может скапливаться до 35 литров жидкости. В зависимости от ее объема и клинических проявлений, выделяют три степени асцита:
- Легкая степень: внешние проявления отсутствуют, жидкость можно обнаружить лишь во время ультразвукового исследования.
- Умеренная степень: асцит приводит к умеренному увеличению живота. Обычно это происходит, если в животе скапливается более 400–1000 мл жидкости.
- Тяжелая степень: возникают выраженные симптомы.
Насколько опасно скопление жидкости в животе?
В первую очередь это определяется основным заболеванием. Цирроз и онкопатологии опасны сами по себе, а асцит усугубляет их течение, негативно сказывается на эффективности лечения. Могут возникать осложнения: спонтанный бактериальный перитонит, гепаторенальный синдром (тяжелое нарушение функции почек). При этом прогноз ухудшается. Читайте подробнее о жидкости в брюшной полости при онкологии.
Цены
В Европейской клинике действует специальное предложение на дренирование асцита в условиях дневного стационара — 50000 руб.
В цену включено:
- Осмотр и консультация хирурга-онколога.
- Общий анализ крови, биохимический анализ крови, ЭКГ.
- УЗИ органов брюшной полости с определением уровня свободной жидкости
- Проведение лапароцентеза с УЗИ навигацией.
- Комплексная медикаментозная терапия, направленная на восстановление водно-электролитного баланса.
Удаление жидкости из брюшной полости проводится с применением наиболее современных методик, передового опыта российских и зарубежных врачей. Мы специализируемся на лечении рака и знаем, что можно сделать.
Запись
на консультацию
круглосуточно
Источник