Анализ крови аппендицита у детей
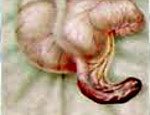
Аппендицит у детей – острое (реже подострое, хроническое) воспаление в червеобразном отростке (аппендиксе). Аппендицит у детей протекает с болями в животе, одно- или двукратной рвотой, учащенным стулом, температурной реакцией, снижением активности, беспокойством. Диагностика включает пальпацию живота, ректальное пальцевое обследование; исследование общего анализа крови и мочи; УЗИ, рентгенографию или КТ брюшной полости; диагностическую лапароскопию. Выявление аппендицита требует проведения аппендэктомии, предпочтительно лапароскопическим путем.
Общие сведения
Острый аппендицит – самое распространенное ургентное заболевание в детской хирургии (75% экстренных операций). С аппендицитом у детей приходится сталкиваться не только детским хирургам, но также педиатрам, детским гастроэнтерологам, детским гинекологам. В детском возрасте воспаление отростка слепой кишки развивается стремительно, что обусловливает нарастание деструктивных изменений в аппендиксе в течение сравнительно короткого времени. При аппендиците у ребенка в воспалительный процесс часто вовлекается брюшина, приводя к развитию аппендикулярного перитонита.
Пик заболеваемости аппендицитом у детей (свыше 80% случаев) приходится на школьный возраст, у дошкольников заболевание встречается в 13%, у детей ясельного возраста – в 5% случаев.
Аппендицит у детей
Причины и патогенез
Аппендицит является следствием обструкции червеобразного отростка и последующей бактериальной инвазии. Причиной обструкции аппендикса могут служить сформировавшиеся или попавшие в просвет отростка копролиты (каловые камни), инородные тела или паразиты, гиперплазия лимфоидных фолликулов, воспалительные стриктуры, врожденные аномалии (изгибы, перекруты) червеобразного отростка.
Механическая обструкция и гиперпродукция слизи создают повышенное давление в просвете червеобразного отростка, что сопровождается отеком слизистой аппендикса и усилением напряжения его стенок. В свою очередь, это вызывает снижение перфузии отростка, венозный застой и размножение бактериальной флоры. Через 12 часов развивается трансмуральное воспаление и возникает раздражение брюшины. При неразрешившейся обструкции в дальнейшем нарушается артериальное кровоснабжение аппендикса с возникновением тканевой ишемии и некроза всей толщи аппендикулярной стенки. Следующей стадией может стать перфорация стенки аппендикса с выходом в брюшную полость гнойного и фекального содержимого. Полное развитие аппендицита занимает менее 24-36 часов.
Дети до 2-х лет заболевают острым аппендицитом относительно редко, что объясняется особенностями их питания и анатомией червеобразного отростка, благоприятствующей его опорожнению. Одной из причин нечастого возникновения аппендицита у детей этого возраста служит слабое развитие лимфатических фолликулов в червеобразном отростке. К 6-8 годам фолликулярный аппарат полностью созревает, параллельно с этим увеличивается и частота возникновения аппендицита.
В развитии аппендицита у детей ведущую роль играет собственная микрофлора кишечника и червеобразного отростка. Нередко имеет место гематогенное и лимфогенное инфицирование, поскольку прослеживается связь развития аппендицита с ОРВИ, корью, отитом, фолликулярной ангиной, синуситами.
Некоторые инфекционные заболевания (брюшной тиф, иерсиниоз, туберкулез, амебиаз) могут самостоятельно вызывать аппендицит. Предрасполагающими и провоцирующими факторами могут выступать переедание, рацион с пониженным содержанием клетчатки и повышенным содержанием сахара, запоры, гельминтозы (аскаридоз у детей), гастроэнтериты, дисбактериоз.
Классификация
Согласно морфологической классификации выделяют простой (катаральный), деструктивный аппендицит и эмпиему червеобразного отростка. В свою очередь деструктивный аппендицит может быть флегмонозным или гангренозным (в обоих случаях – с перфорацией или без). Аппендицит у детей не всегда приводит к перфорации червеобразного отростка; в некоторых случаях встречаются случаи спонтанного выздоровления.
Аппендикс у детей может располагаться в правой или левой подвздошной области, подпеченочном, тазовом или ретроцекальном пространстве. Исследования последних лет доказывают, что у детей возможно развитие как острого, так и хронического рецидивирующего аппендицита.
Симптомы аппендицита у детей
Клиническая картина острого аппендицита крайне разнообразна и зависит от возраста ребенка, расположения отростка, морфологической стадии воспаления.
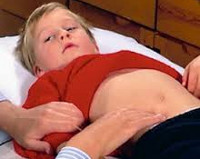
Самым ранним признаком аппендицита служит боль, которая в классическом случае локализуется в эпигастральной или околопупочной области, а затем смещается в проекцию аппендикса (чаще правую подвздошную область). При ретроцекальном расположении аппендикса боль определяется в пояснице, при подпеченочном расположении – в правом подреберье, при тазовом — в надлобковой области. Дети старшего возраста без труда указывают на локализацию боли. Превалирующими симптомами аппендицита у ребенка младшего возраста являются беспокойство, плач, нарушение сна, подтягивание ножек к животу, сопротивление осмотру.
Болевой синдром при аппендиците практически всегда сочетается с отказом от еды. Патогномоничным признаком аппендицита служит рвота: одно- или двукратная у старших детей или многократная — у малышей. При аппендиците у детей может отмечаться задержка стула; у маленьких детей, как правило, стул становится более частым и жидким с примесью слизи (диарейный аппендицит), в связи с чем может быстро наступить дегидратация.
Температура тела повышается до субфебрильных или фебрильных значений (38-40°С). Для детей старшей возрастной группы типичен симптом «ножниц», проявляющийся несоответствием температуры и пульса. Учащение мочеиспускания (поллакиурия) обычно наблюдается при тазовой локализации аппендикса.
При катаральном аппендиците язык у ребенка влажный, с налетом в области корня; при флегмонозном аппендиците – язык также остается влажным, но вся его поверхность обложена белым налетом; при гангренозном аппендиците — язык сухой и полностью покрыт белым налетом.
Острый аппендицит может осложняться перфорацией отростка, перитонитом, периаппендикулярным инфильтратом или аппендикулярным абсцессом, кишечной непроходимостью, сепсисом.
Хронический аппендицит у детей встречается реже, чем у взрослых. Он сопровождается рецидивирующими приступами болей в правой подвздошной области с тошнотой и повышением температуры.
Диагностика
Распознавание аппендицита требует проведения физикального, лабораторного, а при необходимости – инструментального обследования ребенка.
Пальпация живота у ребенка сопровождается напряжением мышц и резкой болезненностью подвздошной области, положительными симптомами раздражения брюшины (Щеткина – Блюмберга, Воскресенского). У маленьких детей обследование выполняется во время физиологического или медикаментозного сна. При трудностях диагностики проводится ректальное пальцевое исследование, при котором выявляется нависание и болезненность передней стенки прямой кишки, наличие инфильтрата, исключается другая патология.
В общем анализе крови определяется лейкоцитоз 11-15х109/л и сдвиг лейкоцитарной формулы влево. Исследование общего анализа мочи может выявлять реактивную лейкоцитурию, гематурию, альбуминурию. У девушек детородного возраста в программу обследования входит тест на беременность и консультация детского акушера-гинеколога.
При проведении УЗИ брюшной полости у детей удается выявить расширенный (более 6 см в диаметре) червеобразный отросток, наличие свободной жидкости в правой подвздошной ямке; при перфорации аппендикса обнаруживается периаппендикулярная флегмона. У младших детей с целью выявления защитного мышечного напряжения применяется электромиография передней брюшной стенки.
При неоднозначности в трактовке клинических и физикальных данных ребенку может потребоваться выполнение рентгенографии или КТ брюшной полости. При хроническом аппендиците у детей с дифференциально-диагностической целью может выполняться фиброгастродуоденоскопия, эскреторная урография, УЗИ органов малого таза, ректороманоскопия, копрограмма, анализ кала на дисбактериоз и на яйца глистов, бактериологическое исследование кала. Диагностическая лапароскопия, как правило, переходит в лечебную.
Дифференциальную диагностику при подозрении на аппендицит у детей проводят с острым холециститом, панкреатитом, пиелонефритом, почечной коликой, аднекситом, апоплексией яичника, перекрутом кисты яичника, гастроэнтеритом, дизентерией, синдромом раздраженной кишки, аскаридозом, копростазом, мезаденитом, правосторонней пневмонией и плевритом. Для исключения заболеваний, сопровождающихся абдоминальным синдромом (ревматизма, геморрагического васкулита, кори, скарлатины, гриппа, ангины, гепатита), требуется тщательный осмотр кожных покровов и зева больного ребенка.
Лечение аппендицита у детей
При подозрении на аппендицит необходима немедленная госпитализация и обследование ребенка специалистами. Ни в коем случае нельзя прикладывать к животу грелку, ставить очистительную клизму, давать обезболивающие препараты и слабительное.
Наличие острого и хронического аппендицита у детей любого возраста служит абсолютным показанием к оперативному лечению. В педиатрии предпочтение отдается малотравматичной лапароскопической аппендэктомии, позволяющей сократить сроки послеоперационного восстановления.
При деструктивных формах аппендицита предоперационная подготовка не должна превышать 2-4 часов; при этом ребенку вводятся антибиотики, проводится инфузионная терапия. При осложненном аппендиците у детей выполняется открытая аппендэктомия.
Прогноз и профилактика
Прогноз в случае своевременно проведенной операции благоприятен. После деструктивных форм аппендицита может развиться спаечная болезнь. Летальность при аппендиците у детей составляет 0,1—0,3%.
Большое профилактическое значение имеет правильный режим питания, наблюдение за регулярным опорожнением кишечника ребенка, лечение хронических воспалительных заболеваний. Следует помнить, что течение аппендицита всегда стремительное и нередко атипичное, поэтому при любом недомогании (абдоминальных болях, диспепсических расстройствах, повышении температуры) необходима консультация педиатра.
Источник
Аппендицит являет собой воспалительный процесс в придаточной части слепой кишки. Заболевание представляет опасность не только здоровью, но и жизни человека. Поэтому своевременная диагностика является главной мерой по предотвращению возможных осложнений. Анализ крови при аппендиците помогает уточнить, насколько быстро прогрессирует воспалительный процесс.
Цели сдачи анализов
При подозрении на аппендицит присутствует сильная боль в правой половине живота. Дискомфорт в брюшине может сопровождаться увеличением температуры тела, потерей сознания и рвотой. Интенсивность симптоматики зависит от стадии запущенности патологического состояния. Главным осложнением воспаления аппендикса является его разрыв. В этом случае возникает риск развития перитонита.
Из-за размытости симптомов аппендицит можно принять за другие патологии в брюшной полости и мочеполовой системы. Потеря времени может стоить человеку жизни. Ранняя диагностика позволяет вовремя принять меры. Поэтому важно изучить характерные особенности протекания аппендицита, и какие анализы нужно сдать для постановки диагноза.
Читайте также
В первую очередь, проводится пальпация и визуальный осмотр пациента. Также дополнительно сдаются следующие анализы:
- Женщинам требуется сдать кровь на гормон ХГЧ. Он позволит исключить вероятность внематочной беременности.
- Анализ мочи помогает отличить аппендицит от заболеваний урологического характера.
- Лейкоцитарная формула участвует в выявлении источника воспалительного процесса в организме. Она показывает процентное содержание белых кровяных клеток.
- Тест, определяющий количество С-реактивного белка позволяет выявить происхождение воспалительного процесса в организме.
- Общий анализ крови проводится в целях выявления лейкоцитов и других показателей крови.
Аппендикс располагается в правой части брюшной полости. Его верхняя часть касается печени, а нижняя локализуется в малом тазу. Сосредоточение болевых ощущений зависит от того, где расположен очаг воспаления. При возникновении болевого синдрома у женщин необходимо исключить вероятность наличия гинекологических заболеваний. С этой целью делается анализ на ХГЧ, проводится УЗИ половых органов и анализируется регулярность менструального цикла.
ХГЧ считают гормоном беременности. У женщин в положении он увеличивается каждые 2 дня. При патологических процессах в организме его рост может как замедляться, так и ускоряться. При развитии аппендицита во время беременности ХГЧ поможет определить состояние ребенка. Остановка или замедление роста гормона свидетельствует о неблагоприятном исходе.
Иногда аппендицит путают с урологическими заболеваниями. Их отличительной особенностью является жжение и дискомфорт во время мочеиспускания. При аппендиците могут учащаться позывы к мочеиспусканию. Другие симптомы, характерные урологическим заболеваниям, не появляются.
Одним из важнейших показателей при диагностике аппендицита является С-реактивный белок. Он представляет собой вещество плазмы крови, вырабатываемое печенью. У здорового человека уровень этого показателя не повышается выше 10 мг/л. Увеличение количества белка в организме указывает на воспалительный процесс в брюшине. Далеко не всегда он сосредоточен именно в аппендиксе. Если C-реактивный белок не превышает норму, значит, аппендицит отсутствует.
В чем необходимость своевременной диагностики
Диагностические манипуляции по выявлению острого аппендицита помогают оценить состояние пациента. Анализ крови показывает не только воспалительную реакцию аппендикса, но и другие патологические процессы в организме. Чтобы уточнить диагноз, назначают дополнительные способы обследования. Если не диагностировать заболевание вовремя, развиваются следующие осложнения:
- абсцесс брюшной полости;
- сложная форма пилефлебита;
- перитонит;
- аппендикулярный инфильтрат;
- обструкция кишечника.
От внезапного развития заболевания не застрахован никто. Поэтому очень важно знать, какие анализы сдать для определения аппендицита. Это позволит сэкономить время при постановке диагноза. Его упущение может вызвать смертельный исход.
Читайте также
Гангренозный аппендицит
Флегмонозный аппендицит является третьей стадией воспаления, происходящего в червеобразном отростке слепой…
После своевременной диагностики заболевания проводят операцию. Первоначально осуществляется освобождение брюшной полости от воспалительного экссудата. С этой целью используют специальные дренажи. Процедура по удалению отростка называется аппендэктомией. Она осуществляется под общим наркозом.
При хронической форме заболевания также требуются хирургические манипуляции. Но предварительно следует провести антибактериальную терапию. Пациента помещают в стационар для подготовки к хирургическим манипуляциям. После операции продолжается применение противовоспалительных средств. Они позволяют предотвратить попадание инфекции во внутренние органы.
Признаки аппендицита по анализам крови у взрослых
Комплексное обследование организма дает наиболее достоверные данные при возникновении симптомов заболевания. Заподозрить наличие аппендицита можно по выраженной боли, сосредоточенной в правой стороне брюшной полости. При оценке результатов общего анализа крови следует учитывать количество лейкоцитов. В норме показатель должен находиться в промежутке от 4 до 9 единиц. Повышение количества лейкоцитов в крови указывает на острый воспалительный процесс. При аппендиците показатель приближается к отметке в 18 единиц. Цифры от 12 до 14 единиц свидетельствуют о начальной стадии развития заболевания. 20 единиц считаются критичным показателем. В этом случае присутствует риск развития перитонита.
Выявить развитие аппендицита у людей пожилого возраста гораздо сложнее. В этом случае уровень лейкоцитов повышается незначительно. Поэтому необходимо провести дополнительные диагностические процедуры.
Читайте также
Помимо лейкоцитов, следует оценивать скорость оседания эритроцитов. У беременных женщин этот показатель будет недостоверным. В период вынашивания ребенка он всегда повышается. Не менее важно определить, какая разновидность белка преобладает. При воспалении аппендикса увеличивается количество нейтрофильных лейкоцитов.
Уровень С-реактивного белка оценивают совместно с другими показателями исследования. При аппендиците этот параметр увеличивается. Но это также может указывать на другие заболевания, сопровождающиеся воспалительным процессом.
Признаки аппендицита по анализу крови у детей
В детском возрасте аппендицит протекает более стремительно, поэтому важно вовремя его диагностировать. Симптоматика недуга у детей более выражена. Подсчет кровяных клеток помогает получить полную картину состояния пациента. Количество лейкоцитов указывает на стадию развития патологического процесса. При катаральной стадии результат может не превышать отметку в 12 единиц. При флегмонозной форме заболевания уровень лейкоцитов находится между 16 и 18 единицами. При показателе выше 18 речь идет о гангренозной стадии. Она считается наиболее опасной для жизни.
У детей во время аппендицита нередко появляются признаки обезвоживания. Может присутствовать рвота. Меняется поведение ребенка, он становится более капризным. Иногда отмечается учащение позывов к мочеиспусканию и жидкий стул. Характер боли в большинстве случаев острый, нарастающий. Определение по анализу крови и имеющимся симптомам считается наиболее точным.
Но иногда может потребоваться ультразвуковое исследование или рентген.
Когда нужно обратиться к врачу
Исход лечения зависит от скорости принятия мер по устранению воспаления в отростке. Подозрение на аппендицит формируется на основе следующих признаков:
- мышечная слабость;
- рвотные позывы и тошнота;
- снижение или потеря аппетита;
- болевой синдром в правой части туловища;
- усиление болевого синдрома при резких движениях;
- учащение сердцебиения;
- увеличение температурных показателей тела;
- диарея;
- снижение работоспособности.
Читайте также
При остром аппендиците невозможно заниматься привычными делами. Болевые ощущения присутствуют даже при нахождении человека в горизонтальном положении. Если нажать в область на два пальца правее от пупка, боль усилится. Она может отдавать в яичники или правое подреберье. У некоторых пациентов наблюдается дискомфорт в области поясницы. В большинстве случаев воспаление сопровождается высокой температурой и плохим самочувствием.
Мнение врачей
Специалисты рекомендуют не отказываться от сдачи анализов при подозрении на аппендицит. Это позволит не довести ситуацию до критических пределов и вовремя предотвратить нежелательные процессы. Исследование крови необходимо проводить и перед хирургическим вмешательством. Операция подразумевает погружение в наркоз, поэтому требуется исключить возможность индивидуальной непереносимости медикаментозного средства.
Успех лечения зависит от выполнения рекомендаций врача. Нельзя пытаться вылечить аппендицит народными способами. Анальгезирующие препараты помогут временно снизить интенсивность болезненных ощущений, но это только усугубит состояние. Опасно затягивать не только острую, но и хроническую форму недуга.
Итоги
Анализы при аппендиците – обязательная составляющая диагностики заболевания. Но следует помнить, что окончательный диагноз на основе результатов исследования крови и мочи не ставится. Необходимо учитывать совокупность различных факторов. На начальном этапе воспалительного процесса боль может быть притупленной. Крайне не рекомендуется игнорировать ее. Необходимо сразу обратиться к врачу.
Источник


